
Roytberg_G_E__Strutynskiy_A_V_Serdechno-sosu
.pdf
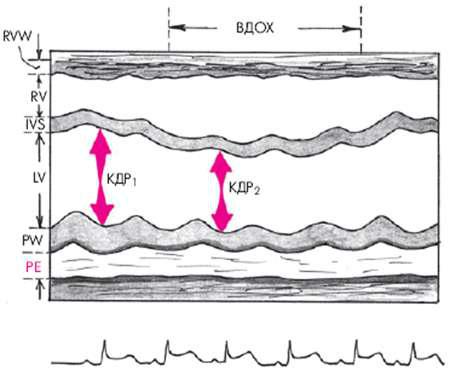

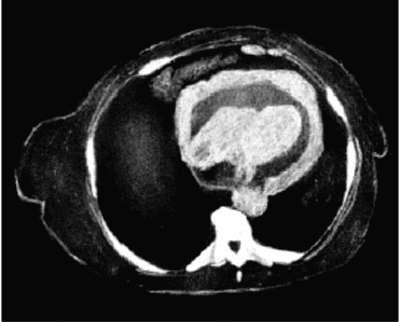
Рис. 12.16. Компьютерная томограмма больного с перикардиальным выпотом, осложненным тампонадой сердца
Югулярная флебограмма
Главной особенностью югулярной флебограммы, зарегистрированной у больных
с тампонадой сердца, является слабо выраженная или отсутствующая волна Y, которая соответствует по времени фазе быстрого наполнения ПЖ (рис. 12.17). Это говорит о том, что диастолическое наполнение ПЖ и, соответственно, опорожнение ПП и югулярных вен резко нарушены из-за высокого давления в полости перикарда. На флебограмме фиксируется только отрицательная волна Х, соответствующая систоле ПЖ.

Рис. 12.17. Югулярная флебограмма, зарегистрированная у больного с тампонадой сердца. Сохраняется Х-коллапс, возникающий во время периода изгнания крови (ЕР), тогда как волна Y, соответствующая фазе быстрого наполнения желудочка (БН), сглажена (обозначено стрелкой)
Катетеризация полостей сердца
При катетеризации полостей сердца обнаруживают значительное повышение среднего давления в ПП, которое на 2–3 мм рт. ст. превышает давление в полости перикарда. Именно этот градиент давления обеспечивает в условиях развившейся тампонады сердца медленное диастолическое наполнение ПЖ. Часто давление в ПП повышается настолько, что становится почти равным ДЗЛА, диастолическому давлению в легочной артерии и ПЖ. Такое ―выравнивание давлений‖ — один из характерных, хотя и неспецифических, признаков тампонады сердца. Так же как и на югулярной флебограмме, на кривой давления в ПП определяются пологий или отсутствующий Y-спад и крутой Х-спад.
Феномен парадоксального пульса выявляется на кривой давления в ЛЖ.
Пункция полости перикарда
Пункция полости перикарда у больных экссудативным перикардитом, в том числе осложненным тампонадой сердца, проводится с диагностической и лечебной целями. Основными показаниями к проведению пункции являются:
нарастающие симптомы тампонады сердца (обычно пункция проводится экстренно, по жизненным показаниям, с целью эвакуации жидкости и уменьшения сдавления сердца);
подозрение на гнойный экссудативный перикардит;
 отсутствие тенденции к рассасыванию экссудата (затяжное течение выпотного перикардита);
отсутствие тенденции к рассасыванию экссудата (затяжное течение выпотного перикардита);
уточнение природы выпотного перикардита.
Пункция перикарда противопоказана при значительных нарушениях в системе гемостаза и геморрагическом синдроме.
Техника пункции
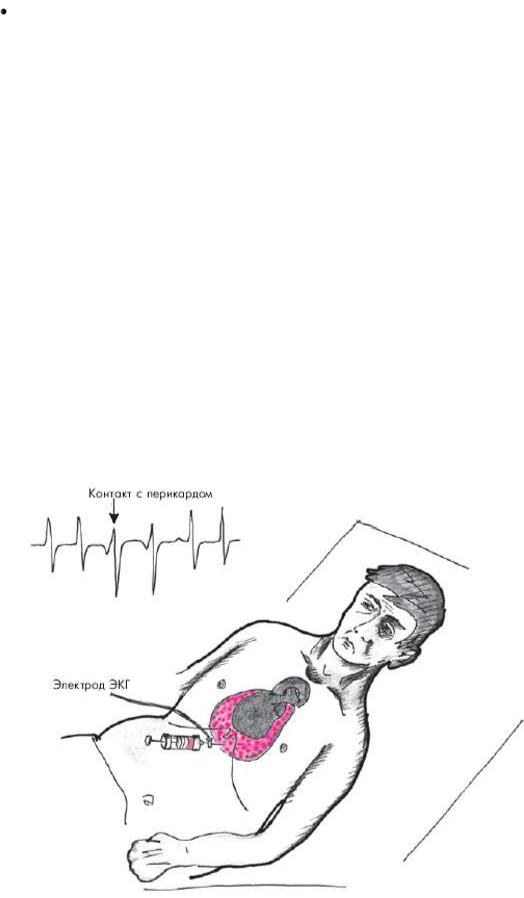
Существует несколько способов пункции перикарда. Наиболее распространенной и безопасной считается методика Марфана. Пункцию осуществляют в положении больного лежа на спине с приподнятым на 30° головным концом кровати. Такое положение обеспечивает скопление выпота в нижней части полости перикарда (рис. 12.18). Пункцию делают под местной анестезией (например, 1% раствор лидокаина) в надчревной области, примерно на 0,5 см левее мечевидного отростка. Для пункции чаще используют длинную иглу, присоединенную к шприцу. К игле зажимом присоединяют проводник, соединенный с электродом грудного отведения ЭКГ.
Иглу вводят под углом 45° к поверхности грудной клетки по направлению к левому плечевому суставу до соприкосновения ее с париетальным листком перикарда. Об этом свидетельствует появление на ЭКГ негативных комплексов QRS (см. рис. 12.18, вверху). Иглу продвигают еще на 2–3 см в полость перикарда. Если на ЭКГ внезапно регистрируется подъем сегмента RS–Т, это указывает на контакт иглы с миокардом. В этом случае иглу следует потянуть назад, в полость перикарда. Подъем сегмента RS–Т при этом исчезает.

Рис. 12.18. Пункция полости перикарда (схема)
Потягивая поршень шприца на себя, удаляют содержимое полости перикарда. В полость вводят раствор фурациллина или антибиотиков и иглу удаляют. Иногда в полости перикарда оставляют мягкий тефлоновый катетер, с помощью которого осуществляют постоянное дренирование полости, повторные промывания и введение лекарственных средств. Катетер должен быть удален не позже чем через 48–72 ч после его постановки.
Описанная методика пункции полости перикарда достаточно безопасна и редко приводит к развитию осложнений, к числу которых относятся:
прокол миокарда; гемоторакс или пневмоторакс; воздушная эмболия;
нарушения сердечного ритма; инфекция.
Исследование перикардиальной жидкости
Диагностическая пункция позволяет провести:
оценку физико-химических свойств перикардиального выпота; цитологическое исследование клеточного состава выпота; бактериологическое исследование; иммунологические тесты.
Изучение физических свойств полученной жидкости позволяет, прежде всего, дифференцировать экссудат от накопления в полости перикарда жидкости невоспалительного генеза (транссудата). Такое скопление в полости перикарда транссудата, получившее название ―гидроперикард‖, встречается при целом ряде патологических состояний:
сердечной недостаточности (правожелудочковой или бивентрикулярной); заболеваниях, сопровождающихся гипоальбуминемией и снижением онкотического давления плазмы; заболеваниях, при которых имеются выраженные нарушения сосудистой проницаемости; кахексии; гипотиреозе; марантических отеках.
Транссудат при гидроперикарде прозрачен, содержание белка в нем не превышает 30 г/л, плотность ниже 1,018, проба Ривальта отрицательная.
Воспалительный экссудат отличается более высоким содержанием белка (более 30 г/л), более высокой удельной плотностью (больше 1,018) и положительной пробой Ривальта. Важное диагностическое значение имеет характер экссудата (серозный, фибринозный, гнойный, геморрагический), который нередко можно оценить макроскопически.

Цитологическое и бактериологическое исследование полученной жидкости проводят с целью уточнения природы выпотного перикардита. Так, преобладание в пунктате нейтрофилов характерно для гнойных экссудатов, возбудителями которых являются стрептококки, пневмококки, грамотрицательные бактерии и др., а высокое содержание лимфоцитов характерно, например, для туберкулезных перикардитов.
При подозрении на заболевания соединительной ткани жидкость исследуют на наличие антинуклеарных антител и LЕ–клеток.
12.3.4. Констриктивный перикардит
Констриктивный (сдавливающий) перикардит (от лат. сonstrictio — сдавление) характеризуется утолщением листков перикарда, облитерацией его полости, нередко кальцификацией перикарда, что приводит к сдавлению сердца и нарушению диастолического наполнения камер сердца.
Наиболее частыми причинами развития констриктивного перикардита являются
(Е. Braunwald):
туберкулезый перикардит; гнойный перикардит;
перикардит при ревматических болезнях (ревматизм, ревматоидный артрит, системная красная волчанка и др.); посттравматический перикардит;
послеоперационный перикардит (после операций на сердце); перикардит вследствие лечебного радиационного облучения средостения; перикардит, развивающийся на фоне гистоплазмоза; опухолевый перикардит; острый вирусный (идиопатический) перикардит;
перикардит при уремии, леченной гемодиализом и др.
Туберкулез как причина констриктивного перикардита встречается, вероятно, более чем у 1/2 больных, ревматическое поражение сердечной сорочки — в 15–20% случаев, травма сердца (в том числе послеоперационная) — в 10% и стрептококковая инфекция — еще в 5–10% (Р.Ш. Саитгареев, 2002). В последние годы большую роль в возникновении констриктивного перикардита отводят вирусному, или идиопатическому поражению перикарда.
Таким образом, констриктивный (сдавливающий) перикардит в большинстве случаев — это возможный неблагоприятный исход любого острого экссудативного перикардита (серозного, серозно-фибринозного, гнойного и т.д.). Как известно, в большинстве случаев процесс заживления экссудативного перикардита заканчивается практически полным рассасыванием воспалительного выпота. Иногда в силу разных причин этого не происходит и начинается организация выпота с образованием фиброзных перикардиальных спаек (сращений) между утолщенными листками перикарда (адгезивный, или слипчивый перикардит),
а в дальнейщем — с постепенной частичной или полной облитерацией полости перикарда
(констриктивный, или сдавливающий перикардит) (см. рис. 12.1). В результате образуется плотный рубец, который окружает сердце со всех сторон, сдавливает его и ограничивает диастолическое наполнение камер сердца. При длительном хроническом течении констриктивного перикардита возникает выраженная кальцификация перикарда. В этих случаях сердце окружено еще более жестким известковым панцирем, образуется так называемое ―панцирное сердце‖. Процесс рубцевания и кальцификации может захватывать
субэпикардиальные слои миокарда, в том числе в области локализации КА, диафрагмальной поверхности сердца и атриовентрикулярной борозды.
Следует помнить, что констриктивный перикардит может явиться следствием не только выпотного (экссудативного) перикардита, но и фибринозного воспаления сердечной сорочки, т.е. сухого перикардита, хотя это происходит достаточно редко.
Особенности изменений гемодинамики
Основной причиной тяжелых гемодинамических расстройств у больных констриктивным перикардитом является выраженное нарушение диастолического наполнения обоих желудочков, обусловленное наличием преграды, создаваемой на пути диастолического потока крови ригидным перикардом. В отличие от тампонады сердца при констриктивном перикардите наполнение желудочков происходит в очень короткий промежуток времени, сразу после открытия атриовентрикулярных клапанов, что на югулярной флебограмме или кривой давления в ПП (рис. 12.19) проявляется крутым Y-спадом (―Y-коллапсом‖), свидетельствующим о быстром опорожнении ПП. Как только объем желудочка достигает своего предела, обусловленного ригидным перикардом, наполнение желудочков внезапно прекращается. Таким образом, при констриктивном перикардите желудочки наполняются кровью в течение очень короткого времени — в период ранней диастолы; все остальное время такого наполнения не происходит. В силу этого кривая внутрижелудочкового давления при констриктивном перикардите (рис. 12.20, а) приобретает своеобразный вид, напоминающий символ, обозначающий ―квадратный корень‖: быстрое наполнение желудочка, характеризующееся скачкообразным подъемом давления в нем, сменяется горизонтальной ―изолинией‖ (―диастолическое заполнение и плато‖).
Напомним, что при тампонаде сердца, обусловленной скоплением экссудата в полости перикарда, наполнение ПЖ также затруднено, но продолжается в течение всей диастолы (замедленно), в связи с чем на кривой давления в ПП отсутствует ―Y-коллапс‖ (рис. 12.19, б), а на кривой внутрижелудочкового давления определяется пологий замедленный подъем давления в желудочке (рис. 12.20, б). Эти принципиальные отличия имеют значение в формировании некоторых особенностей клинической картины заболевания.

Рис. 12.19. Югулярная флебограмма, зарегистрированная у больного констриктивным перикардитом (а) и пациента с тампонадой сердца, осложнившей экссудативный перикардит
(б)
Рис. 12.20. Кривая давления в ЛЖ, зарегистрированная у больного констриктивным перикардитом (а) и пациента с тампонадой сердца, осложнившей экссудативный перикардит (б). Объяснение в тексте
Нарушение диастолического наполнения камер сердца приводит к трем основным гемодинамическим следствиям:
1. Уменьшению ударного объема сердца, сопровождающемуся снижением АД и нарушением перфузии периферических органов и тканей. Характерно, что функция миокарда при этом

 Запомните
Запомните