
Материалы и методы
Мы использовали трансплантацию соединительнотканного трансплантата для устранения рецессии и (или) увеличения зоны кератинизированной прикрепленной десны в области зубов и имплантатов. Показаниями к устранению рецессии были жалобы на гиперестезию и косметический дефект. Увеличение зоны кератинизированной прикрепленной десны проводили с целью стабилизации маргинальной десны в области планируемых или установленных реставраций, а также в случаях отсутствия достаточной зоны КПД в области имплантатов. Пересадку ССТ применяли также для увеличения объема мягких тканей и создания эстетичного контура десны в области имплантатов.
В зоне-реципиенте в большинстве случаев формировали расщепленный слизистый лоскут, который на наш взгляд имеет ряд преимуществ по сравнению с полнослойным (слизисто-надкостничным), среди которых следует отметить двухстороннее кровоснабжение и перфузию плазмы пересаженного трансплантата и уменьшение травматизма.
Рабочий разрез производили на уровне цементно-эмалевого соединения (ЦЭС) в области межзубных промежутков по касательной к длинной оси зуба и продолжали в области рецессий как внутренний бороздковый. Для проведения разрезов использовали лезвия № 15 или15С (Hu-Friedy). При необходимости коронального смещения слизистого лоскута производили послабляющие разрезы, и отслаивали лоскут на достаточный для мобилизации уровень.
Перед формированием или непосредственно после откидывания лоскута в зоне-реципиенте обнаженный дентин и цемент корня обрабатывали тетрациклиновой кашицей в течение 3-5 минут. Указанная манипуляция приводит к эффективному очищению и детоксикации дентина, высвобождению коллагеновых волокон и предоставляет дополнительные преимущества.
Пациентка 34 лет направлена лечащим стоматологом для консультации после проведенной установки имплантатов на нижней челюсти. Пациентку беспокоили периодические боли ноющего характера в области имплантатов. Установка имплантатов в области 45, 46, 47 была проведена более месяца назад. После первичного заживления возникли боли, усиливающиеся после принятия пищи и при напряженной мимической деятельности. Рентгенологические данные свидетельствовали об отсутствии деструктивных изменений и допустимом уровне резорбции костной ткани. На всех имплантатах к моменту осмотра были установлены заживляющие колпачки (формирователи десневой манжеты). Ширину зоны кератинизированной прикрепленной десны определили с использованием теста «валика». КПД полностью отсутствовала в области двух имплантатов 45, 46. Кроме того, имелась рецессия десны и обнажение шейки в области указанных имплантатов (рис. 1).
Учитывая недостаток кератинизированной прикрепленной десны, неблагоприятный прогноз стабильности краевой десны и косметический дефект, а также болезненность, вызванную натяжением слизистой и травмой маргинальной десны, была предложена пересадка ССТ.
После проведения проводниковой и инфильтрационной анестезии был сформирован слизистый лоскут. Рабочий разрез проходил на уровне апикального края десны. В медиальном участке провели послабляющий разрез. Формирование слизистого лоскута позволяет минимизировать или вовсе исключить травму вестибулярной кортикальной пластины, что снижает вероятность резорбции костной ткани, которая обычно возникает после формирования полнослойного лоскута.
С соответствующей стороны твердого неба в проекции 16-13 зубов был получен трансплантат длиной 12 мм, шириной 6 мм и толщиной 1,5 мм. При этом в основном соединительнотканный трансплантат включал и эпителиальный участок, т.к. планировалось апикальное смещение лоскута принимающего ложа, с целью увеличения глубины преддверия рта в области трансплантации.
Рану в донорском участке не ушивали в виду того, что был достигнут удовлетворительный гемостаз.
ССТ с эпителиальным участком после незначительного выравнивания краев установили в области подготовленного принимающего ложа. Одиночными перекрестными узловыми швами трансплантат фиксировали в корональной части к слизистой между формирователями десны и обвивными швами вокруг формирователей. Слизистый лоскут сместили апикально и фиксировали одновременно с субэпителиальным участком трансплантата к подслизистому слою и надкостнице горизонтальными матрацными швами. В области послабляющего разреза наложены простые узловые швы.
Были даны послеоперационные рекомендации, назначены холод и полоскания перидексом. Послеоперационный период протекал без осложнений. В первые дни возник незначительный отек мягких тканей. Швы сняты через 10 дней.
П ри
осмотре через 1 месяц выявлены значительное
увеличение кератинизированной
прикрепленной десны, полное устранение
рецессии и визуализации шеек имплантатов.
Пациентка отметила устранение
болезненности, после чего была
направлена к лечащему стоматологу
для завершения лечения и протезирования.
ри
осмотре через 1 месяц выявлены значительное
увеличение кератинизированной
прикрепленной десны, полное устранение
рецессии и визуализации шеек имплантатов.
Пациентка отметила устранение
болезненности, после чего была
направлена к лечащему стоматологу
для завершения лечения и протезирования.
Клинический случай
Клинически
Рис. 1. Отсутствие кератинизированной прикрепленной десны
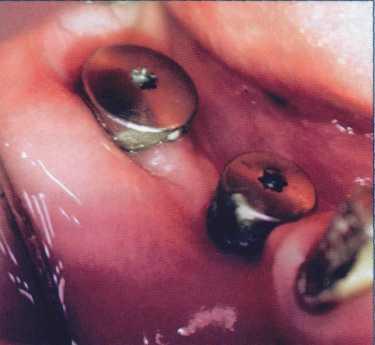

Рис. 2. После проведения инфильтрационной Рис. 3. Вид донорского участка после
анестезии недостаток КПД стал еще более очевиден получения трансплантата


Рис. 4. Вид подготовленного трансплантата Рис. 5. Вид ушитой раны с установленным
трансплантатом

Рис. 6. Через 4 недели полностью устранена рецессия в области имплантата 45 и определяется незначительная рецессия в области имплантата 46 зуба


Рис. 7. Через 2 месяца после пересадки ССТ. Рис. 8. Вид донорского участка через 2 месяца
Установлены коронки, полностью устранена рецессия в
области имплантатов, достигнуто значительное
увеличение зоны КПД
Забор трансплантата производили на небе на стороне вмешательства после предварительной инфильтрации донорского участка анестетиком, предпочтительно без содержания вазоконстриктора. Мы использовали трансплантаты с эпителиальным участком вдоль границы или без такового, в зависимости от цели проводимого вмешательства. Так для увеличения объема мягких тканей в области имплантатов чаще использовали лишенный эпителия ССТ. При устранении рецессии или увеличения зоны КПД ССТ включал выраженный в разной степени эпителиальный участок.
Предпочтение отдавали методике получения трансплантата с помощью двух параллельных разрезов на небе, медиальнее второго моляра. При этом трансплантат отделяли без проведения послабляющих разрезов, что позволяло улучшить заживление донорского участка в послеоперационном периоде.
Трансплантат помещали в принимающую область, адаптировали и ушивали рану. При наложении швов использовали метод поочередного или одновременного сшивания трансплантата и слизистого лоскута. Предпочтение отдавалось шовному материалу Гор-Текс (L.A. Gore). При ушивании использовали одиночный обвивной, простой узловой, перекрестный узловой и слизисто-надкостничный швы. Донорский участок ушивали с помощью перекрестных матрацных швов.
В послеоперационном периоде назначали холодные компрессы на кожу лица в области пересадки и полоскание 0,12%-ным хлоргексидинсодержащим раствором Перидекс (Peridex, Omni).
В большинстве случаев швы снимали на 10-12 сутки после операции. Успех операции оценивали через 12 дней, 1 месяц и 3 месяца по следующим критериям:
• Отсутствие некроза трансплантата и слизистого лоскута донорского участка.
• Отсутствие возникновения рецессии в области прилегающих зубов.
• Отсутствие Рубцовых изменений в донорской области и участке трансплантации.
• Возникновение нового прикрепления и наличие карманов глубиной не более 2 мм.
• Увеличение зоны кератинизированной прикрепленной десны.
• Устранение гиперестезии.
• Устранение визуализации шейки имплантата или края абатмента.
• Устранение рецессии до уровня ЦЭС.
