
- •IV. Текст лекции: і. Болезнь иценко-кушинга
- •1. Патогенетическое лечение
- •1.2. Хирургическое лечение
- •1.2.1. Транссфеноидольноя аденомэктомия
- •1.2.2. Адреналэктомия
- •1.2.3. Деструкция надпочечников
- •1.3. Медикаментозная терапия болезни Иценко-Кушинга
- •1.3.1. Препараты, подавляющие секрецию кортикотропина
- •1.3.2. Блокаторы стероидогенеза в надпочечниках
- •2. Симптоматическое лечение гиперкортицизма
- •2.1. Гипотензивная терапия
- •2.2. Лечение стероидной кардиопатии и гипокалиемии
- •2.3. Лечение стероидного сахарного диабета
- •2.4. Лечение остеопороза
- •3. Диспансеризация
- •2. Заместительная терапия
- •3. Лечение препаратами, стимулирующими секрецию и потенцирующими действие адг
- •4. Лечение нефрогенной формы несахарного диабета
- •5. Водный режим
- •Ііі. Гипофизарный нанизм
- •Этиологическая классификация дефицита соматотропин
- •1. Общеукрепляющая терапия
- •2. Лечение гормоном роста
- •3. Лечение анаболическими стероидными препаратами
- •4. Коррекция полового развития в пубертатном периоде и заместительная терапия половыми гормонами в постпубертатном периоде
- •5. Заместительная терапия тиреоидными препаратами при вторичном гипотиреозе
- •6. Диспансеризация
- •Іv. Гипопитуитарный синдром
- •Дифференциальная диагностика пангипопитуитаризма
- •5. Симптоматическое лечение
- •6. Диспансеризация
- •Гипопитуитарные криз и кома
- •V. Материалы активизации студентов при изложении лекции:
- •VI. Общее материальное и методическое оснащение лекции:
- •VII. Материалы для самоподготовки студентов:
2.4. Лечение остеопороза
Для лечения остеопороза рекомендуются препараты кальция в сочетании с кальцитонином при выраженном болевом синдроме; препараты витамина D3 под контролем содержания кальция в крови; оссин (кореберон), остеохин при умеренно выраженном остеопорозе; анаболические стероиды (см. гл. "Лечение гиперпаратиреоза").
Лечение остеопороза должно проводиться в течение 12-18 месяцев.
3. Диспансеризация
После лечения (в состоянии ремиссии) больные осматриваются эндокринологом 2-3 раза в год, офтальмологом, невропатологом, гинекологом - 2 раза в год, психиатром - по показаниям.
Два раза в год производятся клинические анализы крови и мочи, определяется содержание в крови глюкозы, натрия, калия, кортизола или 17-ОКС, экскреция 17-КС с мочой.
Один раз в год производится компьютерная томография мозга, при невозможности использования этого метода - рентгенография области турецкого седла.
Один раз в год производится рентгенография поясничного и грудного отделов позвоночника.
В период диспансерного наблюдения решается вопрос о необходимости продолжения лечения, а также о трудоспособности больного.
При полном регрессе симптомов болезни Иценко-Кушинга трудоспособность сохраняется, но не разрешаются тяжелые виды труда. После двусторонней адреналэктомии больные являются лицами, страдающими хронической надпочечниковой недостаточностью и трудоспособность их резко ограничивается.
ІІ. НЕСАХАРНЫЙ ДИАБЕТ
Несахарный диабет - заболевание, обусловленное абсолютной (выпадение секреции антидиуретического гормона гипоталамусом) или относительной недостаточностью АДГ (нечувствительность к нему эпителия почечных канальцев).
Антидиуретический гормон (АДГ, вазопрессин) вырабатывается клетками супраоптического и паравентрикулярного ядер гипоталамуса и транспортируется по аксонам нейрогипофизарного тракта в заднюю долю гипофиза, откуда поступает в кровь. Точкой приложения действия АДГ являются дистальные отделы канальцев почек, где под его влиянием повышается проницаемость клеточных мембран для воды, что приводит к увеличению реабсорбции воды и уменьшению диуреза. Внутриклеточным медиатором АДГ является цАМФ.
АДГ является основным веществом, регулирующим осмолярность (осмотическое давление) жидкостей организма, он оказывает также сосудосуживающее действие. В головном мозге имеются специфические осморецепторы, реагирующие на колебания осмотического давления крови либо повышением, либо снижением секреции АДГ.
На секрецию АДГ оказывают регулирующее влияние многочисленные факторы (таблица 2).
На рис. 2 представлены физиологические эффекты АДГ. Инактивируется АДГ в печени и почках.
Таблица 2
Факторы, регулирующие секрецию антидиуретического гормона
|
Факторы, повышающие секрецию АДГ |
Факторы, снижающие секрецию АДГ |
|
Повышение осмолярности крови и других жидкостей организма |
Снижение осмолярности крови и других жидкостей организма |
|
Изменение ионного состава спинномозговой жидкости (снижение концентрации (К+и Са++ и повышение Na+) |
Снижение концентрации Na+ в спинномозговой жидкости |
|
Уменьшение объема внеклеточной и внутри-сосудистой жидкости |
Увеличение объема внеклеточной и внутри-сосудистой жидкости |
|
Снижение артериального давления |
Повышение артериального давления |
|
Стимуляция ренин-ангиотензиновой системы |
Угнетение активности ренин-ангиотензиновой системы |
|
Повышение температуры тела и гипоталамуса |
Снижение температуры тела и гипоталамуса |
|
Лекарственные вещества: |
Лекарственные вещества: |
|
• стимуляторы
|
• блокаторы |
|
• холиномиметики* |
• холинолитики;
стимуляторы
|
|
• фенобарбитал |
• глюкокортикоиды |
|
• карбамазепин (тегритол) |
• этиловый спирт |
|
• хлорпропамид |
• морфин |
|
• клофибрат |
• резерпин |
|
• цитостатики: |
• хлорпромазин |
|
- винкристин, |
• дифенилгидантоин (дифенин) |
|
- циклофосфамид
|
|
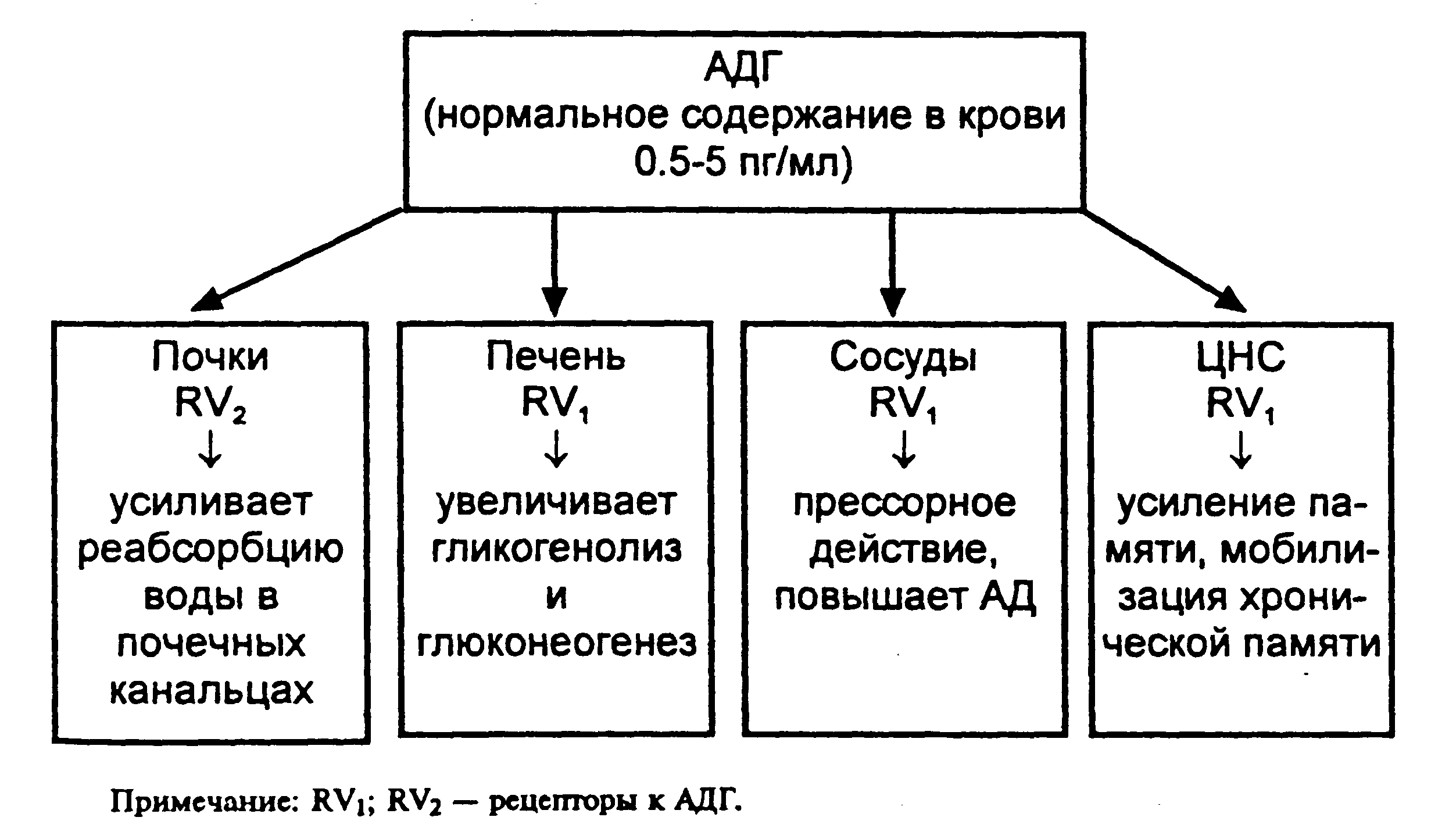
Рис. 2. Физиологические эффекты вазопрессина (АДГ).
Этиология
При несахарном диабете может быть абсолютная или относительная недостаточность АДГ.
При абсолютной недостаточности АДГ снижена или отсутствует секреция этого гормона в гипоталамусе. При относительной недостаточности АДГ его секреция в ядрах гипоталамуса не снижена, но отмечается нечувствительность к нему дистальных почечных канальцев или повышенное его разрушение в печени.
Этиологическая классификация несахарного диабета
1.1. Абсолютная недостаточность АДГ (гипоталамо-гипофизарная форма несахарного диабета).
1.1.1. Идиопатический несахарный диабет.
1.1.2. Генетический семейный несахарный диабет.
1.1.3. Аутоиммунный несахарный диабет (аутоиммунное поражение ядер гипоталамуса).
1.1.4. Инфекционно-воспалительное поражение гипоталамо-гипофизар-ной зоны (нейротропные вирусные инфекции, туберкулез, скарлатина, коклюш, тифозно-паратифозная инфекция, сифилис и др.).
1.1.5. Черепно-мозговые травмы с повреждением гипоталамо-гипофизарной зоны.
1.1.6. 0пухоли головного мозга (краниофарингома, менингиома, глиома, метастазы рака легких, молочной железы) и аденома гипофиза.
1.1.7. Операции в области гипоталамо-гипофизарной зоны.
1.1.8. Сосудистые повреждения (аневризмы) гипоталамо-гипофизарной зоны.
1.1.9. Несахарный диабет как проявление других эндокринных заболеваний гипоталамо-гипофизарного генеза (адипозо-генитальная дистро-фия, болезнь Симмондса, болезнь Шиена, болезнь Иценко-Кушинга).
1.1.10. Гранулематозное поражение гипоталамо-гипофизарной зоны (саркоидоз, гистиоцитоз).
1.1.11. Генерализованный ксантоматоз Хенда-Шюллера-Крисчена.
1.2. Относительная недостаточность АДГ (нечувствительность к АДГ - нефрогенный несахарный диабет).
1.2.1. Врожденная форма, связанная с Х-хромосомой, встречается лишь у мужчин.
1.2.2. Поражение почечных канальцев (амилоидоз, саркоидоз, интоксикация литием, метоксифлураном).
1.2.3. Гипокалиемия, гиперкальциемия (гиперпаратиреоз).
1.3. Относительная недостаточность АДГ вследствие усиленной его инактивации в печени, почках, плаценте.
Патогенез
Недостаточность АДГ вызывает снижение реабсорбции воды в дистальном отделе почечного нефрона и выделение большого количества неконцентрированной мочи.
Полиурия приводит к общей дегидратации (дефициту внутриклеточной и внутрисосудистой жидкости); развивается гиперосмолярность плазмы, что раздражает осморецепторы гипоталамуса;
возникает жажда.
Полиурия, обезвоживание, жажда - основные проявления дефицита АДГ.
Клиническая картина
Несахарным диабетом болеют одинаково часто мужчины и женщины в любом возрасте, но чаще в 20-40 лет. При врожденных формах заболевание проявляется у детей с первых месяцев жизни. Несахарный диабет возникает остро и затем принимает хроническое течение.
Основные симптомы заболевания следующие:
• жажда (количество выпиваемой жидкости колеблется от 3 до 15 л в сутки);
• обильное, учащенное мочеиспускание (полиурия);
• общая дегидратация (сухость кожи и слизистых оболочек, сухость во рту, уменьшение слюно- и потоотделения);
• изменение функции желудочно-кишечного тракта (растяжение желудка из-за постоянной перегрузки водой, хронический гастрит со сниженной секреторной функцией; хронический колит, запоры);
• нарушение половых функций (нарушение менструальной функции у женщин, снижение либидо и потенции у мужчин);
• отставание детей в росте, физическом и половом развитии;
• психоэмоциональные нарушения: головные боли, бессонница, эмоциональная лабильность; дети становятся плаксивыми, раздражительными;
• в случае невосполнения потерь жидкости (отсутствие воды, поражение центра жажды в гипоталамусе) наступает резко выраженная дегидратация (резкая слабость, головные боли, тошнота, рвота, лихорадка, судороги, психомоторное возбуждение, тахикардия, коллапс, сгущение крови, повышение уровня мочевины, креатинина).
Степень выраженности клиники несахарного диабета зависит от степени недостаточности продукции АДГ. При маловыраженном дефиците АДГ клиника заболевания может быть слабо выраженной.
Данные лабораторных исследований
1. OAK: без существенных изменений. При выраженной дегидратации - сгущение крови (эритроцитоз, повышение уровня гемоглобина, лейкоцитоз).
2. ОАМ: низкая плотность, колеблющаяся от 1,001 до 1,003-1,004 кг/л.
3. БАК: возможно повышение содержания натрия, гиперосмолярность плазмы (больше 290 мосм/л).
4. Компьютерная и магнитно-резонансная томография головного мозга: возможно выявление опухоли, аденомы гипофиза.
5. Определение содержания в крови АДГ: при абсолютном дефиците - снижение, при относительном - норма или повышение.
Дифференциальный диагноз
Дифференциальный диагноз несахарного диабета и психогенной жажды проводится на основании следующих признаков.
• Как правило, клиническая картина при психогенной жажде развивается постепенно, после стресса; при несахарном диабете начало острое.
• Проба с лишением жидкости (сухоедением) - проводится в условиях стационара, продолжительность пробы - 6-8 ч. Мочу собирают каждый час, измеряют ее количество и плотность;
После каждого литра выделенной мочи измеряют массу тела. При психогенной жажде лишение жидкости не ухудшает общего состояния больных, количество выделяемой мочи увеличивается, плотность ее нормализуется. При несахарном диабете лишение жидкости ухудшает общее состояние больных, количество выделяемой мочи не уменьшается, плотность ее не повышается, масса тела снижается.
• Проба с внутривенным введением 50 мл 2,5% раствора натрия хлорида в течение 45 мин. Мочу собирают катетером каждые 15 минут. У больных с психогенной жаждой повышение осмотической концентрации плазмы стимулирует секрецию АДГ, количество мочи уменьшается, плотность ее увеличивается. При несахарном диабете объем и плотность мочи не изменяются.
• Проба с мочегонными. Больной принимает внутрь 100 мг гипотиазида. При гипоталамо-гипофизарной форме несахарного диабета наступает парадоксальный эффект - уменьшается полиурия и повышается плотность мочи. При психогенной жажде количество выделяемой мочи увеличивается.
Дифференциальная диагностика несахарного и сахарного диабета представлена в главе «Сахарный диабет».
Кроме того, несахарный диабет следует дифференцировать с полиурией при ХПН, гиперпаратиреозе, первичном гиперальдостернизме. Эти заболевания имеют характерную симптоматику и поэтому легко дифференцируются (клиника этих заболеваний описана в соответствующих главах).
Программа обследования
1. ОА крови, мочи.
2. Проба по Зимницкому с измерением количества мочи и ее плотности.
3. БАК: общий белок, белковые фракции, натрий, калий, кальций, мочевина, креатинин.
4. Нейроофтальмологическое исследование: определение полей зрения, остроты зрения, офтальмоскопия.
5. Компьютерная или магнитно-резонансная томография головного мозга.
6. Определение содержания антидиуретического гормона в крови.
Лечение несахарного диабета
Несахарный диабет - синдром абсолютной или относительной недостаточности антидиуретического гормона (АДГ), проявляющийся мочеизнурением, жаждой, компенсаторным потреблением большого количества жидкости.
Лечебная программа при несахарном диабете:
1. Этиологическое лечение.
2. Заместительная терапия препаратами АДГ.
3. Лечение препаратами, стимулирующими секрецию и потенцирующими действие АДГ.
4. Лечение нефрогенного несахарного диабета.
5. Водный режим.
Этиологическое лечение
В ряде случаев возможно полное излечение несахарного диабета при устранении причины, вызвавшей его. Наиболее часто это удается, если несахарный диабет обусловлен поражением гипоталамо-гипофизарной зоны при острых инфекционно-воспалительных процессах. В этом случае назначается лечение антибиотиками, противовоспалительными средствами, производится дегидратация головного мозга (внутривенное введение 10 мл 40% раствора уротропина 1 раз в день в течение 5-6 дней, при этом проявляется и противовоспалительный эффект; 10 мл 40% раствора глюкозы 1 раз в день в течение 6-8 дней).
При гемобластозах проводится цитостатическая терапия, при опухолях гипоталамо-гипофизарной зоны - хирургическое или лучевое лечение, при туберкулезе - специфическая противотуберкулезная терапия, при сифилисе - противосифилитическое лечение.
После проведения этиологического лечения возможно восстановление секреции гипоталамусом антидиуретического гормона.
