
Медицинская паразитология Чебышев
.pdf
ки. Сильно развитые желточники распространены по всему телу от уровня глотки до заднего конца тела сосальщика.
Яйца овальные (см. рис. 3.8), золотисто-коричневого цвета, размером 6181 х 48-54 мкм с толстой оболочкой, крышечкой и небольшим утолщением на противоположном конце. Яйца выделяются незрелыми.
Биология развития (рис. 3.9). Источники инвазии - свиньи, собаки, кошки, дикие плотоядные и человек, инвазированные парагонимусом. Пути передачи - пищевой, водный. Факторы передачи - термически не обработанное мясо крабов и раков.
При оптимальной температуре (27o С) развитие яиц в воде заканчивается через 3 нед, однако мирацидии могут выходить из них и через несколько месяцев, чему способствуют колебания температуры воды. Промежуточными хозяевами являются пресноводные брюхоногие моллюс-
ки Melania libertine, M. extensa, M. amurensis (Дальний Восток),Ampullara luteosoma (Южная
Рис. 3.9. Цикл развития P. westermanii.
Америка) и другие виды, у которых последовательно развиваются стадии спороцисты, редии и церкарии. Церкарии активно проникают через участки с тонким хитиновым покровом в организм дополнительных хозяев - пресноводных крабов родов Potamon, Eriocheir, Parathelphusa и раков родов Cambaroides, Procambarus идр.
В ракообразных церкарии инцистируются в мышцах и во внутренних органах, где превращаются в метацеркарии, которые становятся инвазионными через 1,5 мес. В организме одного ракообразного может содержаться несколько сотен метацеркарий. Окончательными хозяевами служат свиньи, собаки, кошки, дикие плотоядные, грызуны (крысы, ондатры) и человек, которые заражаются при поедании крабов и раков в сыром или полусыром виде. Заражение может произойти и через воду, так как при гибели зараженных ракообразных метацеркарии сохраняют в воде жизнеспособность до 25 сут. В двенадцатиперстной кишке окончательных хозяев личинки освобождаются из оболочек, проникают через кишечную стенку в брюшную полость, пробуравливают диафрагму, оба листка плевры и внедряются в легкие. Здесь вокруг паразита формируются фиброзные кисты размером с лесной орех, локализующиеся вблизи корней легких и по периферии легочной
ткани. У человека в кисте обычно присутствует один паразит, редко - два. Паразиты достигают половой зрелости и начинают откладывать яйца через 5-6 нед после заражения человека. Продолжительность жизни паразитов в легких превышает 5 лет.
Эпидемиология. Парагонимоз распространен преимущественно в ЮгоВосточной Азии (Китай с Тайванем, страны п-ва Индокитай, Индонезия, Филиппины), а также в Южной Америке (Перу, Эквадор, Колумбия, Венесуэла). В России, кроме завозных случаев, известны ограниченные очаги парагонимоза в Приморском крае и Приамурье. В этом регионе заражению способствует употребление в пищу местного блюда «пьяные крабы», кото-
рое готовят из живых крабов или раков, посыпанных солью и залитых красным вином. Патогенез и клинические проявления. В патогенезе парагонимоза главную роль играют ток-
сико-аллергические реакции и механическое воздействие гельминтов и их яиц на ткани. Во время миграции личинок паразитов в легкие через диафрагму и другие органы (печень, поджелудочную железу, почки) в них обнаруживают кровоизлияния, а иногда и некрозы. В легких (особенно в нижних долях), помимо кровоизлияний, образуются эозинофильные инфильтраты и скопления экссудата. Позднее вокруг паразитов формируются фиброзные кисты размером от 0,1 до 10 см. После гибели паразита или выхода его из кисты полость ее зарубцовывается. При нарушении целостности стенки кисты паразиты или их яйца иногда заносятся в головной мозг, мезентериальные лимфатические узлы, предстательную железу, печень, кожу и другие органы и ткани.
При интенсивной инвазии и многолетнем течении болезни могут развиться пневмосклероз и синдром легочного сердца.
Попадание парагонимусов в ЦНС вызывает появление симптомов менингита, повышается внутричерепное давление. Возможно развитие атрофии зрительного нерва, парезов, параличей, нарушений чувствительности, эпилепсии. На рентгенограммах головного мозга у таких больных видны кальцинозные округлые образования, содержащие погибших гельминтов.
Осложнения связаны с присоединением вторичной инфекции и развитием пневмоний, а также с заносом парагонимусов в ЦНС.
Диагностика. Диагноз парагонимоза устанавливают на основании эпидемиологического анамнеза, клинических данных и результатов инструментальных исследований (рентгенография, КТ, МРТ), а также обнаружения яиц паразитов в мокроте или испражнениях, куда они попадают при заглатывании мокроты. Можно также использовать внутрикожную аллергическую пробу с антигенами парагонимусов.
Дифференциальный диагноз проводят с пневмонией, туберкулезом и эхинококкозом легкого и опухолями. При парагонимозе головного мозга заболевание дифференцируют от опухолей мозга и менингоэнцефалита. На паразитарную природу болезни указывает сочетание неврологической симптоматики с характерными изменениями в легких и наличием яиц в мокроте.
Прогноз. При своевременном лечении в неосложненных случаях прогноз благоприятный. В случае парагонимоза головного мозга с множественными кистами прогноз крайне неблагоприятный.
Профилактика. В очагах парагонимоза ракообразных можно есть только после кулинарной обработки, обеспечивающей гибель парагонимусов. Так как в воде могут присутствовать частицы погибших крабов и раков, инвазированных метацеркариями, при купании в открытых пресноводных водоемах следует остерегаться случайного заглатывания воды. Для питья следует использовать только кипяченую или профильтрованную воду. Необходимо обеспечивать охрану водоемов от фекальных загрязнений.
Сосальщики кровяные (шистосомы). Эти гельминты вызываютшистосомозы - тропические трематодозы, которые характеризуются в острой стадии токсико-аллергическими реакциями, а в хронической стадии - поражением кишечника или мочеполовой системы за счет паразитирования раздельнополых возбудителей в мелких венозных сосудах (отсюда название - кровяные сосальщики). По своему социально-экономическому значению среди паразитарных заболеваний шистосомозы занимают второе место в мире после малярии.

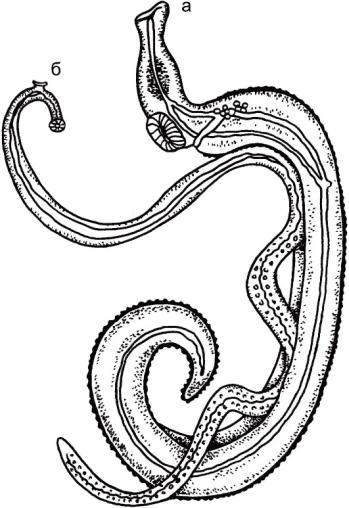
Рис. 3.10. Schistosoma haematobium.
а - самец; б - самка.
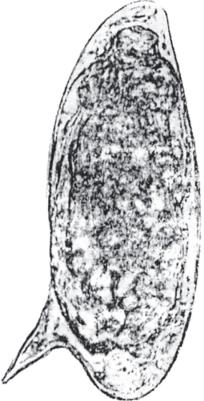
Рис. 3.11. Яйцо S. haematobium.
Шистосома урогениталыная (Schistosoma haematobium). S. haematobiumвызыва-
ет мочеполовой шистосомоз - хронический тропический трематодоз, протекающий с поражением мочеполовых органов.
Морфология. Длина тела самца S. haematobium - 10-15 мм, самки - 20 мм
(рис. 3.10).
Тело у самцов утолщенное, плоское, у самок - нитевидное, более длинное. Присоски слабо развиты. У самца кутикула позади брюшной присоски своими боковыми выростами образует продольный щелевидныйгинекофорный канал, в котором находится самка. Вся кутикула самца покрыта шипиками, у самок они имеются только на переднем конце. Глотка отсутствует. Пищевод у самцов и самок сначала раздваивается на две ветви кишечника, которые затем снова сливаются.
Семенники в количестве 4-5 лежат в передней или задней части тела. Яичник находится у слияния кишечных ветвей, позади него помещаются желточники. Половое отверстие расположено за брюшной присоской. Яйца овальной формы без крышечки имеют характерный для данного вида терминальный шип. Размеры яиц 120-160х 40-60 мкм (рис. 3.11).
Биология развития. Шистосомы обитают в мелких венозных сосудах мочеполовой системы: в венозных сплетениях малого таза, мочевого пузыря, матки, встречаются в системе воротной вены и разветвлениях брыжеечной вены млекопитающих. Они питаются кровью, частично адсорбируя питательные вещества через кутикулу.
Отложенные яйца мигрируют в мочевой пузырь, дозревают в течение 5-12 дней в тканях хозяина и с мочой выводятся из организма. Окончательное созревание мирацидиев происходит в пресной воде при температуре 10-30 °С. В воде мирацидии выходят из яиц, внедряются в пресноводных моллюсков рода Bulinus, в которых в течение 3-6 нед проходят развитие до церкарий по схе-
ме мирацидий - материнская спороциста - дочерние спороцисты - церкарии. Церкарии, выйдя из моллюска, способны инвазировать окончательного хозяина в пределах 3 сут. Церкарии внедряются через кожные покровы или слизистую оболочку ротоглоточной полости в организм окончательного хозяина, где превращаются
в молодых шистосомул, мигрируют в венозные сосуды мочеполовых органов, развиваются и достигают половой зрелости. Спаривание происходит через 4-5 нед после проникновения в организм хозяина, затем самки откладывают яйца в мелких венозных сосудах.
С помощью острого шипа и цитолизинов, выделяемых личинками в яйцах, часть яиц проникает через стенки сосудов и ткани слизистой оболочки в просвет мочевого пузыря, откуда они выделяются с мочой. Многие яйца задерживаются в стенке мочевого пузыря и окружающих тканях, вызывая воспаление. Одна пара шистосом продуцирует 200-3000 яиц в сутки. Продолжительность жизни взрослых шистосом составляет в среднем 5-10 лет (хотя известны случаи их паразитирования у человека на протяжении 1529 лет).
Эпидемиология. Мочеполовой шистосомоз распространен в странах тропического и субтропического пояса, в которых, по данным ВОЗ, ежегодно регистрируют до 200 млн новых случаев заражения. К ним относятся большинство стран Африки и Среднего Востока (Ирак, Сирия, Саудовская Аравия, Израиль, Йемен, Иран, Индия), Кипр, Маврикий, Мадагаскар, Австралия, а также страны Латинской Америки. Пораженность шистосомами наиболее высока среди лиц в возрасте от 10 до 30 лет. Повышенному риску заражения подвержены сельскохозяйственные рабочие, работники систем орошения.
Патогенез и клинические проявления. Острый период мочеполового шистосомоза совпадает с проникновением церкарий в организм хозяина и миграцией шистосомул по кровеносным сосудам. В этом периоде в стадии внедрения церкарий наблюдаются расширение сосудов, покраснение, зуд и отек кожного покрова, а также лихорадка.
Хронический период заболевания наступает через несколько месяцев после инвазии и может продолжаться несколько лет. Поражение мочеточников сопровождается сужением их дистальных отделов и устья, что приводит к застою мочи, образованию камней и создает условия для развития пиелонефрита и гидронефроза. Поздняя стадия болезни характеризуется развитием фиброза тканей мочевого пузыря и его кальцификацией, что затрудняет прохождение яиц и способствует усилению гранулематозных процессов. Яйца в этих случаях подвергаются обызвествлению. В результате меняется форма мочевого пузыря, задерживается моча, повышается внутрипузырное давление. Течение болезни может быть легким, средним и тяжелым. В тяжелых случаях болезнь приводит к инвалидности и преждевременной смерти.
Развитие фиброза органов, метаплазии эпителия и иммуносупрессии способствует канцерогенезу. В очагах шистосомозов чаще, чем в других местностях, встречаются опухоли мочеполовой системы.
Диагностика. В эндемичных очагах предварительный диагноз ставят на основании клинических симптомов. Больные жалуются на слабость, недомогание, крапивницу, диуретические расстройства, гематурию, появление капель крови в конце мочеиспускания.
Точный диагноз устанавливают при выявлении яиц шистосом в моче, причем их можно обнаружить лишь через 30-45 дней после заражения. Для овоскопии используют методы концентра-
ции: отстаивания, центрифугирования или фильтрации. Весьма информативны инструменталь-
ные методы диагностики. При цистоскопии выявляют скопления яиц шистосом, полипозные разрастания.
Дополнительно используют рентгенологические и серологические методы (например, ИФА).
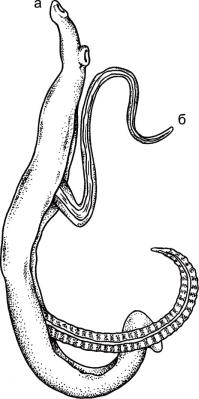
Рис. 3.12. Schistosoma mansoni. а - самец; б - самка.
Профилактика и меры борьбы.
Борьба с мочеполовым шистосомозом включает комплекс мероприятий, направленных на прекращение передачи инвазии и предупреждение заражения людей:
•своевременное выявление и лечение больных;
•предотвращение попадания яиц шистосом в водоемы, заселенные моллюсками;
•уничтожение моллюсков с помощью моллюскоцидов (фрескон, пентахлорфенолят натрия, медный купорос, эндод идр.);
•заселение водоемов конкурентами моллюсков и хищников, которые уничтожают моллюсков
иих яйца;
•использование оросительных систем, снижающих размножение моллюсков;
•очистка и осушение каналов и водоемов;
•ношение защитной одежды (перчатки, резиновые сапоги и др.) при контакте с водой;
•смазывание кожного покрова
защитной мазью при купании и работе в воде;
•кипячение или фильтрование воды для питья и хозяйственных нужд;
•активная санитарно-просветительная работа;
•централизованное водоснабжение населения.
Особое значение приобретают меры индивидуальной профилактики для туристов и путешественников, посещающих эндемичные районы. Эти меры подразумевают тщательный выбор мест для купания, избегание заросших растительностью пресноводных водоемов и мест скопления моллюсков.
Шистосома Мансона (Schistosoma mansoni). S. mansoni вызываеткишечный шистосомоз Ман-
сона - хронический тропический кишечный трематодоз с преимущественным поражением органов пищеварения.
Морфология. Длина тела самца S. mansoni -6- 14 мм, самки - 12-16 мм (рис. 3.12). Семенники у самцов в количестве 8-9 мелкие. Яичник самки расположен в передней части тела. Матка короткая, содержит 1-4 яйца. Яйца овальные, с боковым шипом. Размеры яиц 120-160 х 60-70 мкм (рис.
3.13).
Рис. 3.13. Яйцо S. mansoni.
Биология развития. Цикл развития S. mansoni сходен с жизненным циклом S. haematobium. После активного внедрения церкарий в организм хозяина через кожный покров и сложной миграции шистосомул по лимфатическим и кровеносным сосудам половозрелые гельминты локализуются в разветвлениях воротной вены. Большая их часть мигрирует в мелкие ветви нижней брыжеечной вены, где самки начинают откладывать яйца. С помощью острого шипа и цитолизинов часть яиц проникает через стенку сосудов и ткани слизистой оболочки в просвет кишки и выделяется с калом.
Эпидемиология. Кишечный шистосомоз Мансона широко распространен в странах Африки (Египет, Судан, Замбия, Танзания, Центрально-Африканская Республика, Конго, Камерун, Либерия и др.). В Южной Америке заболевание встречается в Венесуэле, Гвиане, Бразилии, ПуэртоРико, на Гаити.
Патогенез и клинические проявления. Острую стадию шистосомоза следует рассматривать как следствие аллергической перестройки организма. Признаки острого кишечного шистосомоза проявляются через 2-16 (чаще 4-6) нед после заражения. Появляется лихорадка неправильного типа, ухудшается аппетит. Больных беспокоят частый жидкий стул, иногда с примесью крови и слизи, боли в животе. Нередко отмечаются тошнота и рвота. Увеличиваются размеры печени и селезенки.
В хронической стадии оставшиеся в тканях яйца шистосом являются причиной воспалительных реакций, гранулематозного и фиброзного процессов. Наибольшие патологические изменения происходят в стенке толстой кишки, в печени и легких. Занос яиц может вызвать поражения аппендикса, желчного пузыря, поджелудочной железы, половых органов, спинного и редко головного мозга. Как осложнения могут развиться кровотечения из вен пищевода, желудочные кровотечения, флегмоны и абсцессы желудка и кишечника, спаечная болезнь, полипоз прямой и сигмовидной кишок, синдром легочного сердца и др.
Диагностика. Кишечный шистосомоз Мансона следует дифференцировать от амебиаза, бактериальной дизентерии, балантидиаза. Паразитологический диагноз основан на обнаружении яиц в кале. Для их обнаружения готовят большие мазки на предметных стеклах. Пробу из мазка фекалий надо брать с поверхности кала, которая непосредственно соприкасалась со слизистой оболочкой кишки, откуда выходили яйца. В последние годы за рубежом широко используют серологиче-
ские методы на основе ИФА. В качестве дополнительных методов можно использовать лапароскопию, биопсию печени и др.
Профилактика и меры борьбы такие же, как при мочеполовом шистосомозе.
Шистосома кишечная (Schistosoma intercalatum). S. intercalatumвызывает кишечный интер-
калатный шистосомоз - хронический шистосомоз, ограниченно распространенный в тропических районах Африки, патогенетически и клинически сходный с кишечным шистосомозом Мансона, но отличающийся от него более легким течением.
Морфология. Возбудитель S. intercalatum морфологически сходен с S. haematobium. Яйца несколько крупнее - 140-240 X 50-85 мкм, выделяются с калом. Болезнь регистрируют в Заире, Габоне, Камеруне, Чаде.
Биология развития, эпидемиология, патогенез, клинические проявления, лечение и профи-
лактика такие же, как при кишечном шистосомозе Мансона.
Шистосома японская (Schistosoma japonicum). S. japonicum вызываетяпонский шистосомоз -
хронический тропический трематодоз Юго-Восточной
Рис. 3.14. Schistosoma japonicum.
а - самец; б - самка.
Азии, характеризующийся преимущественным поражением желудочно-кишечного тракта и печени.
Морфология. Возбудитель японского шистосомоза S. japonicumпредставлен на рис. 3.14. Длина тела самца - 12-20 мм, самки -12- 28 мм. Кутикула самца гладкая, без бугорков. Кишечные ветви соединяются в задней части тела. Семенники в количестве 6-8 среднего размера. Матка самки занимает около половины тела и содержит от 50 до 100 яиц. Яйца размером 70-100 х 50-65 мкм широкоовальные, имеют короткий боковой шип и содержат зрелый мирацидий (рис. 3.15).
Биология развития. Половозрелые гельминты паразитируют в воротной и мезентериальных венах человека и некоторых домашних и диких животных: крупного и мелкого рогатого скота, собак, кошек, мышей, крыс, кроликов, свиней, обезьян и др. Откладывание яиц самкой начинается через 4 нед после заражения хозяина. За сутки каждая самка способна отложить 1500-3000 яиц. Яйца проходят через стенку кишечника и выделяются с калом. В кале яйца появляются через 6-10 нед после заражения хозяина. Промежуточные хозяева - мелкие пресноводные моллюски рода Oncomelania. Длительность развития личиночных стадий шистосом в моллюсках составляет 4- 12 нед. Церкарии живут в воде до 3 сут, но сохраняют инвазионную способность лишь первые 30 ч.
Эпидемиология. Японский шистосомоз регистрируют в странах Азии (Индонезия, Китай, Малайзия, Филиппины, Япония, Корея). Он распространен как в зоне влажных тропических лесов,

так и в субтропических районах. Шистосомоз, встречающийся в Камбодже, Лаосе и Таиланде, называют меконговым (возбудитель S. mekongi). Он чаще встречается у детей до 10 лет.
Патогенез и клинические проявления. Патогенез японского шистосомоза во многом сходен с патогенезом S. mansoni, однако S. japonicum откладывает примерно в 10 раз больше яиц и выделяет их в больших количествах, что приводит к массивному заносу яиц в различные органы (печень, легкие и др.), в которых появляются тяжелые повреждения сосудов и тканей. Через 1-7 лет после заражения хозяина обычно развивается фиброз печени с портальной гипертензией. Характерным является поражение ЦНС, которое регистрируют в 2-4 % случаев, при этом развитие гранулем происходит как в сером, так и в белом веществе мозга.
В острый период болезни при интенсивной инвазии через 2-3 нед после заражения у больных повышается температура тела, появляются
Рис. 3.15. Яйцо S. japonicum.
диарея до 10 раз в сутки со слизью и кровью, высыпания на коже, их беспокоят головные боли
иболи в области живота. В этот период возможно развитие бронхита и бронхопневмонии. Печень
иселезенка увеличены.
Вхронический период болезни основными симптомами являются поражения толстой кишки. Наблюдается диарея с примесью слизи и крови. Иногда развивается кишечная непроходимость, обусловленная скоплением яиц. Встречаются тяжелые поражения верхних отделов пищеварительного тракта с образованием язв желудка и двенадцатиперстной кишки, а также со злокачественными образованиями.
Диагностика. Диагноз устанавливают при обнаружении яиц в фекалиях теми же методами, что и при кишечном шистосомозе Мансона. В позднем периоде во многих случаях решающее значение имеет ректальная биопсия.
Профилактика и меры борьбы такие же, как и при мочеполовом шистосомозе. Кроме того, проводят выявление зараженных домашних животных и их лечение. Фекалии скота на фермах и в местах выпаса обеззараживают. Скот обеспечивают питьевой водой, свободной от церкарий.
Церкарии шистосом (Trichobilharzia ocellata и T. stagnicolae). Эти виды представляют собой свободноплавающие личинки шистосом, вызывающие шистосоматидные дерматиты (церкариозы) (зуд купальщиков, водяной зуд, церкарийные дерматиты), - паразитарные заболевания, характеризующиеся изменениями кожи под воздействием личинок (церкарий) некоторых видов трематод.
Возбудители шистосоматидного дерматита - личинки (церкарии) шистосом семейства Schistosomatidae, паразитирующих во взрослом состоянии в кровеносной системе водоплавающих птиц (уток, чаек, лебедей и др.). Человек не является для них специфическим хозяином. Иногда дерматит может быть вызван церкариями шистосоматид млекопитающих (грызунов и др.). В
настоящее время насчитывается более 20 видов шистосом, церкарии которых способны проникать через кожный покров человека.
Эпидемиология. Внедрение церкарий в организм человека через кожный покров возможно лишь в тех водоемах, в которых обитают промежуточные хозяева соответствующих шистосом - легочные моллюски. Большинство церкарий гибнет в кожном покрове, вызывая воспалительные реакции. Чаще всего возбудителями шистосоматидных дерматитов являются церка-
рии Trichobilharzia ocellata и T. stagnicolae.
Яйца трихобильгарций попадают в воду с испражнениями хозяев, из них вылупляются мирацидии, проникающие в организм моллюсков родовLymnaea, Planorbis и др., где происходят партеногенетическое размножение и развитие личинок до стадии церкарии. Церкарии выходят из организма моллюсков и внедряются через кожный покров в организм уток и других водоплавающих птиц, где продолжается их развитие. Через 2 нед в кровеносной системе хозяев паразиты достигают половой зрелости.
Патогенез и клинические проявления. Причиной заражения человека является способность церкарий шистосоматид активно проникать через кожный покров. Церкарии вызывают механические (часто множественные) поражения кожного покрова и оказывают токсическое и сенсибилизирующее действие на организм человека, способствуют заносу вторичной инфекции. Особенно тяжело церкариозы протекают у детей.
У высокочувствительных лиц могут возникнуть местная или генерализованная крапивница, аллергический отек и сильный зуд кожи.
Изредка появляются отек кожи и волдыри. Заболевание заканчивается спонтанным выздоровлением. В месте папул в течение нескольких недель сохраняется пигментация.
Диагностика. В основе диагностики лежит обнаружение характерных изменений кожного покрова, появившихся при контакте с водой водоемов, где обитают моллюски и утки (купание, рыбная ловля, ирригационные работы и т. д.). Церкариозы дифференцируют от реакций на укусы насекомых и других дерматитов.
Профилактика. В целях индивидуальной профилактики церкариозов при контактах с водой водоемов (купание, стирка белья, игры в воде, рыбная ловля и т. д.) следует:
•избегать заросших водной растительностью мелководных участков водоемов, где обитают утки (более безопасны прибрежные зоны, лишенные водной растительности);
•при необходимости длительного пребывания в воде применять защитную одежду и обувь (сапоги, брюки, рубашки), предохраняющие от нападения церкарий шистосоматид;
•после контакта с водой в «подозрительной» зоне водоема тщательно вытирать кожу жестким полотенцем или сухой тканью и быстро сменять промокшую одежду.
Общественная профилактика церкариозов включает:
•оснащение городских водоемов, ассоциируемых с риском заражения людей церкариями, указателями, запрещающими купание и игры в воде;
•регулирование (снижение) численности уток в городских водоемах, используемых в рекреационных целях;
•регулярную очистку водоемов (или наиболее посещаемых населением участков водоемов) от водной растительности.
Сосалыцик ланцетовидный, или дикроцелиум
(Dicrocoelium lanceatum). D. lanceatum вызывает дикроцелиоз - биогельминтоз, характеризую-
щийся поражением гепатобилиарной системы.
Этиология. Ланцетовидная двуустка D. lanceatum имеет плоское ланцетовидное тело со слегка закругленным задним концом. Длина тела паразита 5-12 мм, ширина 1,5-3 мм (рис. 3.16).
Кутикула имеет многочисленные сосочки без шипиков. Небольшая шаровидная глотка ведет в относительно длинный пищевод; слегка извилистые ветви кишечника не достигают конца тела. Два слабодольчатых семенника лежат один позади другого в передней трети тела. Яичник расположен позади заднего семенника. Хорошо развитая матка находится в задней части тела. Желточники занимают боковые поля средней части тела.
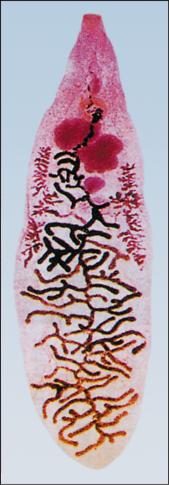
Рис. 3.16. Dicrocoelium lanceatum.
