
- •III степень — железа заметна при осмотре, изменяет контур шеи, придавая ей
- •1. Эпителиальные опухоли:
- •2. Неэпителиальные опухоли:
- •3. Разные опухоли (злокачественная лимфома, карциносаркома, тератома). Злока- чественная гемангаоэндотелиома.
- •I стадия (то—t1 n0 мо) — опухоль диаметром 3 см, располагающаяся в толще ткани молочной железы, ие переходящая на окружающую жировую клетчатку и кожные покровы.
- •11А стадия (Tl—2n0m0) — опухоль диаметром 3—5 см, переходящая на окружащую клетчатку, с наличием кожных симптомов.
- •116 Стадия (Tl—2n1m0) — опухоль того же размера и вида или меньших размеров, но с наличием метастазов в подмышечных лимфатических узлах.
- •IV стадия (любое сочетание т и n при наличии Ml) — распространенное поражение молочной железы с диссеминацией по коже или обширным изъязвлением; опухоль с отдаленными метастазами.
- •1. Плоскоклеточный (эпидермоидный) рак:
- •4. Крупноклеточный рак: а) светлоклеточный.
- •I. По характеру экссудата: а) гнойные; б) гнилостные.
- •1. Зона кардиальных желез, выделяющих слизь.
- •3. Зона антральных желез, выделяющих растворимую слизь с рН, • близким к рН внеклеточной жидкости, и эндокринных g-клеток, вырабатывающих гормон гастрин.
- •1. Аденокарциномы: папиллярные, тубулярные муцинозные (слизистые), перстне- видно-клеточные.
- •I бассейн собирает лимфу от пилороантрального отдела, прилежащего к большой кривизне;
- •II бассейн собирает лимфу от пилороантрального отдела, прилежащего к малой кривизне, и от части тела желудка;
- •III бассейн (самый большой) собирает лимфу от тела желудка и малой кривизны, прилегающих отделов передней и задней стенок, кардии, медиальной части свода и абдоминального отдела пищевода;
- •IV бассейн собирает лимфу от вертикальной части большой кривизны желудка, прилегающих к ней передней и задней стенок, значительной части свода желудка.
- •I. Острый парапроктит.
- •II. Хронический парапроктит (свищи прямой кишки).
- •I. По локализации: в анальном отделе кишки (10%), нижнеампулярном, средне- ампулярном и верхиеампулярном отделах (60%), ректосигмоидном отделе (30%).
- •II. По типу роста: эндофитный (30%), экзофитный (20%), смешанный (50%).
- •III. По гистологическому строению: аденокарцинома, слизистый, солидный, пло- скоклеточный, недифференцированный, фиброзный рак.
- •IV. По стадии процесса: (от I до IV) или распространенности заболевания (тхм).
- •1900 Г. Австрийский иммунолог Landsteiner открыл группы крови аво.
- •Ордена Трудового Красного Знамени издательство "Медицина" 101000, Москва, Петровернгский пер., 6/8
- •150049, Ярославль, ул. Свободы, 97.
- •Isbn 5-2aS-0dRaD-m
1. Зона кардиальных желез, выделяющих слизь.
2. Зона фундальных (главных) желез, содержащих четыре вида клеток: главные (выделяют профермент пепсина — пепсиноген); париетальные, или обкладочные (на их мембране имеются рецепторы для гистамина, ацетилхолина, гастрина; выделяют

соляную кислоту — НС1, бикарбонат-ион и внутренний фактор Кастля); добавочные (выделяют растворимую слизь, обладающую буферными свойствами) ; недифференцированные клетки являются исходными для всех остальных клеток слизистой оболочки.
3. Зона антральных желез, выделяющих растворимую слизь с рН, • близким к рН внеклеточной жидкости, и эндокринных g-клеток, вырабатывающих гормон гастрин.
Четкой границы между зонами фундальных и антральных желез нет. Зону, где расположены оба вида желез, называют переходной. Эта зона слизистой оболочки особенно чувствительна к действию повреждающих факторов, здесь преимущественно возникают изъязвления. С возрастом происходит распространение антральных желез в проксимальном направлении, т. е. к кардии, за счет атрофии фундальных желез.
В слизистой оболочке двенадцатиперстной кишки между экзокринными клетками расположены эндокринные: G-клетки (вырабатывают гастрнн), S-клеткн (вырабатывают секретин), I-клетки (вырабатывают холецистокинин).
У здорового человека в условиях покоя в течение часа выделяется около 50 мл желудочного сока. Продукция желудочного сока увеличивается в процессе пищеварения и в ответ на действие психических и эмоциональных факторов. Секрецию желудочного сока, связанную с приемом пищи, условно разделяют на три фазы: рефлекторную, желудочную и кишечную.
Желудочный сок способен повреждать и переваривать живые ткани благодаря наличию в нем НС1 и пепсина.
В желудке здорового человека агрессивные свойства кислотно-пептического фактора желудочного сока устраняются в результате нейтрализующего действия принятой пищи, слюны, секретируемой щелочной слизи, забрасываемого в желудок дуоденального содержимого и влияния ингибиторов пепсина.
Ткани желудка и двенадцатиперстной кишки предохраняют от самопереваривання желудочным соком факторами защиты (резистентности) слизистой оболочки, а также интегрированной системой механизмов, стимулирующих и тормозящих секрецию НС1, моторику желудка и двенадцатиперстной кишки.
Стимуляция секреции НС1 происходит под влиянием ацетилхолина, гастрина, продуктов переваривания пищи (пептиды, аминокислоты), гистамина.
Ацетилхолин является медиатором парасимпатической нервной системы. Он высвобождается в стенке желудка в ответ как на стимуляцию блуждающих нервов (в рефлекторную фазу желудочной секреции), так и на локальную стимуляцию интраму-ральных нервных сплетений при нахождении пищи в желудке (в желудочную фазу секреции). Ацетилхолин является средним по силе стимулятором продукции НС1 и сильным возбудителем высвобождения гастрина из G-клеток.
Гастрин — полипептидный гормон; выделяется G-клетками антрального отдела желудка и верхнего отдела тонкой кишки, стимулирует секрецию HCI париетальными клетками и повышает их чувствительность к парасимпатической и другой стимуляции. Освобождение гастрина из G-клеток вызывают парасимпатическая стимуляция, белковая пища, пептиды, аминокислоты, кальций, механическое растяжение желудка и щелочное значение рН в его антральном отделе.
Гнетамин является мощным стимулятором секреции НС1. Эндогенный гистамин в желудке синтезируют и хранят клетки слизистой оболочки (тучные, знтерохромаффин-ные, париетальные). Секреция, стимулированная гисгамином, является результатом активации Н2 -рецепторов на мембране париетальных клеток. Так называемые антагонисты Н2 -рецепторов (циметидин, ранитидин н др.) блокируют действие гистамина и других стимуляторов желудочной секреции.
Антральный отдел желудка в зависимости от рН его содержимого регулирует продукцию НС1 париетальными клетками: выделяющийся из G-клеток гастрин стимулирует секрецию НС1, а ее избыток, вызывая закнеление содержимого антрального отдела, тормозит высвобождение гастрина. Прн рН менее 2,0 высвобождение гастрина и секреция НС1 прекращаются. По мере разбавления и нейтрализации HQ щелочным секретом антральных желез при показателе рН 4,0 высвобождение гастрина и секреция HQ возобновляются.
Поступление кислого содержимого из желудка в двенадцатиперстную кишку стимулирует эндокринную функцию S-клеток. При рН менее 4,5 высвобождающийся в кншке секретин тормозит секрецию НС1, стимулирует выделение бикарбонатов и воды поджелудочной железой, печенью, дуоденальными (бруннеровыми) железами. При нейтрализации НС1 щелочным секретом в полости двенадцатиперстной кишки повышается значение рН, прекращается высвобождение секретина и возобновляется секреция НО.
Мощными ингибиторами секреции НС1 являются соматостатин, вырабатываемый эндокринными D-клетками желудка и верхнего отдела тонкой кишки; вазоактивный, ннтестинальный полипептид (ВИП), вырабатываемый Dj-клетками желудка и кишечника. На секрецию НС1 влияет желудочный тормозной полипептид (гастроиигибирую-щнй полипептид — ГИЛ). Возрастание концентрации ГИП в крови наблюдается после приема жирной и богатой углеводами пищи.
В результате координированного действия стимулирующих и тормозящих секрецию НС1 механизмов продукция ее париетальными клетками осуществляется в пределах, необходимых для пищеварения и поддержания нормального кислотно-основного состояния.
Моторная функция. Вне фазы желудочного пищеварения желудок находится в спавшемся состоянии. Во время еды благодаря изменению тонуса мышц («рецептивное расслабление») желудок может вместить около 1500 мл без заметного повышения внутриполостного давления. Во время нахождения пищи в желудке наблюдаются два типа сокращений его мускулатуры — тонические и перистальтические.
Мускулатура тела желудка оказывает постоянное слабое давление на его содержимое. Перистальтические волны перемешивают пищевую кашицу с желудочным соком и перемещают ее в антральный отдел. В это время привратник находится в сокращенном состоянии н плотно закрывает выход из желудка. Рефлюкс желудочного содержимого в пищевод предотвращается сложным физиологическим замыкательиым механизмом, способствующим закрытию пищеводно-желудочного перехода. Пищевая кашица перемещается в антральный отдел, где происходит дальнейшее измельчение ее и смешивание со щелочным секретом антральных желез. Когда перистальтическая волна достигает привратника, он расслабляется, часть содержимого антрального отдела поступает в двенадцатиперстную кишку. Затем привратник замыкается, происходит тотальное сокращение стенок антрального отдела. Высокое давление в антральном отделе заставляет его содержимое двигаться в обратном направлении в полость тела желудка, где оно опять подвергается воздействию НС1 и пепсина.
Двенадцатиперстная кишка перед поступлением в нее желудочного хнмуса несколько расширяется благодаря расслаблению мускулатуры ее стенки.
Таким образом, эвакуация содержимого желудка обусловлена очередностью сокращений и изменений внутриполостного давления в антральном отделе, пил ори ческой части и двенадцатиперстной кишке. Антральный отдел и привратник обеспечивают регуляцию длительности переваривания пищи в желудке. Благодаря действию замыка-тельного аппарата предотвращается рефлюкс дуоденального содержимого в желудок.
Блуждающие нервы стимулируют перистальтические сокращения желудка, понижают тонус пилорического сфинктера и нижнего пищеводного сфинктера. Симпатическая нервная система оказывает противоположное действие: тормозит перистальтику и повышает тонус сфинктеров. Гастрин снижает тонус пилорического сфинктера, секретин и холецистокинин вызывают его сокращение.
Нормальную секреторную и сократительную функции органов пищеварения обеспечиаает взаимодействие медиаторов окончаний блуждающих нервов (ацетилхолин), биогенных аминов (гистамин, холецистокннин, секретин и др.), жирорастворимых кислот (простагландины).
Основные функции желудка и двенадцатиперстной кишки. В желудке принятая гонца подвергается первичному перевариванию. HQ желудочного сока оказывает бактерицидное действие на содержимое желудка. Антральный отдел желудка, пилорический канал, двенадцатиперстная кишка представляют единый комплекс моторной активности.
В двенадцатиперстной кишке осуществляется переваривание всех пищевых ингредиентов. Двенадцатиперстная кишка имеет существенное значение в регуляции секреторной функции желудка, поджелудочной железы, печени, координации деятельности желчевыделительного аппарата.
Методы исследования
Исследование секреции желудочного сока проводят путем зондирования желудка тонким зондом и рН-метрией (см. «Язвенная болезнь»).
Эзофагогастродуоден оскопия является основным методом диагностики заболеваний желудка и двенадцатиперстной кишки и решающим — в диагностике злокачественных новообразований, так как дает возможность произвести гастробиопсию, взять материал для цитологического и гистологического исследований. Во время эндоскопического исследования выполняют рН-метрию, измеряют интрамуральную разность потенциалов в пищеводе, разных отделах желудка и двенадцатиперстной кишке, производят лечебные манипуляции (удаление полипа, термокоагуляция кровоточащих сосудов, вводят в слизистую оболочку препараты для остановки кровотечения).
После обзорной рентгеноскопии больному дают контрастное вещество — водную взвесь сульфата бария. Исследование проводят в различных проекциях
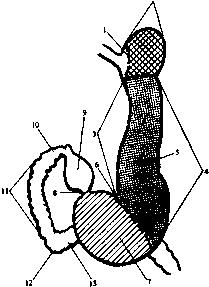
Рис 78. Рентгенологическая классификация отделов желудка и двенадцатиперстной кишки.
I — кардиальная часть желудка; 2 — свод желудка; 3 — малая кривизна желудка; 4 — большая кривизна желудка; 5 — тело желудка; б — угол желудка; 7 — антральный отдел желудка; 8 — канал привратника; 9 — луковица двенадцатиперстной кишки; 10 — верхний изгиб двенадцатиперстной кишки;
II — нисходящая часть двенадцати перегной кишки; 12 — нижний изгиб двенадцатипер- стной кишки; 13 — нижняя горизонтальная часть двенадцатиперстной кишки.
при вертикальном и горизонтальном положениях больного, а при необходимости и в положении Тренделенбурга.
Во время исследования изучают форму, величину, положение, тонус, контуры органа и его смешаемость (активную и пассивную), перистальтику, эластичность стенок, функцию привратника, сроки первоначальной и последующей эвакуации.
Опорожнение желудка происходит отдельными порциями и заканчивается через 1 /г—2 ч. При зиянии привратника эвакуация завершается быстрее, при сужении выхода из желудка — значительно медленнее. Иногда контрастная масса задерживается в желудке в течение нескольких дней.
Для изучения перистальтики желудка применяют рентгенокимо-графию, используют фармакологические препараты (метацин, аэрон, прозерин).
ПОРОКИ РАЗВИТИЯ
Пороки развития пищевода, диафрагмы и пищеводного отверстия диафрагмы могут быть причиной изменения формы и положения желудка. При задержке опускания желудка в сочетании с нарушением развития пищеводного отверстия диафрагмы формируются пороки развития типа врожденного короткого пищевода — «грудного желудка», параэзофагеальной грыжи. Клинически эти пороки развития проявляются болями в эпигастральной области, за грудиной, изжогой, срыги-ваниями, рвотой и обусловлены желудочно-пищеводным рефлюксом в связи с отсутствием замыкательной функции пищеводно-желудочного перехода (см. «Диафрагмальные грыжи»).
Пилоростеноз — сужение привратника желудка — наблюдается чаще других пороков развития. Мышца привратника резко утолщена. У ребенка со 2—4-й недели жизни наблюдается рвота желудочным содержимым, нарастающая потеря массы тела, обезвоживание, олигу-рия, запор. При осмотре живота через брюшную стенку выявляют усиленную перистальтику желудка. При рентгенологическом исследовании определяют стеноз привратника, задержку эвакуации из желудка.
Лечение. Производят пилоропластику Фреде — Рамштедта (экстра мукозную пилоропластику): стенку привратника рассекают в продольном направлении до подслизистой основы и накладывают швы в поперечном направлении.
Дивертикулы желудка и двенадцатиперстной кишки представляют выпячивание стенки полого органа в форме мешка или воронки.
Пульсионные дивертикулы возникают в результате давления на стенки из полости органа. Образуются они вследствие недостаточности мышечной н эластической ткани стенки органа при врожденной неполноценности; в результате снижения мышечного тонуса и механической прочности соединительнотканного каркаса при старении, атрофии после травмы и воспаления. Пульсионные дивертикулы имеют мешковидную форму.
Тракционные дивертикулы возникают вследствие тяги за стенку полого органа снаружи (рубец); они имеют воронкообразную форму; со временем, увеличиваясь в размерах, могут приобретать мешковидную форму.
Величина дивертикулов различна: от едва заметных выпячиваний стенки до 5 см в диаметре. Входное отверстие может быть узким или широким. Дивертикулы бывают одиночными и множественными. Изнутри дивертикул выстлан слизистой оболочкой, в стенках имеются элементы стенки органа, но со временем они замещаются соединительной тканью.
Дивертикулы в желудке расположены преимущественно в субкар-диальной части на задней стенке (до 70%), в двенадцатиперстной кишке, чаще в нисходящей части (до 90%).
Клиническая картина и диагностика. Дивертикулы могут существовать бессимптомно. Клинические проявления возникают при дивертикулите (катаральный, язвенный, флегмонозный). Воспалительный процесс может распространяться на соседние органы и ткани. Возможны кровотечение, перфорация дивертикула с развитием перитонита. Переполнение большого дивертикула содержимым может вызвать сдавление двенадцатиперстной кишки и нарушение ее проходимости.
Дивертикулы верхней части двенадцатиперстной кишки при изъязвлении проявляются признаками пептической язвы (боль в эпигастральной области, связанная с приемом пищи).
Дивертикулы нисходящей части двенадцатиперстной кишки чаще располагаются на заднемедиальной стенке, прилегающей к головке поджелудочной железы, и нередко своим дном проникают в толщу ткани последней. Близкое соседство с большим сосочком двенадцатиперстной кишки (фатеровым соском) и протоком поджелудочной железы может обусловить нарушения функций желчного пузыря и поджелудочной железы, быть причиной развития печеночной колики, желтухи, желчнокаменной болезни, панкреатита. Иногда в полость дивертикула открываются общий желчный проток и проток поджелудочной железы.
Дивертикулы нижней части двенадцатиперстной кишки при переполнении и воспалении могут сопровождаться симптомами высокой обтурационной непроходимости кишечника.
Диагностируют дивертикулы при рентгенологическом и эндоскопическом исследовании. На рентгенограммах выявляют дополнительную тень овальной или округлой формы, локализующуюся вне просвета органа и связанную с ним тонкой или широкой ножкой. После эвакуации контрастной массы дополнительная тень может исчезнуть или остаться в течение различного времени.
Лечение. Хирургическое лечение показано при осложнениях дивертикулов. Метод операции зависит от характера осложнения, локализации дивертикула (иссечение дивертикула, выключение двенадцатиперстной кишки).
Дуоденостаз — нарушение пассажа содержимого по двенадцатиперстной кишке. Развивается вследствие органических и функциональных нарушений двенадцатиперстной кишки. Причинами дуодено-стаза являются аномалии двенадцатиперстной кишки поджелудочной железы, опущение кишки с образованием угла в области связки Трей-тца, компрессия ее верхней брыжеечной артерией (частичная хроническая артеиомезентериальная непроходимость).
Функциональный дуоденостаз возникает при различных заболеваниях системы пищеварения и поражениях центральной нервной системы.
Клиническая картина и диагностика. При нарушении пассажа химуса по двенадцатиперстной кишке симптомы заболевания возникают по мере истощения компенсаторных возможностей ее моторики. Появляются чувство тяжести, распирания в верхней половине живота; боли в правом подреберье, не зависящие от приема пищи, тошнота, рвота, снижение аппетита, похудание. Диагноз ставят на основании анамнеза, рентгенологического исследования.
Лечение. При консервативном лечении применяют метоклоп-рамид (церукал, реглан), спазмолитические средства, витамин Bi; промывание двенадцатиперстной кишки через зонд. Хирургическое лечение направлено на устранение причины дуоденостаза, формирование гастроеюноанастомоза или дуоденоеюноанастомоза.
ИНОРОДНЫЕ ТЕЛА ЖЕЛУДКА
И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Инородные тела могут попадать в желудок и двенадцатиперстную кишку через рот или через стенки при их повреждении.
Проглатывание инородных тел возможно в состоянии опьянения, при психических расстройствах, иногда умышленно с целью членовредительства. Дети иногда случайно заглатывают мелкие предметы (пуговицы, монеты, гайки и др.). В желудке психически больных могут скапливаться инородые тела в большом количестве.
Клиническая картина и диагностика. Симптомы зависят от характера, формы, величины, количества инородных тел. Мелкие инородные тела (пуговицы, монеты и др.) обычно выходят естественным путем, не причиняя болезненных ощущений. Крупные н особенно остроконечные предметы (иглы, стекла, рыбьи кости и др.) могут вызывать воспалительно-некротические изменения в стенках пищеварительного тракта вплоть до перфорации с развитием перитонита. При ущемлении инородного тела в привратнике или двенадцатиперстной кишке возникают симптомы острой обтурационной непроходимости кишечника: боль схваткообразного характера в верхней половине живота, рвота.
В желудок (в двенадцатиперстную кишку) могут попадать желчные конкременты в случае перфорации язвы в желчный пузырь, содержащий конкременты, или в результате пролежня конкрементом желчного пузыря стенки желудка либо двенадцатиперстной кишки. Из желудка они могут быстро эвакуироваться. Заброс желудочного или дуоденального содержимого через свищ в желчный пузырь способствует про-грессированию воспаления в нем и в желчных протоках. В ряде случаев камень ущемляется в тонкой кишке вследствие ее спазма и возникает острая непроходимость кишечника.
Лечение. При наличии в желудке мелких круглых предметов применяют выжидательную тактику, поскольку такие инородные тела могут выйти естественным путем. Положение инородного тела в желудке и прохождение его по кишечнику контролируют рентгенологически. Инородное тело можно удалить из желудка или из двенадцатиперстной кишки с помощью эндоскопа. В случае, когда проглоченный предмет угрожает перфорацией стенке желудка или кишки (острые предметы, иглы и т. п.) и не может пройти через весь пищеварительный тракт или его невозможно извлечь с помощью гастроскопа, показана операция — гастротомия и удаление инородного тела.
При попадании в желудок желчных конкрементов проводят оперативные вмешательства: разъединение органов, образующих свищ, холецистэктомию, резекцию желудка (при язве желудка), ваготомию с дренирующей желудок операцией (при язве двенадцатиперстной кишки). В случае развившейся непроходимости кишечника производят энтеротомию с удалением конкремента.
Безоары — инородные тела, образующиеся в желудке из проглоченных неперевариваемых частиц. У людей, употребляющих большое количество растительной клетчатки, особенно плоды хурмы с косточками, образуются так называемые фитобезоары. У женщин, имеющих привычку грызть свои волосы и проглатывать их, образуются трихо-безоары. При наличии в желудке фито- или трихобезоара может возникать тупая боль, ощущение тяжести в эпигастральной области после еды.
Лечение. Во время гастроскопии производят разрушения безоара внутри желудка, а затем отмывают его куски. При неэффективности данного метода показана операция — гастротомия и удаление безоара.
ХИМИЧЕСКИЕ ОЖОГИ
И РУБЦОВЫЕ СТРИКТУРЫ ЖЕЛУДКА
Химические ожоги желудка возникают в результате проглатывания растворов кислот, щелочей и других агрессивных жидкостей. В желудке больше всего поражается привратниковая часть и антральный отдел. Распространенность и глубина поражения желудка зависят от концентрации и количества принятого раствора, от наполнения желудка содержимым. При наличии в желудке значительного количества пищевых масс происходит снижение концентрации принятого раствора и в результате уменьшается его повреждающее действие. В пустом желудке тот же раствор оказывает более значительное повреждение его стенок.
Клиническая картина и диагностика. Основными симптомами являются: боль в глотке, за грудиной, в эпигастральной области; дисфагия; рвота «кофейной гущей» со слизью и примесью алой крови; явления шока. На слизистой оболочке полости рта и глотки видны следы ожога от принятой жидкости. При пальпации живота выявляются болезненность и напряжение мышц в эпигастрии. При проглатывании концентрированных растворов кислот или щелочей может произойти обширный некроз стенки желудка с перфорацией и развитием перитонита.
В поздние сроки после ожога вследствие рубцевания пораженных участков развивается стеноз выходного отдела желудка.
Лечение. См. «Химические ожоги и рубцовые сужения пищевода». В поздние сроки после ожога при развитии стеноза выходного отдела желудка показана операция — резекция желудка.
ПОВРЕЖДЕНИЯ ЖЕЛУДКА
И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Повреждения желудка и двенадцатиперстной кишки могут быть закрытыми, т. е. через неповрежденную брюшную стенку, и открытыми с наличием на брюшной стенке раны, проникающей в брюшную полость.
Причинами закрытых повреждений могут быть удар большой силы в живот (авто- или авиакатастрофа), сдавление живота между массивными предметами при завалах. При этом наблюдаются разрывы стенки (линейные, лоскутные), ушибы и надрывы с образованием гематом, отрыв желудка от двенадцатиперстной кишки, от связочного аппарата.
Причинами открытых повреждений являются огнестрельные ранения (осколочные, пулевые), колотые и резаные ранения холодным оружием.
При закрытых и открытых повреждениях могут повреждаться и другие органы: печень, селезенка, толстая и тонкая кишки, сосуды брыжейки, а также повреждения черепа, грудной клетки, конечностей (политравма).
Клиническая картина и диагностика. Повреждения желудка сопровождаются резкой болью в животе, напряжением мышц брюшной стенки, шоком. При перкуссии живота может выявляться в боковых отделах укорочение перкуторного звука (при наличии жидкости), в области печени — тимпанит (при наличии свободного газа, вышедшего из желудка в брюшную полость). Быстро развивается перитонит. Для уточнения диагноза проводят лапароскопию или исследование брюшной полости с помощью «шарящего» катетера для обнаружения скопления крови. Точный диагноз повреждений при закрытых и открытых травмах живота устанавливают во время операции.
Лечение. Проводят экстренную операцию одновременно с противошоковыми мероприятиями. Вид операции зависит от характера повреждения; обычно она заключается в ушивании отверстий в желудке (или двенадцатиперстной кишке), остановке кровотечения, промывании брюшной полости антисептическими средствами и дренировании брюшной полости (см. «Перитонит»).
ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА
И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Язвенная болезнь (пептическая язва) характеризуется наличием длительно незаживающего глубокого дефекта стенки желудка или двенадцатиперстной кишки, возникающего на фоне нарушения нервно-гуморальной регуляции функций указанных органов вследствие агрессивного воздействия кислотно-пептического компонента желудочного сока на слизистую оболочку с ослабленными защитными свойствами. Болезнь проявляется общими и местными симптомами, имеет тенденцию к хроническому рецидивирующему течению.
Язвенная болезнь желудка и двенадцатиперстной кишки является широко распространенным заболеванием. До 10—15% взрослого населения развитых стран в течение своей жизни болеют язвенной болезнью. Число больных язвенной болезнью в Европе достигает 2—3% взрослого населения. В нашей стране более 1 млн взрослых состоят на диспансерном учете по поводу язвенной болезни. Городские жители болеют в 2 раза чаще сельских. Мужчины заболевают в 3—4 раза чаще, чем женщины. Большинство страдающих язвенной болезнью (70—80%) заболевают в молодом (25—40 лет) возрасте. Почти в половине случаев заболевание начинается в детском и подростковом возрасте.
Язвенная болезнь двенадцатиперстной кишки наиболее часто встречается у подростков и лиц в возрасте 30—40 лет, в то время как язвенная болезнь желудка — преимущественно у лиц в возрасте 50—60 лет. Язвенная болезнь двенадцатиперстной кишки встречается в 7—8 раз чаще язвенной болезни желудка. Заболеваемость язвенной болезнью двенадцатиперстной кишки в последние годы стала уменьшаться, а заболеваемость язвенной болезнью желудка остается стабильной.
Язвенная болезнь как причина инвалидизации больных занимает одно из первых мест среди других заболеваний. Заболеваемость, в том числе с утратой трудоспособности, в связи с частыми обострениями заболевания, инвалидизация людей наиболее трудоспособного возраста, смертность от тяжелых осложнений (кровотечение, перфорации язвы и др.) делают проблему лечения язвенной болезни социальной задачей.
По локализации, клиническим проявлениям и особенностям лечения выделяют четыре типа язв (по Джонсону): язва субкардиального отдела и тела желудка (I тип); язва двенадцатиперстной кишки и желудка (II тип); язва препилорического отдела желудка (III тип) и язва двенадцатиперстной кишки (IV тип).
Этиология и патогенез. В настоящее время установлено, что язвенная болезнь является полиэтиологическим заболеванием. Патогенез язвенной болезни желудка существенно отличается от патогенеза язвенной болезни двенадцатиперстной кишки. Однако имеются некоторые общие механизмы развития язв, обусловленные нарушением динамического равновесия между факторами агрессии желудочного сока и факторами защиты слизистой оболочки. Согласно этой концепции, язва возникает в результате ослабления факторов защиты слизистой оболочки (нарушение ее защитного барьера вследствие уменьшения выделения слизи и бикарбонатных ионов, продуцируемых клетками слизистой оболочки желудка и двенадцатиперстной кишки; ишемия слизистой оболочки, обусловленная ухудшением микроциркуляции; замедление регенерации клеток слизистой оболочки) или повышения роли агрессивных факторов (увеличение продукции НС1 и пепсина, желчных кислот), а также действия экзогенных факторов (алкоголь, никотин, некоторые лекарственные средства).
Основным агрессивным фактором при язве двенадцатиперстной кишки являются НС1 и пепсин, а при язве желудка — сочетанное их действие с желчными кислотами, лизолецитином, панкреатическим соком, поступающими в желудок вследствие дуоденогастрального рефлюкса.
В сутки желудок секретирует около 1 л желудочного сока с высокой концентрацией Н -ионов. Между базальной и париетальной сторонами слизистой оболочки желудка имеется высокий градиент концентрации Н+-ионов (1 ООО ООО: 1). Этот градиент поддерживается защитным сли-зисто-бикарбонатным барьером слизистой оболочки. Слизистый гель замедляет скорость обратной диффузии Н+-ионов и за это время ионы бикарбоната успевают нейтрализовать Н+-ионы, не давая им повреждать клетки.
Защитный барьер слизистой оболочки образуют: 1) слой густой слизи, покрывающей в виде пленки толщиной 1,0—1,5 мм эпителий желудка, и содержащиеся в нем ионы бикарбоната («слизисто-бикар-бонатный барьер»); 2) апикальная мембрана клеток; 3) базальная мембрана клеток.
Для патогенеза язвенной болезни желудка характерны следующие особенности.
1. Дуоденогастрапьный рефлюкс с продолжительным действием дуо- денального содержимого (желчные кислоты, лизолецитин, панкреати- ческий сок) на слизистую оболочку желудка.
2. Замедленная эвакуация содержимого из желудка.
Инфицирование слизистой оболочки антрального отдела Helicobacter (Campylobacter) pyloridis.
Обратная диффузия Н -ионов и ослабление защитного слизи-сто-бикарбонатного барьера.
Агрессивность кислотно-пептического фактора (хотя кислотность при язве желудка I типа понижена или в пределах нормы).
В развитии язвенной болезни желудка основное значение имеет не столько повышение агрессивных факторов желудочного, сока, сколько снижение защитного барьера его слизистой оболочки.
Желчные кислоты и лизолецитин разрушают защитный слизистый барьер, вызывают повреждение (цитолиз) клеток эпителия желудка. В связи с этим развивается хронический гастрит. В этих условиях возникает обратная диффузия Н -ионов из просвета желудка в его стенку. Это приводит к истощению буферной системы клеток желудка, возникновению местного тканевого ацидоза, активизации калликре-ин-кининовой системы, усилению продукции гистамина. В результате резко повышается проницаемость капилляров, что приводит к отеку и кровоизлияниям в слизистую оболочку, нарушению микроциркуляции; ишемии слизистой оболочки, снижению регенераторных свойств ее эпителия. На этом фоне кислотно-пептический фактор способствует образованию язвенного дефекта. Агрессивные свойства НО и пепсина имеют более важное значение при язвах II и III типа, при которых кислотопродукция обычно повышена или находится в нормальных пределах.
В старших возрастных группах причина снижения защитных свойств слизистой оболочки и возникновения язвы может быть связана с нарушением кровообращения в органах вследствие атеросклероза сосудов, а также со снижением регенераторной способности эпителия.
Язвы II типа локализуются в желудке и двенадцатиперстной кишке. Предполагают, что первоначально у больных возникает язва двенадцатиперстной кишки, которая вызывает стеноз, нарушение эвакуации содержимого из желудка, гастростаз и некоторое расширение желудка. Это приводит к увеличению продукции гастрина, соответствующей гиперсекреции НС1 и усилению агрессивности кислотно-пептического фактора.
При язвах желудка III типа (препилорических) обычно имеется значительная гиперсекреция желудочного сока. Патогенез ее аналогичен патогенезу язвы двенадцатиперстной кишки.
Ведущее место в патогенезе язвенной болезни двенадцатиперстной кишки принадлежит факторам агрессии — значительному повышению продукции НС1 и пепсина, что связано с повышением тонуса блуждающих нервов, генетически обусловленным увеличением количества обкладочных и главных клеток, увеличением выделения гастрина G-клетками, ослаблением ауторегуляции кислотопродукции.
Важную роль в возникновении язвы в двенадцатиперстной кишке играет ускорение эвакуации кислого содержимого из желудка, способствующее контакту и повреждению слизистой оболочки двенадцатиперстной кишки. Расстройство секреторной и двигательной активности желудка и двенадцатиперстной кишки индуцируется и поддерживается психосоматическими факторами (отрицательные эмоции, психическое перенапряжение, страх). Злоупотребление алкоголем, курением, прием ацетилсалициловой кислоты, индометацина и других препаратов этой группы, лечение стероидными гормонами способствуют повышению секреции желудочного сока, снижению резистентности слизистой оболочки, усилению агрессии и язвообразованию.
Резистентность слизистой оболочки двенадцатиперстной кишки, ее защитные механизмы резко нарушаются. Уменьшается выделение щелочного секрета поджелудочной железой, вследствие чего медленнее нейтрализуется кислое содержимое, снижается выработка слизи и муцина, нарушается местное кровообращение в стенке кишки, возникают ишемия, тканевая гипоксия и тканевый ацидоз, замедляется процесс физиологической регенерации эпителия слизистой оболочки. Разрушение ее защитного барьера увеличивает обратную диффузию Н -ионов, активирует калликреин-кининовую систему. Это приводит к резкому повышению проницаемости сосудов, отеку, кровоизлияниям и некрозу эпителия в зоне наибольшего нарушения микроциркуляции с последующим образованием язвы.
Патологоанатомическая картина. Хроническую язву необходимо отличать от эрозий (поверхностных дефектов слизистой оболочки), заживающих без образования рубца. Хронические язвы имеют разную величину — от нескольких миллиметров до 5—6 см и более, проникают глубоко в стенку до мышечного и даже серозного слоя, способны пенетрировать в рядом расположенный орган (пенет-рирующая язва) или перфорировать в свободную брюшную полость
(перфоративная язва), разрушать находящийся в зоне язвенного дефекта кровеносный сосуд и вызывать массивное кровотечение (кровоточащая язва). Такие язвы протекают с образованием рубцовой ткани в ее краях (каллезная язва). Рубцовые изменения вокруг язвы деформируют складки слизистой оболочки, вызывая конвергенцию их к краям язвы. В слизистой оболочке вблизи язвы выявляют хроническое воспаление (дуоденит, гастрит). При заживлении язвы образуются рубцы, деформирующие желудок или двенадцатиперстную кишку, вызывая иногда ее стеноз.
Клиническая картина и диагностика. Основным симптомом язвенной болезни является боль. Она имеет связь с приемом пищи, периодичность в течение суток, сезонность обострения (весной, осенью). Различают ранние, поздние и «голодные» боли. Ранние боли провоцируются приемом острой, грубой пищи, появляются через /г— 1 ч после еды; уменьшаются и исчезают после эвакуации содержимого из желудка. Ранние боли наблюдаются при язве желудка.
Поздние боли возникают через 1 /г—2 ч после еды (иногда через больший промежуток времени). Они чаще возникают во второй половине дня; обычно наблюдаются при локализации язвы в двенадцатиперстной кишке и пилорическом отделе желудка.
«Голодные» боли появляются спустя 6—7 ч после еды и исчезают после очередного приема пищи. Они наблюдаются у больных с дуоденальными и пилорическими язвами. Близкими к «голодным» болям являются «ночные» боли. Эти боли появляются в период с 11 ч вечера до 3 ч утра, проходят после приема пищи (молоко и др.) или после рвоты. Появление болей связано с повышением тонуса блуждающего нерва, усилением секреции и спазмом привратника и двенадцатиперстной кишки в ночное время.
Ритмичность возникновения болей обусловлена характером секреции соляной кислоты, связыванием ее буферными компонентами принятой пищи, временем эвакуации содержимого из желудка.
При типичных проявлениях язвенной болезни можно выявить определенную зависимость болей от локализации язвы. У больных с язвами тела желудка боли локализуются в эпигастральной области. При развитии язвы в кардиальном и субкардиальном отделах — в области мечевидного отростка. У больных с пилорическими и дуоденальными язвами боли локализуются в эпигастральной области справа от срединной линии. При постбульбарных язвах (внелуковичных) боли могут локализоваться в области спины и правой подлопаточной области.
Часто наблюдается иррадиация болей. При локализации язв в кардиальном и субкардиальном отделах желудка боли могут ирради-ировать в прекордиальную область, левую лопатку, грудной отдел позвоночника. У больных с язвами двенадцатиперстной кишки боли нередко иррадиируют в поясничную область, под правую лопатку, в межлопаточное пространство.
Характер и интенсивность болей различны: тупые, ноющие, «режущие», жгучие, схваткообразные и т. д. Эквивалентом болевого синдрома являются ощущения давления, тяжести, распирания в эпигастральной области. Интенсивность болей весьма различна: от неясных, неопределенных до сильных, заставляющих больного принимать вынужденное положение (с приведенными к животу согнутыми ногами, на боку, на животе и т. д.). Выраженность болевых ощущений зависит от индивидуальной восприимчивости болей, локализации язвы и возрастает при развитии осложнений (пенетрация, перигастрит, периду-оденит).
В зависимости от происхождения различают боли висцеральные (пептические, спастические) и соматические (воспалительные). Пеп-тические боли связаны с приемом пищи, исчезают после рвоты, приема пищи, антацидных препаратов, холинолитических средств. Боль спастического характера ослабевает или исчезает после применения тепла, приема спазмолитических средств. Висцеральные боли возникают при гиперсекреции желудочного сока с повышенной кислотностью, усилении моторики желудка, пилороспазме, соматические (воспалительные) обусловлены перивисцеритом и бывают постоянными.
Характерным симптомом язвенной болезни является рвота, которая возникает у 46—75% больных обычно на высоте болей. Нередко больные искусственно вызывают рвоту для устранения болевых ощущений.
При локализации язвы в кардиальном и субкардиальном отделах желудка рвота появляется через 10—15 мин после приема пищи; при язве тела желудка — через 1 /2 ч; при язве пилорического отдела и двенадцатиперстной кишки — через 2—2 /2 ч. При неосложненной язвенной болезни наблюдается рвота кислым желудочным содержимым с незначительной примесью недавно принятой пищи. Примесь к рвотным массам пищи, съеденной за много часов до рвоты, является признаком нарушения эвакуации из желудка, а примесь большого количества желчи — признаком дуоденогастрального рефлюкса. При наличии крови в желудке соляная кислота превращает гемоглобин в солянокислый гематин, придающий рвотным массам вид кофейной гущи.
Изжога наблюдается у 30—80% больных язвенной болезнью. Возникновение ее связано с желудочно-пищеводным рефлюксом в результате недостаточности замыкательной функции нижнего пшцеводного сфинктера, повышения тонуса мышц желудка и привратника.
Отрыжка наблюдается у 50—65% больных. При неосложненной язвенной болезни и при сочетании ее с желудочно-пищеводным рефлюксом возникает преимущественно кислая отрыжка. Отрыжка горечью может возникать при выраженном дуоденогастральном рефлюк-се. Появление отрыжки с тухлым запахом обусловлено задержкой пищи в желудке с распадом белковых компонентов пищи.
В период обострения язвенной болезни желудка при поверхностной пальпации живота определяют умеренную болезненность в эпигастральной области или в правой ее части при язвах пилорического отдела желудка и двенадцатиперстной кишки. Наряду с болезненностью выявляют умеренную резистентность прямых мышц живота в эпигастральной области. Выраженное мышечное напряжение в сочетании с резкой болезненностью при поверхностной пальпации наблюдается при осложнениях язвенной болезни (перидуоденит, пенетрация, перфорация).
При глубокой пальпации определяется болезненность в эпигастральной области (справа или слева от срединной линии в зависимости от локализации язвы).
Перкуторно определяемые зоны болезненности обычно соответствуют локализации язвы.
В диагностике язвенной болезни имеет значение исследование показателей кислотообразующей функции желудка. Исследуют так называемую базальную секрецию натощак и стимулированную секрецию после введения стимулятора (пентагастрин, гистамин, инсулин). Применение усиленной гистаминовой пробы (проба Кея) позволяет определить максимальную кислотопродукцию (свойственную желудочной фазе секреции). Инсулин стимулирует секреторную функцию желудка в результате гипогликемии, вызывающей возбуждение центров блуждающих нервов (характеризует рефлекторную фазу секреции).
В полученных порциях желудочного сока определяют объем секрета в миллилитрах, общую кислотность и свободную НС1 в титрационных единицах (Т. Е.). Вычисляют дебит (£>) и свободной НС1 (ммоль/л) по формуле:
о ж.с-се. на
DHC1 1000
где Ож.с. — объем желудочного сока в миллилитрах; Св. НС1 — свободная НС1 в Т. Е.
Нормальные показатели секреции свободной НС1: базальная кислотная продукция (БКП) — до 5 ммоль/ч, максимальная кислотная продукция (МКП) — 16—25 ммоль/ч.
Показатели секреции НС1 у больных язвенной болезнью имеют значение главным образом для оценки прогноза заболевания. У больных с язвой двенадцатиперстной кишки, с препилорической язвой базальная и максимальная продукция НС1 обычно повышена. Уровень базальной и стимулированной кислотной продукции, соответственно превышающий 15 и 60 ммоль/ч, и повышение отношения БКП/МКП до 0,6 позволяют заподозрить синдром Золлингера — Эллисона (см. «Ульцерогенные эндокринные заболевания»).
При любой локализации язв в желудке с различной частотой могут наблюдаться как нормальные, сниженные, так и повышенные показатели кислотопродукции. Повышенные показатели базальной и стимулированной кислотной продукции являются дополнительным диагностическим критерием язвенной болезни двенадцатиперстной кишки и не исключают возможность локализации язвы в желудке. Выявление нормального уровня кислотопродукции не противоречит диагнозу язвенной болезни двенадцатиперстной кишки или желудка. Снижение дебита НС1 не исключает диагноза язвенной болезни желудка и делает маловероятным диагноз язвенной болезни двенадцатиперстной кишки (но не исключает его полностью). Выявление гистаминорезистентной ахлоргидрии исключает возможность локализации язвы двенадцатиперстной кишки.
Инсулиновый тест Холлендера позволяет исследовать влияние блуждающих нервов на желудочную секрецию, поэтому инсулиновый тест используют у больных после операции для определения полноты и адекватности ваготомии.
Положительным инсулиновым тестом (неполная ваготомия) по критериям Холлендера считают: 1) увеличение показателя свободной НО на 20 ммоль/л в любой из 8 проб сока, полученных после введения инсулина, по сравнению с показателями базальной секреции НС1; 2) при банальной ахлоргидрни увеличение стимулированной секреции НС1 на 10 ммоль/л в любой 15-минутной пробе сока.
При неполной ваготомии рецидив язвы не возникает в случае адекватности ваготомии, т. е. когда снижение кислотности вполне достаточно для излечения от язвенной болезни, хотя пересечены не все ветви блуждающих нервов, идущие к желудку.
Критерием неполной адекватной ваготомии является увеличение дебита стимулированной максимальной продукции НС1 по сравнению с дебитом базальной продукции НС1 на 5 ммоль/ч в любой порции из 2-часового исследования.
Критерием неполной неадекватной ваготомии является продукция НС1 более 5 ммоль/ч по сравнению с базальной в любой порции из 2-часового исследования. При неполной неадекватной ваготомии рецидив пептической язвы весьма вероятен.
Данные о характере желудочной кислотопродукции позволяет получить рН-метрия (определение рН содержимого различных отделов желудка и двенадцатиперстной кишки), осуществляемая с помощью одно- или многоканального рН-зонда.
Определение концентрации гастрина в сыворотке крови проводят радиоиммунным методом. Это исследование имеет существенное значение в распознавании синдрома Золлингера — Эллисона, при котором уровень сывороточного гастрина может в несколько раз превышать нормальные показатели, еще более увеличиваясь после введения секретина (в отличие от язвенной болезни).
Эзофагогастродуоденоскопия является наиболее информативным методом исследования, позволяющим диагностировать язву и сочетан-ные с ней поражения пищевода, желудка и двенадцатиперстной кишки, произвести биопсию из краев и дна язвы. Эндоскопическое исследование используют для динамического наблюдения за процессом рубцевания язвы.
Хроническая язва желудка может локализоваться в различных отделах, чаще на малой кривизне или вблизи нее. Язвенный дефект обычно округлой, овальной, реже щелевидной формы, размером от 2—3 мм до нескольких сантиметров, с плотными ровными краями, покрытый налетом фибрина. Окружающая слизистая оболочка отечная, гиперемированная, нередко с множественными точечными кровоизлияниями.
Практическое значение имеет решение вопроса о малигнизации язвы или язвенной форме рака. Диагностическое значение имеют данные цитологического и гистологического исследования биоптатов. Для увеличения достоверности морфологического исследования рекомендуется брать 6—8 кусочков ткани из различных участков язвы.
Язва двенадцатиперстной кишки локализуется обычно в ее луковице, реже в постбульбарной ее части. Размеры язвы — 1,0—1,5 см. Могут наблюдаться две язвы, расположенные друг против друга на передней и задней стенках («целующиеся» язвы). Редко встречаются язвы большего размера (гигантские язвы). Язвы имеют неправильную овальную или щелевидную форму, неглубокое дно, покрытое желтовато-белым налетом. Вокруг язвенного дефекта слизистая оболочка отечная, гиперемированная, с нежными наложениями фибрина, мелкими эрозиями. При заживлении формируется линейный или неправильной формы рубец с конвергирующими к нему мелкими складками слизистой оболочки.
Прямым рентгенологическим признаком язвы является ниша. При язве желудка нишу выявляют на стенке желудка в виде кратера, заполненного барием, или нишу рельефа в виде бариевого пятна. К месту расположения ниши конвергируют складки слизистой оболочки. При язвенной болезни желудка эвакуация его содержимого замедлена.
Язва двенадцатиперстной кишки выявляется в виде ниши рельефа или ниши, выводящейся на контур. Имеется конвергенция складок слизистой оболочки к язве, рубцовая деформация луковицы двенадцатиперстной кишки в виде трилистника, трубкообразного сужения и др. При язвенной болезни двенадцатиперстной кишки наблюдается гипермобильность желудка и двенадцатиперстной кишки, эвакуация из желудка ускорена.
Дифференциальная диагностика. Решающее значение в диагностике язвенной болезни желудка имеет эндоскопическое исследование с прицельной биопсией и гистологическим исследованием биоптатов, позволяющее дифференцировать хроническую язву от рака желудка.
Гистологическое исследование биоптатов дает точный диагноз в 95%, цитологическое — в 70% случаев. Однако возможны ложноот-рицательные результаты (5—10%), когда злокачественное поражение не подтверждается данными гистологического исследования.
Диагноз язвенной болезни двенадцатиперстной кишки в типичных клинических наблюдениях не представляет трудностей. Однако надо иметь в виду, что болевой синдром, свойственный язве двенадцатиперстной кишки, может наблюдаться при локализации язвы в желудке, а также при развитии первично-язвенной формы рака желудка. Только сочетание рентгенологического исследования с эндоскопическим и прицельной гастробиопсией может гарантировать правильный диагноз.
Болевой синдром при язвенной болезни двенадцатиперстной кишки может иметь сходство с болями, возникающими при хроническом холецистите и хроническом панкреатите, которые могут ей сопутствовать. Для дифференциального диагноза важны результаты ультразвукового сканирования печени, желчного пузыря, поджелудочной железы.
Лечение. Общие принципы консервативного и хирургического лечения язвенной болезни желудка и двенадцатиперстной кишки основаны на устранении действия агрессивного кислотно-пептического фактора на их слизистую оболочку.
Консервативное лечение: обязательным является исключение из рациона питания острых блюд, кофе, алкоголя; прекращение курения. Необходим систематический прием препаратов, угнетающих кислото-продукцию (блокаторы Щ-рецепторов типа циметидина или ранити-дина), М2-холиноблокатора гастроцепина, антациды, препараты, улучшающие состояние защитного барьера слизистой оболочки (алмагель, де-нол), седативные средства. При неосложненной язвенной болезни двенадцатиперстной кишки рано начатое лечение у 70% больных обеспечивает стойкую ремиссию. У 20—30% больных язвенная болезнь приобретает часто рецидивирующее течение, угрожает развитием кровотечения, перфорации, стеноза. Чем чаще возникают обострения заболевания, тем более выраженными становятся сопутствующие нарушения функций поджелудочной железы, печени, желчного пузыря, уменьшаются шансы на хороший результат операции.
Своевременная операция обеспечивает предупреждение опасных для жизни больного осложнений. Одновременно с этим резко уменьшается риск хирургического вмешательства, который при экстренных операциях по поводу угрожающих жизни больного осложнений значительно выше, чем при плановых.
Показания к хирургическому лечению разделяют на абсолютные и относительные. Абсолютными показаниями являются: перфорация язвы, профузное или рецидивирующее гастродуоденальное кровотечение, пилородуоденальный стеноз и грубые рубцовые деформации желудка, сопровождающиеся нарушениями его эвакуаторной функции, малигнизация язвы.
Относительными показаниями к операции при безуспешном комплексном консервативном лечении являются:
рецидивирующие язвы, не поддающиеся повторным курсам консервативной терапии;
не поддающиеся консервативному лечению (резистентные) язвы, сопровождающиеся клиническими симптомами (боли, рвота, скрытое кровотечение);
3) повторные кровотечения в анамнезе;
каллезные и пенетрирующие язвы желудка, не рубцующиеся при адекватном консервативном лечении в течение 6 мес;
рецидив язвы после ранее произведенного ушивания перфора-тивной язвы;
6) множественные язвы с высокой кислотностью желудочного сока. Если у больных язвенной болезнью двенадцатиперстной кишки
3—4-кратное лечение в стационаре в течение 4 нед при адекватном подборе лекарственных препаратов не приводит к излечению или длительным клиническим ремиссиям (5—8 лет), то следует ставить вопрос о хирургическом лечении.
У больных язвенной болезнью желудка показания к хирургическому лечению необходимо расширять из-за возможости малигнизации язв (до 10%), низкой частоты стойкого заживления язв, частых рецидивов заболевания. При безуспешности 2—3-кратного лечения в стационаре больного необходимо направить на хирургическое лечение.
Повторные кровотечения свидетельствуют об агрессивном течении
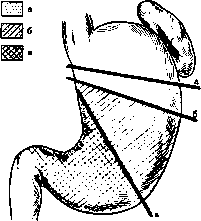
Рис. 79. Размеры удаляемой части желудка.
а — с ^тотальная резекция желудка; 6 — резекция /з желудка; в — антрумэктомия.
язвенной болезни; у таких больных высок риск возникновения профуз- . ного кровотечения.
При рецидиве язвенной болезни после ушивания перфоративной язвы консервативное лечение, как правило, малоэффективно, возможны повторная перфорация язвы, кровотечение.
Хирургическое лечение язвенной болезни двенадцатиперстной кишки должно быть направлено на снижение продукции соляной кислоты, т. е. устранение кислотно-пептического фактора агрессии. Для этой цели используют резекционные и нерезекционные или сберегательные методы, при которых сохраняется желудок.
При резекции /з или /4 желудка по Бильрот-1, Бильрот-Н удаляют язву, антральный отдел желудка для прекращения выделения гастрина и значительную часть тела желудка для уменьшения зоны расположения обкладочных клеток, продуцирующих соляную кислоту. Чем выше кислотность желудочного сока, тем выше уровень резекции желудка (рис. 79). При низко расположенных трудно удалимых пост-бульбарных язвах допустима резекция на выключение, когда язву двенадцатиперстной кишки не удаляют (оставляют ее в культе), резекцию желудка завершают наложением гастроеюнального анастомоза по Бильрот-Н.
При резекции желудка неизбежно пересекают ветви блуждающих нервов во время мобилизации малой кривизны и пересечения желудка.
При резекции желудка по Бильрот-Н пассаж пищи восстанавливают через гастроеюнальный анастомоз. Культю двенадцатиперстной кишки закрывают швами, выключают из пассажа пищи. Гастроеюнальный анастомоз может быть наложен позади поперечной ободочной кишки или впереди нее. В последнем случае накладывают энтероэнтероана-стомоз между приводящей и отводящей петлями (рис. 80). В последние годы предпочтение отдают этому методу или гастроэнтеростомии по Ру. Эти способы резко уменьшают (предотвращают) рефлюкс желчи и панкреатического сока в культю желудка, что предупреждает возникновение рефлюкс-гастрита и возможность развития рака культи желудка.
Позадиободочный гастроеюнальный анастомоз на короткой петле многие хирурги считают устаревшим, так как он способствует рефлюксу желчи и панкреатического сока в культю желудка, развитию гастрита, а возможно рака культи. Преимуществом резекции желудка по Бильрот-1 является сохранение физиологического прохождения пи-
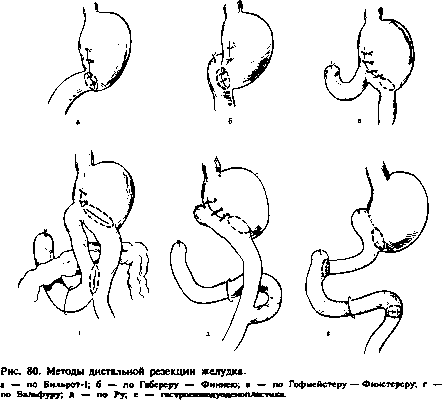

щи через двенадцатиперстную кишку. Однако этот метод не всегда выполним из-за наличия инфильтрата, рубцовой деформации двенадцатиперстной кишки, возможности натяжения тканей соединяемых органов и опасности расхождения швов анастомоза.
Для обеспечения пассажа пищи по двенадцатиперстной кишке при реконструктивных операциях используют интерпозицию петли тощей кишки длиной 20 см между маленькой культей желудка и культей двенадцатиперстной кишки. Это способствует увеличению резервуар-ной функции культи желудка, предупреждению рефлюкса желчи в нее.
Комбинированные операции позволяют даже при очень высокой секреции соляной кислоты сохранять резервуарную функцию желудка и подавить условнорефлекторную, нейрогуморальную и желудочную фазы секреции желудочного сока. Антрумэктомию в сочетании со стволовой ваготомией (рис. 81) используют при лечении больных язвенной болезнью двенадцатиперстной кишки с очень высоким уровнем секреции соляной кислоты, декомпенсированным стенозом, соче-танными язвами двенадцатиперстной кишки и желудка.
При хронической дуоденальной непроходимости целесообразно завершить операцию гастроеюнальным анастомозом на выключенной по Ру петле. Этот тип анастомоза некоторые авторы предлагают производить при всякой резекции желудка. Послеоперационная летальность при этом методе составляет 1,6%, т. е. значительно ниже, чем после обширной дистальной резекции желудка. Частота и выраженность постгастрорезекционных синдромов после антрумэктомии или геми-гастрэктомии в сочетании со стволовой ваготомией меньше, чем после дистальной обширной резекции желудка. Рецидивы пептических язв после этой операции очень редки.
После обширной дистальной резекции желудка летальность составляет 3—5%. У большинства больных наступает ахлоргидрия, рецидивы язв возникают у 1—7% больных. В первый год после резекции желудка около половины больных находятся на инвалидности. У 10—15% перенесших резекцию желудка развиваются постгастрорезекционныс синдромы, тяжесть течения которых значительно превосходит проявления язвенной болезни и служит причиной повторных операций и инвалидизации больных.
Высокая послеоперационная летальность, большой процент неудовлетворительных результатов после обширной дистальной резекции желудка, особенно по методу Бильрот-П с позадиободочным анастомозом по Гофмейстеру — Финстереру, явились причиной поиска менее травматичных и более физиологичных операций.
Из нерезекционных (органосохраняющих) методов в настоящее время для снижения кислотопродукции желудочными клетками применяют ваготомию. В клинической практике распространены стволовая ваготомия с пилоропластикой и селективная проксимальная ваготомия без пилоро пластики (если нет стеноза) или с пилоропластикой (при стенозе).
Стволовая ваготомия заключается в пересечении стволов блуждающих нервов по всей окружности пищевода выше отхождения от них
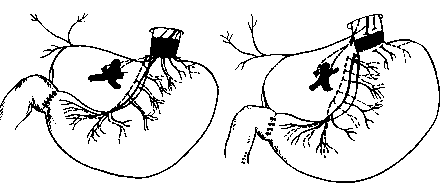
Рис 82. Стволовая ваготомия (а) и се-

Рис 84. Пилоропластика по Гейнеке — Микуличу.
а — рассечение стенки желудка и двенадцатиперстной кишки в продольном направлении; 6 — сшивание краев разреза в поперечном направлении; в — сформированное соустье.
печеночной и чревной ветвей (рис. 82, а). При селективной ваготомии стволы блуждающих нервов пересекают ниже отхождения печеночной и чревной ветвей (рис. 82, б). Пищевод скелетируют на протяжении 5—7 см. При стволовой и селективной ваготомии наряду со снижением секреторной функции желудка нарушается его моторная функция, поэтому для предупреждения застоя содержимого в желудке ваготомию дополняют дренирующей желудок операцией. Стволовая ваготомия в сочетании с пилоро пластикой сопровождается низкой послеопераци-
 онной
летальностью
(менее
1%);
частота
рецидивов
язв
при
ней
колеблется
в
пределах
8—10%.
онной
летальностью
(менее
1%);
частота
рецидивов
язв
при
ней
колеблется
в
пределах
8—10%.
Селективная проксимальная ваготомия (рис. 83) заключается б пересечении проксимальных ветвей блуждающих нервов, иннервиру-ющих тело и свод желудка, где расположены кислотопродуцирующие обкладочные клетки. Желудочные ветви Латарже, иннервирующие антральный отдел и привратник, сохраняют, что обеспечивает нормальную моторику желудка и эвакуацию его содержимого. Поэтому от пилоро пластики можно воздержаться. В настоящее время селективная проксимальная ваготомия является стандартной операцией при лечении язвы двенадцатиперстной кишки.
Дренирующие желудок операции (пилоропластику, гастродуодено-стомию по Жабуле, гастроеюностомию) применяют для улучшения эвакуации содержимого из желудка при стволовой и селективной проксимальной ваготомии (при стенозе привратника).
Пилоропластика по Гейнеке Микуличу (рис. 84) заключается в продольном рассечении стенок желудка и двенадцатиперстной кишки проксимальнее и дистальнее привратника и сшивании краев разреза в поперечном направлении.
При пилоро пластике по Финнею (рис. 85) после наложения кишечных серозно-мышечных швов между передними стенками антрального отдела и двенадцатиперстной кишки дугообразным разрезом, проходящими через привратник, вскрывают просвет желудка и двенадцатиперстной кишки. Затем формируют анастомоз.

Рис. 86. Гастродуоденостомия по Жабуле.
а — разрезы на передних стенках желудка и двенадцатиперстной кишки для соустья; б — сформированное соустье.
При гастродуоденостомии по Жабуле (рис. 86) производят анастомоз по типу бок в бок между антральным отделом желудка и нисходящей частью двенадцатиперстной кишки вне зоны язвенной инфильтрации.
Гастроеюностомия в сочетании с ваготомией находит все меньше сторонников, так как сама гастроеюностомия может вызвать ряд осложнений (застой содержимого в приводящей петле, непроходимость анастомоза, желчные рвоты и др.). Гастроеюностомию как дренирующую желудок операцию производят при воспалительных инфильтратах, грубых Рубцовых изменениях двенадцатиперстной кишки и низко расположенных постбульбарных язвах, когда пилоропластика или дуоденопластика не может быть выполнена.
Дополнение ваготомии операцией, дренирующей желудок, в ряде случаев ведет к развитию легкого демпинг-синдрома вследствие неконтролируемого сброса желудочного содержимого в тонкую кишку. Разрушение привратника или наложение гастродуоденоанастомоза создает условия для развития дуоденогастрального рефлюкса. При язвенной болезни двенадцатиперстной кишки операцией выбора стала стандартная селективная проксимальная ваготомия (СПВ). Если нет стеноза, то СПВ может быть выполнена без дренирующей желудок операции. После СПВ формирование дуоденогастрального рефлюкса маловероятно, редко наблюдается диарея или демпинг-синдром легкой степени. Дренирующая операция при СПВ снижает ее положительные качества, поэтому по возможности рекомендуют дуоденопластику.
Послеоперационная летальность после СПВ составляет 0,3%. Рецидив пептической язвы наблюдается у 3—8% больных.
Хирургическое лечение язвенной болезни желудка производят по тем же показаниям, что и лечение язвенной болезни двенадцатипер-
стной кишки. Однако сроки консервативного лечения при желудочных язвах нужно сокращать тем увереннее, чем больше язва, чем глубже ниша, чем старше больной и ниже кислотность (С. С. Юдин). В связи с опасностью малигнизации желудочных язв (около 15%) основным методом их лечения является резекция желудка по Бильрот-1 или с гастроеюнальным анастомозом на выключенной по Ру петле. При крупных язвах верхней части желудка выполняют дистальную лестничную резекцию или проксимальную резекцию желудка.
При сочетанных язвах желудка и двенадцатиперстной кишки применяют резекцию желудка с удалением язв обеих локализаций в сочетании со стволовой ваготомией или без нее.
Препилорические язвы и язвы пилорической части по патогенезу и клиническим симптомам аналогичны язвам двенадцатиперстной кишки. Показания к операции и методы хирургического вмешательства при них такие же, как и при язве двенадцатиперстной кишки. Если хирург не уверен в доброкачественной природе язвы, то показана обширная резекция ( /4) желудка с удалением соответствующих участков сальника и регионарных лимфатических узлов.
Стволовую ваготомию с пилоропластикой для лечения язвенной болезни желудка следует применять только в специализированных стационарах и при полной уверенности в доброкачественном характере язвы. Для этого до операции проводят курс интенсивной противоязвенной терапии, во время которого производят 2—3-кратную прицельную биопсию с гистологическим исследованием биоптатов. Уменьшение воспалительных изменений в зоне язвы облегчает выполнение операции. Во время операции иссекают послеязвенный рубец или незажившую язву, проводят их срочное гистологическое исследование для подтверждения отсутствия признаков малигнизации. После этого производят стволовую ваготомию с пилоропластикой.
Метод операции определяют с учетом особенностей течения язвенной болезни, осложнений, общего состояния больного. При неосложненной язвенной болезни двенадцатиперстной кишки применяют СПВ, СПВ с пилоропластикой (при стенозе привратника). При неосложненной язвенной болезни желудка производят резекцию по Бильрот-1 или Бильрот-П с впередиободочным гастроеюнальным анастомозом и эн-тероэнтероанастомозом по Брауну или анастомозом по Ру.
Осложнения язвенной болезни желудка и двенадцатиперстной кишки: кровотечения (у 5—10%), перфорация (У Ю%), стеноз выходного отдела желудка (у 10—40%), пенетрация язвы, малигнизация язвы при язвенной болезни желудка.
Желудочно-кишечные кровотечения
Этиология и патогенез. Кровотечение часто возникает при различных заболеваниях верхних отделов пищеварительного тракта. Оно занимает первое место среди всех кровотечений, обусловленных заболеванием пищеварительного тракта. Кровотечение разной степени интенсивности может происходить из артерий, вен, капилляров. Различают кровотечения скрытые (оккультные) и явные. Скрытые кровотечения происходят из капилляров и обычно распознаются лабораторными методами при исследовании кала или желудочного содержимого на наличие крови.
При незначительном желудочно-кишечном кровотечении (меньше 50 мл) оформленные каловые массы имеют черную окраску. К явным признакам кровотечения относят кровавую рвоту и стул с примесью крови. Кровавая рвота (гематемезис) — выделение со рвотными массами неизмененной или измененной (цвета кофейной гущи) крови — наблюдается при кровотечениях из желудка, двенадцатиперстной кишки, редко из верхнего отдела тощей кишки. Мелена — выделение измененной крови с каловыми массами (дегтеобразный стул) наблюдается при потерях крови, достигающих 500 мл и более.
Хронические кровопотери ведут к развитию анемии, проявляющейся общими симптомами (слабость, сердцебиение, бледность кожных покровов и др.), снижением количества эритроцитов и гемоглобина.
Хронические и повторяющиеся кровотечения при язвенной болезни являются показанием к хирургическому лечению, так как реальна опасность возникновения острого массивного кровотечения.
Острое кровотечение из желудка и двенадцатиперстной кишки занимает важнейшее место среди других более редких источников кровотечения. Причинами желудочно-кишечных кровотечений чаще всего являются язвы желудка или двенадцатиперстной кишки, стрессовые язвы, острые эрозии слизистой оболочки (эрозивный гастрит), реже источником кровотечения может быть простая язва Дьелафуа, синдром Маллори — Вейса (продольный разрыв слизистой оболочки кардиального отдела желудка, возникающий при многократной рвоте).
У 3—10% больных кровотечение происходит из варикозно расширенных вен пищевода при портальной гипертензии.
Редко источником кровотечения могут быть телеангиэктазии при синдроме Ослера — Рандю, доброкачественные и злокачественные опухоли желудка, дивертикулы двенадцатиперстной кишки и желудка, грыжи пищеводного отверстия диафрагмы и гемофилия.
Кровотечение при язвенной болезни является опаснейшим ее осложнением и встречается у 5—10% больных. Вследствие аррозии ветвей (правой и левой) желудочных артерий или аа. pancreaticoduodenales в области дна язвы могут возникнуть опасные для жизни, иногда смертельные кровопотери.
Реакция организма больного на кровопотерю зависит от ее объема и скорости, степени потери жидкости и электролитов, возраста больного, наличия сопутствующих заболеваний, особенно сердечно-сосудистых.
Хроническое кровотечение вначале компенсируется за счет активации кроветворной системы, затем может проявляться медленно нарастающей анемизацией больного.
Потери около 500 мл крови, или 10—15% объема циркулирующей крови (ОЦК), могут не сопровождаться заметной реакцией сердечнососудистой системы.
Выраженная неспецифическая реакция, главным образом сердечно-сосудистой системы, наблюдается после потери 25% ОЦК. Артериальиое давление снижается на 15—30% (до 90—85/45—40 мм рт. ст.). При этом развиваются следующие основные нарушения в организме: 1) гиповолемический шок (уменьшение ОЦК); 2) почечная недостаточность (снижение фильтрации, гипоксия, некроз извитых канальцев почек); 3) печеночная недостаточность (уменьшение печеночного кровотока, гипоксия, дистрофия гепатоцитов); 4) сердечная недостаточность (кислородное голодание миокарда); 5) отек мозга (гипоксия); 6) диссеминированное внутрисосудистое свертывание крови; 7) интоксикация продуктами гидролиза крови, излившейся в кишечник.
Клиническая картина и диагностика. Ранними признаками острой массивной кровопотери являются внезапная слабость, головокружение, сердцебиение, иногда обморок. Позже возникает кровавая рвота (при переполнении желудка кровью), а затем мелена. Характер рвотных масс (алая кровь, сгустки темно-вишневого цвета или «кофейная гуща») зависит от локализации источника кровотечения в желудке или двенадцатиперстной кишке. Многократная кровавая рвота и появление впоследствии мелены наблюдаются при массивном кровотечении. Рвота через короткие промежутки времени свидетельствует о продолжающемся кровотечении. Повторная рвота кровью через длительный промежуток времени является признаком возобновления кровотечения. При обильном кровотечении кровь способствует быстрому раскрытию привратника, ускорению перистальтики кишечника и выделению каловых масс с примесью мало измененной крови.
Источником кровотечения у лиц молодого возраста чаще является язва двенадцатиперстной кишки, у больных старше 40 лет — язва желудка. Кровотечение возникает в период обострения язвенной болезни; перед кровотечением нередко отмечается усиление болевого синдрома, а с момента начала кровотечения — уменьшение или исчезновение болей. Кровотечение уменьшает или устраняет боли пеп-тического характера в связи с тем, что кровь нейтрализует соляную кислоту.
Кровотечение может быть первым признаком язвы желудка или двенадцатиперстной кишки, протекавшей до этого бессимптомно или остро возникшей (стрессовая язва).
При осмотре больной испуган, беспокоен. Кожные покровы бледные или цианотичные, влажные, холодные. Пульс учащен; артериальное давление может быть нормальным или пониженным. Дыхание частое. При значительной кровопотере больной испытывает жажду, отмечает сухость слизистых оболочек полости рта.
Ориентировочная оценка тяжести кровопотери возможна на основании внешних клинических проявлений кровотечения, измерения количества крови, выделившейся со рвотой, при аспирации из желудка и с жидким стулом. Важное значение имеет определение частоты сердечных сокращений (ЧСС), величины артериального давления и шокового индекса (см. «Острый живот»).
Определение содержания гемоглобина, гематокрита, центрального венозного давления (ЦВД), объема циркулирующей крови (ОЦК), почасового диуреза способствует более точной оценке тяжести кровопотери и эффективности лечения.
С учетом приведенных выше данных можно выделить четыре степени тяжести кровопотери. Степень I — хроническое оккультное (скрытое) кровотечение: содержание гемоглобина в крови незначительно снижено, признаки нарушения гемодинамики отсутствукгт. Степень II — острое небольшое кровотечение: ЧСС и артериальное давление стабильны, содержание гемоглобина 100 г/л. Степень III — острая кровопотеря средней тяжести: тахикардия, небольшое снижение артериального давления, шоковый индекс более 1,0, содержание гемоглобина менее 100 г/л. Степень IV — массивное тяжелое кровотечение: артериальное давление ниже 80 мм рт. ст., ЧСС свыше 120 в 1 мин, шоковый индекс около 1,5, содержание гемоглобина менее 80 г/л, гематокрит менее 30, олигурия (диурез менее 40 мл/ч).
Обследование и лечение больных с острым кровотечением осуществляют в отделении реанимации, где проводят следующие мероприятия:
1) катетеризация подключичной вены для восполнения дефицита ОЦК, измерения ЦВД; 2) зондирование желудка для его промывания и контроля за возможным возобновлением кровотечения; 3) экстренная эзофагогастродуоденоскопия; 4) определение степени кровопотери; 5) постоянная катетеризация мочевого пузыря для контроля за диурезом (не менее 50—60 мл/ч); 6) кислородная терапия; 7) гемоста-тическая терапия; 8) аутотрансфузия (бинтование ног); 9) очистительные клизмы для удаления крови, излившейся в кишечник.
Зондирование желудка и промывание его холодной водой (3—4 л) производят с диагностической целью, а также для остановки кровотечения. Введение зонда в желудок и аспирация содержимого позволяют определить количество крови, излившейся в желудок, следить за динамикой кровотечения. Промывание желудка до чистой воды создает необходимые условия для тщателього осмотра всех его отделов во время эндоскопического исследования.
Эндоскопия (эзофагогастродуоденоскопия) является наиболее информативным методом диагностики кровотечения. По данным эндоскопии различают три стадии кровотечения, имеющие значение как для диагностики, так и для выбора метода лечения (по Форрест): I стадия — активно кровоточащая язва; II стадия — признаки остановившегося свежего кровотечения: видимая культя сосуда, тромб, прикрывающий язву, остатки крови в желудке или двенадцатиперстной кишке; III стадия — отсутствие видимых признаков кровотечения.
Рентгенологическое исследование менее информативно. Оно отходит на второй план по точности и информативности.
Лечение. При выборе метода лечения необходимо оценить и учесть данные эндоскопии, интенсивность кровотечения, его длительность, рецидивы, общее состояние и возраст пациента.
Консервативные мероприятия должны быть направлены на профилактику и лечение шока, подавление продукции соляной кислоты и пепсина введением блокаторов Иг-рецепторов (циметидин и др.), хо-линолитиков (гастроцепин), антацидных препаратов, уменьшение кровоснабжения слизистой оболочки введением вазопрессина, питуитрина, промывания желудка холодной водой с добавлением адреналина к последней порции воды.
При эндоскопии можно остановить кровотечение введением в под-слизистую основу вблизи язвы склерозирующих веществ, тромбина, коагулировать кровоточащий сосуд (электрокоагуляция, лазер). В большинстве случаев (около 80%) острое кровотечение можно остановить консервативными мероприятиями, включающими инфузионные методы.
Инфузионную терапию проводят с целью нормализации гемодинамики, обеспечения адекватной перфузии тканей. Она включает восполнение ОЦК, улучшение микроциркуляции, предупреждение внут-рисосудистой агрегации, микротромбозов, поддержание онкотического давления плазмы, коррекцию водно-электролитного баланса и кислотно-основного состояния, дезинтоксикацию.
При инфузиониой терапии используют умеренную гемодилюцию (содержание гемоглобина около 100 г/л, гематокрит в пределах 30%), которая улучшает реологические свойства крови, микроциркуляцию, уменьшает периферическое сосудистое сопротивление току крови, облегчает работу сердца.
Инфузионная терапия должна начинаться с переливания растворов реологического действия, улучшающих микроциркуляцию.
При легкой кровопотере производят инфузию реополи глюкина, ге-модеза в объеме до 400—600 мл с добавлением солевых и глюкозо-содержащих растворов.
При средней кровопотере вводят плазмозамещающие растворы, донорскую кровь. Общий объем инфузий должен равняться 30—40 мл на 1 кг массы тела больного. Соотношение растворов и крови 2:1. Назначают полиглюкин и реополиглюкин до 800 мл, увеличивают дозу солевых и глюкозосодержащих растворов.
При тяжелой кровопотере и геморрагическом шоке соотношение переливаемых растворов и крови 1 : 1 или 1 :2. Общая доза средств для инфузионной терапии должна превышать количество потерянной крови в среднем на 30—50%.
Для поддержания онкотического давления крови используют внутривенное введение альбумина, протеина, плазмы. Ориентировочный объем инфузий можно определить по величине ЦВД и почасовому диурезу (более 50 мл/ч).
Коррекция гиповолемии улучшает центральную гемодинамику и адекватную перфузию тканей при условии устранения дефицита кислородной емкости крови.
Хирургическое лечение необходимо проводить в ранние сроки от начала кровотечения, так как прогноз при поздних вмешательствах резко ухудшается.
Экстренная операция показана больным с активным кровотечением, которое не удается остановить эндоскопическими и другими методами (I стадия кровотечения). При геморрагическом шоке и продолжающемся кровотечении операцию проводят на фоне массивного переливания крови, плазмозамещающих растворов и других противошоковых мероприятий.
Срочная операция показана больным, у которых консервативные
Рис.
87.
Прошивание
кровоточащей
язвы.
мероприятия и переливание крови (до 1500 мл за 24 ч) не позволили стабилизировать состояние больного. Операция показана больным с рецидивирующим кровотечением, длительным язвенным анамнезом, при каллезной и стенозирующей язве, при возрасте пациента свыше 50 лет. При решении вопроса об операции необходимо учитывать сопутствующие заболевания, наличие которых может увеличить риск как ранней, так и поздней операции.
При кровоточащей язве желудка рекомендуются следующие операции: резекция желудка по способу Бильрот-1 или Бильрот-Н; стволовая ваготомия с иссечением язвы и пилоропластикой; при тяжелом общем состоянии — гастротомия с прошиванием кровоточащего сосуда или иссечение язвы с последующим наложением шва.
При кровоточащей язве двенадцатиперстной кишки рекомендуются стволовая (или селективная проксимальная) ваготомия с интра- и экстрадуоденальным прошиванием кровоточащих сосудов (рис. 87); при трудно останавливаемом кровотечении — резекция желудка. При сочетанных язвах двенадцатиперстной кишки и желудка выполняют ваготомию в сочетании с антрумэктомией. Тяжелобольным при чрезмерном риске операции производят эмболизацию кровоточащего сосуда во время селективной целиакографии.
Если консервативная терапия была эффективна и кровотечение не возобновилось, то больных оперируют в плановом порядке после предоперационной подготовки, проводимой в течение 10—12 дней.
Перфорация язвы
Перфорация язвы — возникновение сквозного дефекта в стенке желудка или кишки с выходом содержимого в свободную брюшную полость.
Различают перфорацию язвы в свободную брюшную полость и прикрытую перфорацию, когда отверстие прикрывают пленки фибрина, соседний орган (большой сальник, печень), закрывает изнутри складка слизистой оболочки или кусочек пищи.
Перфорируют чаще язвы передней стенки двенадцатиперстной кишки ( /з случаев) и препилорической зоны. Язвы передней стенки тела желудка перфорируют в свободную брюшную полость реже, так как разрушение стенки желудка, прикрытой левой долей печени, может завершаться пенетрацией язвы в печень. Перфорация язв, расположенных на большой кривизне желудка, бывает редко. Язвы задней стенки желудка могут перфорировать в сальниковую сумку. Возможна множественная перфорация нескольких одновременно существующих язв.
Перфорации подвергаются как острые язвы, так и хронические.
Перфорация язвы возникает в период обострения язвенной болезни, но может наступать у людей, не имевших ранее симптомов пептической язвы. Опасность открытой перфорации язвы связана с истечением в брюшную полость содержимого двенадцатиперстной кишки или желудка, которое действует на брюшину как физический и химический раздражитель и может явиться источником инфицирования. Перфорация язвы быстро ведет к развитию перитонита.
Перфорация язвы в свободную брюшную полость. Клиническая картина и диагностика. В клиническом течении перфорации условно выделяют три периода: первый — период внезапных острых болей, второй — период «мнимого благополучия», третий — период диффузного перитонита. Первый период длится 3—6 ч (в зависимости от величины образовавшегося отверстия, степени наполнения желудка содержимым к моменту перфорации язвы).
При перфорации язвы в эпигастральной области внезапно возникает чрезвычайно резкая постоянная, «кинжальная» боль. Больные характеризуют боль как «удар ножом», «ожог кипятком». Боль может сопровождаться явлениями шока.
Первоначально возникнув в эпигастральной области или правом подреберье, боль распространяется на правую половину живота в нижний квадрат (при язве двенадцатиперстной кишки), затем захватывает весь живот, следуя распространению излившейся жидкости и экссудата из подпеченочного пространства по правому боковому каналу брюшины в правую подвздошную ямку и другие отделы брюшной полости. При перфорации язв, локализующихся на передней стенке тела желудка, вытекающее из желудка содержимое скапливается под левым куполом диафрагмы и распространяется вниз вдоль нисходящей части толстой кишки. Боль в этих случаях из эпигастральной области иррадиирует в левое надплечье, распространяется на левую половину живота, а затем на весь живот.
Иррадиация болей под правую или левую лопатку, в надключичные области возникает в результате раздражения окончаний диафрагмаль-ного нерва.
Рвота может предшествовать перфорации язвы. Характерен внешний вид больного в первые часы заболевания: лицо бледное, выражает испуг, покрыто холодным потом. Больной принимает вынужденное положение на спине или чаще на правом боку с приведенными к резко напряженному животу бедрами. Малейшее движение больного усиливает боль в животе. Температура тела понижена или нормальная.
Пульс хорошего наполнения, замедлен до 50—60 в 1 мин или умеренно учащен (80 в 1 мин), артериальное давление снижено.
Дыхание грудное, поверхностное, учащенное. Живот втянут, имеет ладьевидную форму из-за резкого напряжения мышц брюшной стенки. У молодых худощавых людей прямые мышцы живота хорошо конту-рируются в виде продольных валов. Напряжение мышц брюшной стенки носит доскообразный характер. Такого напряжения мышц живота, как бывает при прободении язвы, не возникает ни при каком другом остром заболевании органов брюшной полости. Резкое напряжение мышц брюшной стенки наблюдают у 95—98% больных с перфорацией язвы.
У пациентов с дряблой брюшной стенкой напряжение ее мышц может быть не выражено. Оно может отсутствовать и у лиц, находящихся в состоянии алкогольного опьянения. У тучных людей напряжение мышц брюшной стенки бывает замаскировано обильной подкожной жировой клетчаткой.
Пальпация и перкуссия живота резко болезненны. Симптом Щет-кина—Блюмберга положительный. Наличие свободного газа в брюшной полости (пневмоперитонеум) является характерным признаком перфорации органа, содержащего газ. Газ скапливается под диафрагмой (в 75—80%) или под печенью. Для выявления свободного газа в правом поддиафрагмальном пространстве в положении больного на левом боку производят перкуссию по правой средней подмышечной линии. Вместо обычного притупления перкуторного звука над областью печени выявляют тимпанит (положительный симптом Спижарного). Исчезновение «печеночной тупости» можно обнаружить и при отсутствии перфорации, когда вследствие вздутия кишечника поперечная ободочная кишка расположена перед печенью.
Перистальтические шумы в первый период выслушиваются, однако могут быть ослаблены. Пальцевое исследование прямой кишки и исследование через влагалище могут выявить болезненность тазовой брюшины в случае затекания в малый таз жидкости, излившейся в брюшную полость, и экссудата.
При рентгенологическом исследовании выявляют ограничение подвижности диафрагмы. При исследовании больного в положении стоя свободный газ определяют под диафрагмой в виде серповидной полоски просветления (у 75—80% больных). При отсутствии газа в поддиафрагмальном пространстве можно ввести в желудок через зонд немного воздуха или перорально водорастворимое контрастное вещество. Появление в свободной брюшной полости воздуха или выхождение контрастного вещества в брюшную полость свидетельствуют о наличии перфорации.
Второй период — «мнимого благополучия» наступает через 6 ч от начала заболевания. В этот период резко выраженные симптомы сглаживаются, самочувствие больного улучшается, уменьшаются боли в животе. Улучшение состояния больного может ввести в заблуждение как самого больного, так и врача. Однако при анализе клинических данных можно выявить нарастание признаков развивающегося перитонита (учащение пульса, повышение температуры тела, парез кишечника, лейкоцитоз).
Больной эйфоричен. Лицо его нормальной окраски. Дыхание учащено. Температура нормальная или субфебрильная. Пульс умеренно учащен (70—80 в 1 мин), артериальное давление нормальное. Язык и слизистые оболочки полости рта сухие. Напряжение мышц брюшной стенки ослабевает, перистальтика вялая. Пальпация живота болезненна, симптом Щеткина—Блюмберга положительный. Частота выявления свободного газа в брюшной полости возрастает. Определяется свободная жидкость в брюшной полости. Исследования через прямую кишку и влагалище выявляют болезненность тазовой брюшины.
В крови отмечается умеренный лейкоцитоз; возможен сдвиг лейкоцитарной формулы влево.
Третий период — период перитонита — наступает после 12 ч. Состояние больного тяжелое: самостоятельная боль в животе умеренная, развивается многократная рвота. Температура тела понижена или высокая (38—40 °С). Пульс ПО—120 в 1 мин, слабого наполнения; артериальное давление понижено.
Вследствие обезвоживания и интоксикации черты лица заострены, глаза теряют свой блеск, становятся тусклыми. Кожные покровы сухие. Дыхание поверхностное, частое. Язык и слизистые оболочки полости рта сухие. Живот вздут вследствие пареза кишечника, брюшная стенка растянута и напряжена (эластическое напряжение), болезненна при пальпации и перкуссии. Симптом Щеткина—Блюмберга резко положительный. Перистальтика отсутствует. Имеется свободная жидкость в брюшной полости.
Скопление в малом тазе большого количества экссудата можно обнаружить при пальцевом исследовании прямой кишки (нависание и болезненность передней стенки кишки), при исследовании через влагалище (уплощение и болезненность сводов влагалища).
Снижается диурез (олигурия, анурия) вследствие обезвоживания, наступающего в результате многократной рвоты, депонирования жидкости в кишечнике и в брюшной полости.
Данные лабораторных исследований выявляют высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение показателей гемоглобина и гематокрита в результате обезвоживания, гиперкалие-мию, метаболический ацидоз.
При рентгенологическом исследовании обнаруживают высокое стояние диафрагмы и ограничение ее подвижности, свободный газ в брюшной полости, пневматоз тонкой и толстой кишок.
Дифференциальная диагностика. Перфорацию язвы в ранний период осложнения дифференцируют от острых заболеваний, при которых возникает острая боль в верхней половине живота.
Перфорация опухоли желудка. Возраст больных обычно старше 50 лет. В анамнезе симптомы, характерные для опухоли желудка: снижение аппетита, слабость, похудание, предшествовавший ахилический гастрит. Клинические проявления перфорации опухоли аналогичны симптомам перфорации язвы. У больного иногда пальпируется опухоль в эпигастральной области. Эндоскопия или рентгенологическое исследование выявляют опухоль.
Острый холецистит. Чаще наблюдается у тучных женщин. Боль наступает после приема жирной, жареной пищи, локализуется в правом подреберье, иррадиирует под правую лопатку, в область правого плеча. Боль постоянная, сопровождается многократной рвотой, не приносящей облегчения. В анамнезе повторные приступы печеночной колики или острого холецистита с повышением температуры тела, иногда с желтухой.
Для приступа острого холецистита с самого начала характерны учащение пульса, высокая температура тела, лейкоцитоз.
При пальпации живота обнаруживают напряжение мышц в правом верхнем квадранте живота, которое никогда не достигает такой выраженности, как при перфорации язвы. Иногда можно прощупать увеличенный болезненный желчный пузырь, выявить положительный симптом Ортнера (болезненность при легком поколачивании ребром ладони правой реберной дуги), положительный симптом Георгиевского—Мюсси (френикус-симптом: болезненность при надавливании в правой надключичной области между ножками грудиноключично-со-сцевидной мышцы). При УЗИ выявляют конкременты в желчном пузыре, утолщение его стенок.
Печеночная колика. Боль острая, схваткообразного характера в эпигастральной области или в правом подреберье, быстро купируется спазмолитическими препаратами. Температура тела нормальная. При обследовании живота признаков острого воспаления не выявляют.
Острый панкреатит. Начинается с резкой постоянной боли в верхней половине живота, принимающей опоясывающий характер. Возникновению боли предшествует употребление обильной жирной пищи, алкоголя. Нет доскообразного напряжения мышц брюшной стенки, имеется вздутие живота вследствие пареза кишечника. Пальпация болезненна в зоне проекции поджелудочной железы на брюшную стенку.
Острый аппендицит. Дифференцировать перфорацию язвы двенадцатиперстной кишки от острого аппендицита бывает трудно в тех случаях, когда в момент перфорации язвы боль в верхней половине живота была выражена нерезко, а гастродуоденальное содержимое, затекая по правому боковому каналу в правую подвздошную область, вызывает боль и напряжение мышц брюшной стенки в правом нижнем квадранте живота (см. «Острый аппендицит»).
Следует учесть, что при перфорации язвы наибольшие болезненность и напряжение мышц брюшной стенки возникают в верхней половине живота, где воспалительный процесс начался раньше, чем в правой подвздошной области.
Сходство динамики болевого синдрома при перфоративной язве с клиническими проявлениями острого аппендицита, недооценка обнаруженных симптомов, погрешности в клиническом исследовании больного приводят врача к ошибочному диагнозу острого аппендицита, по поводу которого иногда предпринимается операция. Если червеобразный отросток не изменен или слегка гиперемирован и при этом в брюшной полости имеется мутный выпот, поступающий из ее верхнего этажа, то во время операции должно возникнуть подозрение на перфорацию язвы. В экссудате при этом могут быть примесь желчи, слизь, остатки пищи.
Тромбоз и эмболия сосудов брыжейки. Это осложнение сердечнососудистых заболеваний характеризуется внезапным возникновением жестокой боли в животе без определенной локализации. Больной беспокоен, меняет положение. Пульс частый, быстро развивается коллапс. Температура тела понижена. Живот вздут, мягкий, имеются признаки паралитической непроходимости кишечника. При пальцевом исследовании прямой кишки может быть обнаружена кровь.
Расслаивающая аневризма аорты. Проявляется внезапной жестокой болью в верхней половине живота. При обследовании в животе выявляют неподвижное болезненное пульсирующее образование, над которым можно выслушать грубый систолический шум. Выражено напряжение мышц брюшной стенки. Пульс частый, артериальное давление снижено. Пульсация подвздошных и бедренных артерий ослаблена.
Почечная колика. Характеризуется внезапным возникновением острой боли в правой или левой поясничной области с иррадиацией в паховую область, половые органы, сопровождается дизурическими явлениями. Больной беспокоен, мечется, кричит от боли. Живот несколько вздут и напряжен, «печеночная тупость» сохранена. В анализах мочи обнаруживают неизмененные эритроциты. При УЗИ почек выявляют конкременты, изменения в чашечно-лоханочном отделе.
Инфаркт миокарда. Гастралгическая форма имеет сходство с клиническими проявлениями перфорации язвы. Характеризуется возникновением острой боли в эпигастральной области, иррадиирующей в область сердца, между лопатками. На ЭКГ обнаруживают свежие очаговые изменения миокарда.
Базальная пневмония и плеврит. Боль в верхней половине живота возникает остро, усиливается при дыхании, кашле. Дыхание поверхностное, при аускультации можно выявить в нижних отделах грудной клетки шум трения плевры, хрипы. Температура тела повышена (38— 40 °С). Пульс частый. Язык влажный. Живот может быть умеренно напряжен в эпигастральной области. Сохранена «печеночная тупость», выслушиваются перистальтические шумы.
При рентгенологическом исследовании легких подтверждается диагноз пневмонии.
Спонтанный пневмоторакс. Осложнение буллезной эмфиземы легких. Характерно внезапное возникновение острой боли в правой или левой половине грудной клетки с иррадиацией в эпигастральную область. Дыхание над соответствующим легким не выслушивается. При рентгенологическом исследовании обнаруживают воздух в плевральной полости и коллабированное легкое.
В период гнойного перитонита, развившегося вследствие перфорации язвы, дифференциальную диагностику проводят между перфорацией язвы и всеми острыми заболеваниями органов брюшной полости, осложнившимися перитонитом (острый деструктивный холецистит, деструктивный панкреатит, деструктивный аппендицит, непроходимость кишечника, тромбоз мезентериальных сосудов). Показана срочная срединная лапаротомия для выявления источника перитонита и его лечения (см. «Перитонит»).
Перфорация язв задней стенки желудка. Содержимое желудка изливается в сальниковую сумку; острая боль в эпигастральной области не такая резкая, как при попадании содержимого в свободную брюшную полость. При объективном исследовании больного в эпигастральной области можно обнаружить болезненность и напряжение мышц брюшной стенки. Свободную жидкость в брюшной полости не выявляют. «Печеночная тупость» сохранена. При рентгенологическом исследовании или эндоскопии определяют язву.
В сальниковой сумке формируется абсцесс. Когда из сальниковой сумки содержимое вытекает через сальниковое (Винслоу) отверстие в свободную брюшную полость, развивается диффузный перитонит.
Если у больного с признаками перфорации язвы во время операции не находят язву, хирург должен вскрыть желудочно-ободочную связку, осмотреть заднюю стенку желудка и сальниковую сумку.
Лечение. Перфорация язвы в свободную брюшную полость является абсолютным показанием к экстренной операции. Чем раньше установлен диагноз и произведена операция, тем больше шансов на выздоровление.
В догоспитальный период категорически противопоказано введение наркотических препаратов. Их действие может затушевать клинические проявления перфорации и тем самым дезориентировать хирурга.
Основной целью оперативного лечения перфоративной язвы является спасение жизни больного. В зависимости от тяжести состояния больного, стадии развития перитонита, длительности язвенной болезни и условий для проведения операции применяют ушивание язвы, иссечение язвы с пилоропластикой в сочетании с ваготомией, резекцию желудка.
Ушивание язвы выполняют при общем перитоните, высокой степени операционного риска (тяжелые сопутствующие заболевания, преклонный возраст больного), при перфорации стрессовых и лекарственных язв. Отверстие ушивают в поперечном направлении по отношению к продольной оси желудка или двенадцатиперстной кишки отдельными серозно-мышечными швами, вводя иглу вне зоны инфильтрата. Края язвы по возможности экономно иссекают. Линию швов прикрывают прядью большого сальника, которую фиксируют несколькими швами.
Ушивание язвы не излечивает от язвенной болезни. В большинстве случаев (до 70%) наступает рецидив заболевания.
Более продолжительные и сложные операции, чем ушивание язвы, рекомендуется проводить при достаточной квалификации хирурга, необходимого инструментария и возможности применения интенсивной терапии.
Ваготомия с иссечением перфоративной язвы (рис. 88, а, б) и пилоропластикой (рис. 88, в) показана при локализации язвы на передней стенке луковицы двенадцатиперстной кишки или пилорического отдела желудка при отсутствии большого инфильтрата и резкой рубцовой деформации выходного отдела желудка. Отверстие ушивается в поперечном направлении.
При экстренной операции предпочтение отдают стволовой ваготомии с пилоропластикой: язву экономно иссекают, разрез продлевают


Рис 88. Ушивание перфоративной язвы. Объяснение в тексте.
на привратник и антральный отдел желудка (длиной до 6—7 см). Затем производят пилоропластику по Гейне-ке—Микуличу (см. рис. 84).
Ваготомия с дренирующей желудок операцией является малотравматичным вмешательством, адекватно снижающим желудочную секрецию и дающим стойкое излечение в большинстве случаев (90% и более).
Селективную проксимальную ваготомию с ушиванием перфоративной язвы или пилоропластикой допустимо производить в специализированных стационарах, где хирурги хорошо владеют техникой селективной проксимальной ваготомии.
Пилороантрумэктомию с ваготомией выполняют при язвах II типа, когда обнаруживают перфорацию язвы двенадцатиперстной кишки и хроническую язву желудка или хроническую язву двенадцатиперстной кишки и перфорацию язвы желудка.
Экономная резекция желудка показана в случае прободения хронической язвы желудка при отсутствии перитонита и повышенного операционного риска.
Заключительным этапом операции по поводу перфоративной язвы должен быть тщательный туалет брюшной полости: аспирация экссудата и гастродуоденального содержимого, промывание растворами антисептиков (см. «Перитонит»).
При прикрытой перфорации язвы в течение первых 2 сут показана срочная операция. Спустя 2 сут с момента прикрытия язвы при
удовлетворительном состоянии больного и стихании местных воспалительных явлений можно рассчитывать на хорошее отграничение от свободной брюшной полости. При этом от операции целесообразно воздержаться и лечить больного консервативно.
Консервативное лечение проводят в крайних случаях, когда нет условий для выполнения операции. При этом проводят постоянную аспирацию желудочного содержимого через зонд, назначают лекарственные препараты, снижающие секрецию желудочного сока (блокаторы Ш-рецепторов и др.), вводят большие дозы антибиотиков широкого спектра действия в течение 7—10 дней, осуществляют коррекцию водно-электролитного баланса, парентеральное питание. Перед удалением зонда больному дают водорастворимое контрастное вещество и рентгенологически определяют наличие или отсутствие затекания его за контуры желудка или двенадцатиперстной кишки.
Пилородуоденальный стеноз
Пилородуоденальный стеноз — сужение начального отдела двенадцатиперстной кишки или пилорического отдела желудка. Это осложнение развивается у 10—40% больных язвенной болезнью. Причиной пилородуоденального стеноза чаще являются язвы двенадцатиперстной кишки, реже препилорические язвы и язвы пилорического канала.
Сужение просвета с формированием непроходимости той или иной степени происходит в результате рубцевания язвы, сдавления двенадцатиперстной кишки воспалительным инфильтратом, обтурации просвета кишки отеком слизистой оболочки, пилороспазмом или опухолью желудка.
Причины и степень сужения определяются с помощью гастродуо-деноскопии и биопсии.
В ответ на затруднение эвакуации из желудка мышечная оболочка его гипертрофируется. В дальнейшем сократительная способность мышц ослабевает, наступает расширение желудка (гастрэктазия).
Клиническая картина и диагностика. В клиническом течении стеноза различают три стадии: I стадия — компенсации, II стадия — субкомпенсации и III стадия — декомпенсации.
Стадия компенсации не имеет выраженных клинических признаков. На фоне обычных симптомов язвенной болезни больные отмечают более длительное чувство тяжести и полноты в эпигастральной области после приема пищи; изжога, отрыжка кислым возникают чаще, чем при неосложненной язвенной болезни; эпизодически бывает рвота увеличившимся количеством желудочного содержимого. Рвота приносит облегчение больному.
В стадии субкомпенсации у больных усиливается чувство тяжести и полноты в эпигастрии, появляется отрыжка с неприятным запахом тухлых яиц вследствие длительной задержки пищи в желудке. Больных часто беспокоят коликообразные боли, связанные с усиленной перистальтикой желудка, сопровождающиеся урчанием в животе. Почти ежедневно возникает обильная рвота, приносящая облегчение, поэтому нередко больные вызывают ее искусственно. Рвотные массы содержат примесь непереваренной пищи.
Для стадии субкомпенсации характерно снижение массы тела. При осмотре живота у худощавых больных видна волнообразная перистальтика желудка, меняющая контуры брюшной стенки. Натощак определяется «шум плеска» в желудке.
В стадии декомпенсации прогрессируют гастростаз, атония желудка. Перерастяжение желудка приводит к истончению его стенки, потере возможности восстановления моторно-эвакуаторной функции. Состояние больного значительно ухудшается. Отмечается многократная рвота. Чувство распирания в эпигастральной области становится тягостным, заставляет больных вызывать рвоту искусственно или промывать желудок через зонд. Рвотные массы (несколько литров) содержат зловонные разлагающиеся многодневной давности остатки пищи.
Больные декомпенсированным стенозом обычно истощены, обезвожены, адинамичны; их беспокоят жажда, уменьшение диуреза. Кожа сухая, тургор ее снижен. Язык и слизистые оболочки полости рта сухие. Через брюшную стенку у похудевших больных могут быть видны контуры растянутого желудка. Толчкообразное сотрясение брюшной стенки рукой вызывает «шум плеска» в желудке.
При рентгенологическом исследовании в I стадии выявляют несколько расширенный желудок, усиление его перистальтики, сужение пилородуоденальной зоны. Полная эвакуация контрастной массы из желудка замедлена на срок до 6—12 ч. Во II стадии желудок расширен, натощак содержит жидкость, перистальтика его ослаблена. Пилородуо-денальная зона сужена. Через 6—12 ч в желудке выявляют остатки контрастного вещества, которое через 24 ч полностью эвакуируется из желудка. В III стадии желудок резко растянут, натощак в нем большое количество содержимого. Перистальтика резко ослаблена. Эвакуация контрастной массы из желудка задержана более чем на 24 ч.
Степень сужения .пилородуоденальной зоны определяют при эндоскопическом исследовании: в I стадии отмечается рубцбво-язвенная деформация с сужением пилородуоденальной зоны до 1,0—0,5 см; во II стадии желудок растянут, пилородуоденальная зона сужена до 1— 0,3 см за счет резкой рубцовой деформации, перистальтическая активность снижена; в III стадии — желудок огромных размеров, атрофия слизистой оболочки, выраженное сужение пилородуоденальной зоны.
У больных с пилородуоденальным стенозом вследствие исключения нормального питания через рот, потери с рвотными массами большого количества желудочного сока, содержащего ионы Н , К , Na+, СГ, а также белок, наблюдаются обезвоживание, прогрессирующее истощение, нарушение электролитного баланса (гипокалиемия, гипохлоремия) и кислотно-основного состояния (метаболический алкалоз).
Признаками водно-электролитных нарушений являются головокружение и обмороки при резком переходе больного из горизонтального в вертикальное положение, частый пульс, снижение артериального давления, тенденция к коллапсу, бледность и похолодание кожных покровов, снижение диуреза.
Гипокалиемия (концентрация К ниже 3,5 ммоль/л) клинически проявляется мышечной слабостью. Снижение уровня К+ в плазме до 1,5 ммоль/л приводит к параличу межреберных мышц, возможны паралич диафрагмы, остановка дыхания и сердечной деятельности. При гипокалиемии наблюдаются понижение артериального давления (преимущественно диастолического), нарушение ритма сердечных сокращений, расширение границ сердца, систолический шум на его верхушке. Может произойти остановка сердца в систоле. На ЭКГ выявляют удлинение интервала Q—Т, уменьшение амплитуды и уплощение зубца Т, появление зубца U.
С гипокалйемией связана динамическая непроходимость кишечника, проявляющаяся метеоризмом.
В результате обезвоживания организма снижается почечный кровоток, уменьшаются клубочковая фильтрация и диурез, появляется азотемия. В связи с почечной недостаточностью из крови не выводятся «кислые» продукты обмена веществ. рН крови снижается, гипокали-емический алкалоз переходит в ацидоз. Гипокалиемия сменяется ги-перкалиемией. В результате нарушения содержания электролитов в крови изменяется нервно-мышечная возбудимость, в тяжелых случаях развивается желудочная тетания — общие судороги, тризм, сведение кистей рук («рука акушера» — симптом Труссо), подергивание мышц лица при поколачивании в области ствола лицевого нерва (симптом Хвостека).
Гипохлоремический и гипокалиемический алкалоз, сочетающийся с азотемией, при отсутствии правильного лечения может стать несовместимым с жизнью.
Дифференциальная диагностика. Пилородуоденальный стеноз язвенного происхождения следует отличать от стенозов, обусловленных опухолями выходного отдела желудка. Эндоскопическое (включая биопсию) и рентгенологическое исследования позволяют уточнить диагноз. Наличие пилородуоденального субкомпенсирован-ного или декомпенсированного стеноза является абсолютным показанием к операции.
Лечение. Больным с признаками обострения язвенной болезни проводят курс консервативного противоязвенного лечения в течение 2—3 нед, в результате которого исчезают отек, периульцерозный инфильтрат и язва может зарубцеваться. Это снижает риск операции.
Больные с компенсированным стенозом могут быть оперированы после короткого (5—7 дней) периода интенсивного противоязвенного лечения.
Больные с субкомпенсированным и декомпенсированным стенозом, имеющие выраженные расстройства водно-электролитного баланса и кислотно-основного состояния, нуждаются в более тщательной комплексной предоперационной подготовке, в которую должны быть включены следующие мероприятия.
1. Нормализация водно-электролитных нарушений (введение растворов декстрана, альбумина, протеина, сбалансированных растворов, содержащих ионы К , Na , CI). Препараты калия можно вводить только после восстановления диуреза. Для поддержания водного равновесия больной должен получать изотонический раствор глюкозы по
500 мл каждые 6—8 ч. Об эффективности проводимого лечения судят по общему состоянию больного, показателям гемодинамики (пульс, артериальное давление, ЦВД, шоковый индекс, почасовой диурез, ОЦК), показателям кислотно-основного состояния, концентрации электролитов плазмы (К , Na ), гемоглобина, гематокрита, креатинина, мочевины крови.
Парентеральное питание, обеспечивающее энергетические потребности организма за счет введения растворов глюкозы, аминокислот, жировой эмульсии и др.
Противоязвенное лечение. Предпочтение следует отдать блока-тора м Нг-рецепторов, которые, подавляя секрецию желудочного сока, уменьшают потери электролитов Н , К , Na , СГ.
Систематическая декомпрессия желудка (аспирация желудочного содержимого через зонд).
О восстановлении проходимости через стенозированный отдел можно судить по скорости эвакуации изотонического раствора натрия хлорида (500—700 мл), введенного в желудок: если через 30 мин в желудке остается больше половины введенного количества, то проходимость еще не восстановлена. Можно также использовать временное пережатие зонда после аспирации содержимого желудка: если при этом за 4 ч в желудке накапливается менее 100 мл сока, то проходимость частично восстановлена. В этом случае можно начать питание через рот. Эти пробы на проходимость позволяют отказаться от повторного рентгенологического контроля.
Хирургическое лечение проводят с целью устранения непроходимости стенозированного отдела, излечения язвенной болезни. Могут быть применены операции, обычно используемые при язвенной болезни.
При компенсированном стенозе в случае достаточной проходимости пилородуоденальной зоны может быть выполнена селективная проксимальная ваготомия. Если во время операции через эту зону не удается провести толстый желудочный зонд, то ваготомию дополняют пилоропластикой или дуоденопластикой. При субкомпенсированном стенозе, когда сохранена сократительная способность мышц желудка, показана ваготомия с дренирующей желудок операцией.
Резекции половины желудка или пилороантрумэктомия со стволовой ваготомией показаны при декомпенсированном стенозе и при язвах II типа, когда наряду с пилородуоденальным стенозом имеется язва желудка.
Отдаленные результаты правильного оперативного лечения стено-зирующих язв двенадцатиперстной кишки не отличаются от результатов лечения неосложненных язв.
Пенетрация язвы
Пенетрация язвы — осложнение язвенной болезни в виде распространения деструктивного процесса из стенки желудка или двенадцатиперстной кишки в толщу соседнего органа — печени, поджелудочной железы, сальника.
Наиболее часто пенетрация язвы происходит в малый сальник, головку поджелудочной железы, печеночно-двенадцатиперстную связку. Возможна пенетрация язвы в печень, желчный пузырь, поперечную ободочную кишку с образованием внутреннего свища и в брыжейку поперечной ободочной кишки.
Клиническая картина и диагностика. Появление болей в спине или болей опоясывающего характера наблюдается при пенет-рации язвы в поджелудочную железу. Для пенетрирующей язвы тела желудка характерны иррадиация болей в левую половину грудной клетки, область сердца. При пенетрации язвы в головку поджелудочной железы, печеночно-двенадцатиперстную связку может развиться об-турационная желтуха. Рентгенологическим признаком пенетрации язвы является наличие глубокой ниши в желудке или двенадцатиперстной кишке, выходящей за пределы органа.
Лечение. Консервативное противоязвенное лечение при пенет-рирующих язвах неэффективно. Пенетрирующая язва является показанием к хирургическому лечению — ваготомии — при язве двенадцатиперстной кишки или резекции желудка с удалением язвы или с оставлением ее дна на органе, в который она пенетрировала.
ОСТРЫЕ ЯЗВЫ
В зависимости от причины возникновения острых язв различаются следующие их виды:
стрессовые язвы, возникающие у больных с множественной травмой (политравма), шоком, сепсисом, тяжелыми большими операциями на органах грудной полости, живота, на крупных сосудах и операциях на мозге;
простая язва (Exulceratio simplex Dieulafoy) Дьелафуа — поверхностное изъязвление в проксимальном отделе желудка, возникающее в результате аррозии петлеобразно извитых довольно крупных артерий подслизистой основы желудка. Располагается на передней или задней стенке желудка. Проявляется массивным кровотечением, угрожающим жизни больного;
язва Кушинга, возникающая после операции на головном мозге, при черепно-мозговой травме и опухолях мозга вследствие центральной стимуляции желудочной секреции и повышения его агрессивных свойств по отношению к слизистой оболочке желудка;
лекарственные язвы, возникающие при приеме некоторых лекарственных препаратов: ацетилсалициловой кислоты, индометацина, цитостатических препаратов.
Типичными признаками всех острых язв является внезапное массивное угрожающее жизни кровотечение или перфорация язвы. Особенно опасны стрессовые язвы у больных с множественной травмой, после больших травматичных операций, при тяжелых заболеваниях сердца, легких, почек, печени (цирроз), сопровождающихся декомпенсацией функций соответствующего органа и необходимости проведения интенсивной терапии.
Оптимальным способом диагностики острых язв является эндоскопическое исследование, а при невозможности его проведения — селективная ангиография (целиакография). Следует учитывать, что до появления кровотечения острые язвы протекают обычно бессимптомно.
Острый эрозивный гастрит. Для этого заболевания характерны поверхностные плоские округлые или удлиненной формы дефекты слизистой оболочки желудка (эрозии). В отличие от язв они не разрушают мышечную пластинку слизистой оболочки (lamina muscularis mucosae). Причинами их возникновения являются тяжелый стресс, множественные травмы, обширные ожоги (язва Курлинга), обширные травматичные операции, прием некоторых лекарственных средств.
Основными клиническими симптомами являются кровотечение (ге-матемезис, мелена), шок. Диагноз устанавливают при эндоскопическом исследовании.
Лекарственные средства (стероидные гормоны, ацетилсалициловая кислота, бутадион, индометацин, атофан) уменьшают образование слизи, разрушают защитный барьер слизистой оболочки, вызывают геморрагии. При отмене препаратов язва и эрозии быстро заживают. Ишемия слизистой оболочки играет ключевую роль, так как способствует ослаблению ее защитного барьера.
Лечение. При острых язвах и эрозивном гастрите вначале проводят консервативное лечение (см. «Желудочно-кишечные кровотечения»): блокаторы Н2-рецепторов (циметидин, ранитидин), антацидные средства, седатнвные препараты; эндоскопическая коагуляция кровоточащих эрозий и острых язв, обкалывание их гемостатическими препаратами (склерозирующие вещества, тромбин, адреналин и др.). Почти в 90% случаев консервативное лечение позволяет остановить кровотечение.
Хирургическое лечение применяют редко. Предпочтение отдают селективной проксимальной ваготомии, обкалыванию и перевязке кровоточащих сосудов, реже производят резекцию желудка или даже гастрэктомию (в исключительных случаях).
Простая язва Дьелафуа поддается только оперативному лечению: обкалывают и перевязывают кровоточащую артерию через гастрото-мическое отверстие или иссекают изъязвленный участок и накладывают шов на края раны в стенке желудка. Кровотечение часто рецидивирует.
УЛЬЦЕРОГЕННЫЕ ЭНДОКРИННЫЕ ЗАБОЛЕВАНИЯ
Причиной развития пептических язв в желудке и двенадцатиперстной кишке может быть полиэндокринный аденоматоз, характеризующийся поражением различных эндокринных органов. Выделяют два типа полиэндокринного аденоматоза. При первом типе опухоли гипофиза, паращитовидных желез и поджелудочной железы сопровождаются развитием пептических язв пищеварительного тракта. При втором типе поражаются надпочечники, щитовидная железа и паращитовид-ные железы. Возможны любые комбинации поражения эндокринных органов в виде различных развивающихся в них процессов (гиперпластического, аденоматозного, неопластического).
Клинические проявления эндокринного поражения разнообразны. Наиболее часто заболевание характеризуется симптомами гиперпара-тиреоза (87%), реже наблюдаются пептические язвы различной локализации (56%), гипогликемия (36%), акромегалия (19%), диарея (13%), симптомы гипертиреоза и синдрома Иценко—Кушинга.
Диагностика затруднена, так как требует применение специальных методов исследований (определение уровня ионизированного кальция в крови, радиоиммунологических способов определения содержания различных гормонов в крови, ультразвуковое сканирование, компьютерная томография, ангиография).
Первичный гиперпаратиреоз. Одна из клинических форм проявления первичного гиперпаратиреоза — гастроинтестинальная форма с локализацией язв в желудке и двенадцатиперстной кишке. При этом заболевании в паращитовидных железах встречаются как единичные (92%), так и множественные (4%) аденомы. У большинства больных связь гиперпаратиреоза с изъязвлениями пищеварительного тракта обнаруживают при полиэндокринном аденоматозе.
При анализе желудочного сока выявляют повышение секреции соляной кислоты. Гиперацидность желудочного сока обусловлена повышенным уровнем в плазме ионизированного кальция, оказывающего как прямое стимулирующее влияние на париетальные клетки фундальных желез, так и опосредованное — через увеличение высвобождения гастрина из G-клеток.
На рентгенограммах фаланг, костей черепа и позвоночника выявляют остеопороз (декальцинацию). При исследовании почек выявляют конкременты.
Лечение. Удаление аденомы паращитовидной железы приводит к снижению секреции соляной кислоты и в большинстве случаев заживлению язв.
Синдром Золлингера—Эллисона. Его развитию в некоторых случаях способствует первичные гиперпаратиреоз. Основной характеристикой синдрома является гиперсекреция соляной кислоты, обусловленная гипергастринемией. В происхождении синдрома Золлингера— Эллисона решающую роль отводят гипофизу, выделяющему в кровь гормоны, тропные по отношению к желудку, поджелудочной железе и другим органам с клетками APUD-системы. APUD — сокращенное английское название клеток (Amine precursor Uptake and Decarboxylation), имеющих специфические биохимические и гистохимические свойства захватывать и декарбоксилировать различные амины (ДОПА и 5-гид-рокситриптофан). Эти амины превращаются в биогенные амины, способные влиять на секрецию других гормонов, или могут быть использованы для синтеза более сложных полипептидных гормонов. Гипотеза функционирования APUD-системы клеток удобна для объяснения продукции гормонов некоторыми опухолями, такими, как медуллярный рак щитовидной железы, мелкоклеточный рак легких, карциноиды, рак вилочковой железы, опухоли панкреатических островков (Лангер-ганса), нейробластомы и др.
Опухоли типа APUD (апудомы) отличаются характерной гистологической структурой и наличием гранул нейросекреции, несвойственных другом опухолям. Неопластические полиэндокринопатии связывают с наличием патологии APUD-системы.
При синдроме Золлингера—Эллисона гопергастринемия может быть связана с гиперплазией G-клеток антрального отдела желудка (I тип синдрома Золлингера—Эллисона) или с развитием опухоли из D-клеток панкреатических островков, продуцирующих гастрин (II тип синдрома Золлингера—Эллисона — гастринома).
Приблизительно 60% опухолей панкреатических островков являются злокачественными. У 30% обнаруживают доброкачественные одиночные или множественные аденомы и у 10% — гиперплазию D-клеток островкового аппарата поджелудочной железы. Кроме того, у 20% больных имеются микроаденоматоз и гиперплазия островковых D-клеток в дополнение к одиночным доброкачественным и злокачественным опухолям. Гормонально-активные опухоли поджелудочной железы рассмотрены в главе «Поджелудочная железа».
У 25% больных с синдромом Золлингера—Эллисона обнаруживают аденомы других эндокринных органов (паращитовидных желез, гипофиза, надпочечников).
Изъязвления слизистой оболочки могут локализоваться на любом участке пищеварительного тракта, начиная от пищевода и кончая подвздошной кишкой. Наиболее часто язву обнаруживают в луковице двенадцатиперстной кишки. Множественные язвы наблюдают у 10% больных.
Клиническая картина и диагностика. Характерными признаками являются боль в животе, диарея. Боли сходны с болями, возникающими при язвенной болезни, однако во многих случаях они более интенсивны и резистентны к антацидной терапии.
При синдроме Золлингера—Эллисона отмечается агрессивное течение заболевания с осложнением язв кровотечением, перфорацией.
Характерны рецидивы изъязвлений, возникающие после операции, предпринимаемых по поводу предполагаемой язвенной болезни.
Диагностическое значение имеет определение желудочной секреции соляной кислотой: 1) за 12 ч секреция желудочного сока превышает 1500 мл, так как фундальные железы желудка находятся в состоянии постоянной стимуляции гастрином; 2) уровень базальной секреции соляной кислоты высокий (свыше 15 ммоль/ч). После введения максимальной дозы гистамина не происходит значительного увеличения кислотопродукции. Показатель базальной продукции соляной кислоты может составлять более 60% показателя стимулированной продукции соляной кислоты.
Наиболее достоверным методом дооперационной диагностики синдрома Золлингера—Эллисона является радиоиммунологическое определение гастрина в плазме крови. У здорового человека в 1 мл плазмы содержится 50—200 пг гастрина (1 пг=10" г). У больных с синдромом Золлингера—Эллисона уровень гастрина выше 500 пг/мл.
Лечение. При I типе синдрома показана резекция желудка, при II типе — гастрэктомия, которая ликвидирует возможность образования повторных язв. Прогноз после гастрэктомии относительно благоприятный. После удаления опухоли поджелудочной железы уровень гастрина снижается до нормальных показателей, отмечается регресс отдаленных метастазов.
Получены обнадеживающие данные при лечении больных антихо-линергическими препаратами в сочетании с блокаторами Нг-рецепто-ров (циметидин, тага мет и др.).
БОЛЕЗНЬ ОПЕРИРОВАННОГО ЖЕЛУДКА
Термином «болезнь оперированного желудка» принято обозначать расстройства, возникающие у больных после операции вследствие патофизиологических и патоморфологических изменений не только в пищеварительном аппарате, но и во всем организме.
Последствия резекции желудка и ваготомии называют пострезекционными и постваготомическими синдромами. Расстройства, возникающие у больных после резекции желудка, связывают с несколькими основными причинами: 1) утратой резервуарной функции желудка; 2) быстрой эвакуацией содержимого желудка в тонкую кишку в связи с удалением привратника; 3) выключением двенадцатиперстной кишки (при резекции желудка по способу Бильрот-П) из пассажа пищи и утратой ее участия в нейрогуморальной регуляции пищеварения; 4) функциональными и метаболическими расстройствами.
Чем обширнее резекция желудка, тем больше риск возникновения пострезекционных расстройств.
Ваготомия в сочетании с антрумрезекцией или пилоропластикой также сопровождается рядом функциональных и морфологических изменений, аналогичных пострезекционным синдромам.
Пострезекционные и постваготомические расстройства или синдромы могут быть обусловлены морфологическими изменениями: рецидивом язвы, синдромом малого желудка, синдромом приводящей петли, рефлюкс-эзофагитом и рефлюкс-гастритом, а также функциональными нарушениями (демпинг-синдром, диарея, анемия, метаболические расстройства).
Демпинг-синдром (ранний демпинг-синдром) — комплекс симптомов нарушения гемодинамики и нейровегетативных расстройств в ответ на быстрое поступление желудочного содержимого в тонкую кишку и перерастяжение ее.
Этиология и патогенез. Основной причиной развития симптомов демпинг-реакции является стремительное поступление из оперированного желудка значительного количества непереваренной пищи в верхний отдел тонкой кишки. Это вызывает неадекватное раздражение ее рецепторов, повышение осмолярности ее содержимого и последующее перемещение в просвет кишки внеклеточной жидкости для достижения осмотического равновесия; растяжение стенок кишки и выделение из клеток слизистой оболочки биологически активных веществ (гистамина, серотонина, хининов, вазоактивного кишечного полипептида и др.). В результате происходит вазодилатация, снижается объем циркулирующей плазмы, повышается моторная активность кишечника. Снижение объема циркулирующей плазмы на 15—20% является решающим фактором в возникновении вазомоторных симптомов: слабости, головокружения, сердцебиения, лабильности артериального давления в начале с тенденцией к гипотензии, затем сменяющейся его повышением, главным образом за счет систолического. Вследствие гиповолемии и гипотензии активируется симпатико-адреналовая система, что проявляется бледностью кожных покровов, учащением пульса, повышением артериального давления.
Ранняя демпинг-реакция развивается на фоне быстро нарастающего уровня глюкозы крови. Усиленная моторика тонкой кишки является причиной кишечных колик и поноса.
Вследствие нарушения синхронного поступления в тонкую кишку пищи и панкреатического сока с желчью, снижения содержания ферментов в панкреатическом соке, ускоренного прохождения химуса по тонкой кишке нарушается переваривание жиров, белков, углеводов и снижается всасывание продуктов их гидролиза. В результате прогрессирует снижение массы тела, развиваются авитаминоз, анемия.
После ваготомии с пилоропластикой значительно реже, чем после резекции желудка, развивается демпинг-синдром легкой и крайне редко средней степени тяжести. Демпинг-синдром возникает преимущественно в тех случаях, когда ширина отверстия при пилоропластике или гастродуоденостомии по Жабуле более 2—3 см. При этом наблюдаются ускоренная эвакуация содержимого желудка, перерастяжение кишки и легкая демпинг-реакция. После селективной проксимальной ваготомии без разрушения привратника, т. е. без пилоропластики, демпинг-синдром и диарея, как правило, не возникают.
Клиническая картина и диагностика. Больные обычно жалуются на слабость, потливость, головокружение, обморочное состояние, «приливы жара» во всем теле, сердцебиение, иногда боли в области сердца. Все указанные явления развиваются через 10—15 мин после приема пищи, особенно после сладких и молочных жидких блюд (чай, молоко, компот и др.). Наряду с этими симптомами появляются ощущение тяжести и распирания в эпигастральной области, тошнота, скудная рвота, урчание и коликообразная боль в животе, понос. Из-за выраженной мышечной слабости больные вынуждены принимать горизонтальное положение.
Диагностика основывается на характерных симптомах демпинг-реакции, возникающей на прием пищи. При объективном обследовании выявляют учащение пульса, колебание артериального давления, падение ОЦК, периферического кровотока.
При рентгенологическом исследовании выявляют быстрое опорожнение оперированного желудка (у больных после резекции желудка по Бильрот-Н эвакуация осуществляется по типу «провала»), ускоренный пассаж по тонкой кишке, дистонические и дискинетические расстройства.
Выделяют три степени тяжести демпинг-синдрома.
Легкая степень — демпинг-реакция на прием сладких, молочных блюд, сопровождающаяся учащением пульса на 15 уд/мин, продолжается 15—30 мин. Масса тела нормальная. Трудоспособность сохранена.
Средняя степень — демпинг-реакция на прием любой пищи. Учащение пульса до 30 уд/мин. Артериальное давление лабильное с
тенденцией к повышению систолического. На высоте демпинг-реакции больные вынуждены ложиться. Продолжительность реакции от 45 мин до 1 ч. Дефицит массы тела составляет до 10 кг. Трудоспособность снижена.
Тяжелая степень — демпинг-реакция на прием пищи, когда из-за выраженной слабости больные вынуждены принимать пищу лежа и находиться в горизонтальном положении 1/2—3 ч. Учащение пульса более чем на 30 уд/мин. Артериальное давление лабильное, повышение систолического и снижение диастолического давления. Иногда бради-кардия, гипотония, коллапс. Продолжительность реакции 1 /2—3 ч. Дефицит массы тела составляет более 10 кг. Трудоспособность утрачена.
Демпинг-синдром часто сочетается с другими синдромами.
Лечение. Консервативное лечение применяют при легкой и средней степени тяжести демпинг-синдрома. Основой его является диетотерапия: частое высококалорийное питание (5—6 раз в день) небольшими порциями, полноценный витаминный состав пищи, ограничение углеводов и жидкости. Все блюда готовят на пару или отваривают. Пищу подают в теплом виде; необходимо избегать горячих и холодных блюд. Для замедления эвакуации содержимого из желудка и снижения перистальтики тощей кишки назначают препараты атропина, ганглио-блокаторы.
Наряду с диетотерапией применяют заместительную терапию, для чего назначают соляную кислоту с пепсином, панкреатин, панзинорм, фестал, абомин, витамины группы В, аскорбиновую кислоту, фолиевую кислоту, жирорастворимые витамины, препараты железа, кальция, магния, белковые препараты (плазма, протеин, белковые гидролизаты).
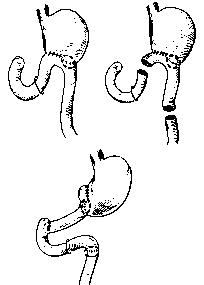
Хирургическое лечение применяют при тяжелой степени демпинг-синдрома и неэффективности консервативного лечения.
Наиболее распространенной операцией является реконструктивная гастроеюнодуоде-нопластика (рис. 89), в результате которой тонкокишечный трансплантат обеспечивает порционную эвакуацию содержимого культи желудка в двенадцатиперстную кишку. В двенадцатиперстной кишке пища смешивается с панкреатическим соком и желчью, происходит выравнивание осмолярности содер-
Рис. 89. Реконструктивная гастроеюно-дуоденопластика.
жимого двенадцатиперстной кишки с осмолярностью плазмы, осуществляется гидролиз всех ингредиентов пищи в тощей кишке. Благодаря этому в тощей кишке улучшаются процессы пищеварения и всасывания продуктов гидролиза, витаминов, электролитов. Состояние больных, перенесших реконструктивную гастроеюнодуоденопластику, улучшается: демпинг-реакция на прием пищи становится менее выраженной или не возникает, масса тела увеличивается.
Гипогликемический синдром (поздний демпинг-синдром) развивается через 2—3 ч после приема пищи, сменяя раннюю демпинг-реакцию. Патогенез связывают с избыточным выделением инсулина во время ранней демпинг-реакции, сопровождающейся повышением уровня глюкозы крови. В результате гиперинсулинемии происходит снижение уровня глюкозы крови до субнормальных показателей.
Клиническая картина и диагностика. Характерны остро развивающееся чувство слабости, головокружение, резкое чувство голода, сосущая боль в эпигастральной области, дрожь, сердцебиение, снижение артериального давления, иногда брадикардия, бледность кожных покровов, пот. Эти симптомы быстро проходят после приема небольшого количества пищи, особенно богатой углеводами. Симптомы гипогликемии могут возникать при длительных перерывах между приемами пищи, после физической нагрузки.
Для предотвращения выраженных проявлений гипогликемического синдрома больные стараются чаще питаться, носят с собой сахар, печенье, хлеб и принимают их при возникновении первых признаков гипогликемии.
 Лечение.
Постоянное
сочетание
гипогликемического
синдрома
с
демпинг-синдромом
обусловлено
их
патогенетической
общностью,
при
этом
ведущим
страданием
является
демпинг-синдром,
на
ликвидацию
которого
должны
быть
направлены
лечебные
мероприятия.
Лечение.
Постоянное
сочетание
гипогликемического
синдрома
с
демпинг-синдромом
обусловлено
их
патогенетической
общностью,
при
этом
ведущим
страданием
является
демпинг-синдром,
на
ликвидацию
которого
должны
быть
направлены
лечебные
мероприятия.
Синдром приводящей петли. Может развиваться после резекции желудка по методу Бильрот-11 (рис. 90): вследствие попадания пищи из культи желудка в приводящую петлю. Застой содержимого в двенадцатиперстной кишке, дискинезия приводящей петли создают условия для развития кишечного дисбактериоза, холецистита, панкреатита, цирроза печени. Еюногастральный рефлюкс вызывает развитие ре-флюкс-гастрита и рефлюкс-эзофагита. Сочетание синдрома приводящей петли с демпинг-синдромом и панкреатической недостаточностью способствует развитию синдромов расстройств питания, нарушению водно-электролитного баланса и кислотно-основного состояния.
Клиническая картина и диагностика. Больных беспокоят боли в эпигастральной области и в правом подреберье после приема пищи (особенно жирной). Боль распирающего, схваткообразного характера иррадиирует под правую лопатку, исчезает после рвоты. При сопутствующем панкреатите боль носит опоясывающий характер.
Рвота с примесью желчи происходит при внезапном опорожнении приводящей петли в культю желудка, примесь желчи.
Определяемое при пальпации в эпигастральной области эластическое образование (растянутая содержимым приводящая петля) исчезает после рвоты.
При проведении рентгенологического исследования натощак в культе желудка определяют жидкость. Отсутствие заполнения контрастным веществом приводящей петли может быть признаком повышения в ней давления или перегиба ее у желудочно-кишечного анастомоза. При забросе контрастного вещества в приводящую петлю наблюдают длительную задержку его в приводящей петле.
Лечение. Назначают промывание оперированного желудка, антибактериальные средства, препараты, нормализующие моторику желудка и двенадцатиперстной кишки (метоклопрамид). Хирургическое лечение показано при выраженном синдроме приводящей петли с частой и обильной желчной рвотой. Во время операции устраняют анатомические условия, способствующие застою содержимого в приводящей петле. Наиболее обоснованной операцией является реконструкция анастомоза по Бильрот-Н в анастомоз на выключенной по Ру петле тощей кишки.
Рефлюкс-гастрит. Развивается вследствие заброса в желудок или его культю дуоденального содержимого. Рефлюкс-гастрит обусловлен повреждающим действием на слизистую оболочку желудка желчных кислот, лизолецитина и панкреатического сока, находящихся в дуоденальном содержимом.
Причинами выраженного дуоденогастрального рефлюкса могут быть хронические нарушения проходимости двенадцатиперстной кишки (механические или функциональные), разрушение привратника (пило-ропластика) или шунтирование его (гастродуоденостомия), создание новых анатомических и функциональных взаимоотношений органов после резекции желудка по методам Бильрот-1 и Бильрот-Н.
Клиническая картина и диагностика. Основными симптомами рефлюкс-гастрита являются боль в эпигастральной области, срыгивание и рвота желчью, потеря массы тела. Боль училивается после приема пищи, носит тупой и жгучий характер. Рвота частая, облегчения не приносит. Больных беспокоит ощущение горечи во рту. Присоединение рефлюкс-эзофагита сопровождается изжогой, дисфагией. При прегрессировании болезни развиваются гипо- и ахлоргидрия, анемия, больные худеют.
Повторные воздействия желчи и кишечного содержимого на слизистую оболочку оперированного желудка, особенно в области анастомоза, могут вызвать эрозивный гастрит, а впоследствии привести к атрофическим изменениям слизистой оболочки с кишечной метаплазией. Эрозивный гастрит сопровождается потерей крови и способствует развитию гипохромной анемии. При хроническом атрофическом гастрите уменьшается число париетальных клеток, вырабатывающих гастромукопротеид (внутренний фактор Касла), и имеется тенденция к снижению в крови уровня витамина В12 с последующим развитием пернициозной анемии. Прогрессирование гастрита уменьшает переваривающую способность желудочного сока, что сопровождается усугублением тяжести демпинг-синдрома.
У больных с дуодено- или еюногастральным рефлюксом после операции через 5—25 лет может развиться рак оперированного желудка с большей вероятностью по сравнению с неоперированными больными, страдающими хроническим атрофическим гастритом.
Дуоденогастральный рефлюкс выявляют при рентгенологическом исследовании. Эндоскопическое исследование и биопсия слизистой оболочки являются основными в диагностике рефлюкс-гастрита, рефлюкс-эзофагита. При эндоскопии выявляют желчь в оперированном желудке, гиперемию и отечность слизистой оболочки. При гистологическом исследовании ее биоптатов определяют атрофию желез, воспаление, эрозии.
Лечение. Консервативное лечение включает диетотерапию и лекарственную терапию: холестирамин; антацидные препараты, содержащие гидроксиды магния и алюминия, связывающие желчные кислоты; препараты, нормализующие моторику желудка и двенадцатиперстной кишки (метоклопрамид).
Хирургическое лечение проводят при значительной выраженности симптомов и значительной продолжительности заболевания, а также развитии осложнений в виде кровотечений из эрозий, гемолитической микросфероцитарной анемии.
Операцию проводят с целью отведения дуоденального содержимого от оперированного желудка. Реконструктивную операцию целесообразно завершить выполнением гастроеюнального анастомоза по Ру или интерпозицией тонкокишечного трансплантата между культей желудка и культей двенадцатиперстной кишки.
Дисфагия. Возникает после ваготомии и обусловлена денервацией дистального отдела пищевода, периэзофагеальным воспалением, послеоперационным эзофагитом. Чаще развивается в ближайшем послеоперационном периоде, выражена в легкой степени и быстро проходит.
Гастростаз. Возникает у некоторых больных после стволовой ваготомии, особенно при неадекватности дренирующей операции. В результате гастростаза появляются тошнота, срыгиваиия, рвота, распирающая боль в верхней половине живота. Если дренирующая операция адекватна, то при консервативном лечении (бензогексоний, метокло-прамид) симптомы гастростаза проходят по мере восстановления моторики желудка.
Понос (диарея). Понос — учащенная дефекация, при которой кал имеет жидкую консистенцию. Является характерным следствием преимущественно стволовой ваготомии в сочетании с дренирующими желудок операциями. После резекции желудка он встречается реже.
Основными факторами, способствующими возникновению диареи, являются снижение продукции соляной кислоты, изменения моторики пищеварительного тракта, ускоренный пассаж химуса по кишечнику, снижение внешнесекреторной функции поджелудочной железы, печени, дисбаланс гастроинтестинальных гормонов, морфологические изменения слизистой оболочки кишки (еюнит), нарушение обмена желчных кислот, изменения кишечной микрофлоры.
Частота стула, внезапность его появления, связь с приемом пищи являются критериями для выделения трех степеней тяжести диареи.
При легкой степени жидкий стул возникает от 1 раза в месяц до 2 раз в неделю или эпизодически после приема определенных пищевых продуктов. При средней степени жидкий стул появляется от 2 раз в неделю до 5 раз в сутки. При тяжелой степени водянистый стул возникает более 5 раз в сутки, внезапно появляется, иногда сразу после приема любой пищи. Явления диареи длятся 3—5 дней и больше, сопровождаются прогрессирующим ухудшением состояния больного.
Лечение. Из диеты исключают молоко и другие продукты, провоцирующие демпинг-реакцию. Для нормализации кишечной микрофлоры применяют антибактериальные средства. Холестирамин нейтрализует желчные кислоты. Эффективно применение бензогексония, регулирующего моторику желудка: при гипомоторике бензогексоний увеличивает двигательную активность желудка, при гипермоторике — ослабляет, нормализуя его опорожнение. Курс лечения составляет 7—10 дней (2,5% раствор бензогексония по 1 мл 2—3 раза в день).
Метаболические нарушения. Развиваются чаще после обширной дистальной резекции желудка. В патогенезе метаболических нарушений большую роль имеет удаление значительной части желудка и прекращение пассажа пищи по двенадцатиперстной кишке при резекции по методу Бильрот-Н.
Развитие метаболических расстройств обусловлено нарушением абсорбции жиров, углеводов, усвоения витаминов и минеральных веществ. Термином «мальабсорбция» характеризуют проявления большой недостаточности всасывания многих ингредиентов пищи. При мальаб-сорбции похудание может достигать степени кахексии.
Лечение. Обычно назначают диетотерапию, в тяжелых случаях показано стационарное лечение.
Анемия. После операций на желудке, особенно после резекции желудка, развивается, как правило, железодефицитная анемия. В па-
Рис 91. Причины рецидива язвы после операции.
I — экономная резекция желудка; 2 — оставление участка антрального отдела над двенадцатиперстной кишкой; 3 — неполная ваготомия; 4 — сужение гастродуоденостомы; 5 — синдром Золлингера — Эллисона (гастринома); 6 — первичный гиперпаратиреоидизм (аденома пара-щитовидных желез).
тогенезе ее существенное значение имеют резкое снижение продукции соляной кислоты, быстрый пассаж химуса по тощей кишке, нарушение всасывания железа и усвоения витаминов.
А гастрическая (В 12, фолиево-дефицитная) анемия развивается преимущественно в отдаленные сроки после полного удаления желудка.
Лечение. Применяют заместительную терапию: назначают препараты железа, витамины, соляную кислоту, желудочный сок; проводят переливание крови.
Рецидив язвы. Иногда после операции на желудке (резекция или ваготомия) по поводу язвенной болезни возникают новые язвы. Причинами рецидива могут быть недостаточное снижение продукции соляной кислоты вследствие чрезмерно экономной резекции желудка или неполной и неадекватной ваготомии, оставления части слизистой оболочки антрального отдела над культей двенадцатиперстной кишки, сужения гастродуоденостомы после операции ваготомии с пилоропластикой или экстрагастральные факторы, такие как синдром Золлингера—Эллисона, гиперпаратиреоз (рис. 91).
После резекции желудка по Бильрот-П язва чаще возникает в отводящей петле тощей кишки (ulcus pepticum jejunum). Очень редко появляется свищ между желудком, тощей кишкой и поперечной ободочной кишкой (fistula gastrojejunocolica).
Клиническая картина и диагностика. Типичными симптомами рецидива язвы являются боли, рвота, кровотечение (массивное или скрытое), анемия, похудание. При желудочно-тонко-толстокишеч-ном свище к этим симптомам прибавляются понос, рвота с примесью кала, резкое похудание, так как пища не усваивается, попадая из оперированного желудка сразу в толстую кишку.
Наиболее информативными методами диагностики являются эндоскопия и рентгенологическое исследование.
Лечение. При рецидиве язвы проводят консервативное противоязвенное лечение. Оно может дать хороший результат, особенно при рецидивах после операций с ваготомией. В случае отсутствия эффекта или появления опасных для жизни осложнений показано хирургическое лечение. Метод операции зависит от общего состояния и возраста пациента, от местных изменений, метода ранее сделанной операции и причины рецидива язвы. Целью операции является устранение причины рецидива язвы. Методы операций: удаление участка антрального отдела с сохраненной слизистой оболочкой над культей двенадцатиперстной кишки, оставленного при резекции желудка «на выключение»; стволовая ваготомия с резекцией участка тощей кишки, несущей язву, у больных после резекции желудка по Бильрот-Н; антрумрезек-ция в сочетании с реваготомией при рецидиве язвы после органосох-раняющих операций в сочетании с ваготомией. Непрерывность пищеварительного тракта целесообразно восстановить наложением гастро-еюнального анастомоза на выключенной по Ру петле.
При желудочно-тонко-толстокишечном свище после интенсивной подготовки больного производят резекцию сегментов тощей, поперечной ободочной кишки и желудка, вовлеченных в образование язвы и свища, с последующим восстановлением непрерывности пищеварительного тракта с помощью гастроеюнального анастомоза на выключенной по Ру петле или по Бильрот-1. Операцию сочетают со стволовой ваготомией.
Профилактика болезни оперированного желудка заключается в следующем:
Своевременное проведение органосберегающей операции по поводу язвенной болезни двенадцатиперстной кишки: селективная проксимальная ваготомия с дренирующей желудок операцией или без нее, стволовая ваготомия с пилоропластикой; при вынужденных обстоятельствах — экономная резекция желудка с анастомозом на выключенной по Ру петле или по Бильрот-1 в сочетании с ваготомией. При язве желудка рекомендуется резекция по Бильрот-1 или по Биль-рот-П с впередиободочным гастроеюнальным анастомозом и энтероэн-тероанастомозом по Брауну или анастомозом по Ру.
Выполнение операций, предусматривающих сохранение пассажа пищи по двенадцатиперстной кишке при соответствующих показаниях.
3. Тщательное соблюдение техники операции.
ОПУХОЛИ ЖЕЛУДКА
И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Опухоли могут возникать из всех слоев стенки желудка. По происхождению их разделяют на эпителиальные и неэпителиальные. Каждую из этих групп подразделяют на доброкачественные и злокачественные. Из злокачественных опухолей наиболее часто наблюдается рак желудка (98%). Более 20% всех доброкачественных опухолей пищеварительного тракта локализуются в желудке.
Опухоли желудка Полипы и полипоз желудка
Наиболее часто полипы локализуются в желудке, затем в прямой и ободочной кишке, реже в пищеводе, двенадцатиперстной и тонкой кишке. Различают железистые, или аденоматозные, полипы, гиперпластические, или гиперрегенераторные, и воспалительно-фиброматозные полипы. К настоящим опухолям относят аденоматозные (0,5%) и пограничные (7%) полипы, к опухолеподобным образованиям — гиперпластический (90%) и воспалительно-фиброматозный (около 3%) полипы.
Полипы локализуются преимущественно в пилорическом отделе, реже — в теле и еще реже — в проксимальном отделе желудка. Диаметр полипов варьирует от нескольких миллиметров до 5 см. По форме они могут быть шаровидными, овальными, реже сосочкообразными, грибовидными, в виде цветной капусты. Опухоль свисает на ножке в просвет желудка или расположена на широком основании.
Различают одиночный полип, множественные полипы и полипоз желудка. О полипозе говорят в случаях, когда их невозможно сосчитать.
В механизме развития полипов решающее значение отводят нарушению регенераторного процесса в слизистой оболочке.
Аденоматозный полип относят к предраковому заболеванию желудка. Гиперпластические полипы представляют начальную стадию аденом, возникновение в них рака тоже возможно. Наиболее вероятна малигнизация полипа больших размеров. Малигнизация полипов тела и кардии желудка происходит чаще (62,4%), чем малигнизация полипов, локализующихся в его антральном отделе (35,5%).
Клиническая картина и диагностика. Полипы могут существовать бессимптомно или проявляться признаками атрофиче-ского гастрита, на фоне которого они возникли. Боль ноющего характера возникает сразу после приема пищи или через 1 /г—3 ч. Аппетит понижен. Наблюдается отрыжка, неустойчивый стул. Слабость, головокружение могут быть обусловлены анемией, развивающейся вследствие ахилии или хронической кровопотери при изъязвлении полипа. Иногда изъязвившиеся полипы дают массивное кровотечение, проявляющееся рвотой с примесью крови.
Повышение температуры тела возможно при инфицировании полипа в результате его некроза и изъязвления.
Симптомы нарушения эвакуации из желудка могут возникать при больших полипах, локализующихся вблизи привратника. Иногда наблюдается пролабирование полипа в двенадцатиперстную кишку и его ущемление. Это вызывает сильную боль схваткообразного характера, сопровождающуюся рвотой желудочным содержимым без примеси желчи.
При таком осложнении, являющемся разновидностью острой высокой тонкокишечной непроходимости, показана экстренная операция.
Обтурация двенадцатиперстной кишки выпавшим из желудка полипом может иметь интермиттирующий характер.
При рентгенологическом исследовании желудка выявляют дефект наполнения округлой или овальной формы с четкими ровными контурами. Смещаемость дефекта наполнения наблюдается в тех случаях, когда полип имеет ножку. При ворсинчатой опухоли (полипе) дефект наполнения имеет изъеденные расплывчатые контуры. При полипозе желудка выявляют множественные дефекты наполнения различной величины округлой или овальной формы с четкими контурами.
Для точной диагностики полипов необходима гастроскопия с биопсией. Для этого берут несколько кусочков ткани, а при неясной картине, при аденоматозных полипах для исследования удаляют весь полип, как при полипах толстой кишки.
Подозрение на злокачественный характер роста вызывают крупные полипы на широком основании, неровность и изъязвление поверхности, инфильтрация слизистой оболочки вокруг ножки полипа.
Окончательный диагноз возможен только после злектроэксцизии, проведения цитологического и гистологического исследования.
Лечение. Аденоматозный полип независимо от его величины и локализации удаляют путем эндоскопической злектроэксцизии. Если при гистологическом исследовании удаленного полипа выявлена его малигнизация, то показана радикальная резекция желудка, как при раке (см. «Хирургическое лечение рака желудка»).
При распространенном полипозе желудка показана резекция или гастрэктомия в пределах здоровой ткани. При гиперпластических полипах ограничиваются удалением их через эндоскоп с последующим повторным контролем.
Рак желудка
Рак желудка представляет собой злокачественную опухоль из клеток эпителия слизистой оболочки. По частоте он занимает второе— третье место среди злокачественных опухолей. По не совсем понятной причине частота рака желудка уменьшается. Наиболее часто заболевают лица в возрасте 50—70 лет. Мужчины заболевают чаще, чем женщины (соотношение 3:2).
Этиология. Причины заболевания малоизвестны. Рак желудка часто возникает на фоне хронического атрофического гастрита, гиперпластических, аденоматозных полипов желудка, полипоза его. Недостаточно изучена истинная роль в возникновении рака особенностей питания, наследственности, конституции пациента.
К факторам риска относятся:
1) предраковые заболевания желудка (хронический гастрит, хро- ническая язва желудка, полипы желудка); хронический гастрит культи желудка у оперированных по поводу язвенной болезни желудка через 5 лет и более после резекции желудка;
наличие среди близких родственников больных раком;
группа крови А(П) резус-отрицательная;
4) действие профессиональных вредностей (химическое производ- ство).
Патологоанатомическая картина. Рак желудка чаще локализуется в антральном отделе и теле желудка на малой кривизне 0ю 70%), в области кардии (около 20%), редко в области дна желудка (1 %) и на большой кривизне (1 %).
Внутриорганное распространение рака желудка происходит по типу инфильтрации, преимущественно по направлению к кардии. Распространение за пределы привратника на двенадцатиперстную кишку происходит реже по лимфатическим сосудам подслизистой основы и мышечного слоя. Проникая через все слои стенки желудка, опухоль может прорастать в соседние ткани и органы.
Ниже представлена классификация ВОЗ (1977).
