
- •III степень — железа заметна при осмотре, изменяет контур шеи, придавая ей
- •1. Эпителиальные опухоли:
- •2. Неэпителиальные опухоли:
- •3. Разные опухоли (злокачественная лимфома, карциносаркома, тератома). Злока- чественная гемангаоэндотелиома.
- •I стадия (то—t1 n0 мо) — опухоль диаметром 3 см, располагающаяся в толще ткани молочной железы, ие переходящая на окружающую жировую клетчатку и кожные покровы.
- •11А стадия (Tl—2n0m0) — опухоль диаметром 3—5 см, переходящая на окружащую клетчатку, с наличием кожных симптомов.
- •116 Стадия (Tl—2n1m0) — опухоль того же размера и вида или меньших размеров, но с наличием метастазов в подмышечных лимфатических узлах.
- •IV стадия (любое сочетание т и n при наличии Ml) — распространенное поражение молочной железы с диссеминацией по коже или обширным изъязвлением; опухоль с отдаленными метастазами.
- •1. Плоскоклеточный (эпидермоидный) рак:
- •4. Крупноклеточный рак: а) светлоклеточный.
- •I. По характеру экссудата: а) гнойные; б) гнилостные.
- •1. Зона кардиальных желез, выделяющих слизь.
- •3. Зона антральных желез, выделяющих растворимую слизь с рН, • близким к рН внеклеточной жидкости, и эндокринных g-клеток, вырабатывающих гормон гастрин.
- •1. Аденокарциномы: папиллярные, тубулярные муцинозные (слизистые), перстне- видно-клеточные.
- •I бассейн собирает лимфу от пилороантрального отдела, прилежащего к большой кривизне;
- •II бассейн собирает лимфу от пилороантрального отдела, прилежащего к малой кривизне, и от части тела желудка;
- •III бассейн (самый большой) собирает лимфу от тела желудка и малой кривизны, прилегающих отделов передней и задней стенок, кардии, медиальной части свода и абдоминального отдела пищевода;
- •IV бассейн собирает лимфу от вертикальной части большой кривизны желудка, прилегающих к ней передней и задней стенок, значительной части свода желудка.
- •I. Острый парапроктит.
- •II. Хронический парапроктит (свищи прямой кишки).
- •I. По локализации: в анальном отделе кишки (10%), нижнеампулярном, средне- ампулярном и верхиеампулярном отделах (60%), ректосигмоидном отделе (30%).
- •II. По типу роста: эндофитный (30%), экзофитный (20%), смешанный (50%).
- •III. По гистологическому строению: аденокарцинома, слизистый, солидный, пло- скоклеточный, недифференцированный, фиброзный рак.
- •IV. По стадии процесса: (от I до IV) или распространенности заболевания (тхм).
- •1900 Г. Австрийский иммунолог Landsteiner открыл группы крови аво.
- •Ордена Трудового Красного Знамени издательство "Медицина" 101000, Москва, Петровернгский пер., 6/8
- •150049, Ярославль, ул. Свободы, 97.
- •Isbn 5-2aS-0dRaD-m
I стадия (то—t1 n0 мо) — опухоль диаметром 3 см, располагающаяся в толще ткани молочной железы, ие переходящая на окружающую жировую клетчатку и кожные покровы.
11А стадия (Tl—2n0m0) — опухоль диаметром 3—5 см, переходящая на окружащую клетчатку, с наличием кожных симптомов.
116 Стадия (Tl—2n1m0) — опухоль того же размера и вида или меньших размеров, но с наличием метастазов в подмышечных лимфатических узлах.
Ша стадия (Tl—3N0—3M0) — опухоль диаметром 5—10 см или любого размера, прорастающая кожу, но без отдаленных метастазов.
Шб стадия — опухоль любого размера с множественными метастазами в подмышечные, подключичные и подлопаточные лимфатические узлы.
Шв стадия — опухоль любого размера с метастазами в лимфатические узлы надключичной области.
IV стадия (любое сочетание т и n при наличии Ml) — распространенное поражение молочной железы с диссеминацией по коже или обширным изъязвлением; опухоль с отдаленными метастазами.
Примечание. Степень Т и N уточняется при гистологическом исследовании опухоли и удаленных лимфатических узлов.
Приведенная классификация удобна в практической деятельности, так как предусматривает для каждой стадии заболевания определенные лечебные мероприятия.
Клиническая картина и диагностика. В доклинической стадии выявление опухоли возможно при специально организованном диспансерном обследовании, включающем флюоромаммографию. При этом обнаруживают опухоли диаметром до 0,5 см, которые не могут быть выявлены при пальпации.
Обычно женщина сама обнаруживает опухоль в молочной железе, что заставляет ее обратиться к врачу. Иногда опухоль выявляют неожиданно для больной при профилактическом осмотре или обращении к врачу по поводу другого заболевания. В этот период опухоль обычно уже имеет диаметр 2—5 см.
Узловая форма. При этой форме рака при пальпации определяется узел плотной консистенции, чаще безболезненный, с неровной поверхностью и нечеткими контурами. Морщинистость кожи над опухолью может появляться уже на ранних стадиях рака. Этот симптом указывает, что опухоль растет наиболее интенсивно по направлению к коже, прорастая жировую клетчатку и расположенные в ней соединительнотканные связки. По мере увеличения размера опухолевого узла происходит втяжение кожи — симптом «умбиликации». Вследствие эмболии раковыми клетками субареолярного лимфатического сплетения появляется отек кожи ареолы и соска. Деформация соска, его втяжение выявляются при распространении опухоли по млечным протокам. Симптом лимонной корки (рис. 10) — признак распространения
Классификация злокачественных опухолей. Международный Противораковый Союз. Издание четвертое, дополненное, исправленное, 1989.
Рис 10. Рак молочной железы. Симптом «лимонной корки», втяжение соска.
опухолевого процесса в глубоких кожных лимфатических щелях; при этом появляется отек, а на коже над опухолью резко выступают поры потовых желез. Неподвижность молочной железы по отношению к большой грудной мышце указывает на прорастание в нее опухоли.
Диффузные формы. Различают отечно-инфильтративную форму, маститоподобный рак, рожеподобный рак, панцирный рак, рак Педжета.
Отечно-инфилыпративная форма рака чаще развивается у молодых женщин в период беременности и лактации. Течение острое. Боль чаще отсутствует. Быстро увеличиваются размеры уплотненного участка молочной железы. Характерен отек ткани молочной железы и кожи в результате обсеменения раковых клеток по внутрикожным лимфатическим сосудам и внутридольковым лимфатическим щелям. В регионарных лимфатических узлах рано появляются метастазы.
Маститоподобный рак чаще встречается у молодых женщин, беременных и кормящих. Заболевание проявляется подъемом температуры тела, увеличением молочной железы, отеком, гиперемией кожи. Болезнь быстро прогрессирует, рано появляются метастазы.
Рожеподобный (эризипелоидный) рак проявляется уплотнением молочной железы, ее инфильтрацией, гиперемией кожи в виде пятна с неровными, языксобразными краями, местным повышением температуры. Опухолевый узел не выявляется при пальпации. Раковые клетки распространяются преимущественно по внутрикожным лимфатическим сосудам (раковый лимфангиит).
Панцирный рак: плотная ирфильтрация при этой форме распространяется на железистую ткань, кожу и подкожную жировую клетчатку железы. Молочная железа уменьшена в размерах, ограниченно
подвижна, кожа над ней уплотнена, поверхность неровная, напоминающая панцирь. Иногда процесс распространяется на вторую молочную железу.
5. Рак соска молочной железы (рак Педжета) — поверхностный рак соска и ареолы молочной железы, проявляющийся гиперкератозом вследствие интрадермального роста опухоли, а также мокнутием и экземоподобными изменениями кожи с участками изъязвления. Рак Педжета составляет 3—5% от заболеваний раком молочной железы. Опухоль развивается из эпителия млечных протоков, по которым и распространяется в сторону соска, поражая его кожу и ареолы. В дальнейшем в процесс инфильтрации вовлекаются глубоко расположенные млечные протоки молочной железы; в ней появляется раковый узел.
При обследовании выявляют трудно отличимое от истинной экземы экземоподобное поражение кожи, сопровождающееся зудом, гиперемией, мокнутием соска, образованием корочек, чешуек, поверхностных кровоточащих язвочек; обнаруживают также деформацию соска или его разрушение, пальпируемую опухоль в железе. Метастазы в регионарных лимфатических узлах появляются относительно поздно. Диагноз подтверждается в случае обнаружения клеток рака млечных протоков (у 80%) и крупных пузырьковидных клеток Педжета при гистологическом исследовании корочек, чешуек, содержимого пузырьков.
Ранняя диагностика рака молочной железы затруднена, однако возможна при диспансерном обследовании женщин, составляющих группу повышенного риска: это женщины старше 35 лет; лица с дисгормональными заболеваниями молочной железы; оперированные в прошлом по поводу заболеваний молочной железы; страдающие заболеваниями матки, яичников и маточных труб (придатков матки), дисменореей; женщины, у которых в ходе массового профилактического обследования обнаружены затемнения на флюорограмме; имеющие отягощенную по раку молочной железы наследственность.
Для более раннего выявления рака молочной железы диспансерные обследования проводят с использованием крупнокадровой флюорографии, при необходимости выполняют маммографию, дуктографию молочных желез.
Маммография необходима при пальпируемых уплотнениях в молочной железе. При несомненном диагнозе рака молочной железы маммографию выполняют с целью уточнения изменений в противоположной молочной железе.
При пальпируемом раке на маммограммах (рис. 11) определяют тень ракового узла, чаще одиночную, неправильной формы с неровными контурами и тяжистостью по периферии. Иногда выявляют мелкие отложения извести (микрокальцинаты); при диффузных формах рака молочной железы обнаруживают скопления микрокальцина-тов на ограниченном участке, диффузное утолщение кожи, перестройку структуры молочной железы. При опухолях, развивающихся из протоков, на дуктограммах молочной железы определяются дефекты наполнения в протоке — сужение или обтурация протока.
При непальпируемом раке молочной железы, когда диаметр опухоли не превышает 0,5 см, на маммограммах выявляют тень узла зведчатой
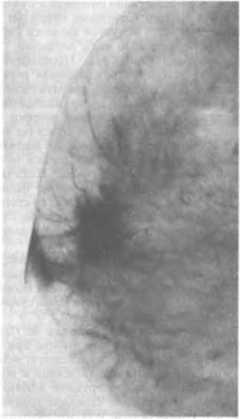
формы С ТЯЖИСТОСГЬЮ ПО периферии или только скопления микрокальцина-тов на ограниченном участке.
Особенности секторальной резекции при непаль-пируемых образованиях молочной железы: участок, подлежащий удалению, определяют на основании изучения рентгенограмм молочной железы, выполненных в двух проекциях. В день операции производят внутритканевую маркировку узла, подлежащего удалению. Для этого вводят 0,5—1,0 мл 1% раствора метиленового синего в смеси с 0.5 мл контрастного вещества (60% раствор урографина, верографина). Правильность маркировки контролируют повторной рентгенографией. После секторальной резекции
проверяют правильность удаления намеченного участка, выполняют рентгенологическое исследование удаленного сектора. После гистологического исследования определяют дальнейшую тактику.
В настоящее время принято определять в цитоплазме клеток опухоли рецепторы к стероидным гормонам. Прогностическое значение имеет наличие эстро генных и прогестеронных рецепторов, позволяющих заранее высказать предположение об успешном применении гормонотерапии.
Лечение. Выбор метода лечения рака молочной железы зависит от стадии развития процесса, морфологического строения опухоли, а также от возраста больной, менструальной и овариальной функций, общего состояния, сопутствующих заболеваний.
При раке молочной железы у беременных женщин рекомендуется срочно прервать беременность, а затем решать вопрос об оперативном лечении по общим правилам.
Применяют следующие методы лечения: хирургический, комбинированный (сочетание операции с лучевой или лекарственной терапией) и комплексный (сочетание операции с лучевой, лекарственной и гормонотерапией). Ведущим является хирургический метод лечения. При? меняют следующие виды операций.
Резекция квадранта. Производят резекцию при раке молочной железы T1N0M0 с обязательной ревизией подмышечной ямки и удалением подмышечных лимфатических узлов. Операция заключается в удалении опухоли с окружающими тканями в пределах квадранта железы (этот тип операции широко применяют в Западной Европе). После операции проводят лучевую терапию.
Подкожная (субкутанная) мастэктомия применяется при carcinoma lobulare in situ (рак дольки in situ).
Простая мастэктомия. Показаниями к операции являются carcinoma in situ, запущенные формы рака молочной железы без отдаленных метастазов или с отдаленными метастазами по косметическим и социальным показаниям. Операция заключается в удалении всей железны с осуществлением поперечных разрезов, окаймляющих железу у ее основания.
Мастэктомия с удалением лимфатических узлов подмышечной, подключичной и подлопаточной областей единым блоком. Показаниями к операции являются ранние стадии рака молочной железы (Т1— 2N0M0), рак любой стадии у лиц старческого возраста или при наличии сопутствующих заболеваний.
Радикальная мастэктомия по Пейти (Patey). Во время этой операции, ставшей методом выбора при лечении рака молочной железы, радикально удаляют пораженную молочную железу вместе с лимфатическими узлами подмышечной и подключичной ямки и подлопаточной области, малой грудной мышцей и фасцией большой грудной мышцы. Сохранение большой грудной мышцы делает эту операцию менее травматичной и более выгодной как в функциональном, так и в косметическом отношении. Отдаленные результаты этой операции не уступают результатам операции Холстеда. Показанием к радикальной мастэктомии является рак молочной железы Tl—3N0—1М0. Производят два полуовальных поперечных разреза, окаймляющих железу, от парастернальной до среднеаксиллярной линии. Сначала железу отпрепаровывают по наружному краю большой грудной мышцы до подмышечной ямки. Пересекают малую грудную мышцу, тщательно выделяют клетчатку и лимфатические узлы из подмышечной и подключичной ямок, подлопаточного пространства, сохраняя при этом грудоспинной нерв (n.thoracodorsalis) и грудной длинный нерв (n.thoracicus longus). Затем молочную железу отделяют от фасции большой грудной мышцы и удаляют единым блоком вместе с малой грудной мышцей и лимфатическими узлами. Рану зашивают наглухо. Оставляют дренаж для аспирации экссудата и лимфы.
В ближайшем послеоперационном периоде возможны такие осложнения, как кровотечение, гематома, лимфорея, отек (лимфедема) верхней конечности.
Радикальная мастэктомия по Холстеду (W.S.Halsted) — радикальное удаление пораженной молочной железы вместе с большой и малой грудными мышцами, удалением лимфатических узлов, жировой клетчатки из подмышечной и подключичной ямок и подлопаточного пространства. По радикальности она не имеет преимуществ перед радикальной мастэктомией по Пейти, но более травматична, сопровождается большим числом осложнений и худшими косметическим и функциональным результатами. В настоящее время эту операцию производят редко. Техника проведения операции аналогична расширенной мастэктомии, но отличается от нее удалением обеих грудных мышц.
Расширенная радикальная мастэктомия — операция, при которой удаляют единым блоком вместе с молочной железой обе грудные мышцы, подмышечные и подлопаточные лимфатические узлы. Затем резецируют два—три реберных хряща по парастернальной линии и удаляют парастернальные лимфатические узлы. Несмотря на кажущуюся суперрадикальность этой операции, отдаленные результаты ее не лучше результатов мастэктомии по Холстеду. Поэтому ее в настоящее время не применяют.
Рак молочной железы фактически является системным заболеванием. К моменту радикальной мастэктомии у 65—70% больных уже имеются отдаленные (ио пока не выявленные) метастазы. Поэтому наряду с операцией необходима адъювантная терапия с использованием лучевой, гормоно- и химиотерапии цитостатическими средствами, а также эндокринное лечение. Это позволяет увеличить процент выздоровлений и длительность безрецидивного течения болезни.
Лучевая терапия показана при раке с метастазами в лимфатических узлах подмышечной ямки, при изолированных метастазах в кости и неоперабельных опухолях как подготовительный этап к возможной операции. Обычно используют гамма-терапию. Облучению подлежат стенка грудной клетки, парастернальная подмышечная, над- и подключичная области. Облучение начинают после заживления послеоперационной раны. Возможны осложнения лучевой терапии — тошнота, рвота, лейко- и тромбоцитопения, ожоги пищевода, трахеи, кожи.
Эндокринное лечение показано при метастазах рака. Лечение состоит либо в удалении гормонпродуцирующих органов, либо в дополнительном введении гормонов. По строгим показаниям удаляют яичники, надпочечники и гипофиз.
Овариэктомию применяют в тех случаях, когда реакция клеток на наличие эстроген- и прогестерон-рецепторов положительная. Яичники удаляют оперативным путем (действие проявляется быстрее) или производят лучевую кастрацию.
Адреналэктомия показана пациентам, у которых в стадии мета-стазирования опухоли была получена ремиссия после овариэктомии. При положительной реакции на эстроген-рецепторы благоприятный результат наблюдается у 50% оперированных.
Гипофизэктомия показана только тем пациентам, у которых была получена благоприятная реакция после овариэктомии. При положительной реакции на эстроген-рецепторы ремиссия может наблюдаться у 50% оперированных. Противопоказанием к операции является наличие метастазов во внутренних органах.
Гормональная терапия эстрогенными средствами рекомендуется пациентам, находящимся в постменопаузе свыше 5 лет, при положительной реакции клеток на наличие эстроген-рецепторов. При этом возможны такие осложнения, как развитие пшертензии, гиперкаль-циемии, тромбозов, задержка натрия с образованием отеков, возникновение маточного кровотечения. Терапия гестагенными средствами показана пациентам в постменопаузе при появлении побочных реакций на лечение эстрогенными и андрогенными средствами.
Андрогены и анаболические средства показаны пациентам, находящимся в менопаузе при положительной реакции клеток на эстроген-рецепторы. При применении этих лекарственных средств возможны такие осложнения, как вирилизация, повышение либидо, гиперкальциемия, задержка натрия в тканях.
Кортикостероиды показаны при наличии висцеральных метастазов, синдроме гиперкальциемии, ухудшения общего состояния. Назначают преднизалон по 50—150 мг/сут.
Химиотерапия рекомендуется в тех случаях, когда при гистологическом исследовании обнаруживаются местастазы в трех и более подмышечных лимфатических узлах. Химиотерапия с профилактической целью не рекомендуется у пациентов без метастазов в подмышечных лимфатических узлах, а также при положительной реакции клеток на наличие эстроген-рецепторов.
При обнаружении метастазов в двух-трех лимфатических узлах независимо от положительной или отрицательной реакции клеток на эстроген-рецепторы у пациенток, находящихся в пре- или постменопаузе, возможно улучшение от химотерапии как при отсутствии, так и при наличии множественных метастазов в лимфатических узлах. При отрицательной реакции клеток на эстроген-рецепторы успех адъ-ювантной терапии не гарантирован.
Наиболее часто при химиотерапии используют две схемы: 1) ЦМФ (циклофосфан, метотрексат, фторурацил), 2) ЦАФ (циклофосфан, ад-риамицин, фторурацил).
Комбинированная терапия — сочетание лучевой терапии с химиотерапией — находится в стадии клинического изучения.
Прогноз. Локальные рецидивы и отдаленные метастазы могут появиться при любой стадии болезни после хирургического лечения, даже через 20 лет, однако 90% их возникает в первые 5 лет после операции. Прогноз обычно неблагоприятный. Локальный рецидив тем не менее рекомендуется удалить, определить реакцию клеток на наличие эстроген-рецепторов и при показаниях применить гормонотерапию или терапию цитостатическими препаратами.
Отдаленные результаты лечения рака молочной железы зависят от стадии развития опухоли, ранней диагностики и раннего оперативного лечения, а также числа пораженных метастазами лимфатических узлов, удаленных из подмышечной ямки.
После операции радикальной мастэктомии по Пейти при непаль-пируемом раке (Tis; ТО) пятилетняя выживаемость составляет 98,5%, десятилетняя — 94,5%; при раке I, На стадии (T1N0M0; Т1— 2NOM0) — соответственно 93 и 84%; при Иб стадии (Tl—2N1M0) —
60—65%, а при III стадии (Tl—3N2—3M0) — 35—40%. Таким образом, чисто хирургический метод лечения рака молочной железы можно считать адекватным. При применении радикальной мастэктомии по Пейти пятилетняя выживаемость выше, чем при других типах операций.
Комбинированный метод лечения применяют при Нб стадии (Т1— 2N2M0), сочетая радикальную мастэктомию по Пейти с адекватной химио- или гормонотерапией. При этом пятилетняя выживаемость составляет 72,5%, а при III стадии — 49,5% .
Удаление молочной железы психологически тяжело переносится женщинами. Поэтому в дальнейшем применяют протезирование молочных желез наружными имплантируемыми протезами из синтетических материалов или производят пластику молочных желез, используя технику перемещения на место удаленной железы миокутанных лоскутов. Для этих целей используют перемещение одной или обеих прямых мышц живота вместе с жировой тканью и кожей гипогастрия или перемещение лоскута из широчайшей мышцы спины в сочетании с имплантацией синтетического протеза.
Рак молочной железы у мужчин возникает чаще в пожилом возрасте; обычно он развивается на фоне гинекомастии. Заболевание отличается первично-множественном характером опухолевого роста, высокой гормональной зависимостью. Малые размеры молочной железы, отсутствие обильной жировой клетчатки создают условия для быстрого распространения опухоли на окружающие ткани и метаста-зирования в подмышечные лимфатические узлы. Диагноз устанавливают на основании данных клинического обследования больных и цитологического исследования пунктатов.
Лечение. На ранних стадиях показана расширенная мастэктомия. При наличии метастазов проводят комбинированную и комплексную терапию. Наибольший эффект дает орхиэктомия с последующим лечением кортикостероидами.
Саркома
Саркома молочной железы — неэпителиальная злокачественная опухоль — составляет около 1 % всех злокачественных опухолей этого органа. Границы опухоли длительное время остаются четкими. В поздние сроки возникает связь опухоли с соском и кожей, появляются метастазы в регионарных лимфатических узлах. Саркомы достигают большой величины, состоят из одного или нескольких узлов, как бы сливающихся вместе. Цитологическое исследование пунктата подтверждает диагноз.
Лечение. При проведении комбинированного лечения (оперативного вмешательства в сочетании с лучевой и химиотерапией) соблюдают те же принципы, что и при лечении рака молочной железы.
ТРАХЕЯ. БРОНХИ. ЛЕГКИЕ. ПЛЕВРА
Трахея. На уровне VI—VII шейных позвонков гортань переходит в трахею — орган дыхательного аппарата в виде трубки, расположенный от гортани до главных бронхов. Длина трахеи в среднем 10—12 см, диаметр 13—22 мм. Просвет ее сохраняется благодаря наличию в стенке 15—20 трахеальных кольцевидных хрящей. Задний отдел трахеи называется перепончатой стенкой. Между хрящами расположены кольцевидные связки. Снаружи трахея покрыта соединительнотканным футляром, изнутри — слизистой оболочкой. В подслизистом слое находятся лимфатические узелки (фолликулы) и трахе-альные железы, продуцирующие белково-слизистый секрет.
Слизистая оболочка состоит из многослойного реснитчатого эпителия. Постоянные колебательные движения его ресничек способствуют продвижению мелких пылевых частиц и образующейся слизи в направлении гортани.
На шее спереди трахею прикрывает перешеек щитовидной железы, сбоку — доли щитовидной железы и сонные артерии (аа. carons), сзади — пищевод с возвратными нервами, лежащими в борозде между пищеводом и трахеей. В грудном отделе спереди трахеи расположено начало плечеголовного ствола (truncus brachiocephalicus), сзади — пищевод, слева — дуга аорты, левый возвратный нерв, справа — плечеголовной ствол, правый блуждающий нерв.
Кровоснабжение осуществляется ветвями нижних щитовидных и бронхиальных артерий, берущих начало от нисходящей аорты или верхних межреберных артерий.
Венозная кровь оттекает в венозные сплетения, расположенные вокруг трахеи н пищевода, откуда поступает в непарную и полунепарную вены (v. azygos, v. hemiazygos), а далее в плечеголовные вены.
Лимфоотток от трахеи тесно связан с лимфатическими путями пищевода, гортани, щитовидной железы. Лимфатические сосуды трахеи впадают в глубокие шейные латеральные (внутренние яремные), пред- и паратрахеальные, а также в верхние и нижние трахеоброихиальные лимфатические узлы.
Иннервация осуществляется трахеальными ветвями возвратных гортанных нервов, симпатическими и парасимпатическими волокнами.
Бронхи. Правый главных бронх отходит от трахеи под более острым углом, чем левый, н служит как бы ее продолжением. Это является причиной более частого попадания в него инородных тел, затекания рвотных масс. Месту разделения трахеи на главные бронхи соответствует вдающийся снизу в просвет киль трахеи (carina tracheae). Лимфатические узлы, расположенные под бифуркацией трахеи, при наличии в них метастазов опухоли делают угол деления бронхов более тупым. Над левым бронхом находится дуга аорты, над правым — непарная вена (ветвь верхней полой вены).
Главные бронхи делятся на долевые: правый — на три, левый — на две ветви. Продолжая делиться на сегментарные и субсегментарные ветви (бронхи IV порядка), они уменьшаются в диаметре, переходят в мелкие бронхи, а затем в бронхиолы.
Кровоснабжение стенок бронхов артериальной кровью осуществляется из коротких бронхиальных ветвей грудной части аорты. Отток венозной крови от крупных бронхов происходит по бронхиальным венам в непарную и полунепарную вены, а из капилляров мелких бронхов — непосредственно в ветви легочных вен. Между ветвями мелких легочных артерий и вен имеются артериоло-венулярные анастомозы (шунты), которые в норме не функционируют и открываются лишь при определенных патологических состояниях. При этом возможен сброс крови из легочных сосудов в бронхиальные и наоборот.
Легкие. Глубокой бороздой легкие делятся на доли: левое — на две неравные — верхнюю и нижнюю; правое — на три — верхнюю, среднюю и нижнюю. В левом легком нет средней доли, но соответственно ей имеется язычковый сегмент. Легочный сегмент — основная морфологическая единица легочной ткани. В ее состав входят бронх, артерия, вены, нервы и лимфатические сосуды. В правом легком выделяют 10 сегментов, в левом — 9.
Альвеолы изнутри выстланы однослойным альвеолярным эпителием. Основу альвеолярной стенки составляют эластические коллагеновые волокна. Наружным слоем этой стенки являются базальная мембрана капилляра и его эндотелий. Таким образом, кровь, протекающая по легочным капиллярам, отделена от альвеолярного воздуха очень тонкой перегородкой, через которую осуществляется диффузия газов.
Кровоснабжение легочной ткани происходит по бронхиальным ветвям (rr. bronchiales) из грудной части аорты. Венозная кровь по бронхиальным венам (w. brachiales) оттекает в притоки легочных вен, а также в непарную и полунепарную вены.
Кровообращение: венозная кровь из верхней и нижней полых вен попадает в правый желудочек, а затем по левой и правой легочным артериям и их ветвям в легкие. Каждому бронху соответствует ветвь легочной артерии, которая идет вместе с бронхами и в дальнейшем распадается на легочные капилляры, окутывающие альвеолы. В капиллярах кровь отдает углекислоту, обогащается кислородом и становится артериальной, а затем поступает в вены легкого. Каждое легкое имеет две легочные вены — верхнюю и нижнюю, которые вливаются в левое предсердие.
Лимфоотток осуществляется в основном в правый лимфатический проток. От верхней части левого легкого лимфа оттекает по левой паратрахеальной цепи лимфатических узлов, из нижних долей обоих легких, кроме того, — по сосудам, идущим в листках легочных связок вниз к параэзофагеальным лимфатическим узлам, расположенным позади пищевода. Лимфатическая система легкого хорошо развита и состоит из начальных лимфатических капилляров, внутриоргаиных сплетений и отводящих сосудов, которые вливаются в лимфатические узлы — внутрилегочные, брокхопульмо-нальные, лежащие в области ворот и корня легкого, а также трахеобронхиальные, расположенные вдоль трахеи.
Иннервация легких осуществляется за счет парасимпатической и симпатической частей вегетативной нервной системы, ветви которых у корня легких образуют мощные переднее и заднее легочные нервные сплетения.
Функция легких. Важнейшей функцией легких является газообмен между вдыхаемым воздухом и кровью капилляров, окутывающих альвеолы. Основой этого так называемого внешнего дыхания являются респираторная, перфузионная, диффузионная функции легких и газотранспортная функция крови. Газообмен в альвеолах происходит по законам диффузии. Для нормального газообмена давление кислорода в альвеолярном воздухе должно достигать 110 мм рт.ст., а углекислоты 40 мм рт. ст. Диффузионная способность углекислоты в 25—30 раз выше, чем у кислорода. В альвеолярном воздухе содержится кислорода 15 % по объему, а углекислоты — 6 % по объему. Разница напряжения кислорода в альвеолах и крови составляет всего 6—9 мм рт.ст., в связи с чем поглощение кислорода эритроцитами нарушается легче, чем отдача ими углекислоты.
Кроме респираторной, легкие выполняют функции регуляции водного обмена, го-меостаза кислотно-основного состояния, регуляции рН кровн, а также иммунологической защиты организма. Каждая из этих функций может быть изучена с помощью специальных диагностических методов.
При различных патологических процессах в легких возникают нарушения указанных функций. Расстройства дыхания и кровообращения могут быть компенсированными и ие проявляться при спокойном состоянии больного. Однако нагрузка, обусловленная оперативным вмешательством на легких, или обострение заболевания вызывает значительные расстройства функции внешнего дыхания и приводит к нарушению гемодинамики.
Плевра представляет собой серозную оболочку, покрывающую легкие и выстилающую стенки грудной полости. Между листками плевры в норме содержится 20—25 мл жидкости, обеспечивающей наподобие смазки более гладкое движение легкого при акте дыхания.
Оба легких (правое и левое) заключены в плевральные мешки. Наружный (париетальный) листок плевры выстилает грудную клетку изнутри, а внутренний (висцеральный) плотно срастается со всех сторон с тканью легкого. Книзу от корня легкого образуется в виде дупликатуры плевры легочная связка, оиа почти доходит до диафрагмы.
Методы исследования
Для установления окончательного диагноза и выбора метода лечения, помимо тщательного клинического обследования больных, необходимо выполнение ряда специальных методов исследования органов дыхания.
Рентгенологическое исследование показано всем больным. Исследование проводят в двух плоскостях (проекциях) — прямой и боковой. Это нередко дает возможность выявить полость абсцесса, выпот в плевре, инфильтрацию или ателектаз легочной ткани и т. д., определить локализацию поражения и поставить окончательный диагноз.
Томография — послойное рентгенологическое исследование легких, дает возможность уточнить характер патологии в легких (изменение просвета трахеи и бронхов) и контуров затемнений, выявить наличие полостей в участках затемнения легкого.
Компьютерная томография (КТ) — исследование, позволяющее получить рентгеновское изображение поперечных срезов грудной клетки и ее органов с очень большой четкостью изображения и большой разрешающей способностью без применения контрастных веществ. На поперечных срезах можно четко различить обусловленные патологическим процессом изменения в легочной ткани, трахее, бронхах, лимфатических узлах средостения, более точно определить распространенность патологического процесса, его взаимоотношения с другими структурами легкого.
Бронхография — рентгенографическое исследование бронхиального дерева после заполнения бронхов контрастным веществом. Позволяет выявить изменения в бронхах — бронхоэктазы, остаточные полости после абсцесса легкого, бронхоплевральные свищи, рубцовые стенозы бронхов. В настоящее время бронхографию применяют редко, так как бронхоскопия и компьютерная томография дают возможность получить более точную диагностическую информацию.
Ангиография — рентгенологическое исследование сосудов легкого после введения в них контрастного вещества. При катетеризации сосуда в него вводят 15—20 мл контрастного вещества и выполняют серию рентгеновских снимков. Исследование производят для уточнения операбельности при раке легкого, для диагностики тромбоэмболии легочной артерии, артериовенозных аневризм и др. Наиболее полную информацию она дает при сочетании с компьютерной томографией.
Бронхиальную артериографию применяют для уточнения локализации источника кровотечения и последующей эмболизации артерии при легочном кровотечении.
Газовая медиастинография — рентгенографическое исследование грудной клетки после введения в клетчатку средостения газа (обычно 150—200 мл кислорода) через прокол над грудиной или во втором межреберье слева. Раньше метод применяли для определения метастазов опухоли в лимфатические узлы средостения. В настоящее время для этих целей используют компьютерную томографию.
Плеврография— рентгенологическое исследование плевральной полости после введения в нее контрастного вещества посредством пункции или через свищ, например при эмпиеме плевры. Метод постепенно вытесняется компьютерной томографией.
Радиоизотопное (радионуклидное) исследование в зависимости от применяемого радиоактивного изотопа позволяет выявить патологические очаги в легком, которые длительно задерживают или, наоборот, не накапливают изотоп (например, нарушение перфузии легочной ткани в зоне эмболии ветвей легочной артерии, ателектаза, опухоли легкого). При вдыхании Хе можно определить участие долей легкого в акте дыхания, исследовать бронхиальную проходимость по времени полувыведения препарата. Радиоизотопное исследование позволяет, таким образом, изучить вентиляцию и перфузию легких.
Бронхоскопия — исследование нижних дыхательных путей с помощью бронхоскопа. Это основной метод исследования при заболеваниях трахеи и бронхов. При бронхоскопии необходимо аспирировать мокроту для бактериологического и цитохимического исследования. С помощью специальных щипцов можно взять кусочек опухоли или подозрительной в отношении малигнизации ткани для гистологического исследования, произвести соскоб эпителия слизистой оболочки бронха, взять влажным тампоном мазок для цитологического и гистологического исследования.
Торакоскопия — эндоскопическое исследование плевральной полости с помощью специального инструмента — торакоскопа. Метод дает возможность осмотреть париетальную и висцеральную плевру, выявить опухоль, произвести биопсию. Торакоскоп обычно вводят по средне-аксиллярной линии в четвертом—пятом межреберье.
Медиастиноскопия — метод эндоскопического исследования переднего средостения и передней поверхности трахеи (до бифуркации) с помощью специального инструмента — медиастиноскопа. Применяется для пункции или удаления лимфатических узлов для гистологического исследования при лимфогранулематозе, метастазах, опухолях переднего средостения.
Цитологическое, гистологическое и микробиологическое исследование мокроты, бронхиального секрета, плеврального экссудата, а также материала, получаемого при бронхоскопии (кусочки ткани, соскоб, смывов со слизистой оболочки при чрескожной тонкоигольной биопсии, медиасти-носкопии, торакоскопии).
Функциональные методы исследования позволяют получить информацию о функциональном состоянии органов дыхания и кровообращения. С этой целью применяют спирометрию, электрокардиографию, ультразвуковое исследование, определение минутного и ударного объемов и другие методы исследования.
Спирометрия — измерение жизненной емкости легких и других легочных объемов при помощи спирометра. Спирометрия позволяет оценить состояние внешнего дыхания.
Дыхательным называют объем воздуха, вдыхаемого и выдыхаемого при одном спокойном дыхательном цикле; ои составляет примерно 500 мл. При максимальном вдохе в легкие может войти еще 1500 мл воздуха, который называется дополнительным. Воздух, который выходит при максимальном форсированном выдохе (до 1500 мл), называется резервным.
Жизненная емкость легких (ЖЕЛ) — показатель внешнего дыхания, представляющий собой объем воздуха, выдыхаемого при максимальном выдохе после максимально глубокого вдоха. Этот показатель колеблется от 3,5 до 5,5 л. Уменьшение ЖЕЛ свидетельствует об уменьшении вентилируемой части легкого.
Минутный объем дыхания (МОД) — объем воздуха, выдыхаемого (или вдыхаемого) за 1 мин при спокойном дыхании (норма 6— 8 л/мин).
Максимальная вентиляция легких (МВЛ) — объем воздуха, выдыхаемого за 1 мин при максимальной вентиляции легких, т. е. при наибольшей частоте и глубине дыхательных движений (норма ПО— 120 л/мин).
Перечисленные показатели определяют в процентах к должным показателям по таблицам Гарриса—Бенедикта.
Остаточный объем легких — объем воздуха, остающегося в легких после максимального выдоха.
Проба Вотчала—Тиффно (R. Tiffeneau) — функциональная проба для оценки трахеобронхиальной проходимости путем измерения объема воздуха, выдыхаемого в первую секунду форсированного выдоха после максимального вдоха, и вычисление его процентного отношения к фактической жизненной емкости легких (норма 70—80 %). Пробу проводят при обструктивных заболеваниях бронхов и легких.
Коэффициент использования кислорода — процентное отношение доли кислорода, используемой тканями, к общему содержанию его в артериальной крови. Является важным показателем, характеризующим процессы диффузии через альвеолярно-капиллярные мембраны (норма 40 %).
Кроме того, по специальным показаниям проводят бронхоспиро-графию (вентиляция одного легкого, изолированного путем интубации бронха); тест с блокадой легочной артерии и измерением давления в ней (повышение давления в легочной артерии выше 40 мм рт. ст. свидетельствует о невозможности пневмонэктомии вследствие развития после операции гипертензии в легочной артерии).
Анализ газов крови имеет важное значение для изучения газотранспортной функции легких. Первостепенное значение имеет определение парциального давления кислорода (Рог) и углекислоты (Рсог)-В норме Р02 составляет 90—120 мм рт. ст., РсОг 34—46 мм рт. ст.
При острой респираторной недостаточности равновесие парциального давления 62-и СО2 нарушается (Р02 менее 60 мм рт. ст., РсОг более 50 мм рт. ст.). При частичной дыхательной недостаточности отмечается недостаточная вентиляция отдельных участков легких и компенсаторное увеличение элиминации углекислоты хорошо вентилируемыми отделами легких, вследствие чего Рсог остается нормальным, а Р02 — снижено.
При глобальной недостаточности наблюдается гиповентиляция альвеол с респираторным ацидозом. При этом Рсог возрастает, Р02 снижается, развиваются гипоксия и гиперкапния, что является абсолютным противопоказанием к проведению торакальной операции.
Оперативные вмешательства на легких возможны при следующих минимальных значениях показателей функционального состояния органов дыхания: ЖЕЛ — более 50 % от нормы, проба Вотчала—Тиф-фно — более 55—60 % ЖЕЛ, МВЛ — 45—75 л/мин, остаточный объем легких — более 50 % от нормы. Газы крови: Р02 — более
65 мм рт. ст., Рс02 — менее 45 мм рт. ст. При пробе с односторонней блокадой легочной артерии возрастание давления в ней не должно превышать 40 мм рт. ст. в покое.
 Указанные
критерии оценки функции легких базируются
на точных методах изучения их
вентиляционной, перфузионной и
газотранспортной функций (эти
критерии объективны и поддаются
математической оценке и сравнению).
Наряду с ними необходимо учитывать
данные клинического наблюдения, которые
также дают представление о степени
дыхательной недостаточности (табл. 1).
Указанные
критерии оценки функции легких базируются
на точных методах изучения их
вентиляционной, перфузионной и
газотранспортной функций (эти
критерии объективны и поддаются
математической оценке и сравнению).
Наряду с ними необходимо учитывать
данные клинического наблюдения, которые
также дают представление о степени
дыхательной недостаточности (табл. 1).
Симптомы
и
Степень дыхательной
недостаточности функциональные
показатели
I
II
III Минутный
объ- 110—150 Более
150 Более
170 ем
дыхания
(МОД),
% к долж-
ному
КИ02* Менее
34 с возвращением к норме при
дыхании кислородом Менее
30 Менее
30 Резервный
воз- 800—300 Менее
300 Менее
300 дух,
мл
НЬ
02** артериальной крови, % 94—96 94—96 Менее
94
ТРАХЕЯ
ПОРОКИ РАЗВИТИЯ
Атрезия трахеи — частичное или полное отсутствие ее просвета. Ребенок с этим пороком развития погибает сразу после рождения.
Врожденный стеноз трахеи может быть первичным вследствие сужения просвета трахеи или вторичным при ее сдавлении извне увеличенной вилочковой железой, врожденными кистами средостения, аномальными сосудами и т. д.
При первичных стенозах перепончатая часть трахеи полностью или частично отсутствует; сама трахея плотная, с деформированными хрящевыми кольцами. Различают три вида стеноза: ограниченный циркулярный, воронкообразный и распространенный.
Клиническая картина. Для данного порока развития характерны затруднение дыхания, резко нарастающее при заболеваниях, сопровождающихся отеком слизистой оболочки трахеи; осиплость голоса, кашель, цианоз. Диагноз ставят на основании данных бронхоскопии и томографического исследования в прямой и боковой проекциях.
Лечение. При первичном локальном стенозе, обусловленном наличием врожденной внутритрахеальной перепонки, ее удаляют через бронхоскоп; при циркулярном сужении проводят бужирование. Радикальным методом лечения является резекция суженного участка трахеи.
При распространенном стенозе прогноз неблагоприятный.
При вторичных стенозах лечение заключается в удалении кисты или опухоли средостения либо при компрессии двойной дугой аорты — в перевязке и рассечении одной из дуг.
Врожденные трахеальные свищи представляют собой разновидность жаберных или бронхиогенных свищей шеи. Они могут быть полными (открываться на кожу и в трахею) или неполными (открываться только на кожу — наружные свищи или в трахею — внутренние свищи). Чаще наблюдаются неполные наружные свищи.
Диагноз основывается на данных фистулографии, позволяющей уточнить расположение свища, его связь с просветом трахеи.
Внутренние неполные свищи, как правило, специального лечения не требуют. В остальных случаях показаны иссечение свищевого хода или его коагуляция.
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ
Наиболее частой причиной травмы грудного отдела трахеи являются транспортные аварии.
Клиническая картина и диагностика. При небольших надрывах трахеи состояние больных остается удовлетворительным. Кашель, «эмфизема на шее» появляются спустя некоторое время после получения травмы. Затем развиваются явления медиастинита. Иногда первые симптомы появляются довольно поздно вследствие образования рубца и стеноза трахеи.
При полных или больших поперечных разрывах состояние больных тяжелое. Возникают одышка, кашель, кровохарканье, медиастинальная эмфизема, цианоз. При разрывах вблизи бифуркации трахеи или одновременном разрыве пищевода нередко возникает пневмоторакс. Рентгенологическое исследование может выявить газ в средостении нередко в виде полоски вдоль трахеи.
Диагноз ставят на основании данных бронхоскопии, при которой обнаруживают разрыв стенки трахеи.
Лечение. Производят ушивание разрыва трахеи. Во время операции необходима тщательная ревизия соседних органов, которые также могут быть повреждены в результате травмы. Некоторые хирурги для снижения внутритрахеального давления рекомендуют наложение трахеостомы. После ушивания дренируют средостение через разрез над яремной вырезкой.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Воспалительные заболевания трахеи могут быть специфическими (туберкулез, актиномикоз, сифилис) и неспецифическими.
Клиническая картина зависит от фазы воспаления и характеризуется кашлем, одышкой, присоединением симптомов воспалительного процесса в легких. Основным методом диагностики является бронхоскопия.
Лечение. При остром и хроническом трахеите проводят противовоспалительную терапию (антибиотики). Местно применяют щелочные, масляные ингаляции. При подслизистых абсцессах наряду с антибактериальной терапией необходимо вскрытие абсцесса через брон-хоскоп; при приобретенном дивертикуле иногда возможна его резекция.
СТЕНОЗЫ ТРАХЕИ
Приобретенные неопухолевые стенозы трахеи могут быть первичными, обусловленными наличием патологического процесса собственно в трахее (туберкулез, рубцовая деформация после хондрита и т. д.), и вторичными (компрессионными), обусловленными ее сдавлением извне. Выделяют, кроме того, так называемый экспираторный стеноз.
По степени выраженности нарушений дыхания различают компенсированный, субкомпенсированный и декомпенсированный стеноз трахеи. При компенсированном стенозе затруднение дыхания выражено нерезко. При субкомпенсации больные беспокойны; при осмотре видно втяжение податливых мест шеи, межреберий, трепетание крыльев носа. При декомпенсированном стенозе наступают резко выраженные расстройства дыхания вплоть до асфиксии.
Первичные стенозы. Наиболее часто наблюдаются рубцовые стенозы трахеи после трахеостомии, особенно в тех случаях, когда длительное время проводилась искусственная вентиляция легких. Позже появляется стридорозное дыхание.
Диагностируют рубцовые стенозы на основании данных анамнеза и появления приступов затруднения дыхания. Для уточнения особенностей поражения выполняют томографию в прямой и боковой проекциях, а также ларингоскопию, при наличии трахеостомы — нижнюю бронхоскопию.
Лечение. Через суженный участок проводят и оставляют на срок до 1 года трахеостомическую трубку или расширяют стенозированный участок трахеальными бужами. Одновременно назначают противовоспалительную терапию, лечение кортикостероидами. В случае неэффективности этих мероприятий показана операция. При сужении трахеи в шейной части возможно выполнение реконструктивной операции с использованием кожного лоскута, свободных хрящевых и костных трансплантатов. При локализации сужения в грудном отделе трахеи единственным радикальным методом лечения является циркулярная резекция суженного участка трахеи с последующим восстановлением ее анастомозом конец в конец.
Вторичные (компрессионные) стенозы. Эти стенозы обусловлены пороками развития, а также патологическими процессами, развивающимися в прилежащих органах и тканях (зоб, лимфаденит, ретро-трахеальный абсцесс, опухоли шеи и средостения).
Наиболее частой причиной компрессионного стеноза трахеи у взрослых является зоб. Наряду с постепенным нарушением проходимости трахеи при нем может возникнуть острая асфиксия, обусловленная быстрым увеличением размеров зоба при кровоизлиянии или воспалении (струмит). Аналогичная картина может развиться при так называемом ныряющем зобе вследствие его внедрения между трахеей и рукояткой грудины.
Лечение. Устраняют причину компрессии.
Экспираторный стеноз трахеи возникает вследствие ослабления ее широкой перепончатой части. Во время выдоха она пролабирует в просвет трахеи, резко его суживая. Это приводит к нарушению дыхания.
Значительную роль в развитии заболевания играют хронический бронхит, эмфизема легких.
Больные жалуются на одышку, приступы удушья, кашель, чувство инородного тела в трахее. В положении лежа, а также при физической нагрузке, повышающей внутрибрюшное давление, эти явления уменьшаются.
Диагноз устанавливают на основании данных бронхоскопии, при которой во время вдоха можно отметить выпячивание перепончатой части трахеи в дорсальном направлении.
Лечение. Проводят радикальное хирургическое лечение — укрепление перепончатой части трахеи костным трансплантатом.
ПИЩЕВОДНО-ТРАХЕАЛЬНЫЕ СВИЩИ
Свищи между трахеей и пищеводом могут быть врожденными и приобретенными.
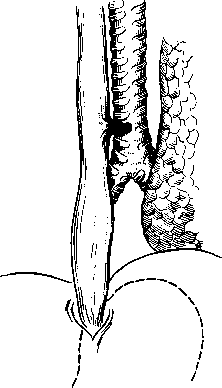
Основными клиническими проявлениями пищеводно-трахеальных свищей служат приступы кашля при кормлении, развитие асфиксии, ас-пирационной пневмонии. Диагноз уточняют методом контрастной эзофагоскопии через катетер, введенный в пищевод. При этом наблюдают поступление контрастного вещества из пищевода в трахеобронхиальное дерево.
При установлении диагноза врожденного пищеводно-трахеального свища необходи-
Рис. 12. Пищеводно-трахеальный свищ.
ма ранняя неотложная реконструктивная операция, которую лучше выполнять в первые же сутки жизни.
Приобретенные пищеводно-трахеальные свищи большей частью возникают у больных раком пищевода или трахеи при распаде опухоли. Реже их причиной бывают травматические повреждения и ранения трахеи и пищевода, перфорация стенки пищевода и трахеи при бужировании пищевода, распад пораженных туберкулезом лимфатических узлов, пролежень от трахеостомической или наркозной трубки.
Симптомы заболевания определяются размерами, направлением хода свища, наличием или отсутствием в нем клапанного механизма. При достаточно широком свище характерны приступы кашля во время приема пищи. Кашель может сопровождаться удушьем, выделением мокроты с кусочками пищи, цианозом. При свище с клапанным механизмом кашель во время еды может отсутствовать. Иногда больные отмечают боль в груди, осиплость голоса, кровохарканье и рвоту с кровью; часто развивается пневмония, которая принимает хроническое течение.
Для подтверждения диагноза проводят пробу: в пищевод через зонд, установленный на расстоянии 20 см от края резцов, вводят молоко, окрашенное метиленовым синим, которое поступает в дыхательные пути. При этом возникает кашель с окрашенной мокротой.
Однако результаты пробы могут быть отрицательными при узких свищах, а также заболеваниях гортани и нарушениях глотательного рефлекса.
Наиболее информативно рентгенологическое исследование с введением контрастных веществ в пищевод. Дополнительную информацию дает эндоскопическое исследование пищевода и трахеи, обнаруживающее отверстие в стенке пищевода или трахеи.
Лечение. Производят рассечение свищевого хода с последующим ушиванием дефектов в стенках трахеи и пищевода. При пищеводно-трахеальных свищах, обусловленных распадом опухоли, операцию ограничивают гастростомией. Эту же операцию применяют для временного исключения, питания через рот.
ОПУХОЛИ ТРАХЕИ
Опухоли трахеи могут быть первичными и вторичными.
Первичные опухоли (доброкачественные и злокачественные) исходят из стенки трахеи. Развиваются чаще вблизи главных бронхов на перепончатой части. К доброкачественным опухолям трахеи относят папиллому, фиброму, гемангиому, аденому; к злокачественным — рак, цилиндрому и саркому. Злокачественные опухоли трахеи составляют 0,1—0,2 % всех злокачественных новообразований, чаще наблюдаются у мужчин.
Клиническая картина и диагностика. Обычно больные жалуются на кашель, усиливающийся при перемене положения тела и смещении трахеи при ее ощупывании. Кашель может быть сухим или с мокротой, которая при распаде опухоли принимает гнилостный характер. Кровохарканье наблюдается обычно в виде прожилок крови, чаще появляется на поздних стадиях развития опухоли, однако при гемангиомах может быть интенсивным и являться основным симптомом заболевания.
Позже, обычно при сужении просвета трахеи на /з, появляются другое симптомы: затруднение дыхания, иногда принимающего характер стридорозного, одышка (чаще бывает инспираторной, что отличает ее от одышки при бронхиальной астме).
Боли в груди бывают редко, чаще больные отмечают чувство (давления в груди.
В поздних стадиях развития опухоли появляются симптомы, характерные для опухолей других локализаций: общая слабость, ухудшение аппетита, снижение массы тела.
Основной метод диагностики — томография трахеи (особенно в боковой проекции). Для выявления экстратрахеальной части опухоли используют компьютерную томографию или контрастирование пищевода бариевой взвесью. При этих методах исследования выявляется протяженность пищеводно-трахеального разобщения, соответствующего величине опухоли.
При бронхоскопии определяют характер роста опухоли, производят биопсию или берут отпечаток для цитологического исследования.
Лечение. Эндоскопические хирургические вмешательства проводят при наличии доброкачественных опухолей на тонкой ножке, а также в тех случаях, когда открытая операция по тем или иным причинам противопоказана.
При большинстве доброкачественных опухолей трахеи выполняют открытые операции иссечения новообразований.
При злокачественных опухолях в I—III стадиях процесса радикальной операцией является резекция трахеи в пределах здоровых тканей с удалением окружающей ее клетчатки и лимфатических узлов. При неоперабельных опухолях, нарушающих дыхание, показана трахеостомия каудальнее опухоли. При низком расположении опухоли через нее проводят удлиненную трахеостомическую трубку. В качестве дополнительного воздействия применяют лучевую терапию.
Вторичные опухоли являются новообразованиями, прорастающими в трахею из окружающих ее органов и тканей, а также редко наблюдаемыми метастатическими опухолями.
ЛЕГКИЕ. БРОНХИ
ПОРОКИ РАЗВИТИЯ ЛЕГКИХ И БРОНХОВ
Пороки развития легких могут формироваться как в антенатальном периоде, так и в течение первых лет жизни ребенка. Различают:
а) пороки развития бронхиального дерева и легочной паренхимы;
б) пороки развития сосудов легких.
Пороки развития бронхиального дерева и легочной паренхимы
Агенезия — полное отсутствие легкого; аплазия — отсутствие легкого при наличии рудиментарного бронха, заканчивающегося слепо. Могут быть одно- и двусторонними. Эти пороки несовместимы с жизнью, встречаются редко. Агенезия и аплазия доли встречаются еще реже, специального лечения не требуют.
Гипоплазия — недоразвитие всего легкого или его доли. Различают простую и кистозную формы. При простой форме легкое или его доля уменьшены в размерах, бронхи сужены. При ангиографии выявляют обеднение кровотока в 3—4 раза против нормы. При кистозной форме, кроме симптомов, характерных для простой формы, обнаруживают расширение сегментарных и субсегментарных бронхов, резкое уменьшение объема легочной паренхимы.
Клиническая картина. Клинические проявления обусловлены присоединением инфекции и развитием воспаления в расширенных бронхах. Больные отмечают кашель с мокротой, одышку, частые простудные заболевания.
Наиболее информативным методом диагностики при гипоплазии легкого или доли является бронхография. При простой гипоплазии четко выявляются уменьшение объема легкого или доли, сужение просвета бронхов. При кистозной гипоплазии, помимо уменьшения объема легкого или доли, видны кистозные полости, которыми заканчиваются сегментарные и субсегментарные бронхи.
Лечение. Излечение возможно только после резекции измененной части легкого.
Врожденные стенозы бронхов — редко наблюдающийся порок развития. Как и при стенозе трахеи, различают две формы: компрессионные стенозы, возникающие при давлении извне (ветвями сосудов и др.), и стенозы, обусловленные образованием внутренней диафрагмы, препятствующей нормальной вентиляции легкого или доли. Симптомы зависят от локализации стеноза. Нарушения дыхания более выражены при стенозе крупного бронха. Присоединение инфекции, развитие постстенотических бронхоэктазов обусловливают клиническую картину, характерную для бронхоэктатической болезни.
Легочная секвестрация — аномалия развития легкого, при которой участок его ткани формируется изолированно от бронхиальной системы и снабжается аберрантными артериями, отходящими справа непосредственно от аорты или слева — от межреберных артерий. Венозный отток осуществляется обычно в легочную вену, реже — в непарную вену (v. azygos).
Различают внутридолевую легочную секвестрацию (85 %), при которой участок легкого, не связанный с бронхиальным деревом, находится в толще доли, и внедолевую легочную секвестрацию (15 %), при которой этот участок расположен вне легкого, имеет собственный плевральный мешок и соединен с легким лишь фиброзной перемычкой. Иногда при этом обнаруживают шунт со сбросом крови слева (из артерий) направо, что сопровождается перегрузкой правых отделов сердца.
Легочная секвестрация обычно наблюдается в заднемедиальных отделах нижних долей легкого, чаще слева.
Клиническая картина и диагностика. Для данного порока характерны кашель с мокротой, астматические приступы при рецидивирующей пневмонии, реже кровохарканье. В секвестрированном отделе легкого появляются кисты, заполненные содержимым. Они хорошо выявляются в виде затемнений при рентгенологическом исследовании. Проведение аортографии обязательно, так как она позволяет обнаружить атипично расположенные сосуды, идущие к этой части легкого. С помощью бронхоскопии необходимо исключить рак бронха.
Лечение. При наличии постоянной опасности инфицирования и развития воспалительного процесса в секвестрированной части легкого показана резекция доли при внутридолевом расположении или экстирпация — при внедолевой форме.
Врожденная долевая эмфизема легких характеризуется дефектом развития хрящевых колец долевого (или сегментарного) бронха. Возможны также перегиб бронха, сдавление сопровождающих его сосудов, гипертрофия слизистой оболочки, приводящие к частичной обструкции. Образование вентильного механизма ведет к резкому вздутию паренхимы легкого. Вздутие части легкого приводит к сдавлению соседних его отделов, смещению средостения.
Клиническая картина и диагностика. Клинические симптомы заболевания могут появиться сразу после рождения ребенка. Характерны одышка, кашель, приступы асфиксии при кормлении. Нередко происходит присоединение инфекции и развитие пневмонии. При хроническом течении наступает адаптация организма к условиям, вызванным лобарной эмфиземой, которая, достигнув определенного объема, перестает нарастать.
Физикальное исследование в большинстве случаев дает возможность поставить предположительный диагноз: при осмотре отмечают выбухание грудной клетки соответственно области эмфиземы, расширение межреберных промежутков; при перкуссии обнаруживают тимпаниче-ский звук. При рентгенологическом исследовании и компьютерной томографии видно усиление прозрачности и обеднение легочного рисунка в области эмфиземы.
Лечение. Применяют хирургическое удаление измененного отдела легкого. При развитии синдрома напряжения, резких расстройствах дыхания и гемодинамики производят экстренную операцию. Если заболевание принимает хроническое течение, то, учитывая возможность нормализации элементов стенки бронха в процессе роста и развития ребенка, операцию откладывают и применяют ее лишь при явлениях дыхательной недостаточности.
Кисты легкого — врожденные единичные или множественные полости (сотовые легкие), выстланные изнутри эпителием. Кисты дают осложнения вследствие инфицирования их лимфогенным или бронхо-генным путями, в результате разрыва стенок и появления пневмоторакса, кровоизлияния в полость кисты вследствие аррозии сосуда. Диагноз устанавливают при рентгенологическом исследовании и компьютерной томографии. Дифференцировать кисты следует от абсцессов и пневмоторакса другого происхождения.
Лечение. Обычно применяют хирургическое лечение — удаление кисты. Лобэктомию производят редко. Иногда выполняют плевродез (удаление участка плевры) для лучшего склеивания легкого с грудной стенкой.
Пороки развития сосудов легких
Аплазия, гипоплазия — отсутствие, недоразвитие сосудов легкого. Обычно сочетаются с недоразвитием или отсутствием доли или всего легкого, эмфиземой, пневмосклсрезом, бронхоэктазами.
Лечение. При удовлетворительной функции второго легкого показано удаление патологически измененного отдела.
Артериовенозные аневризмы и свищи — наличие прямого патологического сообщения между легочной артерией и веной. Артериовенозные свищи и аневризмы могут быть множественными и располагаться как на крупных сосудах, так и на уровне артериол. Иногда они образуют конгломераты аневризматически расширенных сосудов по типу гемангиомы. Располагаются преимущественно в нижних долях легких. Морфологически представляют собой выстланные эндотелием тонкостенные, легко повреждающиеся полости.
Различают локализованные и диффузные поражения. Вследствие наличия артериовенозных свищей происходит сброс неоксигенирован-ной крови из легочных артерий в вены.
Клиническая картина и диагностика. Основными симптомами заболевания являются гипоксия, одышка, резкий цианоз, тахикардия, изменения пальцев рук в виде барабанных палочек. В дальнейшем возможно развитие таких осложнений, как тромбоэмболия, кровотечение в плевральную полость или легкое.
Для диагностики артериовенозной аневризмы применяют томографию, компьютерную томографию, ангиопульмонографию, которые позволяют обнаружить округлую гомогенную тень, соединяющую два сосуда — артерию и вену.
Лечение. В последние годы при артериовенозных свищах и аневризмах легкого с успехом применяют эндоваскулярные операции. Используя метод Сельдингера, проводят специальный катетер в область аневризмы или соустья и вводят специальную пружинку с клубком нитей. Образующийся при этом тромб ведет к закрытию соустья. Сброс неоксигенированной крови в легочную вену прекращается, наступает выздоровление. С помощью такого метода можно добиться ликвидации нескольких артериовенозных свищей и аневризм, локализованных в различных отделах легких.
При неэффективности эндоваскулярного вмешательства и локализации артериовенозных свищей в одной доле показана резекция пораженной части легкого — сегмент- или лобэктомия.
ПОВРЕЖДЕНИЯ ЛЕГКИХ И БРОНХОВ
Травма грудной клетки составляет около 10 % всех травматических повреждений. Более 70 % пострадавших с травмой грудной клетки имеют множественные повреждения. Травма грудной клетки служит причиной смерти почти /з пострадавших с множественными повреждениями.
Повреждения грудной клетки могут быть открытыми и закрытыми.
Повреждения бронхов чаше бывают следствием закрытой травмы при ушибах и сдавлениях грудной клетки во время автомобильных аварий и других дорожно-транспортных происшествий.
Клиническая картина и диагностика. Симптомы повреждения бронхов иногда появляются лишь при развитии стеноза бронха, возникшего на месте разрыва. При поперечном разрыве бронха возможно развитие ателектаза легкого или доли, а также пневмонии, обнаруживаемых при рентгенологическом исследовании. Травма обусловливает тяжелое состояние пациента: кашель, кровохарканье, развитие напряженного пневмоторакса, медиастинальной эмфиземы, шок. Окончательный диагноз ставят на основании данных бронхоскопии, при которой обнаруживают повреждение стенки бронха.
Лечение. Виды и методы лечения определяются сроками постановки диагноза. При раннем выявлении повреждения и удовлетворительном состоянии больного производят экстренную операцию — ушивание разрыва или (при обширных повреждениях) реконструктивную операцию — резекцию бронха либо бронха и доли легкого. При невозможности ее выполнения в связи с тяжестью состояния пострадавшего вначале дренируют плевральную полость, средостение, проводят противошоковую терапию.
Если разрыв бронха диагностирован поздно и уже имеется развившийся ателектаз, то производят операцию, объем которой определяется состоянием легкого или доли. В случае необратимых изменений в них показана резекция доли или всего легкого.
Повреждения паренхимы легкого могут быть результатом как закрытой травмы, так и проникающих ранений — огнестрельных, ножевых. Открытые повреждения сочетаются с гемотораксом или пневмотораксом (см. «Травматические повреждения плевры»).
Клиническая картина. Ушиб легкого сопровождается болями в груди, усиливающимися при вдохе, кашлем с кровянистой мокротой, болью при пальпации грудной клетки на месте поражения, укорочением перкуторного звука.
Повреждение легкого фрагментами сломанных ребер сопровождается такими характерными симптомами (кроме перечисленных), как скопление воздуха и крови в плевральной полости, появление подкожной и медиастинальной эмфиземы.
Лечение. Основная задача лечения сводится к предупреждению развития воспалительного процесса, для чего применяют антибиотики, отхаркивающие средства. При проникающих ранениях показана срочная операция. Рану легкого ушивают; при обширных повреждениях производят резекцию легкого. Необходима тщательная ревизия крупных сосудов и сердца, которые могут быть повреждены одновременно с легким. Рану грудной клетки ушивают наглухо. В плевральной полости оставляют на 2—3 дня аспирационный дренаж для удаления плеврального экссудата и воздуха.
ГНОЙНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
Гнойные заболевания составляют большую группу патологических процессов, развивающихся в легочной ткани. Они многообразны в зависимости от причин возникновения, морфологических изменений, клинических проявлений. Какой-либо специфической для гнойных заболеваний микрофлоры нет. Они могут быть вызваны стрептококком, стафилококком, диплококком, протеем, фузобациллами и другими видами микрофлоры.
Большое значение в развитии гнойных заболеваний легких имеют неклостридиальные бактерии группы Bacteroides (В. fragilis и др.), Peptostreptococcus anaerobicus и др. При использовании специальной методики посевов, исключающей контакт микроорганизмов с воздухом, и длительном выращивании культуры в анаэростате их удается выявить у 80—90 % больных гнойными заболеваниями легких.
Бактероиды нечувствительны к широко используемым антибиотикам, чувствительны к метронидазолу и аналогичным ему препаратам.
Различают следующие формы гнойных заболеваний легких.
I. Инфекционная деструкция легких:
а) абсцесс гнойный гангренозный;
б) гангрена легкого. Абсцессы по локализации бывают перифери- ческими и центральными, одиночными и множественными, односто- ронними и двусторонними. В зависимости от наличия осложнений они могут быть неосложненными и осложненными (пиопневмоторакс, эм- пиема плевры, кровотечение, сепсис).
П. Стафилококковая деструкция легких.
III. Нагноившиеся кисты легких (с характеристикой, обусловленной локализацией и наличием осложнений).
Абсцесс и гангрена
Абсцесс и гангрена легкого — качественно различные патологические процессы.
Абсцесс легкого — ограниченный гнойно-деструктивный процесс в легочной ткани. Ограничение воспалительного очага свидетельствует о выраженной защитной реакции организма, в то время как распространенная гангрена легкого является результатом прогрессирующего некроза вследствие слабой реактивности или полной а реактивности организма.
Среди больных преобладают мужчины в возрасте 30—35 лет; женщины болеют в 6—7 раз реже, что связано с особенностями производственной деятельности мужчин, более распространенным среди них злоупотреблением алкоголем и курением, ведущим к нарушению дренажной функции верхних дыхательных путей.
Этиология и патогенез. Развитие абсцессов и гангрены легкого обусловлено воспалением легочной ткани с последующим ее некрозом и гнойным расплавлением; безвоздушностью легочной ткани вследствие обтурации бронха и ателектаза; расстройством кровообращения в ней, усиливающимся под влиянием токсинов на безвоздушную легочную ткань.
Различают аспирационный (бронхолегочный), гематогенно-эмболи-ческий, лимфогенный и травматический пути возникновения легочных абсцессов и гангрены.
Аспирационный (бронхолегочный) путь. Одной из наиболее частых причин возникновения абсцессов и гангрены легкого является нарушение проходимости сегментарных и долевых бронхов, обусловленное попаданием в их просвет инфицированного материала из ротовой части глотки (при бессознательном состоянии, алкогольном опьянении, после наркоза). При тяжелых инфекционных заболеваниях кашлевой рефлекс подавлен, функция реснитчатого эпителия бронхов нарушается, инфицированный материал (частички пищн, зубной камень, слюна) может фиксироваться в бронхе, вызывать развитие ателектаза и воспаление в соответствующем участке легкого. Как правило, абсцессы в этих случаях локализуются в задних сегментах (II, VI) и чаще в правом легком.
Аналогичные условия возникают при закупорке бронха опухолью, инородным телом, при сужении его просвета рубцом (обтурационные абсцессы). Удаление инородного тела и восстановление проходимости бронха нередко приводят к быстрому излечению больного.
Постпневмонические абсцессы возникают у 1,2—1,5% больных пневмонией. Их развитию благоприятствуют снижение реактивности организма, резко выраженные нарушения вентиляции и кровоснабжения легкого, нередко обусловленные предшествующими легочными заболеваниями, недостаточно активное лечение воспалительного процесса.
Гематогенно-эмболический путь проникновения инфекции обусловливает развитие 7—9% абсцессов легкого. Попадание инфекции в легкие происходит вследствие переноса током крови инфицированных эмболов из внелегочных очагов инфекции при септикопиемии, остеомиелите, тромбофлебите и т. д. Инфицированные эмболы закупоривают мелкие сосуды легкого, в результате чего развивается инфаркт легкого, пораженный участок подвергается некрозу и гнойному расплавлению. Абсцессы, имеющие гематогенно-эмболическое происхождение (обычно множественные), чаще локализуются в нижних долях легкого.
Лимфогенный путь развития легочных абсцессов и гангрены наблюдается редко. Занос инфекции в легкие возможен при ангине, медиастините, поддиафрагмальном абсцессе и т. д.
Травматический путь. Развитие абсцессов и гангрен является результатом проникающих ранений и закрытой травмы грудной клетки с повреждением и некрозом легочной ткани.
Патологоанатомическая картина. В легочной ткани на фоне морфологических изменений, характерных для пневмонии, по-
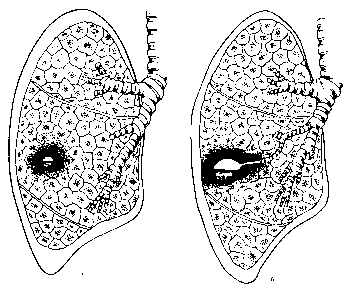
Рис 13. Образование гнойного абсцесса.
а — нагноение в центре инфильтрата; б — прорыв гнойника в бронх.
является один или несколько участков некроза. Под влиянием бактериальных протеолитических ферментов происходит гнойное расплавление некротических масс — образуется полость, заполненная гноем (рис. 13). Разрушение стенки одного из бронхов, находящихся в зоне некроза, обусловливает поступление гноя в бронхиальное дерево. В дальнейшем морфологические изменения определяются состоянием реактивности организма больного, условиями дренирования абсцесса и его размерами, течением воспалительного процесса в окружающей легочной ткани.
При одиночных гнойных абсцессах полость довольно быстро освобождается от гноя, стенки ее постепенно очищаются от некротических масс и покрываются грануляциями, на месте абсцесса формируется рубец или выстланная эпителием узкая полость.
При больших, плохо дренирующихся абсцессах, длительном гнойном расплавлении некротических тканей, наличии воспалительного процесса в окружающих отделах легкого освобождение полостей от некротических масс происходит медленно, в стенке абсцесса формируется плотная рубцовая ткань, мешающая уменьшению полости и заживлению. Формируется хронический абсцесс.
Множественным абсцессам обычно предшествует распространенный воспалительный процесс в легком. На этом фоне в нескольких участках происходит некроз легочной ткани. Участки некроза подвергаются гнойному расплавлению в разное время, прорыв гнойников в бронхиальное дерево происходит неодновременно.
При множественных абсцессах острый период может завершиться образованием нескольких полостей. Легочная ткань между абсцессами обычно не восстанавливает своей нормальной структуры.
Для гангрены легкого характерно отсутствие отграничения измененной легочной ткани от здоровой. Участок омертвевшей ткани без резких границ переходит в размягченную легочную ткань темного цвета, которая также без четких границ переходит в здоровую ткань.
Клиническая картина и диагностика. При типично протекающих формах абсцесса в клинической картине можно выделить два периода: до прорыва и после прорыва абсцесса в бронх.
Заболевание обычно начинается с симптомов, характерных для острой пневмонии: повышения температуры тела до 40 °С, болей в боку при глубоком вдохе, кашля. При физикальном исследовании выявляются отставание при дыхании части грудной клетки, соответствующей пораженному отделу легкого, болезненность при пальпации; здесь же определяют укорочение перкуторного звука.
На рентгенограммах и компьютерной томограмме видна больших или меньших размеров плотная тень. Несмотря на проводимое лечение, пневмония не разрешается, приобретает затяжной характер. Высокая температура тела сопровождается ознобом и проливным потом. Иногда больные отмечают гнилостный запах изо рта. При исследовании крови выявляют высокий лейкоцитоз, резкий сдвиг лейкоцитарной формулы влево.
Второй период начинается с прорыва гнойника в бронхиальное дерево. Опорожнение полости абсцесса через крупный бронх сопровождается отхождением большого количества гноя, иногда с примесью крови. Состояние больного быстро улучшается. Однако чаще опорожнение полости абсцесса происходит через образованный мелким бронхом извилистый ход, начинающийся в верхней части абсцесса. Поэтому освобождение его от гноя идет медленно, состояние больного остается тяжелым. Гной, попадая в бронхи, вызывает развитие гнойного бронхита с обильным образованием мокроты (до нескольких сот миллилитров в сутки). Мокрота при абсцессе легкого имеет неприятный запах, а при стоянии в банке делится на три слоя: нижний состоит из гноя, средний — из серозной жидкости и верхний — пенистый — из слизи. Иногда в мокроте можно видеть мелкие обрывки измененной легочной ткани (легочные секвестры). При микроскопическом исследовании обнаруживают большое количество лейкоцитов, эластические волокна, множество бактерий.
По мере освобождения полости абсцесса от гноя и разрешения перифокального воспалительного процесса исчезает зона укорочения перкуторного звука. Над большой свободной от гноя полостью может определяться тимпанический звук. Он выявляется более отчетливо, если при перкуссии больной открывает рот. При значительных размерах абсцесса выслушиваются амфорическое дыхание над полостью и разнокалиберные влажные хрипы, преимущественно в прилежащих отделах легкого.
При рентгенологическом исследовании после неполного опорожнения абсцесса определяют полость с уровнем жидкости. Вначале она имеет нечеткие контуры вследствие перифокального воспаления. По мере дальнейшего опорожнения абсцесса и стихания перифокального воспалительного процесса границы абсцесса становятся более четкими.
Более тяжело протекают множественные абсцессы легкого. Обычно они бывают метапневматическими и возникают на фоне воспалительной инфильтрации обширных участков легочной ткани. Прорыв одного из образовавшихся абсцессов в бронхиальное дерево не приводит к существенному уменьшению интоксикации и улучшению состояния больного, поскольку в легочной ткани остаются очаги некроза и гнойного расплавления. Состояние утяжеляется развивающимся гнойным бронхитом с обильным отделением зловонной мокроты. Физикальное исследование определяет отставание при дыхании грудной клетки на стороне поражения, тупость при перкуссии соответственно одной или двум долям легкого; при аускультации выслушивается множество хрипов разного калибра. Рентгенологическое исследование вначале выявляет обширное затемнение в легком; по мере опорожнения гнойников на фоне затемнения становятся видны полости с уровнями жидкости.
Выздоровления больного, как правило, не наступает. Заболевание прогрессирует. Развиваются легочно-сердечная недостаточность, застой в малом круге кровообращения, дистрофические изменения паренхиматозных органов. Все это без своевременного оперативного лечения быстро приводит к смерти.
Наиболее тяжелой формой гнойного поражения легкого является гангрена. Всасывание продуктов гнилостного распада, образующихся при гангрене легкого, и бактериальных токсинов приводит к разкой интоксикации организма больного. При гангрене легкого рано начинает отделяться большое количество зловонной пенистой мокроты, имеющей гнойно-кровянистый характер вследствие примеси крови из аррозиро-ванных легочных сосудов. В гнойный процесс, как правило, вовлекается плевра, что приводит к развитию гнилостной эмпиемы или пиопнев-моторакса. При исследовании больного отмечают выраженную одышку, бледность кожных покровов, цианоз, значительную зону укорочения
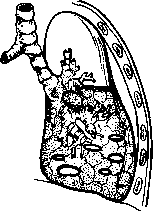
перкуторного звука над пораженным легким; при аускультации выслушивают множество влажных хрипов различного калибра. Рентгенологически выявляют обширное затемнение в легком, которое увеличивается с каждым днем (рис. 14). До появления антибиотиков больные гангреной легкого обычно погибали в первые дни заболевания.
Лечение. Острые гнойные заболевания легких требуют комплексного лечения, направленного на повышение сопротивляемости организма, улучшение условий дренирования абсцесса, борьбу с ин-
Рис 14. Гангрена легкого с образованием множества полостей и пиопневмоторакса.
фекцией, нормализацию сердечной деятельности и функции внутренних органов.
Консервативное лечение: повышение резистентности организма достигается соответствующим гигиеническим режимом, усиленным питанием. Больные теряют с мокротой большое количество белка и в первую очередь альбумина, поэтому диета должна восполнять эти потери. Для возмещения энергетических затрат калорийность суточного рациона должна составлять 3500—4000 кал ; необходимо также обеспечить полноценное парентеральное и энтеральное (в том числе зон-довое) питание.
Для улучшения условий дренирования абсцесса применяют отхаркивающие средства; вводят в бронхиальное дерево растворы протео-литических ферментов, муколитических средств в виде аэрозоли или путем заливки в полость абсцесса через бронхоскоп, а также при пункции гнойника в случае субплеврального его расположения; назначают лечебную физкультуру в сочетании с постуральным дренажем.
Рациональную антибиотикотерапию проводят с учетом чувствительности микрофлоры, высеваемой из мокроты. При отсутствии данных о чувствительности микрофлоры целесообразно использовать антибиотики широкого спектра действия (аминогликозиды, цефалоспо-рины и др.) в сочетании с метронидазолом, сульфаниламидными препаратами.
Помимо внутривенного, внутримышечного или перорального введения антибиотиков, целесообразно вводить их непосредственно в бронхиальное дерево в виде аэрозоля или через бронхоскоп, а также в полость абсцесса при его пункции.
Для дезинтоксикации организма и улучшения микроциркуляции следует использовать гемодез, реополиглюкин.
Большое значение имеет иммунокорригирующая терапия. Повторные переливания крови, плазмы, введение гамма-глобулина, лечебных сывороток повышают иммунологическую реактивность организма. Этому же способствуют и некоторые лекарственные средства: левамизол, тималин, Т-активин, продигиозан и др.
Необходимо также введение препаратов для парентерального питания. Вводимые в кровяное русло жировые эмульсии связывают бактериальные ферменты и уменьшают их разрушающее действие на легочную ткань.
Хирургическое лечение показано при гангрене легкого (пневмон-или лобэктомия). При остром абсцессе его применяют в тех случаях, когда имеются обширные очаги деструкции легочной ткани без удовлетворительного их дренирования. Обычно выполняют одномоментную (при наличии сращений между висцеральным и париетальным листками плевры) или двухмоментную (при отсутствии сращений) пневмотомию. В последние годы эти операции производят все реже, так как хорошее дренирование абсцесса возможно пункцией его через грудную стенку, а также введением в полость абсцесса дренажа с помощью троакара (рис. 15). Аспирация гноя и введение протеолити-
Рис 15. Дренирование субплеврального абсцесса.
а — прокол грудной стенки троакаром; б — дренирование абсцесса.
ческих ферментов и антибиотиков в полость абсцесса обычно приводят к излечению в 80% случаев.
Консервативное лечение бесперспективно при абсцессах диаметром более 6 см, очень толстой капсуле абсцесса, выявляемой при рентгенологическом исследовании; при общей интоксикации организма, не поддающейся полноценной комплексной терапии. В этих случаях можно рекомендовать операцию — резекцию легкого уже в остром периоде.
Исходы заболевания. При своевременно начатом и правильном лечении более чем в 80% случаев наступает выздоровление.
Различают следующие исходы заболевания.
Полное выздоровление: наряду с исчезновением клинической симптоматики исчезают и рентгенологические признаки абсцесса легкого.
Клиническое выздоровление: полное исчезновение клинических проявлений заболевания, однако рентгенологически в легком определяется сухая полость.
Клиническое улучшение: к моменту выписки больного остается субфебрильная температура тела, больной выделяет небольшое количество слизисто-гнойной мокроты. Рентгенологически выявляется полость с инфильтрацией легочной ткани по периферии.
Без улучшения: острая фаза заболевания без какой-либо ремиссии переходит в хроническую форму. Быстро нарастает общая интоксикация организма, развивается декомпенсированное легочное сердце, появляется дистрофия паренхиматозных органов.
Летальный исход: в настоящее время наблюдается редко.
Наиболее тяжелыми осложнениями в остром периоде, нередко обусловливающими летальный исход, являются: а) прорыв абсцесса в плевральную полость с развитием напряженного пиопневмоторакса; б) кровотечение в бронхиальное дерево, вследствие которого может наступить асфиксия; в) аспирация гноя в непораженные участки бронхиального дерева и развитие новых абсцессов; г) образование гнойников в отдаленных органах, чаще всего в головном мозге.
Лечебные мероприятия определяются характером осложнений: а) при развитии напряженного пневмоторакса необходимо срочное дренирование плевральной полости; б) при кровотечении в бронхиальное дерево показана срочная интубация двухпросветной трубкой, что позволяет предупредить затекание крови в бронхи здорового легкого. В дальнейшем проводят гемостатическую терапию. При наличии соответствующих условий целесообразна эндоваскулярная операция — эмболизация бронхиальных артерий пораженного легкого, аррозия которых наиболее часто обусловливает кровотечение в дыхательные пути; в) вновь образовавшиеся абсцессы в легком лечат в соответствии с изложенными выше принципами лечения абсцессов легкого; г) метастатические абсцессы лечат по общепринятой схеме (раннее вскрытие абсцесса, рациональная антибактериальная терапия, иммунотерапия и т. д.).
Хронический абсцесс
К хроническим абсцессам относят легочные абсцессы, при которых патологический процесс не завершается в течение 2 мес, что при современном комплексном лечении встречается сравнительно редко.
Этиология и патоген ез. Причины перехода острого абсцесса в хронический можно разделить на две группы.
Обусловленные особенностями течения патологического процесса: а) очень большие — диаметр полости в легком более 6 см; б) наличие секвестров в полости; в) плохие условия для дренирования (узкий извитой дренирующий бронх; ход из полости, начинающийся в верхней ее части), локализация абсцесса в нижней доле; г) вялая реакция организма на воспалительный процесс.
Обусловленные ошибками в лечении больного: а) поздно начатая антибактериальная терапия; б) неадекватная антибактериальная терапия без учета чувствительности микрофлоры; в) недостаточное дренирование абсцесса; г) недостаточное использование общеукрепляющих лечебных средств.
Особенно часто хроническое течение характерно для абсцессов с медленным формированием гнойника, а также для абсцессов, развивающихся на фоне распространения воспалительной инфильтрации легочной ткани, особенно у старых и пожилых людей, у больных сахарным диабетом.
Патологоанатомическая картина. Хронический абсцесс является продолжением острого гнойно-деструктивного процесса, последствия которого составляют основу изменений в легочной ткани. Периодически возникающие обострения приводят к вовлечению в воспалительный процесс новых участков легкого, разрастанию соединительной ткани вокруг абсцесса и по ходу бронхов, тромбозу сосудов. Возникают условия для развития новых абсцессов, распространенного бронхита. Расплавление тромбов и изъязвления в бронхах вызывают аррозионные кровотечения из ветвей бронхиальных артерий.
Таким образом, цепь патологоанатомических изменений при хронических абсцессах (одиночном или множественных) исключает возможность полного выздоровления больного.
Клиническая картина и диагностика. Выделяют две основные формы (или типа) течения хронических абсцессов.
При первом типе острая стадия завершается клиническим выздоровлением или значительным улучшением. Больного выписывают из стационара с нормальной температурой тела. Изменения в легком трактуются как ограниченный пневмосклероз иногда с «сухой» полостью. После выписки состояние больного остается удовлетворительным и он нередко приступает к работе. Однако через некоторое время вновь повышается температура тела, усиливается кашель. Через 7—12 дней происходит опорожнение гнойника, температура тела нормализуется. В последующем обострения становятся более длительными и частыми. Развиваются явления гнойного бронхита, нарастают интоксикация и связанные с ней дистрофические изменения в органах.
При втором типе острый период без выраженной ремиссии переходит в хроническую стадию. Заболевание протекает с гектической температурой тела. Больные выделяют в сутки до 500 мл (а иногда и более) гнойной мокроты, которая при стоянии разделяется на три слоя. Быстро развиваются и нарастают тяжелая интоксикация организма и истощение, дистрофия паренхиматозных органов. Чаще такой тип течения наблюдается при множественных абсцессах легкого. Больные при этом имеют характерный вид: они бледные, их кожа с землистым оттенком, слизистые оболочки цианотичны; вначале отмечается одутловатость лица, затем отеки появляются на стопах и пояснице, что связано с белковым голоданием и нарушением функции почек. Быстро нарастает декомпенсация легочного сердца, от которой больные умирают.
При хроническом абсцессе возможно развитие тех же осложнений, что и в остром периоде.
Диагностика хронического абсцесса основывается на даннах анамнеза, а также результатах рентгенологического исследования: оно позволяет выявить инфильтрацию легочной ткани, окружающей полость абсцесса, наличие в ней содержимого.
Дифференциальная диагностика. Хронические абсцессы следует дифференцировать от туберкулеза и актиномикоза легкого, а также рака легкого, особенно так называемой полостной формы периферического рака.
При туберкулезе легкого, кроме полости, выявляют различной давности туберкулезные очаги; в мокроте, которая обычно не имеет запаха, нередко обнаруживают микобактерии туберкулеза. При акти-номикозе легких в мокроте находят мицелий и друзы актиномицетов. При раке легкого с нагноением и распадом в центре опухоли дифференциальная диагностика затруднена (см. «Рак легкого»).
Лечение. Консервативное лечение хронических абсцессов легких малоэффективно. Применение антибиотиков, улучшение условий дренирования способствуют стиханию воспалительного процесса, однако остающиеся морфологические изменения мешают полному излечению. Поэтому при отсутствии противопоказаний, обусловленных сопутствующими заболеваниями или преклонным возрастом больных, ставящими под сомнение возможность успешного оперативного лечения (см. критерии функционального состояния легких), показано хирургическое

лечение. Абсолютным показанием к операции являются повторные легочные кровотечения, быстро нарастающая интоксикация.
При хронических абсцессах эффективна только радикальная операция — удаление доли или всего легкого (рис. 16). Пневмотомия не оправдана, так как плотная капсула хронического абсцесса и воспалительная инфильтрация легочной ткани вокруг него будут препятствовать ликвидации полости.
Подготовка к операции должна проводиться по той же схеме, что и при острых абсцессах легких. Перед операцией необходимо добиться стихания воспалительных явлений, уменьшения количества мокроты, скорригировать нарушения белкового обмена, гидроионные расстройства, улучшить сердечную деятельность, повысить функциональные возможности системы дыхания.
Послеоперационная летальность достигает 4—5%. У большинства больных, перенесших лобэктомию, трудоспособность восстанавливается через 3—4 мес после операции. После пульмонэктомии в течение первого полугодия необходим перевод больных на инвалидность, затем — использование на физически легкой работе, в теплом помещении без вредных производственных факторов.
Пневмосклероз после абсцесса легкого. Клиническое излечение больного абсцессом легкого в большинстве случаев завершается образованием в легком рубцовой ткани с «сухой» полостью большего или меньшего размера в центре.
Клиническая картина и диагностика. Больные чувствуют себя практически здоровыми, они трудоспособны. Однако у них чаще, чем у других, возникает кашель с выделением слизистой мокроты, нередко повышается температура тела; эти явления трактуются как простудные заболевания, обострения бронхита или бронхоэктазы. Физикальное исследование не дает четких данных, помогающих поставить диагноз.
Диагностика основывается на данных анамнеза (перенесенный ранее острый абсцесс легкого), а также результатах рентгенологического исследования и компьютерной томографии, при которой может быть установлено наличие участка пневмосклероза или тонкостенной полости в легком.
Основными признаками, отличающими очаговый пневмосклероз с полостью от хронического абсцесса легкого, являются значительно меньшая частота и тяжесть обострения заболевания, отсутствие гнойной интоксикации организма и инфильтративных изменений в легких. Больные на протяжении нескольких месяцев и даже лет могут чувствовать себя удовлетворительно и сохранять работоспособность.
Лечение. В периоды обострения заболевания применяют противовоспалительные, отхаркивающие средства. Показания к операции (удаление доли легкого) возникают при ухудшении дренирования полостей, частых обострениях, нарушающих трудоспособность больного.
Стафилококковая деструкция
Под стафилококковой деструкцией легких (СДЛ) понимают наличие у больного сливной или мелкоочаговой пневмонии, имеющей тенденцию к деструкции легочной ткани с развитием плевральных осложнений — плеврита, пневмоторакса, пиопневмоторакса.
Этиология. Стафилококковая деструкция легких может быть первичной, когда она возникает после перенесенной пневмонии, или вторичной — вследствие гематогенного либо лимфогенного заноса инфекции из внелегочного очага.
Заболевание чаще наблюдается у детей, лиц молодого и среднего возраста и является одной из основных вторичных бактериальных инфекций с летальными исходами в период вспышки эпидемии, вызванной вирусом гриппа А.
Патологоанатомическая картина. Воспалительные изменения в легочной ткани при стафилококковой деструкции характеризуются отдельными крупными или мелкими сливающимися очагами некроза с расплавлением в центре. В паренхиматозных органах развиваются изменения, характерные для сепсиса.
Выделяют две стадии развития стафилококковой деструкции легких. Для I стадии характерно наличие в одном или в обоих легких участков парапневмонических ателектазов, не имеющих четких границ; характерные признаки II стадии — некроз и последующий лизис легочной ткани. При молниеносном течении заболевания I стадия переходит во II стадию в течение 2 сут.
Клиническая картина и диагностика. Стафилококковая деструкция легких протекает тяжело. В начале заболевания ее трудно отличить от сепсиса. Аускультативная картина часто скудная и не отражает значительных изменений в легких.
Наибольшее значение для диагностики заболевания имеет рентгенологическое исследование, при котором выявляют уплотнение в одной или нескольких долях (чаще нижней и средней), а также наличие множественных мелкоочаговых теней в легких. При поражении сегментов одной доли определяется треугольная тень, соответствующая пораженной доле, — гнойный л обит.
Лечение. При вторичной стафилококковой деструкции легких лечение направлено на ликвидацию первичного очага инфекции (вскрытие и дренирование гнойника в молочной железе, брюшной полости, остеомиелитического очага и т. д.)
Основное значение для успешного лечения имеет адекватная антибактериальная терапия. Антибиотики широкого спектра действия вводят внутривенно в больших дозах с учетом чувствительности микрофлоры. При отсутствии эффекта от антибиотиков применяют фу-рагин, сульфаниламидные препараты.
Для устранения дыхательной недостаточности в ряде случаев выполняют микротрахеостомию для введения через катетер лекарственных веществ и стимуляции кашля; при неэффективности осуществляют обычную трахеостомию.
Дезинтоксикационная терапия предусматривает введение кристал-лоидных растворов, низкомолекулярных декстранов; производят также переливание плазмы, альбумина; показаны витамины, сердечные средства, оксигенотерапия, назначают высококалорийное энтеральное и парентеральное питание.
Иммунная терапия включает переливание гипериммунной антистафилококковой плазмы; свежей крови от иммунизированных стафилококковым анатоксином доноров; ежедневное введение гамма-глобулина по 2—3 раза в сутки до 10 доз на курс лечения. В период реконвалесценции рекомендуется вводить стафилококковый анатоксин.
Стафилококки способны утилизировать легочный сурфактант и ли-пиды легочной паренхимы, что ведет к разрушению легочной ткани. Поэтому в комплекс лечебных мероприятий включают внутривенные введения жировых эмульсий (липофундин или интралипид по 500 мл через день), блокирующих часть бактериальных ферментов.
При реактивном плеврите выполняют пункции плевры с последующим введением антибиотиков. При эмпиеме плевры в случае неэффективности пункций плевру дренируют для обеспечения постоянной аспирации гноя. Гнойники легкого, расположенные субплеврально, также пунктируют или вводят в них через иглу тонкий полиэтиленовый катетер для аспирации гноя и введения антибиотиков.
При неэффективности лечения с помощью пункций и дренирования, при быстром прогресснровании заболевания производят торакотомию с удалением секвестров, вскрытием гнойных полостей в легком и дренированием их.
До настоящего времени летальность от стафилококковой деструкции легких остается высокой (до 20%) даже при применении своевременно начатого активного комплексного лечения.
Специфические воспалительные заболевания
Туберкулез легких. В связи с распространенностью заболевания, многообразием морфологических изменений, клинических форм течения, особенностями лечения легочный туберкулез рассматривается в специальных руководствах.
Необходимо, однако, подчеркнуть, что дифференциальный диагноз между туберкулезом и рядом других заболеваний легких, часто требующих применения хирургического лечения, представляет значительные трудности. Кроме того, нередко те или иные патологические процессы (рак, бронхоэктазы, стойкий ателектаз доли или всего легкого и др.) развиваются на фойе туберкулеза или последний является непосредственной причиной их развития. В этих случаях нередко возникает необходимость сочетать хирургическое лечение с интенсивной противотуберкулезной терапией. Поэтому следует тщательно обследовать каждого больного с заболеванием легких с целью выявления у него легочного туберкулеза.
Значительному числу больных туберкулезом легких рекомендуется хирургическое вмешательство — удаление пораженной части легкого.
Показания к резекции легкого при туберкулезе могут быть распределены на следующие группы.
Наличие открытых каверн: а) с выделением мокроты, содержащей микобактерии туберкулеза при неэффективности медикаментозного лечения в течение 3—6 мес; б) угрожающие жизни кровотечения из каверн; в) постоянное или повторное кровохарканье; г) толстостенные полости, образовавшиеся из каверн, при которых рубцевание каверны невозможно и имеется постоянная угроза инфицирования; д) реактивация процесса.
Наличие значительных остаточных очаговых процессов без но-сительства возбудителей болезни («блокирование» полости, туберку-лема). Противотуберкулезные средства не проникают в эти очаги через фиброзную ткань и не обеспечивают их стерилизацию.
3. Рубцовые стриктуры бронхов после туберкулезного поражения.
Наличие очагов инфекции, обусловленных атипичными кислотоустойчивыми и невосприимчивыми к медикаментозным средствам микобактерии туберкулеза.
Осложнение очагового поражения эмпиемой плевры и коллапсом легкого (в этих случаях нередко требуется резекция легкого и декортикация) .
Подозрение на развитие на фоне туберкулеза злокачественной опухоли.
Помимо резекции пораженного отдела легкого, по специальным показаниям могут быть выполнены кавернотомия, торакопластика, резекция стенозированного бронха, удаление казеозных лимфатических узлов, декортикация легкого.
Сифилис легких. Заболевание относится к редким формам легочной патологии и наблюдается преимущественно в сочетании с другими висцеральными проявлениями сифилиса — главным образом поражениями сердца и сосудов. Чаще встречается в виде склеротической формы, возможно развитие и солитарных гумм. Наиболее частая локализация легочного сифилиса — нижняя доля правого легкого.
Патологоанатомическая картина. Изменения в легких разнообразны (пневмонии, гуммы, бронхоэктазы). Характерной особенностью сифилитических поражений легких являются соединительнотканные образования вокруг сосудов, разрастания междолевой и межальвеолярной соединительной ткани.
Клиническая картина и диагностика. Обычно больные жалуются на боли в боку, за грудиной, усиливающиеся ночью. Развитие процесса начинается, как правило, исподволь без острых явлений при нормальной или субфебрильной температуре тела. Мокрота имеет неприятный запах, выделяется в небольшом количестве. Нередки кровохарканья.
Рентгенологическая картина сифилиса легких многообразна. Признаки сифилиса: наличие грубых тяжистых теней; петлистый рисунок, соответствующий бронхоэктазам; ограниченные, не очень интенсивные очаговые затемнения при гуммах и более выраженные — при пневмониях. Характерны расширения и уплотнения корня легкого, что указывает на наличие фиброза. Выраженные изменения в легких (фиброз, полости и др.), обнаруженные при рентгенографии, часто находятся в явном противоречии с общим удовлетворительным состоянием больного.
Окончательный диагноз устанавливают на основании данных серологического исследования крови (резко положительной реакции Вас-сермана). В случае затруднений диагностики серонегативного сифилиса применяют специфическую терапию (ex juvantibus), которая дает быстрый терапевтический эффект.
Лечение. Обычно проводят консервативное лечение. Хирургическое вмешательство показано при необратимых последствиях сифилиса: стойких рубцовых изменениях бронхов с образованием ателектазов или стенозов бронхов, бронхоэктазов.
Грибковые заболевания легких (микозы). Заболевания этой группы относительно редки и возникают преимущественно у пациентов с резко сниженными защитными реакциями организма (СПИД, раковая кахексия, длительное лечение антибиотиками широкого спектра действия). Грибковая инфекция распространяется гематогенным путем в результате активизации сапрофитной и другой так называемой оппортунистической микрофлоры полости рта и слизистых оболочек. Наиболее частыми возбудителями являются грибы (Candida albicans, Aspergillus fumigatus, Blastomyces и др.). В легких возникают гнойный, казеозный, обызвествленный или гранулематозный одиночный или множественные очаги поражения.
Клиническая картина и диагностика. Заболевание часто имеет хроническое течение. Больные отмечают кашель с мокротой, общую слабость. При рентгенологическом исследовании обнаруживают резко отграниченные негомогенные округлые тени. Диагноз уточняют при обнаружении паразитических грибов в мокроте, а также при иммунологическом и серологическом исследовании. Заболевание следует дифференцировать от других процессов, выявляемых при рентгенологическом исследовании в виде шаровидных теней.
Лечение. Применяют противогрибковые препараты. При неэффективности консервативного лечения выполняют оперативное вмешательство.
Актиномикоз легких может быть вызван лучистым грибом Actinomyces bostroem, который попадает в дыхательные пути при жевании колосков злаков. Однако чаще возбудителем заболевания является анаэробный Actinomyces Wolf—Israel, который сапрофитирует в полости рта у корней зубов, в кариозных зубах и отсюда попадает в дыхательные пути. Более частым считается распространение акти-номикоза в легкие из брюшной полости через диафрагму или пищевод, глотку и миндалины. Актиномикоз легких составляет 1—2% всех хронических гнойных заболеваний легких (по некоторым данным, 15-20%).
У части больных начало заболевания связывают с травмой грудной клетки или образованием воспалительного процесса в легких, что препятствует выведению имеющихся в дыхательных путях актиноми-цет.
Патологоанатомическая картина. Очаги актиномикоза представляют собой слившиеся гранулемы, которые развиваются вокруг гриба, внедрившегося в легочную ткань. Образование гранулемы сопровождается мощным развитием фиброзной ткани, вследствие чего актиномикотический очаг образует очень плотный и резко болезненный (при прорастании грудной стенки и кожных покровов) инфильтрат. Среди плотной рубцовой ткани в нем расположены очаги гнойного расплавления, содержащие друзы актиномицет.
Клиническая картина и диагностика. Больных беспокоят мучительный кашель со скудной мокротой, кровохарканье, невралгические боли в плече и лопатке, иногда наличие «огневой болезненности» на ограниченном участке грудной клетки соответственно месту поражения легкого. Кашель со зловонной обильной мокротой наблюдается редко. При осмотре иногда выявляют отставание пораженной стороны при дыхании, плотный багрово-синюшный болезненный инфильтрат в тканях грудной стенки.
Рентгенологическая картина в начальных стадиях поражения мало характерна и может трактоваться как абсцесс или хроническая пневмония, особенно когда актиномикоз развивается на фоне этих заболеваний. Однако наличие интерстициального процесса с грубой пет-листостью, исходящей из корня легкого или средостения, вовлечение в процесс и резкое утолщение костальной или медиастинальной плевры, малые изменения со стороны бронхиального дерева в сочетании с длительным течением заболевания, изменение ребер в области инфильтрации должны заставить врача предположить наличие актиномикоза легких и провести целенаправленный диагностический поиск.
Диагноз подтверждается при обнаружении друз и мицелия гриба в комочках из мокроты и крошковатых массах, выскобленных из свищей в случае их образования.
Лечение. Обычно применяют консервативную терапию: повторные курсы применения актинолизата, больших доз пенициллина или сульфадимезина; необходимы также повторные переливания крови, приемы препаратов железа и т. д.
Хирургическое лечение показано только при изолированных формах поражения, когда можно ограничиться резекцией части легкого. Иногда для уменьшения интоксикации следует прибегать к вскрытию гнойников.
Воспаление легких на фоне СПИДа
В последние годы в связи с быстрым распространением во всех странах СПИДа появились формы особенно тяжело протекающих пневмоний, нередко осложняющихся деструкцией легочной ткани, вовлечением в воспалительный процесс плевры. Наиболее часто эти пневмонии вызваны так называемой оппортунистической инфекцией — Pneumocytis carinii, грибами рода кандида и др.
Быстрое похудание больного, диарея, лимфаденопатия, анемия, симптомы поражения прямой кишки и ануса, характерные для СПИДа, дают возможность поставить диагноз, который подтверждается исследованием крови на ВИЧ.
Лечение. В связи с быстро наступающим летальным исходом и отсутствием до последнего времени специфической терапии лечение остается симптоматическим.
Бронхоэктатическая болезнь
Бронхоэктазами называют стойкие цилиндрические или мешковидные расширения просвета сегментарных и субсегментарных бронхов; обычно они локализуются в нижних долях легких.
Бронхоэктазы могут быть первичными, т. е. самостоятельным патологическим процессом (в этом случае говорят о бронхоэктатической болезни), или вторичными — при туберкулезе, опухолях, хронических абсцессах легких.
Бронхоэктазы могут быть врожденными и приобретенными.
Врожденные бронхоэктазы обусловлены эмбриональными пороками развития бронхов, например при кистах, сотовом легком. Обычно в таких случаях они сочетаются с другими пороками развития (например, синдром Картагенера , пороки развития позвонков и ребер, расширение пищевода и др.).
Приобретенные бронхоэктазы развиваются вследствие хронического нарушения оттока бронхиального секрета при стенозе мелких бронхов, возникающем в случае образования рубцовых изменений в стенке бронха, попадании инородных тел в просвет бронха, сдавлении бронха увеличенными лимфатическими узлами, опухолью. Это приводит к дилатации стенки бронха, нарушению целости его каркаса и в конечном итоге к необратимому расширению просвета бронха. У подавляющего большинства больных бронхоэктазы являются приобретенными, развившимися часто после перенесенной коревой пневмонии, коклюша, бронхита, аспирации инородных тел. Развитию бронхоэктазов способствуют также хронический бронхит, бронхопневмония, бронхиальная астма, муковисцидоз.
Этиология и патогенез. Развитию бронхоэктазов способствуют следующие факторы: 1) изменения эластических свойств стенки бронха врожденного или приобретенного характера; 2) закупорка просвета бронха опухолью, гнойной пробкой, инородным телом или вследствие отека слизистой оболочки; 3) повышение внутрибронхиального давления (например, при кашле).
В зависимости от преобладания того или иного фактора возникают бронхоэктазы, сочетающиеся с ателектазом части легкого или без него.
При закупорке бронха инородным телом или длительном нарушении проходимости его вследствие отека слизистой оболочки и т. д. развивается ателектаз доли или сегмента. При достаточной его продолжительности часть легкого сморщивается, нарастает отрицательное внут-риплевральное давление, что наряду с повышением внутрибронхиаль-ного давления может способствовать расширению концевых отделов бронхов. Таким образом развиваются бронхоэктазы, сочетающиеся с ателектазом легкого (ателектатические). Застой слизи в расширенных бронхах и развитие инфекции в свою очередь вызывают воспаление слизистой оболочки бронха и перибронхиальной ткани, метаплазию ворсинчатого эпителия бронхов в многослойный плоский, разрушение эластических элементов стенки бронхов. Вследствие этого функциональные вначале нарушения переходят в необратимые анатомические изменения (бронхоэктазы), нарастающие при каждом обострении заболевания.
Патологоанатомическая картина. Различают бронхоэктазы цилиндрические и мешотчатые; сочетающиеся с ателектазом (ателектатические) и без него.
К морфологическим особенностям ателектатических бронхоэктазов относится следующий признак: пораженная доля (или сегмент) значительно уменьшена в размерах, имеет более светлую розовую окраску по сравнению с другими отделами легкого, лишена угольного пигмента, что свидетельствует об отсутствии ее вентиляции. На разрезе видны резко расширенные приближенные друг к другу бронхи. При отсутствии ателектаза цвет и размеры пораженной доли не изменены. На разрезе видны нормально расположенные бронхи с цилиндрически или мешковидно расширенными концевыми отделами.
При микроскопическом исследовании обнаруживаются утолщенные стенки бронхов, инфильтрированные полиморфно-ядерными клетками с очагами разрастания фиброзной ткани и очагами отсутствия эластической. Стенки мешковидно расширенных бронхов покрыты плоским эпителием, который местами отсутствует и замещен грануляционной тканью, а кое-где имеются папилломатозные выросты эпителия.
Различают три стадии развития бронхоэктазов.
Стадия I: изменения ограничиваются расширением мелких бронхов (до диаметра 0,5—1,5 см), стенки бронхов выстланы цилиндрическим эпителием, полости расширенных бронхов наполнены слизью, нагноения нет.
Стадия II: присоединяются воспалительные изменения и нагноения в стенках бронхов. Расширенные бронхи содержат гной. Целостность эпителия нарушается, цилиндрический эпителий местами заменяется многослойным плоским. Кое-где он слущивается и в слизистой оболочке образуются изъязвления. В подслизистом слое развивается рубцовая соединительная ткань.
Стадия III: нагноительный процесс из бронхов переходит на окружающую легочную ткань с развитием пневмосклероза. Бронхи значительно расширены, в их утолщенных стенках имеются признаки некроза и воспаления с мощным развитием склероза перибронхиальной соединительной ткани. Полости расширенных бронхов заполнены гноем. В этой стадии отмечают значительные дистрофические изменения миокарда и паренхиматозных органов, обусловленные хронической гнойной интоксикацией.
Примерно у 30% больных, страдающих бронхоэктатической болезнью, имеет место двустороннее поражение легких.
Клиническая картина и диагностика. Для бронхоэктатической болезни характерно многолетнее течение с периодическими обострениями. В некоторых случаях больных многие годы беспокоит только кашель с постепенно увеличивающимся количеством мокроты. Однако у большей части больных периоды относительного благополучия сменяются периодами обострений, во время которых повышается температура тела, выделяется значительное количество мокроты (от 5 до 200—500 мл и более). Мокрота слизисто-гнойная или гнойная, при стоянии в сосуде разделяется на 3 слоя (нижний — гной, средний — серозная жидкость, верхний — слизь); нередко в мокроте видны прожилки крови. Примерно у 10% больных бывают легочные кровотечения. Источниками кровохарканья и кровотечений являются гипе-ремированная слизистая оболочка и аневризматические расширения сосудов в стенках расширенных бронхов.
Частыми симптомами обострения патологического процесса являются боли в груди, одышка.
Классическим признаком бронхоэктатической болезни считают пальцы в виде барабанных палочек и ногти в виде часовых стекол. Нередко этим изменениям сопутствуют ломящие боли в конечностях (синдром гипертрофической остеоартропатии, описанный Пьером Мари и Бамбергером).
При осмотре грудной клетки обнаруживают отставание при дыхании части грудной клетки, соответствующей области поражения легкого; особенно четко оно бывает выражено у больных с ателектатическими бронхоэктазами. При перкуссии в этой области легочный звук бывает укороченным или определяется тупость. Данные аускультации весьма разнообразны. Особенно много крупно- и среднепузырчатых влажных хрипов выслушивают обычно по утрам, до того, как больной откашляется. После откашливания большого количества мокроты нередко выслушиваются лишь сухие свистящие хрипы.
В период ремиссии данные исследования крови и мочи могут не отличаться от нормальных. В период обострений появляется лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличивается СОЭ. Тяжелые формы заболевания сопровождаются гипопротеинемией, гипо-альбуминемией; в моче появляются белок, цилиндры.
Рентгенологическое исследование и компьютерная томография значительно дополняют данные клинического и лабораторного исследования. Изменения резче выражены при ателектатических бронхоэк-тазах: пораженный отдел легкого выявляется на рентгенограмме в виде треугольной тени с вершиной у корня легкого. Размер ее значительно меньше соответствующего отдела (доли, сегмента) легкого. При ателектазе нескольких сегментов появляются также смещение тени средостения в сторону ателектаза, подъем купола диафрагмы на стороне поражения. Иногда на рентгенограммах и особенно томограм-
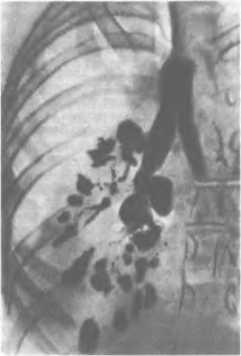
Рис. 17. Бронхоэктазы нижней доли правого легкого. Бронхо-грамма.
мах видны кольцевидные тени (просветы расширенных бронхов), тяжистый легочный рисунок, обусловленный имеющимся при бронхоэктазах перибронхитом.
Бронхография дает возможность точно охарактеризовать особенности патологического процесса и его распространенность. Брон-хоэктазы выявляются в виде множественных цилиндрических или мешотча-тых расширений бронхов с четкими контурами. В области расположения брон-хоэктазов мелкие разветвления бронхов и альвеолы контрастным веществом не заполняются. При ателектазе расширенные бронхи сближены между собой, в то время как при отсутствии ателектаза они занимают свое обычное положение (рис. 17).
Клиническая и рентгенологическая симптоматика бронхоэктатиче-ской болезни меняется в зависимости от стадии ее развития. Выделяют три стадии развития заболевания, соответствующие приведенным выше стадиям морфологических изменений в легких.
Стадия I — начальная. Отмечаются непостоянный кашель со сли-зисто-гнойной мокротой, редкие обострения заболевания с клинической картиной бронхопневмонии. При бронхографии выявляют цилиндрические бронхоэктазы в пределах одного легочного сегмента.
Стадия II — стадия нагноения бронхоэктазов. В свою очередь она может быть подразделена на два периода: Па, при котором заболевание клинически проявляется гнойным бронхитом с обострениями в виде бронхопневмоний, и Нб, когда заболевание сопровождается выраженными симптомами бронхоэктатической болезни (постоянный кашель с выделением гнойной мокроты от 100 до 200 мл/сут, нередки кровохарканья и кровотечения; обострения в виде бронхопневмоний 2—3 раза в год). Появляются гнойная интоксикация, дыхательная недостаточность. При рентгенологическом исследовании выявляют распространенное поражение (1—2 доли), участки фиброза легочной ткани, в периоды обострения — фокусы пневмонии.
Стадия III — стадия деструкции — также может быть подразделена на два периода: Ша — тяжелое течение заболевания с выраженной гнойной интоксикацией (выделение гнойной мокроты до 500— 600 мл/сут; частые кровохарканья, легочные кровотечения; частично обратимые нарушения функции печени и почек); рентгенологически выявляют множество мешотчатых бронхоэктазов, распространенный пневмосклероз, смещение средостения в сторону пораженного легкого; в стадии Шб к перечисленным симптомам Ша стадии присоединяются тяжелые расстройства сердечной деятельности, дыхательная недостаточность, необратимые дистрофические изменения печени и почек.
У больных бронхоэктатической болезнью во II стадии развития трудоспособность резко снижена, в III стадии больные нетрудоспособны, часто тягостны для окружающих вследствие неприятного запаха выдыхаемого ими воздуха и выделения большого количества мокроты.
Наиболее частыми осложнениями бронхоэктатической болезни являются повторные кровотечения, эмпиема плевры, спонтанный пневмоторакс, абсцессы и гангрена легких, абсцессы головного мозга, менингит.
Дифференциальная диагностика. Бронхоэктатическую болезнь следует дифференцировать от абсцесса (абсцессов) легкого; центральной карциномы легкого, при которой бронхоэктазы могут быть следствием закупорки бронха опухолью; туберкулеза легких. От последнего ее отличают значительно большая длительность заболевания с характерными обострениями, большое количество мокроты, отсутствие в ней микобактерии туберкулеза, более частая нижнедолевая локализация процесса, относительно удовлетворительное состояние больных при распространенном поражении легких.
Лечение. Консервативное лечение показано больным в I стадии заболевания, а также больным, которым хирургическое лечение противопоказано. Его проводят по изложенным выше принципам лечения острых гнойных заболеваний легких. Больному необходимо обеспечить должный санитарно-гигиенический режим, богатое белками высококалорийное питание, введение антибактериальных препаратов в соответствии с чувствительностью микрофлоры; создание оптимальных условий дренирования пораженных отделов легких. Эти же мероприятия служат целям подготовки больного к операции.
Хирургическое лечение показано больным во II—III стадиях заболевания при отсутствии противопоказаний, обусловленных сопутствующими заболеваниями. При Шб стадии радикальная операция невыполнима из-за распространенности процесса и необратимых нарушений функции внутренних органов.
Операция заключается в удалении пораженной части легкого. Выполняют сегментэктомию, лобэктомию, билобэктомию, пневмонэкто-мию. При ограниченных двусторонних поражениях возможны двусторонние резекции легких. Их выполняют одномоментно или последовательно сначала на одной, затем на другой стороне, начиная с легкого, в котором изменения наиболее выражены. При определении объема операции необходимо помнить о частом сочетании поражения брон-хоэктазами нижней доли с поражением язычкового сегмента (слева) и средней доли (справа).
Особенности операций при бронхоэктатической болезни те же, что и при других гнойных заболеваниях легких. После операции даже при большом объеме удаляемой части легкого (или легких) у молодых людей быстро улучшается состояние и восстанавливается трудоспособность. Поэтому целесообразно оперировать больных в возрасте до 45 лет.
КИСТЫ ЛЕГКИХ
Различают врожденные (см. «Пороки развития») и приобретенные, солитарные и множественные кисты.
Приобретенные кисты — тонкостенные воздушные полости, располагающиеся непосредственно под висцеральной плеврой (буллезные легкие) или в междолевой борозде.
Приобретенные кисты следует отличать от остаточных полостей в легких, образующихся после абсцесса, распада туберкулемы и других деструктивных процессов. Кисты образуются вследствие разрыва альвеол непосредственно под плеврой без ее повреждения. Оболочка кисты состоит из фиброзной соединительной ткани и альвеолярного эпителия. Элементов, составляющих стенку бронха (хрящ, мышечные волокна и т. д.), оболочка кисты не содержит. Кисты могут быть полностью замкнутыми, заполненными отделяемым слизистых желез, однако чаще имеют сообщение с бронхиальным деревом.
Клиническая картина и диагностика. Неосложненные кисты чаще протекают бессимптомно. Лишь гигантские воздушные кисты обычно обусловливают боли в груди, кашель, иногда одышку, изредка дисфагию.
Клинические проявления возникают при следующих осложнениях: 1) разрыве кисты (развивается спонтанный пневмоторакс); 2) нарушениях проходимости открывающегося в полость кисты бронха (скопление жидкости или гноя). Нередко при этом возникает клапанный механизм, вследствие которого воздух поступает в кисту, но обратно полностью не выходит. В полости кисты и плевральной полости нарастает положительное давление, как при клапанном пневмотораксе. Киста быстро увеличивается, здоровая ткань легкого сдавливается, средостение смещается в здоровую сторону, нарушаются дыхание и сердечная деятельность. Возникает необходимость в срочной медицинской помощи; 3) при инфицировании кисты. У больного повышается температура тела, появляются боли в груди, кашель со слизистой или слизисто-гнойной мокротой, нередко кровохарканье.
Солитарная киста неосложненная при рентгенологическом исследовании имеет вид тонкостенной полости, содержащей воздух или некоторое количество жидкости.
При поликистозе имеются множественные мелкие воздушные кисты, по своей структуре напоминающие пчелиные соты. В окружающей легочной ткани, как правило, нет инфильтративных и фиброзных изменений. Бели киста полностью заполнена жидкостью, то на рентгеноскопии она дает шаровидную тень, которую с помощью других методов исследования (компьютерная и рентгенотомография) необхо-
димо дифференцировать от опухолей. При компьютерной томографии выявляется округлое образование, плотность которого характерна для жидкости.
Инфицированная киста характеризуется воспалительной инфильтрацией легочной ткаии вокруг нее, в ранее «сухих» полостях появляется жидкое содержимое, образующее уровни.
Лечение. Операция показана при осложненных кистах. При остро развившемся напряженном пневмотораксе или резком и быстром увеличении полости кисты показано срочное дренирование плевральной полости с последующей постоянной аспирацией воздуха. Если не удается достигнуть расправления легкого в течение 2—3 дней, целесообразно произвести торакотомию и устранить источник поступления воздуха в плевральную полость. Это может быть достигнуто обшиванием и перевязкой бронха, открывающегося в кисту, резекцией кисты или части легкого.
При нагноении солитарной кисты иссекают кисту с максимальным щажением непораженной легочной ткани. Такую же операцию выполняют при гигантских кистах. При инфицировании множественных кист единственным радикальным методом, ведущим к излечению, является резекция пораженной части легкого.
При противопоказаниях к радикальной операции проводят лечение по общим принципам терапии гнойных заболеваний легких.
эхинококкоз ЛЕГКИХ
Эхинококкоз легких представляет собой кистозную стадию развития ленточной глисты (Echinococcus granulosus); окончательным хозяином являются домашние (собаки, кошки) и дикие (лисы, песцы) животные. Промежуточным хозяином, т. е. носителем пузырной стадии эхинококка, служат крупный и мелкий рогатый скот, свиньи, кролики, обезьяны и человек (см. «Эхинококкоз печени»).
Гидатидный эхинококкоз. Эхинококкоз легкого встречается в виде гидатидной (однокамерной) формы. По частоте поражения легкие занимают второе место (15—20%) после поражения печени (80%).
Клиническая картина и диагностика. Обычно различают три стадии развития заболевания.
Стадия I — бессимптомная — может тянуться многие годы с момента зара.кения. Эхинококковая киста растет медленно, не причиняя расстройств. Заболевание обнаруживают случайно при рентгенологическом исследовании.
Стадия II — стадия клинических проявлений: больных беспокоят тупые боли в груди, одышка, кашель. Симптомы развиваются при значительных размерах кисты.
Стадия III — стадия развития осложнений: отмечаются инфицирование и нагноение эхинококковой кисты, прорыв ее в бронх, плевру, брюшную полость, желчные пути, полость перикарда. При прорыве нагноившейся кисты в бронхи откашливаются гнойное содержимое, обрывки хитиновой оболочки кисты, сколексов (мелких дочерних пузырей). Попадание в бронхи эхинококковой жидкости, оболочек пу-
зырей и мелких дочерних кист может вызвать асфиксию. Это сопровождается тяжелым анафилактическим шоком вследствие воздействия на рецепторный аппарат и всасывания токсичной эхинококковой жидкости. Нередко появляются уртикарные высыпания на коже. Излившаяся из полости кисты жидкость содержит сколексы, которые могут вызвать обсеменение плевры и появление новых пузырей.
При эхинококкозе легких нередко отмечается повышение температуры тела, обусловленное перифокальным воспалением. При нагноении кисты температура тела повышается до 38—39 °С и держится на протяжении длительного времени.
При осмотре грудной клетки иногда определяют ее выбухание на стороне поражения, расширение межреберных промежутков. В области прилежания эхинококкового пузыря выявляют притупление перкуторного звука. Аускультативные данные весьма разнообразны: при пери-фокальном воспалении выслушиваются хрипы; при наличии опорожнившейся полости и заполнении ее воздухом — бронхиальное, иногда амфорическое дыхание. Кисты, расположенные у корня легкого, а также кисты небольших размеров не сопровождаются указанными симптомами. При рентгенологическом исследовании в легком обнаруживают одну или несколько гомогенных теней округлой или овальной формы с ровными четкими контурами. Иногда определяют обызвествление фиброзной капсулы. Вследствие перифокального воспаления контуры тени кисты становятся менее четкими, сдавление прилежащих бронхов большой кистой может вызвать ателектаз легочной ткани.
При гибели паразита и частичном всасывании жидкости между хитиновой оболочкой и фиброзной капсулой образуется свободное пространство, которое при рентгенографии выявляется в виде серпа воздуха (симптом отслоения). При бронхографии это пространство заполняется контрастным веществом (феномен субкапсулярного контрастирования).
При прорыве эхинококка в бронх рентгенологическая картина аналогична картине, наблюдаемой при абсцессе легкого: выявляется полость с ровными внутренними стенками и уровнем жидкости.
Клинический анализ крови выявляет эозинофилию, при нагноении кисты — увеличение СОЭ, лейкоцитоз.
Постановке диагноза в значительной мере (более чем у 75% больных) помогает анафилактическая проба Касони (Каццони), при которой в толщу кожи предплечья вводят 0,1 мл стерильной эхинококковой жидкости (антигена), а в кожу другого предплечья (для контроля) — такое же количество изотонического раствора натрия хлорида. У больного эхинококкозом через /г—3 ч вокруг места введения эхинококковой жидкости появляются гиперемия, отек и кожный зуд, которые держатся от нескольких часов до 1—2 сут. В последние годы обычно используют реакцию латекс-агглютинации, определение титра антител, реакцию связывания комплемента по Вейнбергу.
Сочетание округлой формы тени с ровными контурами в легком на рентгеновском снимке или компьютерной томограмме с положительными пробами Касони и др. дает возможность точно диагностировать заболевание.
Эхинококковую кисту следует дифференцировать от туберкулемы, периферической карциномы и других заболеваний, при которых выявляются шаровидные тени в легких. При подозрении на эхинококкоз округлую шаровидную тень в легком не следует пунктировать из-за возможности разрыва кисты, опасности попадания эхинококковой жидкости в плевру с развитием тяжелой анафилактоидной реакции и обсеменением сколексами.
Лечение. Для удаления эхинококковой кисты применяют только хирургическое лечение.
Эхинококкэктомия. Кисту пунктируют толстой иглой, отсасывают содержимое, рассекают фиброзную капсулу и удаляют хитиновую оболочку с ее содержимым. Полость кисты протирают 20% раствором хлорида натрия, 76% спиртом, тщательно ушивают отверстия открывающихся в нее бронхиальных свищей, иссекают избыток фиброзной капсулы и ушивают образовавшуюся полость. При глубоких полостях, когда ушивание трудновыполнимо и резко деформирует легкое, целесообразнее максимально иссечь фиброзную капсулу и обшить ее края отдельными гемостатическими швами. После этого, повышая давление в системе наркозного аппарата, легкое раздувают до тех пор, пока оно не приходит в соприкосновение с париетальной плеврой.
Идеальная эхинококкэктомия (энуклеация кисты). Удаляют эхинококковую кисту без нарушения целости хитиновой оболочки. После отгораживания кисты влажными марлевыми салфетками достаточно широко рассекают фиброзную оболочку (при необходимости и ткань легкого над ней). Легкое раздувают, при этом эхинококковая киста выдавливается неповрежденной через разрез в фиброзной капсуле. Затем бронхиальные свищи и образовавшуюся полость в легком тщательно ушивают. Идеальная эхинококкэктомия выполнима при небольших эхинококковых кистах и отсутствии перифокального воспаления.
Перицистэктомия (радикальная эхинококкэктомия) — удаление паразита вместе с фиброзной капсулой.
Резекция легкого. Производят операцию по строго ограниченным показаниям, главным образом при обширных вторичных воспалительных процессах или сочетании эхинококкоза с другими заболеваниями, требующими резекции легкого. При двусторонних поражениях операцию на втором легком выполняют через 2—3 мес после первой. Летальность после операций составляет 0,5—1,0%, рецидивы наблюдаются примерно у 1% оперированных.
Альвеококкоз (альвеолярный эхинококк легких) . У людей встречается очень редко, обычно в результате прорастания альвеококка печени через диафрагму и плевру в легкое. Течение более тяжелое и быстрое, чем при однокамерном эхинококке.
Диагноз устанавливают при тщательном исследовании печени (см. «Заболевания печени») и легкого.
Лечение. Применяют только оперативное вмешательство — резекцию пораженных отделов легкого и печени, если позволяет рас-пространенность поражения.
БРОНХИАЛЬНАЯ АСТМА
Бронхиальная астма характеризуется повторными приступами экспираторной одышки вследствие нарушения бронхиальной проходимости. Применение современного комплекса лечебных мероприятий в большинстве случаев дает возможность купировать приступы, поддерживать удовлетворительное состояние больных. У лиц молодого возраста бронхиальная астма нередко принимает тяжелое течение, при котором в 5—15% наблюдений заболевание быстро завершается летальным исходом. В значительной мере он связан с поздней и неполной диагностикой, длительным применением неэффективных методов лечения, побочным действием лекарственных препаратов. Поэтому каждый больной бронхиальной астмой, не поддающейся консервативному лечению, подлежит консультации торакального хирурга для определения показаний к хирургическому вмешательству.
Различают следующие формы бронхиальной астмы, при которых возникают показания к операции.
1. Неинфекционно-аллергическая, вызываемая иеинфекционными аллергенами.
2. Атоническая, т. е. неинфекционно-аллергическая с образованием реагинов — аллергических антител, принимающих участие в развитии анафилаксии и атопии.
3. Инфекционно-аллергическая, вызываемая инфекционными ал- лергенами, образующимися в очаге воспаления, существующем в ор- ганизме (хронический абсцесс легкого, бронхоэктазы, хроническая пневмония, синусит, хронический остеомиелит и др.).
Установление формы бронхиальной астмы, определение показаний к операции и ее характера требуют тщательного обследования больного. Помимо общеклинического исследования с целью установления возможного очага воспаления в организме, проводят специальные аллер-гологические, иммунологические, гормональные, микробиологические и функциональные исследования.
Лечение. В зависимости от установленной формы бронхиальной астмы применяют следующие виды хирургического лечения.
Гломэктомия и денервация синокэротидной зоны. Циркулирующие в крови антигены и биологически активные вещества воздействуют в сенсибилизированном организме на хеморецепторный аппарат сонного гломуса (glomus caroticus) и сонного синуса (sinus caroticus), расположенный в области бифуркации общей сонной артерии, и формируют поток патологических импульсов. Этот поток по синусной ветви язы-коглоточного нерва и ветвям блуждающего нерва достигает их ядер и повышает их тонус. Гипертонус блуждающего нерва (эфферентный путь рефлекторной дуги) приводит у больных бронхиальной астмой к спазму и гиперсекреции слизистой оболочки бронхов. Гломэктомия и денервация синокаротидной зоны прерывают рефлекторный путь и уменьшают эти явления, снимают чрезмерное возбуждение дыхательного центра, нормализуют внешнее дыхание.
Эта операция может быть рекомендована больным атопической формой бронхиальной астмы с дефицитом Т-лимфоцитов-супрессоров. При атопической форме проведение специфической гипосенсибилизации невозможно, так как даже введение минимального количества аллергена, необходимого для уточнения провоцирующего агента, вызывает обострение заболевания и приступы удушья. Эта операция показана также больным с инфекционно-аллергической формой бронхиальной астмы.
Денервация легкого. На определенном этапе формирования и развития бронхиальной астмы ведущее значение приобретает нарушение функции вегетативной нервной системы: блокада Р -адренорецепторов и стимуляция адренергических рецепторов. В результате образуются патологические рефлекторные связи между легким и вегетативными центрами, которые усугубляются имеющимися дистрофическими изменениями в бронхах, легочной ткани и иннервирующих их нервных образованиях. Денервация легкого при бронхиальной астме прерывает одно из звеньев имеющегося порочного круга. Таким образом восстанавливается нарушенное равновесие вегетативной иннервации органов дыхания.
Денервация легкого может быть выполнена открытым методом — путем торакотомии, при которой пересекают веточки блуждающего нерва, идущие к легкому, и иссекают симпатические ганглии (со второго по пятый).
Операцию можно выполнить по «закрытой» методике (эндоскопическая денервация). При выполнении операции справа диатермокоа-гулятором пересекают блуждающий нерв на расстоянии 2—3 см выше непарной вены, а затем коагулируют симпатические ганглии на уровне III—IV—V ребер. При выполнении операции слева выполняют только симпатэктомию на том же уровне.
Показания к денервации легкого: инфекционно-аллергическая форма бронхиальной астмы с выраженной блокадой р -адренорецепторов (особенно с извращенной реакцией на адреномиметические вещества); выраженная глюкокортикоидная недостаточность и тяжелое течение бронхиальной астмы; неэффективность ранее выполненной операции денервации синокаротидной зоны и гломэктомии.
Резекция легкого в сочетании с его денервацией. Во время операции удаляют очаг воспаления, являющийся постоянным источником ауто-сенсибилизации, и прерывают патологическую рефлекторную дугу, образовавшуюся в процессе заболевания. Объем резекции легкого определяется локализацией патологического очага.
Другие хирургические вмешательства применяют для ликвидации иных возможных очагов аутосенсибилизации. К ним относятся операции на околоносовых пазухах, тонзиллэктомия и др.
Противопоказаниями к операции являются распространенные органические поражения бронхолегочной системы (диффузный пневмо-склероз, эмфизема легких); острые воспалительные заболевания бронхов и легких; тяжелые органические поражения сердца, печени, почек и других органов.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЛЕГКИХ
Доброкачественные опухоли легких наблюдаются в 10—12 раз реже злокачественных.
Патологоанатомическая картина. Доброкачественные опухоли легких могут развиваться из эпителия бронхов (папилломы, аденомы, цилиндромы, карциноид, полипы); мезодермальной ткани (фибромы, лейомиомы, хондромы, гемангиомы, лимфангиомы, невро-генные опухоли); эмбриональных зачатков — врожденные опухоли (гамартома, тератома).
Некоторые из указанных опухолей, расцениваемые при гистологическом исследовании как доброкачественные, склонны к метастазиро-ванию. К таким опухолям относится карциноид и цилиндрома, реже аденома. Наиболее часто встречаются аденомы бронхов и гамартомы.
По локализации опухоли могут быть центральными и периферическими. Центральные опухоли исходят из крупных бронхов (I, II и III порядков), могут расти эндобронхиально (в просвет бронха) или перибронхиально; иногда наблюдается смешанный характер роста.
Периферические опухоли развиваются из стенок более мелких бронхов и окружающих их тканей.
Клиническая картина и диагностика. Клинические симптомы заболевания зависят от локализации и размеров опухоли, их гормональной активности (при карциноиде происходит выброс биологически активных веществ, вызывающий приступ покраснения).
Центральные эндобронхиальные опухоли (обычно аденомы) часто растут из более мелкого бронха в просвет более крупного, вызывая ателектаз доли или всего легкого. Заболевание развивается медленно. Вначале появляется преходящая частичная обтурация бронха, сопровождающаяся обтурационной экспираторной эмфиземой или гиповен-тиляцией части легкого.
Развитие инфекций в бронхиальном дереве обусловливает периодические повышения температуры тела, кашель, что обычно расценивается как бронхопневмония. При восстановлении проходимости бронха и ликвидации инфекции нередко на несколько месяцев исчезают клинические симптомы заболевания.
Постоянное нарушение бронхиальной проходимости приводит к формированию постстенотических бронхоэктазов и гнойников в легочной ткани. В дальнейшем наступает полная обтурация бронха с развитием ателектаза доли или всего легкого.
При физикальном исследовании выявляют укорочение перкуторного звука над областью ателектаза, ослабление или отсутствие дыхания, голосового дрожания. При рентгенологическом исследовании определяют гиповентиляцию или ателектаз доли либо всего легкого. На томограмме видна культя крупного бронха. При бронхоскопии обнаруживают опухоль с гладкой поверхностью, обтурирующую просвет бронха. Биопсия опухоли позволяет установить окончательный диагноз.
Центральные перибронхиальные опухоли растут медленно, полная обтурация бронха наступает редко. Симптомы заболевания развиваются также медленно. Характер опухоли оценивают только во время операции, которая чаще завершается резекцией доли или легкого.
Периферические опухоли часто развиваются бессимптомно и могут быть выявлены случайно при рентгенологическом исследовании.
В случае аррозии сосуда появляется кровохарканье. Опухоль больших размеров, достигая грудной стенки или диафрагмы, может вызывать боли в груди, затруднение дыхания; при локализации опухоли в медиальных отделах легкого возникают боли в области сердца. При сдавлении крупного бронха отмечается так называемая централизация периферической опухоли. Клиническая картина в этих случаях схожа с клинической картиной центральной опухоли.
При рентгенологическом исследовании выявляются характерные признаки периферической опухоли: округлая форма, ровные контуры тени. Наличие в опухоли известковых включений не является пато-гномоничным, так как они могут быть при туберкулеме, периферической карциноме, эхинококке. Ангиопульмонография позволяет отдифференцировать доброкачественную опухоль, когда сосуды огибают образование в легком, от злокачественной опухоли, при которой наблюдается ампутация сосудов, подходящих к ней. При бронхоскопии выявляют косвенные признаки периферической опухоли — смещение бронхиальных ветвей, изменение угла их отхождения, иногда сужение просвета за счет внешнего сдавления.
Окончательный диагноз может быть поставлен при пункционной биопсии, которую проводят под контролем компьютерной томографии или ультразвукового сканирования.
В тех случаях, когда специальные методы исследования не дают возможности поставить диагноз, выполняют торакотомию и производят биопсию.
Лечение. Центральные опухоли не рекомендуется удалять через бронхоскоп из-за опасности развития кровотечения и асфиксии. Радикальным методом лечения является резекция бронха. Вопрос об удалении части легкого, находящейся в состоянии ателектаза, решают в зависимости от характера имеющихся в ней изменений. При наличии постстенотических гнойников, бронхоэктазов, при фиброзе легочной ткани показана резекция легкого.
Периферические опухоли удаляют путем энуклеации. Применяют также краевую или сегментарную резекцию легкого, лобэктомию.
РАК ЛЕГКИХ
Заболеваемость раком легких в последние десятилетия резко возросла и продолжает расти в большинстве стран. В нашей стране рак легких занимает первое место среди опухолей у мужчин. Число вновь диагностируемых случаев рака легких в год составляет около 100 ООО. Стандартизованный показатель заболеваемости в разных регионах страны составляет в среднем у мужчин 68 человек, у женщин — 8,2 на 100 ООО жителей; 25% больных заболевают в возрасте 40—50 лет, 50% — старше 50—60 лет.
Этиология. Основными факторами, способствующими развитию рака легких, являются вдыхание ингаляционных онкогенных веществ (канцерогенов), особенно дыма сигарет. В табачном дыме и смоле с помощью спектрального анализа выявлено около 50 онкогенных веществ. Наиболее вредными из них являются бензпирен и радиоактивный изотоп полонии ( Ро) с длительным периодом полураспада. Задерживаясь в организме, они воздействуют на ДНК клеток тканей бронхов и легких, вызывают мутагенные изменения и превращение нормальных клеток в раковые. Синергическое действие ряда канцерогенов табака приводит к развитию рака. Хронический бронхит у курильщиков способствует метаплазии мерцательного эпителия бронхов и последующему его злокачественному перерождению.
К веществам, несомненно оказывающим канцерогенное действие, помимо продуктов сгорания сигарет, относят соединения, образующиеся при сгорании нефти и ее производных; руды, содержащие радиоактивные вещества, кобальт, никель, асбест, мышьяк. У лиц, длительно и много курящих (более 1 пачки сигарет в день), рак легких развивается в 10,8 раза чаще, чем у некурящих.
Патологоанатомическая картина. Рак легких более чем в 95% наблюдений развивается из эпителия бронхов и бронхиальных желез, поэтому более правильно говорить о раке бронхов. По локализации раки легких делят на центральные (исходящие из главного, долевого или сегментарного бронхов) и периферические (исходящие из более мелких бронхов).
Около 60% раков локализуется в верхних отделах легких. Чаще наблюдается центральный рак.
Центральные (прикорневые) раки подразделяют на эндобронхиаль-ные (экзофитный и эндофитный) и перибронхиальный (узловой, разветвленный).
Периферический рак имеет 4 формы: внутридолевой узел; субплевральные опухоли (в том числе рак верхушки легкого, или рак Пан-коста); полостная форма; милиарная и диффузная формы. Кроме того, выделяют так называемый медиастинальный рак, характеризующийся быстрым метастазированием опухоли в лимфатические узлы средостения при наличии маленькой опухоли в легком. В зависимости от гистологической структуры по рекомендации ВОЗ с некоторыми изменениями Н. А. Краевского (1982) различают следующие виды рака.
