
- •III степень — железа заметна при осмотре, изменяет контур шеи, придавая ей
- •1. Эпителиальные опухоли:
- •2. Неэпителиальные опухоли:
- •3. Разные опухоли (злокачественная лимфома, карциносаркома, тератома). Злока- чественная гемангаоэндотелиома.
- •I стадия (то—t1 n0 мо) — опухоль диаметром 3 см, располагающаяся в толще ткани молочной железы, ие переходящая на окружающую жировую клетчатку и кожные покровы.
- •11А стадия (Tl—2n0m0) — опухоль диаметром 3—5 см, переходящая на окружащую клетчатку, с наличием кожных симптомов.
- •116 Стадия (Tl—2n1m0) — опухоль того же размера и вида или меньших размеров, но с наличием метастазов в подмышечных лимфатических узлах.
- •IV стадия (любое сочетание т и n при наличии Ml) — распространенное поражение молочной железы с диссеминацией по коже или обширным изъязвлением; опухоль с отдаленными метастазами.
- •1. Плоскоклеточный (эпидермоидный) рак:
- •4. Крупноклеточный рак: а) светлоклеточный.
- •I. По характеру экссудата: а) гнойные; б) гнилостные.
- •1. Зона кардиальных желез, выделяющих слизь.
- •3. Зона антральных желез, выделяющих растворимую слизь с рН, • близким к рН внеклеточной жидкости, и эндокринных g-клеток, вырабатывающих гормон гастрин.
- •1. Аденокарциномы: папиллярные, тубулярные муцинозные (слизистые), перстне- видно-клеточные.
- •I бассейн собирает лимфу от пилороантрального отдела, прилежащего к большой кривизне;
- •II бассейн собирает лимфу от пилороантрального отдела, прилежащего к малой кривизне, и от части тела желудка;
- •III бассейн (самый большой) собирает лимфу от тела желудка и малой кривизны, прилегающих отделов передней и задней стенок, кардии, медиальной части свода и абдоминального отдела пищевода;
- •IV бассейн собирает лимфу от вертикальной части большой кривизны желудка, прилегающих к ней передней и задней стенок, значительной части свода желудка.
- •I. Острый парапроктит.
- •II. Хронический парапроктит (свищи прямой кишки).
- •I. По локализации: в анальном отделе кишки (10%), нижнеампулярном, средне- ампулярном и верхиеампулярном отделах (60%), ректосигмоидном отделе (30%).
- •II. По типу роста: эндофитный (30%), экзофитный (20%), смешанный (50%).
- •III. По гистологическому строению: аденокарцинома, слизистый, солидный, пло- скоклеточный, недифференцированный, фиброзный рак.
- •IV. По стадии процесса: (от I до IV) или распространенности заболевания (тхм).
- •1900 Г. Австрийский иммунолог Landsteiner открыл группы крови аво.
- •Ордена Трудового Красного Знамени издательство "Медицина" 101000, Москва, Петровернгский пер., 6/8
- •150049, Ярославль, ул. Свободы, 97.
- •Isbn 5-2aS-0dRaD-m
Хирургические болезни
Под редакцией М.И.КуЗИНа
Учебная литература для студентов медицинских вузов
ББК 54.5 Х50
УДК 617-089(075.8)
М. И. КУЗИН, О. С. ШКРОБ, Н. М. КУЗИН, М. А. ЧИСТОВА, Л. В. УСПЕНСКИЙ, О. П. КУРГУЗОВ, Л. П. ЧИСТОВ, А. М. КУЛАКОВА, П. М. ПОСТОЛОВ, П. С ВЕТШЕВ, А Н. КАЙДАШ, В. В. СЕРГЕЕВ, В. А. ГОЛУБКОВ
Хирургические болезни:
Х50 Учебник. М. И. Кузин, О. С. Шкроб, Н. М. Кузин и др.; Под ред. М. И. Кузина. — 2-е изд., перераб. и доп. — М.: Медицина, - 640 с: ил. - ISBN 5-225-00920-4
Во втором издании учебника (первое вышло в 1986 г.) изложены основные разделы частной хирургии, на современном уровне освещены вопросы диагностики и лечения распространенных хирургических заболеваний. Введены главы, посвященные проблемам трансплантации органов, а также лечению тромбоэмболии легочной артерии, нарушений ритма сердечной деятельности.
ББК 54.5
ISBN 5-225-00920-4
© Издательство "Медицина", 1986 © Коллектив авторов, 1995
ПРЕДИСЛОВИЕ
Учебник «Хирургические болезни», первое издание которого вышло в 1986 г., получил одобрение как преподавателей, так и студентов. Второе издание соответствует программе и квалификационной характеристике по разделу «хирургические болезни». Как и в первом издании, в учебник не включены те разделы хирургии, которые студенты изучают на кафедрах стоматологии, неврологии и нейрохирургии, урологии, ортопедии и травматологии и др.
Каждый раздел содержит краткий анатомо-физиологи-ческий очерк, описание методик исследования больных, краткие сведения о современных инструментальных методах — лабораторных, электрофизиологических, эндоскопических, ультразвуковых, томографических и т. п. Основной акцент при описании различных заболеваний сделан на диагностике и дифференциальной диагностике, выборе метода лечения. Учитывая тот факт, что техника операций была представлена в курсе топографической анатомии и оперативной хирургии, авторы не останавливались подробно на технике хирургических вмешательств. Тех, кто позднее будет специализироваться по хирургии, получат эти сведения в процессе прохождения субординатуры и интернатуры.
Второе издание учебника содержит ряд новых разделов, в частности, посвященных пересадке органов, тромбоэмболии легочной артерии, методам профилактики тромбоза глубоких вен нижних конечностей, антологическому исследованию. На современном уровне изложены вопросы патогенеза острого панкреатита и методов его лечения. Существенно дополнены разделы, касающиеся заболеваний щитовидной железы, рака молочной железы, желудочно-
кишечных кровотечений. Внесены коррективы в диагностику и лечение заболеваний с учетом новых достижений медицины.
Авторы считают целесообразным дать наиболее полные сведения об острых хирургических заболеваниях, своевременная диагностика и раннее лечение которых зависят от врача общего профиля (участкового терапевта или семейного врача), первым осматривающего больного.
ШЕЯ. ЩИТОВИДНАЯ ЖЕЛЕЗА И ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
ШЕЯ
Границы шеш верхняя — проходит от подбородка по нижнему краю нижней челюсти до височно-подчелюстного сустава через вершину сосцевидного отростка височной кости по верхней выйной линии к наружному выступу затылочной кости, нижняя — от яремной вырезки грудины по верхнему краю ключицы до вершины акромиона и далее к остистому отростку VII шейного позвонка, который легко пальпируется при наклоне головы.
Области шеш передняя, или шея в узком смысле, задняя — ныйная область. В передней области расположены гортань, переходящая в трахею, щитовидная железа м паращитовидные железы, которые прилежат к трахее спереди и с боков; позади гортани и трахеи находится глотка, продолжающаяся в пищевод. В задней области шеи наряду с шейным отделом позвоночника расположены прикрепляющиеся к нему мышцы с их сосудами и нервами. В переднебоковых отделах передней области шеи проходят сонные артерии, внутренние яремные и блуждающие нервы.
ПОРОКИ РАЗВИТИЯ
Кривошея (torticollis) — деформация шеи, характеризующаяся неправильным положением головы (ее отклонением от срединной линии тела). Гипопластическая кривошея обусловлена врожденной гипоплазией трапециевидной и грудиноключичной-сосцевидной мышцы. Мышечная кривошея обусловлена поражением мышц шеи — дисплазией или воспалительным процессом. Заболевание является наследственным; девочки поражаются чаще, чем мальчики. Если в течение первого года жизни спонтанного излечения не происходит, то нарушается рост и развитие лица на стороне поражения с асимметрией и деформацией его; деформируется череп, укорачиваются все мягкие ткани на пораженной стороне.
Дифференциальная диагностика. Мышечную кривошею следует отличать от спастической, возникающей вследствие клониче-ской и тонической контрактуры центрального генеза, а также от рубцовой (приобретенной) кривошеи, вызванной грубыми послеожо-говыми рубцами, воспалительным и ревматическим процессами, травмой и др.
Лечение. Производят возможно раннее пересечение укороченных мышц. Голову в правильном положении фиксируют гипсовой повязкой или специальным бандажем, систематически проводят лечебную гимнастику.
Срединные кисты и свищи шеи расположены по средней линии шеи или вблизи нее, возникают при незаращении щитовидно-язычного протока в процессе развития и опускания на шею зачатка щитовидной

железы. При неполном заращении щитовидно-язычного протока (ductus thyreoglossus) вследствие накопления секрета в имеющейся полости протока, выстланной эпителием (цилиндрическим, призматическим, реже плоскоклеточным), и кистозной трансформации эпителия образуются срединные кисты по ходу протока (рис. 1).
Клиническая картина и диагностика. Срединные кисты располагаются по средней линии шеи между слепым отверстием языка и перешейком щитовидной железы. Срединные кисты, расположенные ниже подъязычной кости, обычно фиксированы к ней. При сообщении щитовидно-язычного протока с полостью рта возможно инфицирование кист. При спонтанной перфорации инфицированной кисты образуются свищи. Киста растет медленно, имеет вид безболезненного округлого выпячивания, смещается при глотании вместе с трахеей. Кожа над ней не изменена, подвижна. Киста имеет гладкую поверхность, упругоэластическую консистенцию. Иногда удается определить плотный тяж, идущий от кисты к подъязычной кости. Размеры кисты могут периодически изменяться, если сохранено сообщение ее с полостью рта через щитовидно-язычный проток. В случае воспаления кисты появляется боль при глотании, возникает болезненный, без четких границ инфильтрат, при нагноении и расплавлении мягких тканей образуется свищ. Иногда он формируется после нерадикального удаления кисты, а также после вскрытия нагноившейся кисты.
К осложнениям кист относятся сдавление трахеи, злокачественное перерождение эпителия кисты у взрослых пациентов.
Дифференциальная диагностика. Срединные кисты шеи следует отличать от эктопически расположенной (не спустившейся на свое место) щитовидной железы, имеющей вид и консистенцию плотного узла. В этом случае необходимо проводить сцинтиграфию щитовидной железы, так как при отсутствии нормальной щитовидной железы удаление эктопированной железы приведет к крайней степени гипотиреоза — микседеме.
Лечение. После установления диагноза срединные кисты шеи должны быть удалены возможно быстрее для предупреждения их инфицирования из ротовой полости. В ходе операции полностью иссекают кисту и остатки протока. При этом применяют прокрашивание его красителем (метиленовым синим), что облегчает препаровку щитовидно-язычного протока вплоть до слепого отверстия (foramen caecum) языка. Во избежание формирования вторичных свищей среднюю часть подъязычной кости удаляют вместе с протоком. После радикального удаления кисты и протока рецидив маловероятен. При подозрении на эктопированную щитовидную железу необходима срочная интраопе-рационная биопсия для предупреждения экстирпации ткани щитовидной железы.
Бранхиогенные кисты и свищи (боковые, или жаберные) — врожденные кисты и свищи в тканях шеи, расположенные по внутреннему краю грудиноключично-сосцевидной мышцы. Этиология их неясна, считают, что они формируются из нередуцированных жаберных борозд и карманов зародыша.
Клиническая картина и диагностика. Боковая киста локализуется в верхнем отделе шеи впереди грудиноключично-сосцевидной мышцы, на уровне бифуркации общей сонной артерии, чаще слева. Она представляет собой округлое образование, четко отграниченное от окружающих тканей. Инфицирование кисты приводит к образованию полных и неполных свищей. При полных свищах имеются наружное и внутреннее отверстия, при неполных — только одно из них. Внутреннее отверстие чаще всего располагается в небной миндалине,' наружное — на шее; последнее часто бывает открыто уже при рождении ребенка.
Дифференциальная диагностика. Боковые кисты шеи следует отличать от лимфом различного генеза, кистозной лимфан-гиомы, кист щитовидной железы, дермоидов и воспаления слизистой сумки, расположенной впереди подъязычной кости.
Лечение. Производят иссечение кисты или кисты вместе со свищевым ходом после предварительного прокрашивания его метилеиовым синим. Свищевой ход иссекают вплоть до внутреннего отверстия. Иногда возникает необходимость в тонзиллэктомии.
ПОВРЕЖДЕНИЯ ОРГАНОВ ШЕИ
Повреждения органов шен являются результатом тупой травмы, ранений (колотых, резаных, огнестрельных), ожогов. Повреждения крупных артерий сопровождаются массивным кровотечением, а при повреждениях вен, кроме кровотечения, возможна воздушная эмболия.
Лечение. Временную остановку кровотечения осуществляют прижатием кровоточащего сосуда пальцем, тампоном; окончательную — перевязкой поврежденного сосуда, наложением сосудистого шва, пластикой сосуда.
Повреждение гортани и трахеи сопровождается кровотечением в просвет трахеи, нарушением дыхания, асфиксией.
Лечение. Срочно производят интубацию трахеи, наложение тра-хеостомы, остановку кровотечения, хирургическую обработку раны.
Повреждение пищевода в шейном отделе, помимо симптомов, связанных с повреждением сосудов, гортани или трахеи, характеризуется болями при глотании, выхождением слюны и проглоченной пищи, жидкости в рану.
Лечение. При небольших повреждениях пищевода дефект в стенке ушивают двухрядным швом. При обширных повреждениях края раны подшивают к коже для формирования стомы и последующей пластики. Для кормления больного накладывают гастростому.
Недиагностированное повреждение пищевода при колотых ранах шеи приводит к равитию медиастинита.
АБСЦЕССЫ И ФЛЕГМОНЫ
Абсцессы и флегмоны шеи чаще являются следствием гнойных лимфаденитов, развивающихся в результате заноса инфекции при тонзиллитах, воспалении надкостницы челюстей, слизистых оболочек полости рта, среднего уха, полости носа и околоносовых полостей. Подфасциальные глубокие абсцессы и флегмоны шеи опасны, так как могут вызвать такие осложнения, как сепсис, тяжелая интоксикация, переход нагноения на стенки кровеносных сосудов с последующим их разрушением и массивным кровотечением, развитием тромбоза вен, тромбосинуситов и абсцессов мозга. Распространение флегмоны шеи в переднее и заднее средостения нередко приводит к отеку надгортанника, удушью, смертельному исходу. Предупредить распространение флегмон шеи можно только путем своевременного вскрытия и создания условий для оттока гноя, антибактериальной терапии.
Фурункул — острое гнойно-некротическое воспаление волосяного фолликула и окружающей ткани. После самопроизвольного вскрытия гнойника, демаркации и отторжения некротической ткани и гноя наступает заживление.
Возбудителем заболевания является стафилококк. Воспаление развивается у ослабленных людей, особенно у больных сахарным диабетом, в областях тела, имеющих волосяной покров, в местах трения одежды.
Клиническая картина. Возникают припухлость, выраженная гиперемия, резкая болезненность, повышение температуры тела, озноб. После прорыва гнойника отторгаются некротическая ткань (стержень) и гной. Наступает облегчение и выздоровление.
Лечение. В начальном периоде необходимо обеспечить покой и выжидать созревания и демаркации. Затем проводят вскрытие или иссечение гнойника. Антибиотикотерапия показана при фурункулезе.
Карбункул — острое гнойно-некротическое воспаление нескольких расположенных рядом волосяных фолликулов и сальных желез, распространяющееся на окружающую подкожную жировую клетчатку (вплоть до фасции) и кожу. Чаще локализуется на задней поверхности шеи, спине и других областях, преимущественно в местах трения одежды у ослабленных людей, у больных сахарным диабетом. Возбудитель — стафилококк.
Клиническая картина. Для карбункула характерны резкая боль, плоский воспалительный инфильтрат с покраснением и отеком кожи и несколькими очагами абсцедирования на поверхности инфильтрата, озноб, повышение температуры тела до 39—40°, тахикардия, лейкоцитоз со сдвигом формулы влево. Возможно развитие флегмоны, сепсиса.
Лечение. В период образования инфильтрата проводят антиби-отикотерапию с последующим иссечением всей некротизированной ткани, вскрытием гнойных очагов, дренированием. Образовавшийся дефект небольших размеров заживает самостоятельно, при обширных дефектах показана кожная пластика. Одновременно проводят лечение сопутствующих заболеваний, инфузионную терапию (по показаниям), коррекцию уровня глюкозы в крови у больных сахарным диабетом.
Ангина Людвига — гнилостно-некротическая флегмона, распространяющаяся по клетчаточным пространствам дна полости рта, окологлоточному и крылочелюстному пространствам, по клетчатке шеи. Заболевание обычно возникает как осложнение гнойного остеомиелита нижней челюсти, при одонтогенных воспалительных процессах. Микробная флора, как правило, смешанная, гнилостная.
Клиническая картина. Острый воспалительный процесс быстро прогрессирует, распространяется на язык, гортань, клетчаточные пространства шеи. Последние некротизируются и принимают почти черный цвет. Наблюдаются тризм, слюнотечение, затруднение глотания, зловонный запах изо рта. Иногда вследствие отека гортани возникает удушье. Нередко ангина Людвига осложняется развитием ме-диастинита.
Лечение. Производят глубокие разрезы со стороны полости рта и широкие наружные разрезы в подчелюстной области и на шее. Назначают антибиотики широкого спектра действия.
ЛИМФАДЕНИТ (СПЕЦИФИЧЕСКИЙ И НЕСПЕЦИФИЧЕСКИЙ)
Увеличение лимфатических узлов шеи может быть обусловлено как воспалительными процессами (специфическими и неспецифическими) в этой области, так и опухолями лимфатической системы.
Неспецифический лимфаденит развивается при неспецифических воспалительных процессах. Пораженные лимфатические узлы увеличены в объеме, болезненны, плотно-эластической консистенции, легко смещаемы, не спаяны друг с другом.
Специфический лимфаденит обусловливается специфическими заболеваниями (туберкулез, саркоидоз, СПИД, токсоплазмоз, инфекционный мононуклеоз, туляремия, бруцеллез, актиномикоз) или опухолями. Увеличение лимфатических узлов, вызванное опухолями лимфатической системы, наблюдается как при доброкачественных (доброкачественная локализованная лимфома, лимфангиома), так и при злокачественных опухолях (лимфогранулематоз, или болезнь Ходж-кина, на долю которой приходится 53% всех злокачественных опухолей лимфатической системы, и неходжкинская лимфома — 47%). К последней группе относят ретикулосаркому, лимфосаркому (гигантофол-ликулярная лимфома — болезнь Брилла — Симмерса, болезнь Валь-денстрема — макроглобулинемия), хронические и острые лимфадено-зы, а также метастазы опухолей. Наиболее часто в лимфатические
узлы шеи метастазируют опухоли гортани и глотки (80%), значительно реже — опухоли желудка, легких (вирховский метастаз) и мочеполовой системы.
Лечение. При увеличении лимфатических узлов производят пун-кциониую и эксцизнонную биопсию, устраняют осложнения (вскрывают гнойники, иссекают свищи). Основу лечения лимфаденитов составляет соответствующая данному заболеванию специфическая терапия. При злокачественных системных заболеваниях хирургическое вмешательство сводится к экстирпации лимфатических узлов как в целях диагностики, так и для лечения (в ранней стадии) с последующей лучевой и химиотерапией. При метастазах в лимфатические узлы их необходимо удалять целиком вместе с капсулой. Удаленные лимфатические узлы подлежат обязательному бактериологическому и гистологическому исследованию. В зависимости от локализации пораженных лимфатических узлов н распространенности процесса операцию проводят под местным или общим обезболиванием. При обширном иссечении мягких тканей в последующем пластическое закрытие дефекта производят с использованием миокутанного или ротационного лоскута, трансплантации тканей.
Туберкулезный лимфаденит чаще встречается у детей молодого возраста.
Клиническая картина и диагностика. На ранних стадиях заболевания лимфатические узлы плотные, подвижные, безболезненные, не спаяны между собой и с окружающими тканями, определяются в виде четок. Чаще поражаются подчелюстные лимфатические узлы и узлы, располагающиеся по ходу яремных вен. Нередко поражение бывает двусторонним. При прогрессировании заболевания присоединяется периаденит: лимфатические узлы становятся болезненными, подвижность их ограничена, контуры нечеткие. При некрозе и расплавлении узлов возникают абсцессы и свищи с выделением творожисто-гнойного содержимого.
Диагностика основывается на выявлении очагов туберкулеза в легких, на данных цитологического исследования пунктата из лимфатического узла или отделяемого из свища.
Лечение. Проводят специфическую противотуберкулезную терапию.
ОПУХОЛИ ШЕИ
Различают: а) органные опухоли; б) внеорганные опухоли; в) опухолевые поражения лимфатических узлов шеи — первичные и вторичные (метастатические).
Органные опухоли — опухоли, сохраняющие элементы структуры нормального органа (например, опухоли щитовидной железы, каро-тидного гломуса). Злокачественные опухоли исходят главным образом из органов шеи.
Каротидная хемодектома. Опухоль исходит из сонного (каротид-ного) гломуса. При исследовании шеи определяется опухоль в области сонного треугольника плотноэластической консистенции, смещаемость ее ограничена и возможна лишь в горизонтальном направлении. При аускультации над образованием слышен систолический шум. При ка-ротидной ангиографии выявляется расхождение внутренней и наружной сонной артерии с дугообразным отклонением кзади и кнаружи внутренней сонной артерии. Просвет последней сужен. Характерно обилие мелких сосудистых ветвей в месте расположения образования. При злокачественных хемодектомах отмечается значительное снижение васкуляризации.
Лечение. Хирургическое удаление опухоли. В случае вынужденной резекции внутренней или общей сонной артерии необходимо протезирование сосуда. При резекции только наружной сонной артерии протезирование не требуется.
Внеорганные опухоли шеи являются производными мезенхимы, мышечной и нервной ткани. Могут быть доброкачественными (фиброма, липома, невринома) или злокачественными (метастазы в лимфатические узлы).
Клиническая картина. Симптоматика заболевания определяется видом опухоли, ее локализацией, стадией. Большинство опухолей мягких тканей доброкачественные, медленно растущие, причиняют лишь косметические неудобства. Злокачественные опухоли исходят главным образом из органов шеи.
Лечение. При доброкачественных опухолях производят их хирургическое удаление, при злокачественных — проводят комбинированное лечение.
ЩИТОВИДНАЯ ЖЕЛЕЗА
Щитовидная железа (glandula thyreoldea) расположена в передней области шеи и состоит из двух долей и перешейка. Боковые доли расположены на уровне щитовидного и перстневидного хрящей, а нижний полюс достигает 5—6-го хряща трахеи, масса щитовидной железы у взрослого человека составляет 25—30 г. Добавочные (аберрантные) доли щитовидной железы могут располагаться на уровне от корня языка до дуги аорты. Железа покрыта фиброзной капсулой и фасцией шеи, состоящей из тонкого внутреннего и более мощного наружного листкоя. Между этими листками проходят артериальные и венозные сосуды. От капсулы внутрь железы распространяются соединительнотканные прослойки, которые делят железу на дольки. Дольки состоят из фолликулов; их стенки выстланы железистым фолликулярным эпителием кубической формы. Фолликулы заполнены однородной вязкой массой (коллоидом) — продуктом, вырабатываемым эпителиальными клетками. Коллоид состоит в основном из тиреоглобулина, йодсодержащего гликопротеида. В состав коллоида входят также РНК, ДНК, цитохромоксидаза и другие ферменты.
Кровоснабжение щитовидной железы осуществляется четырьмя основными артериями — правой и левой верхними щитовидными (a.thyreoldea superior), отходящими от наружных сонных артерий, и правой и левой нижними щитовидными артериями (a.thyreoldea Inferior), которые берут начало от щитошейных стволов (truacus thyreocervicalis) подключичных артерий. Иногда в (10—12% наблюдений) имеется пятая, непарная, артерия — низшая щитовидная артерия (a.thyreoidea ima), отходящая от дуги аорты, плечеголовного ствола или внутренней грудной артерии. Щитовидные артерии проходят рядом с возвратным нервом, а иногда перекрещиваются с ним. Это следует иметь в виду во время операции, так как при перевязке нижней щитовидной артерии возможно повреждение иерва, что приводит к ларингоспазму или параличу голосовых связок. Соответственно артериям расположены парные вены, ветви которых образуют мощные сплетения и не имеют клапанов.
Иннервация щитовидной железы осуществляется за счет симпатической и парасимпатической частей вегетативной нервной системы.
Секреторная функция. Щитовидная железа секретирует йодированные гормоны — тироксин, или тетрайодтиронин (Т4 ), и трийодтиронин (Т3 ), а также нейодированные гормоны — кальцитонин и соматостатин.
Основными компонентами, необходимыми для образования гормонов, служат йод и аминокислота тирозин. Йод поступает в организм с пищей, водой в виде органических и неорганических соединений. Избыточное количество йода выделяется из организма с мочой (98%) и желчью (2%).
В крови органические и неорганические соединения йода образуют йодиды калия и натрия, которые проникают в эпителий фолликулов железы. Под действием перок-сидазы ионы йода в клетках фолликулов превращаются в атомарный йод (I) и присоединяются к тиреоглобулину или тирозину. Йодированные тирозины (монойодтирозины и дийодтирозины) не обладают гормональной активностью, но являются субстратом для образования тиреоидных гормонов т3 и т4 , образующихся в результате соединения двух йодированных тирозинов. Йодированный тиреоглобулин сохраняется в просветах фолликулоа железы (органификация).
Щитовидная железа в течение суток секретирует 100 нмоль тироксина и 34 нмоль трийодтиронина. Из фолликулов в соответствии с потребностью гормоны поступают в организм. Под влиянием тиреотропного гормона (ТТЛ мелкие капельки коллоида с тиреоглобулинами снова поступают в клетки фолликула (эндоцитоз), где они соединяются с лизосомами и продвигаются от апикальной части клетки к базальной мембране в направлении к сосудам. Протеолитические ферменты лизосом расщепляют во время этого внутриклеточного перемещения тиреоглобулин на йодтирозин и йодтиронин. Высвобождающиеся при этом тироксин и трийодтирозин поступают в кровь.
Трийодтиронин в 5—б раз превосходит тироксин по активности и в 2—3 раза по скорости кругооборота в организме. Он способствует утилизации глюкозы, липолизу, синтезу белков, соматическому развитию организма, оказывает сильное влияние на тиреотропную функцию гипофиза. Из тироксина на периферии образуется активно влияющий на обмен веществ t3 и неактивный т3 в результате дийодирования (периферическая конверсия гормона). Тироксин, поступивший из щитовидной железы в сосудистое русло, связывается с белками плазмы, образуя белково-связанный йод (БСЙ).
В настоящее время многие исследователи считают трийодтиронин и тироксин формами единого тиреоидиого гормона, причем тироксин следует считать прогормоном, или транспортной формой, а трийодтиронин — основной формой гормона.
Регуляция синтеза и секреции гормонов щитовидной железы осуществляется центральной нервной системой через гипоталамо-гипофизарную систему. Гипоталамус секретирует тиротропин-рилизинг-гормон (ТРГ), или тиролиберин, который, попадая в гипофиз, стимулирует выработку тиротропного гормона (тиротропина — ТТГ). ТТГ по кровяному руслу достигает щитовидной железы и регулирует ее рост, стимулирует образование гормонов.
Между центральной нервной системой, гипофизом и щитовидной железой существует и обратная связь. При избытке йодсодержащих гормонов тиреотропная функция гипофиза снижается, а при их дефиците повышается. Повышение продукции ТТГ приводит не только к усилению функции щитовидной железы (гипертиреозу), но и к диффузной или узловой ее гиперплазии.
t3 и Т4 наряду с другими гормонами влияют иа рост и созревание организма. Значительный недостаток гормонов в раннем возрасте (гипотиреоз) ведет к задержке роста, соматическим и психическим нарушениям — кретинизму, а в более старшем — к замедлению всех процессов обмена веществ, вплоть до микседемы.
Гормон щитовидной железы кальцитонин совместно с паратгормоиом паращитовид-ных желез регулирует обмен кальция и фосфора.
Патологоанатомическая картина. Большинство заболеваний щитовидной железы вызывает ограниченное или диффузное ее увеличение — зоб (struma). Это может быть вызвано гиперплазией ткани щитовидной железы за счет чрезмерного накопления коллоида в фолликулах, развитием воспалительного процесса, разрастанием соединительной ткани или опухолью (доброкачественной или злокачественной — struma maligna).
Различают
две основные формы гиперплазии эпителия:
пролиферацию экстрафол-ликуляриого
эпителия (обычно макро- или микрофолликуляриый
узловой зоб) и пролиферацию эпителия
сформированных фолликулов (диффузный
токсический зоб). Часто наблюдается
сочетание обеих форм. Гиперплазия
эпителия бывает диффузной, равномерной
по всей железе, и очаговой — в отдельных
участках, из которых могут развиваться
узлы.
Методы исследования
Физические методы исследования. Осмотр позволяет выявить характерные для нарушения функции птдтовидной железы беспокойное поведение больного, глазные симптомы, дрожание рук и др. При осмотре затрудинно расположенного зоба часто видно набухание подкожных вен шеи и передней поверхности грудной клетки.
Пальпацию железы лучше проводить в положении больного сидя спиной к врачу, а голова больного должна быть слегка наклонена вперед и вниз. В таком положении мышцы шеи расслабляются и железа становится более доступной исследованию. При загрудинном расположении железы исследование лучше проводить в положении больного лежа с подложенной под плечи подушкой.
Осмотр и пальпация позволяют определить степень увеличения щитовидной железы:
степень — железа нормальной величины;
степень — железа не видна, но перешеек прощупывается и виден при гло-
тательных движениях; П степень — железа видна во время глотания и королю прощупывается, но форма шеи не изменена;
III степень — железа заметна при осмотре, изменяет контур шеи, придавая ей
вид «толстой шеи» (рис. 2);
степень — явно выраженный зоб, нарушающий конфигурацию шеи;
степень — увеличенная железа достигает огромных размеров, что нередко
сопровождается (давлением пищевода, трахеи с нарушением глотания и дыхания.
Лабораторные и инструментальные методы исследования. Определение основного обмена является ориентирующим тестом в диагностике нарушений функции щитовидной железы.
Определение уровня БСЙ в крови отражает действительное функциональное состояние щитовидной железы. У здоровых людей БСЙ в крови составляет 310—670 нмоль/л.
Определение поглощения I щитовидной железой с помощью сцинтилляционного датчика позволяет оценить функцию щитовидной железы как по проценту поглощаемого ею радиоактивного йода, так и по скорости его накопления. В норме поглощения I щитовидной железой через 2 ч составляет 5—10%, через 24 ч — 20—30%. Повышение поглощения I наблюдается при гипертиреозе, понижение — при гипотиреозе.
Период полураспада I составляет около 8 сут, поэтому в последнее время часто применяются I с периодом полураспада 2 /4 ч или
Тс — пертехнетат с периодом полураспада 5 ч.
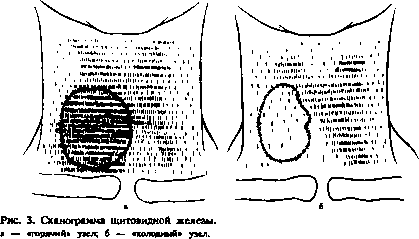
Сканирование щитовидной железы основано на определении пространственного распределения I в щитовидной железе, что позволяет определить контуры железа и ее размеры (рис 3), выявить автономную аденому, опухоль, кисты, аберрантную тиреоидную ткань. Повышенное накопление I автономной аденомой (узлом) указывает на его фун-
Рис
2. Диффузный зоб (Ш степень увеличения
щитовидной железы).
кциональную гиперактивность (так называемый горячий узел) (рис. 3, а). Узел, не поглощающий 3 I, называют «холодным» (рис. 3, б). Такие узлы часто бывают злокачественной природы. Не накапливают I также кисты, кальцификаты, участки фиброза щитовидной железы.
Исследование гормонов щитовидной железы является наиболее достоверным методом, отражающим ее функциональное состояние.
С помощью радиоиммунологического метода в сыворотке крови определяют уровень общего тироксина (норма 64—128 нмоль/л), общего трийодтиронина (норма 0,9—216 нмоль/л), соотношение Тз:Т4, уровень ТТГ (что особенно необходимо при лечении тиреоидными гормонами). Определяют также способность тироксинсвязывающего глобулина (ТСГ) связывать меченый Тз (коэффициент способности 0,87—1,13). Для токсического зоба характерно повышение уровня общего Тз и Т4 и снижение способности ТСГ связывать меченый трийодтиронин.
Проба с тиролиберином (тиротропин-рилизинг-гормон, ТРГ) дает точную информацию о нарушениях, которые могут возникнуть на уровне гипоталамуса, гипофиза, щитовидной железы; применяется для
контроля лечения тиреоидными гормонами. У практически здоровых лиц уровень ТТГ в сыворотке крови в ответ на введение ТРГ повышается более-чем в 5 раз по сравнению с исходным. При диффузном токсическом зобе повышения ТТГ в ответ на введение ТРГ не отмечается.
Особенно важен тест с тиролиберином при гипотиреозе. При первичном гипотиреозе, связанном с поражением щитовидной железы, концентрация ТТГ в сыворотке крови при проведении пробы может увеличиваться в 20 раз и более по сравнению с исходной, которая выше, чем в норме. При вторичном гипотиреозе (гипофизарный гипотиреоз) уровень ТТГ низкий или нормальный, а реакция на введение ТРГ отсутствует. При третичном гипотиреозе, обусловленном поражением гипоталамуса и нарушением функции эндогенного ТРГ, уровень ТТГ не повышен и увеличивается на стимуляцию ТРГ.
Рентгенологическое исследование области щитовидной железы помогает выявить участки кальпификации щитовидной железы, наблюдающиеся при раке этого органа, сдавление или смещение трахеи и пищевода (чаще при загрудинном зобе). Более подробную информацию об изменениях структуры щитовидной железы, взаиморасположении органов шеи, наличии патологических образований дает компьютериая томография (рис. 4).
Ультразвуковая эхография (ультразвуковое сканирование, исследование — УЗИ) щитовидной железы позволяет судить о ее размерах и плотности ткани, взаимоотношениях с соседними органами, проводить дифференциальную диагностику между автономной аденомой, другими опухолями и кистами (рис. 5), оценить состояние регионарных лимфатических узлов.
Биопсия щитовидной железы обязательна у всех больных не только при подозрении на рак, но и при любом узловом и диффузном зобе. Ее следует проводить перед операцией путем чрескожной пункции железы (лучше под контролем УЗИ) и интраоперационно. Результат
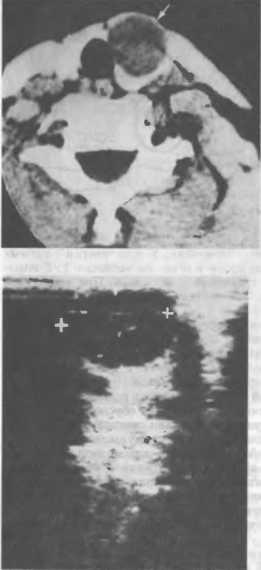
Рис. 4. Компьютерная томограмма. Киста щитовидной железы.
Рнс. 5. Киста щитовидной железы (указана крестиком). Ультразвуковая сканограмма (соно-грамма).
биопсии учитывают при дифференциальной диагностике, определении объема оперативного вмешательства. Необходимо пунктировать и увеличенные регионарные лимфатические узлы. Отсутствие в пунктате опухолевых клеток не позволяет исключить раковое поражение щитовидной железы.
Ларингоскопию проводят у каждого больного с зобом даже при отсутствии изменений голоса. При этом может быть выявлен скрытый паралич голосовых связок, обусловленный вовлечением в патологический процесс возвратных нервов.
Лимфографию применяют для диагностики опухолей щитовидной железы и уточнения состояния регионарных лимфатических узлов. Дефекты накопления контрастного вещества в щитовидной железе и лимфатических узлах либо отсутствие контрастирования свидетельствуют о частичном или полном их поражении опухолевым процессом.
Ангиографию с введением контрастного вещества в подключичную или наружную сонную артерию применяют для уточнения взаимоотношения опухоли с крупными сосудами шеи.
ГИПЕРТИРЕОЗ
Гипертиреоз—синдром, обусловленный повышением активности щитовидной железы и проявляющийся ее увеличением, экзофтальмом, тремором рук, потерей массы тела и другими разнообразными нарушениями функции органов и систем. Различают несколько форм гипертиреоза.
Гипертиреоз без антител против щитовидной железы и эндокринной офтальмопатии (при автономных аденомах щитовидной железы, продуцирующих гормоны вне связи с регуляцией организмом; может также наблюдаться при спорадическом и эндемическом зобе).
Гипертиреоз с наличием антител, эндокринной офтальмопатией или без нее (при базедовой болезни — диффузном токсическом зобе).
Гипертиреоз, вызванный повышением выработки гипофизом ТТГ или подобными ТТГ факторами — вторичный гипертиреоз (при аденоме передней доли гипофиза, паранеопластических синдромах).
Гипертиреоз артифициальный, вызванный, например, применением избыточного количества гормонов щитовидной железы или йода в эндемических очагах.
ТОКСИЧЕСКАЯ (АВТОНОМНАЯ) АДЕНОМА
Образование одного или нескольких узлов (аденом) в щитовидной железе, обладающих не зависимой от общей регуляции функции щитовидной железы избыточной продукцией гормонов. При компенсированной автономной аденоме гормоны образуются как в аденоме, так и в щитовидной железе. Концентрация их в кровн нормальная. На сцинтиграмме щитовидной железы определяется накопление радиоактивного препарата как в узле (более интенсивно), так и в окружающей его ткани щитовидной железы.
При декомпенсированной аденоме накопление радиоактивного препарата происходит почти исключительно в узле («горячий» узел на сцинтиграмме). При этом содержание гормонов в крови повышено (гипертиреоз). Для доказательства автономности аденомы производят повторную сцинтиграфию щитовидной железы после приема тироксина в течение недели по 100—150 мг/сут (сцинтиграфия с подавлением).
Лечение. Применяют только хирургическое лечение — резекцию доли щитовидной железы. Подготовка к операции — как при диффузном токсическом зобе.
ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОВ
Диффузный токсический зоб (базедова болезнь, болезнь Грейвса) — генетически детерминированное аутоиммунное заболевание с наличием диффузного зоба, офтальмопатии и антител к ткани щитовидной железы. Заболевание обусловлено избыточной секрецией тиреоидных гормонов диффузно-увеличенной щитовидной железой и сопровождается тяжелыми нарушениями функции различных органов и систем, в первую очередь сердечно-сосудистой и нервной.
Заболевание чаще возникает у женщин в возрасте 20—50 лет (соотношение числа больных женщин и мужчин составляет 10:1).
Этиология и патогенез. Нередко отмечают семейный характер заболевания. Изучение антигенов гастосовместимости (HLA-антигенов) показало, что чаще всего диффузный токсический зоб сочетается с носнтельством HLA-B8.
Преобладание женщин среди больных диффузным токсическим зобом связано с частыми нейроэндокринными перестройками женского организма (беременность, лактация, менструальный период, премено-пауза). Предрасполагающими факторами считают также пубертатный период, невротическую конституцию, нейроциркуляторную дистонию, протекающую с выраженными вегетативными проявлениями.
Заболевание провоцируется психической травмой, острыми и хроническими инфекционными заболеваниями (грипп, ангина, ревматизм, туберкулез и др.), заболеваниями гипоталамо-гипофизарной области, черепно-мозговой травмой, энцефалитом, беременностью, приемом больших доз йода, повышенной инсоляцией и др.
Диффузный токсический зоб рассматривают как заболевание, возникающее в результате врожденного дефекта иммунного контроля.
Дефект или дефицит Т-супрессоров, подавляющих в нормальных условиях запрещенные клоны Т-лимфоцитов, способствует их выживанию и пролиферации. Запрещенные клоны Т-лимфоцитов взаимодействуют с органоспецифическим антигеном щитовидной железы. В результате этого процесса в иммунологическую реакцию вовлекаются В-лимфоциты, отвечающие за образование антител. При участии Т-хелперов (помощников) В-лимфоциты и плазматические клетки продуцируют тиреоидстимулирующие глобулины (органоспецифические антитела). Антитела взаимодействуют с рецепторами фолликулярного эпителия, оказывая на функцию щитовидной железы стимулирующее действие, подобное действию ТТГ. Это способствует избыточному образованию гормонов щитовидной железы.
В развитии клинической картины заболевания имеет значение и повышение чувствительности адренорецепторов к катехоламинам. Импульсы, поступающие в щитовидную железу через симпатическую нервную систему, вызывают усиление образования и выделение тиреоидных гормонов. Определенное значение в патогенезе заболевания, по-видимому, имеет нарушение метаболизма тиреоидных гормонов в печени, почках, мышцах.
Избыточная продукция тиреоидных гормонов, повышенная чувствительность к ним периферических тканей приводят к активизации катаболизма белков, что может сопровождаться отрицательным азотистым балансом.
Избыток тиреоидных гормонов ведет к замедлению перехода углеводов в жиры, препятствует накоплению их в организме. Наряду с этим происходит усиление мобилизации жира из депо для покрытия энергетических затрат. Снижается масса тела больного.
Повышенный уровень тиреоидных гормонов обусловливает нарушение водно-солевого обмена (увеличивается выделение воды, хлорида натрия, кальция, фосфора, в меньшей степени калия; в сыворотке крови повышается содержание магния).
Избыток тиреоидных гормонов и продуктов их метаболизма, изменяя окислительное фосфорилирование, приводит к нарушению накопления энергии в клетке, что является одной из причин мышечной слабости и субфебрилитета (в происхождении последнего имеют место и центральные механизмы — возбуждение гипоталамических центров).
Клиническая картина и диагностика. Наиболее характерна триада симптомов: зоб, экзофтальм, тахикардия. Больные также предъявляют жалобы на раздражительность, беспричинное беспокойство, рассеянность, плаксивость, плохой сон, потливость, плохую переносимость повышенной температуры окружающей среды, мышечную слабость, быструю утомляемость, снижение трудоспособности, дрожание конечностей, иногда боли в области сердца. Часто больные отмечают утолщение передней поверхности шеи (зоб), чувство давления в этой области, пучеглазие, снижение массы тела при повышенном аппетите, диарею, субфебрилитет. У женщин нередко нарушен менструальный цикл.
Характерно выражение лица больного — гневный взгляд. Кожа, как правило, тонкая, теплая, влажная. Подкожный жировой слой не выражен. Щитовидная железа диффузно увеличена, причем ее увеличение может достигать различной степени. Однако размеры щитовидной железы не соответствуют тяжести клинических проявлений. Иногда она не увеличивается вовсе.
Нарушение сердечно-сосудистой деятельности проявляется тахикардией, повышением систолического давления вследствие увеличения сердечного выброса, снижением диастолического давления, связанным с уменьшением сосудистого тонуса. Минутный объем сердца может увеличиваться до 30 л/мин и более. Тоны сердца громкие, на верхушке выслушивается систолический шум, обусловленный увеличением скорости кровотока и относительной недостаточностью левого предсерд-но-желудочкового клапана. При тяжелых формах заболевания в миокарде наступают резко выраженные изменения, приводящие к декомпенсации сердечной деятельности (выраженная тахикардия, мерцательная аритмия, увеличение печени, появление отеков, застойные явления в легких).
На ЭКГ — высокие зубцы R, Р и Г, укорочение интервала Р — Q. По мере нарастания тяжести заболевания величина зубцов уменьшается, зубец Т становится двухфазным и отрицательным, сегмент S/T опускается ниже изоэлектрической линии.
Существенных нарушений дыхания нет. Одышка обусловлена сердечной недостаточностью, нарушением тканевого дыхания и отчасти мышечной слабостью.
Органы пищеварения поражаются в 30—60% наблюдений. Аппетит при заболевании легкой и средней тяжести повышен, при тяжелой — снижен. По мере нарастания тяжести болезни стул становится жидким вследствие усиления перистальтики, ахилии, снижения внешнесекре-торной функции поджелудочной железы. Возможны спастические сокращения желудка и кишечника (желудочно-кишечные кризы), сопровождающиеся приступами острых болей, которые в зависимости от локализации могут симулировать острый аппендицит, острый панкреатит, язвенную болезнь желудка и двенадцатиперстной кишки, почечную колику и др.
При токсическом зобе нарушаются все основные функции печени. Явления токсического гепатита по мере увеличения длительности и тяжести заболевания могут закончиться развитием цирроза и печеночной недостаточности.
Изменения почек и мочевыводящих путей чаще являются функциональными, в ряде случаев сопровождаются нарушением реабсорб-ции кальция и фосфора.
Расстройства функции центральной и периферической нервной системы занимают одно из ведущих мест. Помимо описанных выше жалоб, обращает на себя внимание дрожание всего тела, пальцев вытянутых рук, опущенных век, языка. Отмечается резко выраженный, стойкий красный дермографизм, сухожильные рефлексы повышены.
Возможно развитие острой и хронической миопатии (внезапные параличи и парезы, сопровождающиеся нарушением жевания, глотания и дыхания, прогрессирующая слабость, утомляемость мышц, особенно конечностей), что обусловлено не только изменением мышц (катаболизм белка), но и поражением периферической нервной системы.
В результате действия тиреоидных гормонов на центр терморегуляции отмечаются колебания температуры тела в течение суток от 37,3 до 37,7 °С. Наблюдаются также трофические расстройства, проявляющиеся истончением и ломкостью ногтей, выпадением волос и т. п.
При легкой форме заболевания происходит некоторое усиление функции коркового вещества надпочечников с постепенным ее угнетением вплоть до истощения по мере прогрессирования тиреотоксикоза. Эти изменения объясняют ускоренным катаболизмом кортизола под действием тиреоидных гормонов. Надпочечниковая недостаточность проявляется адинамией, меланодермией (избыточное отложение меланина), снижением артериального давления, лимфоцитозом, эозино-филией.
Недостаточность коркового вещества надпочечников обусловливает ослабление адаптации пациентов к стрессу. Без соответствующей подготовки к операции стресс может привести к тиреотоксическому кризу и внезапной смерти на операционном столе или вскоре после операции.
При тяжелой форме заболевания выявляют гиперплазию вилочко-вой железы, селезенки, лимфатических узлов.
Часто страдает половая сфера. У женщин нарушается менструальный цикл вплоть до аменореи. Может наступить гипоплазия матки, яичников, молочных желез, нередко развивается бесплодие. У мужчин возможно снижение либидо и потенции.
Экзофтальм обусловлен отеком и разрастанием ретробульбарнои жировой клетчатки, повшением тонуса круговой мышцы век (m.orbitalis oculi). Отмечается блеск глаз, широкое раскрытие глазной щели с появлением белой полоски между радужной оболочкой и верхним веком вследствие экзофтальма и пареза круговой мышцы век. Редкое, неполное мигание (симптом Штельвага) объясняется понижением чувствительности роговицы. Слабость конвергенции, т. е. потерю способности фиксировать взгляд на близком расстоянии (симптом Мебиуса), связывают с преобладанием тонуса косых мышц над тонусом конвергирующих прямых мышц. Отставание верхнего века от радужной оболочки при фиксации глазами предмета, медленно перемещающегося вниз, в связи с чем между радужной оболочкой и верхним веком остается белая полоска склеры (симптом Грефе), обусловлено повышенным тонусом мышцы, поднимающей верхнее веко. Симптом Ко-хера — наличие белой полоски склеры между верхним веком и радужной оболочкой — проявляется при фиксации глазами предмета, перемещающегося вверх. Гиперпигментация вокруг глаз обусловлена надпочечниковой недостаточностью.
Глазные симптомы при диффузном токсическом зобе следует отличать от эндокринной офтальмопатии (злокачественного экзофтальма). Эндокринная офтальмопатия и диффузный токсический зоб являются двумя тесно связанными, но различными заболеваниями.
Эндокринная офтальмопатия при тиреотоксикозе обусловлена аутоиммунными процессами и возникает у генетически предрасположенных пациентов. Она развивается вследствие отека и увеличения объема ретробульбарнои клетчатки, миозита и разрастания соединительной ткани экстраокулярных мышц. Со временем инфильтрация и отек ретробульбарнои клетчатки и экстраокулярных мышц переходят в фиброз, в результате чего экзофтальм становится необратимым.
Больных беспокоят боли в области орбиты, ощущение «песка в глазах», слезотечение, диплопия, ограничение движения глазных яблок, характерно наличие конъюнктивита, кератита с наклонностью к изъязвлению и распаду роговицы. Изменение внутриорбитального давления приводит к изменениям зрительного нерва вплоть до атрофии.
Претибиальная микседема встречается реже, чем офтальмопатия. Кожа передней поверхности голеней становится отечной, утолщенной, появляются эритема и зуд. Нередко она сочетается с офтальмопатией.
Классификация. По тяжести заболевания различают следующие формы диффузного токсического зоба.
Легкая форма: нерезко выражены явления неврастении (чувство усталости, раздражительность, плаксивость, обидчивость). Снижение трудоспособности во второй половине дня. Пульс лабильный — 80—100 в 1 мин, потеря массы тела не более 10%. Основной обмен не превышает +30%.
Средняя форма: отмечаются выраженные нарушения функций центральной нервной системы (легкая возбудимость, раздражительность, плаксивость), снижение трудоспособности. Частота пульса 100—120 в 1 мин. Увеличивается пульсовое давление. Определяется расширение границ сердца в сочетании с сердечной недостаточностью I степени
(по Лангу). Масса тела снижена на 20% и более. Основной обмен — от +30 до +60%.
Тяжелая форма: наряду с нарушениями функций нервной системы, характерными для заболевания средней степени тяжести, развивается резкая мышечная слабость. Трудоспособность утрачена. Имеются тяжелые нарушения функции сердечно-сосудистой системы, дистрофические изменения в паренхиматозных органах. Тахикардия достигает 120 и более в 1 мин, нередко сопровождается мерцательной аритмией. Развивается сердечная недостаточность II—III степени (по Лангу). Масса тела резко снижается. Основной обмен +60% и более.
Лечение. При диффузном токсическом зобе применяют консервативное лечение: 1) лекарственную терапию (антитиреоидные средства, /?-адреноблокаторы, транквилизаторы и седативные средства, препараты йода и др.); 2) радиоактивный йод ( I) и хирургическое лечение — субтотальная резекция щитовидной железы.
Консервативное лечение: из средств, блокирующих синтез тиреоидных гормонов, применяют мерказолил по 0,01 г 2—4 раза в сутки в зависимости от тяжести заболевания. По достижении эутиреоидного состояния (нормализация пульса, стабилизация массы тела, исчезновение нарушений сердечной деятельности и неврологических расстройств) переходят на поддерживающие дозы — по 0,005 г 1 раз в сутки через день или 1 раз в 3 дня длительно — в течение 1—1,5 лет. Если на фоне лечения в условиях ремиссии в течение этого периода зоб не уменьшается, то во избежание рецидива тиреотоксикоза показано оперативное лечение. Для профилактики зобогенного (стру-могенного) эффекта антитиреоидных (тиреостатических) препаратов и усиления секреции ТТГ при достижении эутиреоидного состояния их прием необходимо сочетать с небольшими дозами тиреоидина (0,05—0,1 мг/сут) или левотироксина-натриума (50—100 мкг/сут).
Лечение антитиреоидными средствами целесообразно сочетать с назначением /?-адреноблокаторов (анаприлин, обзидан), что позволяет быстрее достичь клинической ремиссии. /?-Адреноблокаторы показаны больным со стойкой тахикардией, экстрасистолией, мерцательной аритмией. Анаприлин назначают по 0,01 г 4 раза в день, при необходимости дозу увеличивают.
При тяжелой форме заболевания назначают глюкокортикоиды (преднизолон по 5—30 мг/сут и др.)
Для стабилизации мембран, уменьшения стимулирующего действия ТТГ и тиреоидстимулирующих антител, а также снижения содержания Тз и Т4 применяют лития карбонат по 0,9—1,9 г/сут.
Целесообразно назначение транквилизаторов (сибазон или седуксен, феназепам, нозепам или тазепам), седативных средств.
В последнее время при лечении диффузного токсического зоба, особенно при сочетании его с офтальмопатией, эффективно применяются плазмаферез и плазмосорбция.
Лечение радиоактивным йодом (1311) основано на способности р-лучей вызывать гибель фолликулярного эпителия щитовидной железы с последующим замещением их соединительной тканью. Показания к этому виду лечения: тяжелый токсический зоб с необратимыми изменениями внутренних органов либо с тяжелыми сопутствующими заболеваниями, значительно увеличивающими риск операции, пожилой возраст больных, тиреотоксический психоз, отсутствие эффекта от комплексной консервативной терапии, рецидив тиреотоксикоза после операции, выраженная офтальмопатия при отсутствии стойкого эутиреоидного состояния.
Применение I противопоказано в молодом возрасте (до 40 лет), при беременности и лактации, выраженной лейкопении.
Хирургическое лечение: операцию выполняют после специальной медикаментозной подготовки в течение 2 нед и более до достижения эутиреоидного состояния. Для этого используют тирерстатические препараты, иногда раствор Люголя по схеме Плюммера . Для улучшения сердечной деятельности назначают препараты наперстянки в сочетании с /? -блокаторами. Показания к хирургическому вмешательству: диффузный токсический зоб средней и тяжелой формы при отсутствни стойкого эффекта от консервативной терапии, диффузный токсический зоб больших размеров, сдавливающий органы шеи (независимо от тяжести заболевания).
Противопоказания к хирургическому лечению: диффузный токсический зоб тяжелой формы с декомпенсацией функций внутренних органов (недостаточность кровообращения III степени, анасарка, асцит и т. д.), тяжелые сопутствующие заболевания печени, почек, сердечно-сосудистой системы, психические заболевания.
Объем операции: при диффузном и многоузловом токсическом зобе показана двусторонняя субтотальная резекция щитовидной железы.
Осложнения во время операции: кровотечение, воздушная эмболия (при повреждении крупных вен), повреждение возвратного нерва, удаление или повреждение паращитовидных желез с последующим развитием гипопаратиреоза.
При повреждении обоих возвратных нервов у больных может наступить острая асфиксия, при этом необходима немедленная интубация трахеи или трахеостомия.
Послеоперационные осложнения: тиреотоксический криз, трахео-маляция, послеоперационный гипотиреоз.
Тиреотоксический криз. У больных с диффузным токсическим зобом, особенно при недостаточной подготовке к операции, наиболее опасным осложнением является тиреотоксический криз — резкое обострение метаболических и функциональных расстройств вследствие неуправляемой гиперфункции щитовидной железы. Причина развития криза недостаточно изучена. Некоторые исследователи связывают развитие криза с недостаточностью функции коркового вещества надпочечников вследствие стрессовой ситуации (операция, несчастный случай, инфекционное заболевание).
Тиреотоксический криз сопровождается резким нарастанием кли-
Раствор Люголя (йод — 1 мг, йодид калия — 2 мг, вода дистиллированная — до 100 мл) начинают давать по 15 капель 3 раза в день. Ежедневно прибавляя по 3 капли, доводят до 30 капель в день и дают это количество вплоть до операции. Операцию выполняют на 6-й день от начала лечения (но не позднее 8—6-го дня).
нических симптомов диффузного токсического зоба (тошнота, рвота, профузный понос, гипергидроз, быстрое повышение температуры тела до 40 °С без признаков инфекционного заболевания, нарастающая тахикардия, часто сопровождающаяся нарушением ритма, острая сердечная недостаточность). В результате больших потерь жидкости и электролитов и значительных энергетических затрат быстро появляются обезвоживание организма, адинамия, кома или декомпенсация сердечной деятельности с мерцанием предсердий и резким падением артериального давления. Нарушается функция почек, уменьшается диурез вплоть до анурии. Возможны нервно-психические расстройства (двигательное возбуждение, психоз, потеря сознания). В крови значительно повышается уровень БСЙ, Тз, Тч, отмечаются выраженная пшохолестеринемия, гипокалиемия. Летальность достигает 50%.
Лечение. При малейшем подозрении на криз необходимы следующие мероприятия.
Тиреостатическая терапия йодсодержащими препаратами: назначают мерказолил (метимазол) в дозе 80 мг и более путем длительной инфузии до 240 мг/сут; дополнительно вводят проланиум йодид по 800 мг/сут. При подозрении на йоднндуцированный тиреотоксический криз вместо йодсодержащих препаратов (йодидов) назначают лития карбонат по 1500 мг/сут внутривенно.
Симптоматическая терапия: резерпин (рауседил) по 0,25—0,5 мг внутривенно несколько раз в день (в зависимости от тяжести состояния больного) или анаприлин по 1—2 мг внутривенно медленно 4—6 раз в день. Следует помнить о побочном действии этих препаратов: возможны бронхоспазм, отек легких, брадикардия.
Заместительная и детоксикационная терапия: показано введение глюкокортикоидов в связи с острой недостаточностью функции надпочечников при тиреотоксикозе. Вводят внутривенно гидрокортизон по 200—300 мг в виде длительной (в течение 24 ч) инфузии. При гипертермии вводят амидопирин, другие препараты — производные пиразолона. Одновременно осуществляют возмещение потерь воды, электролитов и энергетических ресурсов парентеральным введением замещающих препаратов. Успех лечения возможен при раннем проведении экстракорпоральной детоксихации с помощью плаз-мафереза.
Трахеомаляция. При длительно существующем зобе, особенно загрудинном, ретротрахеальном и позадипищеводном, вследствие постоянного давления его на трахею происходят дегенеративные изменения в кольцах трахеи, их истончение и размягчение — трахеомаляция. После удаления зоба вслед за экстубацией трахеи или в ближайшем послеоперационном периоде может произойти на вдохе сближение ее стенок и сужение просвета. Наступает острая асфиксия, способная привести к гибели больного, если не выполнить срочную трахеостомию (см. «Воспалительные заболевания трахеи»).
Послеоперационный гипотиреоз (см. «Гипотиреоз»).
ЭНДЕМИЧЕСКИЙ И СПОРАДИЧЕСКИЙ ЗОБЫ
Эндемический зоб — заболевание, характеризующееся возникновением зоба. Появляется в районах, биосфера которых бедна йодом. Недостаточное поступление йода в организм (норма 180—280 мкг/сут) приводит к понижению выработки тиреоидных гормонов, повышению секреции ТТГ с избыточной стимуляцией железы, что неизменно сопровождается компенсаторной гиперплазией щитовидной железы и ведет к образованию зоба. Таким образом восполняется недостаток тиреоидных гормонов. Характерна почти одинаковая заболеваемость как среди мужчин, так и среди женщин.
Спорадический зоб возникает у людей, проживающих вне районов зобной эндемии, и обусловлен наличием генетических факторов, определяющих недостаточное всасывание йода в кишечнике, нарушение его усвоения. Недостаток йода в организме, так же как при эндемическом зобе, способствует развитию спорадического зоба. Имеет значение избыток пищи, богатой струмогенными веществами — тиопио-натами (репа, капуста, соя и др.).
У женщин спорадический зоб наблюдается в 8—10 раз чаще, чем у мужчин.
Классификация спорадического и эндемического зобов.
1 По степени увеличения щитовидной железы (I—V степени).
2. По форме (узловой, диффузный, смешанный).
3. По функциональному состоянию: эутиреоидный (функция щи- товидной железы не нарушена): гипотиреоидный (функция железы снижена).
Особая форма — автономная «тиреотоксическая аденома» (узловой зоб в сочетании с тиреотоксикозом).
Клиническая картина и диагностика. Наиболее часто больные отмечают наличие зоба, «чувство неловкости» в области шеи прн движении, сухой кашель. При большом зобе, особенно расположенном загрудинно, возможны нарушения дыхания, ощущение тяжести в голове при наклоне тела. При осмотре таких больных обнаруживают узловой или диффузный зоб различной величины, расширение вен шеи. Сдавление симпатического ствола вызывает синдром Бернара — Горнера (птоз, миоз, энофтальм).
Аберрантный зоб — патологически увеличенная добавочная щитовидная железа. Она часто подвергается злокачественному перерождению.
При подъязычном зобе вследствие оттеснения надгортанника нарушается дыхание.
При позадипищеводном зобе отмечаются затрудненное глотание, особенно при повороте головы, смещение пищевода кпереди или в латеральном направлении.
Лечение. При небольшом диффузном зобе назначают прием тиреоидина, левотироксина-натриума в течение 1—1,5 лет. При большом зобе и сдавлении трахеи и сосудов показана резекция щитовидной железы. При всех формах узлового зоба, учитывая возможность малигнизадии узлов, рекомендуется резекция щитовидной железы с последующим срочным гистологическим исследованием. В послеоперационном периоде для профилактики рецидива зоба показано длительное применение тиреоидина (0,05 г 1 раз в неделю), левотироксина-натриума.
Профилактика. В эндемических районах следует применять йодированную поваренную соль, назначать антиструмин.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Острый тиреоидит. Редко встречающееся воспалительное заболевание щитовидной железы, обусловленное заносом гнойной инфекции гематогенным, лимфогенным или контактным путем из соседних органов. Возбудителем чаще является пиогенный стрептококк или золотистый стафилококк. Воспалительный процесс, развивающийся в не измененной до этого щитовидной железе, называют тиреоидитом, а развивающийся на фоне зоба — струмитом.
Клиническая картина. Заболевание начинается с повышения температуры тела до 39—40 °С, головной боли и сильной боли в области щитовидной железы. Боль иррадиирует в затылочную область и ухо. На передней поверхности шеи появляются гиперемия, припухлость, смещающаяся при глотании. Тяжелым осложнением тиреоидита является развитие гнойного медиастинита. Иногда развивается сепсис.
Лечение. Больные острым тиреоидитом подлежат госпитализации. Назначают антибиотики. Сформировавшийся абсцесс вскрывают и дренируют во избежание распространения гнойного процесса на шею и средостение.
Подострый тиреоидит (гранулематозный зоб Де Кервена) — воспалительное заболевание, обусловленное, по-видимому, вирусной инфекцией. В 2—4 раза чаще встречается у женщин, обычно в возрасте 20—50 лет.
Как правило, заболевание возникает после вирусной инфекции (грипп, эпидемический паротит, корь и др.). Вторичный аутоиммунный процесс развивается в ответ на воспалительные изменения в щитовидной железе и высвобождение антигена (тиреоглобулина), поступающего в кровь при разрушении тироцитов.
Клиническая картина. В начальной стадии (от нескольких недель до 2 мес) заболевание протекает по типу острого тиреоидита. При явлениях тиреотоксикоза в крови повышаются уровни Тз, Т4, БСЙ, в дальнейшем появляются антитела к тиреоглобулину.
Лечение. Больным назначают глюкокортикостероиды (преднизалон по 30—60 мг/сут) в течение 3—4 нед, постепенно снижая дозу; ацетилсалициловую кислоту до 2—3 г/сут. При наличии гипотиреоза после стихания воспалительного процесса рекомендуется тиреоидин. Применение антибиотиков не влияет на течение патологического процесса. Хирургическое лечение не показано. Прогноз обычно благоприятный, выздоровление наступает в среднем через 5—6 мес
Зоб Хасимото (хронический тиреоидит) — тиреоидит аутоиммунной природы. Значительно чаще встречается у женщин в возрасте
40—50 лет (соотношение заболевших мужчин и женщин 1:10—15). В генезе заболевания определенное значение имеет врожденное нарушение в системе иммунологического контроля. У больных, страдающих этим заболеванием, и их родственников часто наблюдаются другие аутоиммунные болезни (миастения, ревматоидный артрит, неспецифический язвенный колит, инсулинзависимый сахарный диабет и др.). При гистологическом исследовании обнаруживают инфильтрацию железы лимфоцитами и плазматическими клетками, разрушение фолликулов с последующим замещением их соединительной тканью.
Клиническая картина и диагностика. Заболевание развивается медленно, сопровождается явлениями гипотиреоза различной выраженности, иногда симптомами токсического зоба.
При гипертрофической форме хронического тиреоидита железа, как правило, увеличена за счет обеих долей, имеет плотную консистенцию с гладкой либо узловатой поверхностью, обычно безболезненная, не спаяна с окружающими тканями, подвижна при пальпации. Регионарные лимфатические узлы не увеличены. Симптомы (давления органов шеи наблюдаются редко.
Выявление органоспецифических антител подтверждает диагноз. При атрофических формах заболевания отмечается снижение уровня Тз, Т4 и БСЙ, повышение содержания ТТГ. Важное значение для диагностики имеет пункционная биопсия, особенно узловых образований.
Лечение. Консервативное лечение: назначают препараты щитовидной железы и глюкокортикоидные гормоны. Дозу гормонов щитовидной железы подбирают индивидуально; средняя суточная доза тиреоидина 0,1—0,3 г, левотироксина-натрнума 150—200 мкг. Суточная доза преднизалона 30—60 мг в течение 2—4 мес с последующим уменьшением дозы.
Хирургическое лечение: при подозрении на злокачественное перерождение или при (давлении органов шеи большим зобом показана операция — субтотальная резекция щитовидной железы. После операции продолжают лечение тиреоидином вследствие неизбежного развития гипотиреоза.
Зоб Риделя (фиброзный тиреоидит). Заболевание характеризуется разрастанием в щитовидной железе соединительной ткани, замещающей ее паренхиму, н вовлечением в процесс окружающих тканей — мышц, сосудов, нервов. Этиология заболевания не установлена.
Клиническая картина и диагностика. Щитовидная железа диффузно увеличена, каменистой плотности, спаяна с окружающими тканями. Лимфатические узлы не увеличены. Отмечаются умеренные признаки гипотиреоза. При (давлении железой пищевода, трахеи, сосудов и нервов появляется соответствующая симптоматика. Титр антитиреоидных антител обычно не повышен.
Лечение. До операции практически невозможно исключить злокачественную опухоль щитовидной железы, поэтому при струме Риделя показано хирургическое вмешательство — субтотальная резекция железы с последующей заместительной терапией.
ОПУХОЛИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Все опухоли щитовидной железы разделяют на доброкачественные и злокачественные (struma maligna).
Классификация опухолей щитовидной железы (ВОЗ)
