
- •ПРЕДИСЛОВИЕ
- •Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
- •Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
- •2.1. Видеоэндоскопическая хирургия
- •2.1.1. Видеолапароскопическая хирургия
- •2.1.2. Торакоскопическая хирургия
- •2.2. Интервенционная радиология
- •Глава 3. ШЕЯ
- •3.1. Пороки развития
- •3.2. Повреждения органов шеи
- •3.3. Абсцессы и флегмоны
- •3.4. Лимфаденит (специфический и неспецифический)
- •3.5. Опухоли шеи
- •Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
- •4.1. Методы исследования
- •4.2. Заболевания щитовидной железы
- •4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
- •4.2.2. Токсическая аденома (болезнь Пламмера)
- •4.2.3. Многоузловой токсический зоб
- •4.2.4. Эндемический зоб (йоддефицитные заболевания)
- •4.2.5. Спорадический зоб (простой нетоксический зоб)
- •4.2.6. Аберрантный зоб
- •4.2.7. Тиреоидиты
- •4.2.8. Гипотиреоз
- •4.3. Опухоли щитовидной железы
- •4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
- •4.3.2. Злокачественные опухоли.
- •4.4. Паращитовидные железы
- •4.4.1. Заболевания паращитовидных желез
- •4.4.1.1. Гиперпаратиреоз
- •4.4.1.2. Гипопаратиреоз
- •4.4.1.3. Опухоли паращитовидных желез
- •Глава 5. МОЛОЧНЫЕ ЖЕЛЕЗЫ
- •5.1. Методы исследования
- •5.2. Пороки развития
- •5.3. Повреждения молочных желез
- •5.4. Воспалительные заболевания
- •5.4.1 Неспецифические воспалительные заболевания
- •5.4.2. Хронические специфические воспалительные заболевания
- •5.5. Дисгормональные дисплазии молочных желез
- •5.5.1 Мастопатия
- •5.5.2. Выделения из сосков
- •5.5.3. Галактоцеле
- •5.5.4. Гинекомастия
- •5.6. Опухоли молочной железы
- •5.6.1. Доброкачественные опухоли
- •5.6.2. Злокачественные опухоли
- •5.6.2.2. Рак молочной железы in situ
- •5.6.2.3. Рак молочной железы у мужчин
- •5.6.2.4. Саркома молочной железы
- •Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
- •6.1. Методы исследования
- •6.2. Грудная стенка
- •6.2.1. Врожденные деформации грудной клетки
- •6.2.2. Повреждения грудной клетки
- •6.2.3. Воспалительные заболевания
- •6.2.4. Специфические хронические воспалительные заболевания грудной стенки
- •6.2.5. Опухоли грудной стенки
- •6.3. Трахея
- •6.3.1 Пороки развития
- •6.3.2. Травматические повреждения
- •6.3.3. Воспалительные заболевания
- •6.3.4. Стенозы трахеи
- •6.3.5. Пищеводно-трахеальные свищи
- •6.3.6. Опухоли трахеи
- •6.4. Легкие. Бронхи
- •6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
- •6.4.2. Пороки развития сосудов легких
- •6.4.3. Воспалительные заболевания
- •6.4.3.1. Абсцесс легкого
- •6.4.3.2. Гангрена легкого
- •6.4.3.3. Хронический абсцесс легкого
- •6.4.4. Специфические воспалительные заболевания
- •6.4.4.1. Туберкулез легких
- •6.4.4.2. Сифилис легких
- •6.4.4.3. Грибковые заболевания легких (микозы)
- •6.4.4.4. Актиномикоз легких
- •6.4.5. Бронхоэктатическая болезнь
- •6.4.6. Кисты легких
- •6.4.7. Эхинококкоз легких
- •6.4.8. Опухоли легких
- •6.4.8.1. Доброкачественные опухоли
- •6.4.8.2. Злокачественные опухоли
- •6.4.8.2.1. Рак легких
- •6.5. Плевра
- •6.5.1.1. Пневмоторакс
- •6.5.2. Воспалительные заболевания плевры
- •6.5.2.1. Экссудативный неинфекционный плеврит
- •6.5.2.2. Острая эмпиема плевры
- •6.5.2.3. Хроническая эмпиема
- •6.5.3. Опухоли плевры
- •6.5.3.1. Первичные опухоли плевры
- •6.5.3.2. Вторичные метастатические опухоли
- •Глава 7. ПИЩЕВОД
- •7.1. Методы исследования
- •7.2. Врожденные аномалии развития
- •7.3. Повреждения пищевода
- •7.4. Инородные тела пищевода
- •7.5. Химические ожоги и рубцовые сужения пищевода
- •7.6. Нарушения моторики пищевода
- •7.6.1. Ахалазия кардии (кардиоспазм)
- •7.6.2. Халазия (недостаточность) кардии
- •7.7. Рефлюкс-эзофагит (пептический эзофагит)
- •7.8. Дивертикулы пищевода
- •7.9. Опухоли пищевода
- •7.9.1. Доброкачественные опухоли и кисты
- •7.9.2. Злокачественные опухоли
- •7.9.2.2. Саркома
- •Глава 8 ДИАФРАГМА
- •8.1. Методы исследования
- •8.2. Повреждения диафрагмы
- •8.3. Диафрагмальные грыжи
- •8.4. Грыжи пищеводного отверстия диафрагмы
- •8.5. Релаксация диафрагмы
- •Глава 9. ЖИВОТ
- •9.1. Методы исследования
- •9.2. Острый живот
- •9.3. Травмы живота
- •9.4. Заболевания брюшной стенки
- •9.5. Опухоли брюшной стенки
- •Глава 10 ГРЫЖИ ЖИВОТА
- •10.1. Наружные грыжи живота
- •10.1.1. Паховые грыжи
- •10.1.2. Бедренные грыжи
- •10.1.3. Эмбриональные грыжи
- •10.1.4. Пупочные грыжи
- •10.1.5. Грыжи белой линии живота
- •10.1.6. Травматические и послеоперационные грыжи
- •10.1.7. Редкие виды грыж живота
- •10.1.8. Осложнения наружных грыж живота
- •10.2. Внутренние грыжи живота
- •Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
- •11.1. Методы исследования
- •11.2. Пороки развития
- •11.3. Инородные тела желудка и двенадцатиперстной кишки
- •11.4. Химические ожоги и рубцовые стриктуры желудка
- •11.5. Повреждения желудка и двенадцатиперстной кишки
- •11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
- •11.6.1. Осложнения язвенной болезни
- •11.6.1.1. Желудочно-кишечные кровотечения
- •11.6.1.2. Перфорация язвы
- •11.6.1.3. Пилородуоденальный стеноз
- •11.6.1.4. Пенетрация язвы
- •11.7. Острые язвы
- •11.8. Патологические синдромы после операций на желудке
- •11.9. Опухоли желудка и двенадцатиперстной кишки
- •11.9.1. Доброкачественные опухоли желудка
- •11.9.2. Злокачественные опухоли желудка
- •11.9.2.1. Рак желудка
- •11.9.2.2. Саркома желудка
- •11.9.2.3. Лимфома желудка
- •11.9.3. Опухоли двенадцатиперстной кишки
- •Глава 12. ПЕЧЕНЬ
- •12.1. Специальные методы исследования
- •12.2. Пороки развития
- •12.3. Травмы печени
- •12.4. Абсцессы печени
- •12.4.1. Бактериальные абсцессы
- •12.4.2. Паразитарные абсцессы
- •12.5. Паразитарные заболевания печени
- •12.5.1. Эхинококкоз
- •12.5.2. Альвеококкоз
- •12.5.3. Описторхоз
- •12.6. Непаразитарные кисты печени
- •12.7. Хронические специфические воспалительные заболевания
- •12.8. Опухоли печени
- •12.8.1. Доброкачественные опухоли
- •12.8.2. Злокачественные опухоли
- •12.9. Синдром портальной гипертензии
- •12.10. Печеночная недостаточность
- •Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
- •13.1. Специальные методы исследования
- •13.2. Врожденные аномалии развития желчевыводящих протоков
- •13.3. Повреждения желчных путей
- •13.4. Желчнокаменная болезнь
- •13.4.1. Хронический калькулезный холецистит
- •13.4.2. Острый холецистит
- •13.5. Бескаменный холецистит
- •13.6. Постхолецистэктомический синдром
- •13.7. Опухоли желчного пузыря и желчных протоков
- •13.8. Желтуха
- •Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- •14.1. Аномалии и пороки развития
- •14.2. Повреждения поджелудочной железы
- •14.3. Острый панкреатит
- •14.4. Хронический панкреатит
- •14.5. Кисты и свищи поджелудочной железы
- •14.6. Опухоли поджелудочной железы
- •14.6.1. Доброкачественные опухоли
- •14.6.2. Злокачественные опухоли
- •14.6.2.1. Рак поджелудочной железы
- •14.6.3. Нейроэндокринные опухоли
- •Глава 15. СЕЛЕЗЕНКА
- •15.1. Пороки развития
- •15.2. Повреждения селезенки
- •15.3. Заболевания селезенки
- •15.4. Гиперспленизм
- •Глава 16. СРЕДОСТЕНИЕ
- •16.1. Повреждения средостения
- •16.2. Воспалительные заболевания
- •16.2.1. Нисходящий некротизирующий острый медиастинит
- •16.2.2. Послеоперационный медиастинит
- •16.2.3. Склерозирующий (хронический) медиастинит
- •16.3. Синдром верхней полой вены
- •16.4. Опухоли и кисты средостения
- •16.4.1. Неврогенные опухоли
- •16.4.2. Тимомы
- •16.4.3. Дизэмбриогенетические опухоли
- •16.4.4. Мезенхимальные опухоли
- •16.4.5. Лимфоидные опухоли
- •16.4.6. Кисты средостения
- •Глава 17 СЕРДЦЕ. ПЕРИКАРД
- •17.1. Специальные методы исследования
- •17.2. Обеспечение операций на сердце и крупных сосудах
- •17.3. Ранения сердца и перикарда
- •17.4. Врожденные пороки сердца
- •17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
- •17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
- •17.4.1.2. Врожденный стеноз устья аорты
- •17.4.1.3. Открытый артериальный проток
- •17.4.1.4. Дефект межпредсердной перегородки
- •17.4.1.5. Дефект межжелудочковой перегородки
- •17.4.1.6. Тетрада Фалло
- •17.5. Приобретенные пороки сердца
- •17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
- •17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
- •17.5.3. Аортальные пороки сердца
- •17.6. Инфекционный эндокардит и абсцессы сердца
- •17.7. Хроническая ишемическая болезнь сердца
- •17.8. Постинфарктная аневризма сердца
- •17.9. Перикардиты
- •17.9.1. Острые перикардиты
- •17.9.2. Выпотные перикардиты
- •17.9.3. Хронические перикардиты
- •17.10. Нарушения ритма
- •17.10.1. Брадикардии
- •17.10.2. Тахикардии
- •Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
- •18.1. Методы исследования
- •18.2. Общие принципы лечения заболеваний артерий
- •18.3. Врожденные пороки
- •18.4. Патологическая извитость артерий (кинкинг)
- •18.5. Гемангиомы
- •18.6. Травмы артерий
- •18.7. Облитерирующие заболевания
- •18.7.1. Облитерирующий атеросклероз
- •18.7.2. Неспецифический аортоартериит
- •18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
- •18.7.4. Облитерирующие поражения ветвей дуги аорты
- •18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
- •18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
- •18.7.7. Облитерирующие заболевания артерий нижних конечностей
- •18.8. Аневризмы аорты и периферических артерий
- •18.8.1. Аневризмы аорты
- •18.8.2. Аневризмы периферических артерий
- •18.8.3. Артериовенозная аневризма
- •18.9. Тромбозы и эмболии
- •18.9.1. Эмболия и тромбоз мезентериальных сосудов
- •18.10. Заболевания мелких артерий и капилляров
- •18.10.1. Диабетическая ангиопатия
- •18.10.2. Болезнь Рейно
- •18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
- •Глава 19. ВЕНЫ КОНЕЧНОСТЕЙ
- •19.1. Методы исследования
- •19.2. Врожденные венозные дисплазии
- •19.3. Повреждения магистральных вен конечностей
- •19.4. Хроническая венозная недостаточность
- •19.4.1. Варикозное расширение вен нижних конечностей
- •19.4.2. Посттромбофлебитический синдром
- •19.4.3. Трофические язвы венозной этиологии
- •19.5. Острый тромбофлебит поверхностных вен
- •19.6. Острые тромбозы глубоких вен нижних конечностей
- •19.7. Окклюзии ветвей верхней полой вены
- •19.8. Эмболия легочной артерии
- •Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
- •20.1. Заболевания лимфатических сосудов
- •20.1.1. Лимфедема
- •20.1.2. Лимфангиомы
- •Глава 21. ТОНКАЯ КИШКА
- •21.1. Аномалии и пороки развития
- •21.2. Травмы тонкой кишки
- •21.3. Заболевания тонкой кишки
- •21.3.1. Дивертикулы тонкой кишки
- •21.3.2. Ишемия кишечника
- •21.3.3. Болезнь Крона
- •21.4. Опухоли тонкой кишки
- •21.5. Кишечные свищи
- •21.6. Синдром "короткой кишки"
- •Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
- •22.1. Острый аппендицит
- •22.1.1. Типичные формы острого аппендицита
- •22.1.2. Атипичные формы острого аппендицита
- •22.1.3. Острый аппендицит у беременных
- •22.1.4. Острый аппендицит у ВИЧ-инфицированных
- •22.1.5. Осложнения острого аппендицита
- •22.1.6. Дифференциальная диагностика
- •22.2. Хронический аппендицит
- •22.3. Опухоли червеобразного отростка
- •Глава 23. ОБОДОЧНАЯ КИШКА
- •23.1. Аномалии и пороки развития
- •23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
- •23.1.2. Идиопатический мегаколон
- •23.2. Воспалительные заболевания ободочной кишки
- •23.2.1. Неспецифический язвенный колит
- •23.3. Дивертикулы и дивертикулез
- •23.4. Доброкачественные опухоли
- •23.4.1. Полипы и пол и поз
- •23.5. Злокачественные опухоли
- •23.5.1. Рак ободочной кишки
- •Глава 24 ПРЯМАЯ КИШКА
- •24.1. Методы исследования
- •24.2. Врожденные аномалии
- •24.3. Травмы прямой кишки
- •24.4. Заболевания прямой кишки
- •24.4.1. Геморрой
- •24.4.2. Трещина заднего прохода
- •24.4.3. Парапроктит и свищи прямой кишки
- •24.4.4. Выпадение прямой кишки
- •24.5. Рак прямой кишки
- •Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
- •25.1. Острая непроходимость
- •25.1.1. Обтурационная непроходимость
- •25.1.2. Странгуляционная непроходимость
- •25.1.3. Динамическая непроходимость
- •Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
- •26.1. Брюшина
- •26.1.1. Перитонит
- •26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
- •26.1.1.2. Туберкулезный перитонит
- •26.1.1.3. Генитальный перитонит
- •26.1.2. Опухоли брюшины
- •26.2. Забрюшинное пространство
- •26.2.1. Повреждение тканей забрюшинного пространства
- •26.2.2. Гнойные заболевания тканей забрюшинного пространства
- •26.2.3. Опухоли забрюшинного пространства
- •26.2.4. Фиброз забрюшинной клетчатки
- •Глава 27 НАДПОЧЕЧНИКИ
- •27.1. Гормонально-активные опухоли надпочечников
- •27.1.1. Альдостерома
- •27.1.2. Кортикостерома
- •27.1.3. Андростерома
- •27.1.4. Кортикоэстрома
- •27.1.5. Феохромоцитома
- •27.2. Гормонально-неактивные опухоли
- •Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
- •28.1. Источники донорских органов
- •28.2. Иммунологические основы пересадки органов
- •28.3. Реакция отторжения пересаженного органа
- •28.4. Иммунодепрессия
- •28.5. Трансплантация почек
- •28.6. Трансплантация поджелудочной железы
- •28.7. Трансплантация сердца
- •28.8. Пересадка сердце—легкие
- •28.9. Трансплантация печени
- •28.10. Трансплантация легких
- •28.11. Трансплантация тонкой кишки
- •28.12. Врачебный долг и трансплантология
- •Глава 29. ОЖИРЕНИЕ
выявить один или несколько косвенных признаков острого аппендицита: уровень жидкости в слепой кишке и терминальном отделе подвздошной кишки (симптом "сторожащей петли"), пневматоз подвздошной и правой половины ободочной кишки, деформация медиального контура слепой кишки, нечеткость контура m. ileopsoas. Значительно реже выявляют рентгенопозитивную тень калового камня в проекции червеобразного отростка. При перфорации аппендикса иногда обнаруживают газ в свободной брюшной полости.
При наличии стертой клинической картины заболевания, невозможности с уверенностью установить или опровергнуть диагноз острого аппендицита, прежде всего у женщин детородного возраста, у пожилых людей и стариков, у детей, показаны УЗИ и/или лапароскопия.
При остром аппендиците воспаленный отросток идентифицируют по данным УЗИ более чем у 90% больных. Его прямыми отличительными признаками являются увеличение диаметра червеобразного отростка до 8— 10 мм и более (в норме 4—6 мм), утолщение стенок до 4—6 мм и более (в норме 2 мм), что в поперечном сечении дает характерный симптом "мишени" ("кокарды"). Косвенными признаками острого аппендицита считают ригидность отростка, изменение его формы (крючковидная, S-образная), наличие конкрементов в его полости, нарушение слоистости его стенки, инфильтрация брыжейки, обнаружение скопления жидкости в брюшной полости. Точность метода в руках опытного специалиста достигает 95%.
Лапароскопические признаки острого аппендицита можно также разделить на прямые и косвенные. К прямым признакам относят видимые изменения отростка, ригидность стенок, гиперемию висцеральной брюшины, мелкоточечные кровоизлияния на серозном покрове отростка, наложения фибрина, инфильтрация брыжейки. Непрямые признаки — наличие мутного выпота в брюшной полости (чаще всего в правой подвздошной ямке и малом тазу), гиперемия париетальной брюшины в правой подвздошной области, гиперемия и инфильтрация стенки слепой кишки.
Специфических признаков катарального аппендицита, позволяющих отличить его при лапароскопии от вторичных изменений отростка (на фоне пельвиоперитонита, аднексита, мезаденита, тифлита), не существует.
При флегмонозном аппендиците отросток утолщен, напряжен, серозная оболочка гиперемирована, имеет геморрагии, налеты фибрина. Брыжейка инфильтрирована, гиперемирована. В правой подвздошной области может быть виден мутный выпот.
При гангренозном аппендиците отросток резко утолщен, зеленовато-черного цвета, неравномерно окрашен, на его серозной оболочке видны множественные очаговые или сливные кровоизлияния, наложения фибрина, брыжейка резко инфильтрирована. В правой подвздошной области часто виден мутный серозно-фибринозный выпот. Считают, что диагностическая точность лапароскопии при остром аппендиците составляет 95—98%.
К компьютерной томографии прибегают при осложненном аппендиците с целью дифференциальной диагностики аппендикулярного инфильтрата и опухоли слепой кишки, а также для поиска отграниченных скоплений гноя (абсцессов).
22.1.1. Типичные формы острого аппендицита
Аппендицит — воспалительное заболевание, поэтому крайне важно с самого начала обследования на основании оценки клинических и лабораторных данных установить вариант ответной реакции организма больного на воспаление. В начале развития процесса реакция организма строго контролируется иммунной системой и носит местный защитный характер. Но при деструктивном аппендиците может возникнуть синдром системной реакции организма на воспаление. Для него характерно повышение температуры тела выше 38°С, увеличение частоты дыхания выше 20 в 1 мин, учащение пульса выше 90 в 1 мин, лейкоцитоз выше 12 000 или палочкоядерный сдвиг выше 10%. Далеко не всегда эти признаки обнаруживают одновременно.
Так, при нарушении функции двух органов (присутствуют 2 критерия) тяжесть воспалительной реакции оценивают как легкий синдром. В этом случае врач обязан обратить на это серьезное внимание, воспринять как симптом тревоги и определять указанные критерии каждые 2—3 ч. При нарушении функции трех органов (обнаружены 3 критерия) состояние больного следует оценивать как среднетяжелое, а при 4 симптомах — как тяжелое. Определение указанных параметров в процессе наблюдения за больным является строго обязательным, так как позволяет судить о нарастании тяжести воспаления и необходимости принятия срочных мер для лечения.
При остром катаральном аппендиците, встречающемся у 3—5% больных, заболевание обычно начинается с появления тупой, давящей, реже схваткообразной боли в эпигастрии или по всему животу без определенной локализации. Эта боль причиняет пациенту дискомфорт. Через некоторое время боль мигрирует в правый нижний квадрант живота и усиливается, иногда сопровождаясь тошнотой, однократной рвотой. Общее состояние больного остается удовлетворительным. Температура тела не повышена, тахикардии нет. В правой подвздошной области определяют незначительное мышечное напряжение и локальную болезненность. Симптом Щеткина— Блюмберга у большинства больных отрицательный, в то время как другие признаки (Бартомье, Ситковского, Ровсинга) выявляются достаточно отчетливо. В общем анализе крови — незначительный лейкоцитоз (10—12 • 109/л).
В связи с отсутствием специфических патологоанатомических изменений в отростке многие врачи отвергают такой диагноз. В сомнительных случаях целесообразно установить наблюдение за больным с измерением температуры тела, пульса и лейкоцитоза. Нарастание отмеченных изменений свидетельствует о прогрессировании воспаления в отростке, что позволяет уточнить диагноз.
Флегмонозный аппендицит — наиболее частая клиническая форма (75— 85%), которую обнаруживают при поступлении больных в стационар. Для него характерна интенсивная постоянная боль, которая четко локализуется в правой подвздошной области, часто принимая пульсирующий характер. Больные жалуются на выраженную тошноту, рвота возникает редко, язык обложен. Наблюдают умеренное отставание при дыхании правого нижнего квадранта живота. Здесь же при пальпации обнаруживают кожную гиперестезию и выраженное защитное напряжение мышц брюшной стенки. Глубокая пальпация этой области сопровождается значительной болезненностью, отчетливо проявляются основные симптомы раздражения брюшины (симптом Щеткина—Блюмберга, Ровсинга) и другие симптомы, характерные для острого аппендицита (Воскресенского, Ситковского, Бартомье). Температура тела фебрильная (37,6—38,2°С), пульс 80—90 в 1 мин, количество лейкоцитов 12—15 • 109/л. Реакция организма на воспаление при флег-монозном аппендиците не носит черты системной. Имеется четкая тенденция к локализации воспаления. Лишь 1—2 признака могут указывать на присутствие SIRS.
Гангренозный аппендицит характеризуется гибелью чувствительных нервных окончаний в стенке отростка, и вследствие этого субъективное ощущение боли значительно снижается и может даже совершенно исчезнуть. На фоне нарастающей интоксикации (бледность кожи и слизистых оболочек, адинамия, выраженная тахикардия
— 100—120 ударов в 1 мин) может появиться эйфория и неадекватная самооценка. На фоне тошноты возникает повторная рвота. Язык сухой, обложен. При исследовании живота обращает внимание несоответствие — незначительное напряжение мышц брюшной стенки и резкая болезненность при глубокой пальпации в правой подвздошной области. Живот умеренно вздут, перистальтические шумы ослаблены. Симптомы "острого живота" положительные. Температура тела обычно выше 38°С, но нередко бывает нормальной или даже пониженной. Несоответствие частоты пульса уровню температуры тела — характерный для гангрены отростка признак ("токсические ножницы"). Количество лейкоцитов незначительно повышено (9—12 тыс.) или находится в пределах нормы, но обращает внимание значительный сдвиг в лейкоцитарной формуле в сторону увеличения
юных форм нейтрофилов. При гангренозном и перфоративном аппендиците воспаление распространяется на значительную часть брюшины, развивается синдром системного ответа на воспаление, который сигнализирует о возможности появления распространенного перитонита и сепсиса.
Отличительным признаком перфоративного аппендицита является возникновение резчайшей боли в правой подвздошной области. Это особенно заметно на предшествующем фоне фазы "мнимого благополучия" при гангренозном аппендиците и с трудом различимо при исходно интенсивной, пульсирующей, дергающей боли у больных флегмонозным аппендицитом.
Затем боль становится постоянной, а интенсивность ее непрерывно нарастает. Возникает повторная рвота. Наблюдается значительная тахикардия, язык сухой, обложен. Умеренная резистентность мышц брюшной стенки сменяется выраженным разлитым напряжением, вплоть до развития "доско-образного живота". С течением времени вздутие живота нарастает, перистальтика не выслушивается, симптомы раздражения брюшины выявляются на все большей поверхности брюшной стенки (справа налево и снизу вверх). Температура тела значительно повышается, отмечаются гектические размахи. Количество лейкоцитов, как правило, резко повышено, но иногда несколько снижено, что сопровождается резким нейтрофильным сдвигом влево.
22.1.2. Атипичные формы острого аппендицита
Подобные проявления заболевания встречаются у 20—30% больных. Атипизм клинической картины объясняют многообразием вариантов расположения червеобразного отростка в животе, а также возрастными и физиологическими вариантами индивидуальной реактивности организма, наличием или отсутствием признаков системной реакции организма на воспаление (табл. 22.1).
Самым частым вариантом атипических форм является ретроцекальный аппендицит (50 —60%). В этом случае отросток может тесно предлежать к правой почке, мочеточнику, поясничным мышцам. Заболевание начинается обычно с боли в эпигастрии или в правой половине живота. Если происходит ее миграция, то она локализуется в правой боковой или поясничной области. Боль постоянная малоинтенсивная, как правило, усиливается при ходьбе и движении в правом тазобедренном суставе. Развивающаяся контрактура правой подвздошно-поясничной мышцы может приводить к хромоте на правую ногу. Тошнота и рвота бывают реже, чем при типичном расположении отростка, но раздражение купола слепой кишки обусловливает возникновение 2—3-кратного жидкого и кашицеобразного стула. Ирритация почки или стенки мочеточника приводит к возникновению дизурии. При объективном исследовании отмечают отсутствие ключевого симптома — повышения тонуса мышц передней брюшной стенки, но выявляют ригидность поясничных мышц справа. Зона максимальной болезненности локализуется около гребня подвздошной кости или в правой боковой области живота. Симптом Щеткина—Блюмберга на передней брюшной стенке сомнителен, его можно вызвать лишь в области правого поясничного треугольника (Пти). Характерными для ретроцекального аппендицита являются симптом Образцова и болезненность при перкуссии и пальпации поясничной области справа. При исследовании лабораторных данных следует обратить внимание на анализ мочи, где обнаруживают лейкоциты, свежие и выщелоченные эритроциты.
Близость забрюшинной клетчатки, плохое опорожнение отростка вследствие изгибов и деформаций, обусловленных короткой брыжейкой, а значит, и худшие условия кровоснабжения вместе со скудной атипической клинической картиной предопределяют склонность к развитию осложненных форм аппендицита.
Низкое или тазовое расположение отростка встречается в 15—20% атипических форм, причем у женщин в 2 раза чаще, чем у мужчин. Отросток может располагаться или над входом в малый таз, или на дне прямокишечно-пузырного (маточного) углубления,
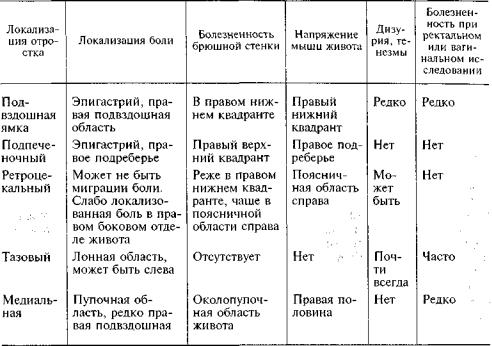
непосредственно в полости малого таза. В этих условиях боль часто начинается по всему животу, а затем локализуется в первом случае — в лонной области, реже — в левой паховой; во втором — над лоном либо в правой подвздошной области, непосредственно над паховой складкой.
Таблица 22.1. Симптоматика острого аппендицита в зависимости от локализации
отростка
Близость воспаленного отростка к прямой кишке и мочевому пузырю нередко вызывает императивный, частый, жидкий стул со слизью (тенезмы), а также учащенное болезненное мочеиспускание (дизурию). Живот при осмотре правильной формы, участвует в акте дыхания. Сложность диагностики в том, что напряжение мышц живота и симптом Щеткина —Блюмберга могут отсутствовать. Диагноз уточняется при ректальном исследовании, поскольку уже в первые часы обнаруживают резкую болезненность передней и правой стенок прямой кишки (симптом Куленкампффа). У детей может одновременно появляться отек и инфильтрация ее стенок.
В связи с частым ранним отграничением воспалительнго процесса температурная и лейкоцитарная реакции при тазовом аппендиците выражены слабее, чем при типичной локализации отростка.
Медиальное расположение отростка встречается у 8—10% больных с атипичными формами аппендицита. При этом отросток смещен к средней линии и располагается близко к корню брыжейки тонкой кишки. Именно поэтому аппендицит при срединном расположении органа характеризуется бурным развитием клинических симптомов.
Боль в животе вначале носит разлитой характер, но затем локализуется в области пупка или правом нижнем квадранте живота, сопровождаясь многократной рвотой и высокой лихорадкой. Локальная болезненность, напряжение мышц живота и симптом Щеткина— Блюмберга наиболее ярко выражены около пупка и справа от него. Вследствие рефлекторного раздражения корня брыжейки рано возникает и быстро нарастает вздутие живота из-за пареза кишечника. На фоне увеличивающейся дегидратации появляется лихорадка.
При подпеченочном варианте острого аппендицита (2—5% атипичных форм) боль, первоначально появившаяся в подложечной области, перемещается затем в правое подреберье, обычно локализуясь латеральнее проекции желчного пузыря — по переднеподмышечной линии. Пальпация этой области позволяет установить напряжение
широких мышц живота, симптомы раздражения брюшины, иррадиацию боли в подложечную область. Симптомы Ситковского, Раздольского, Ровсинга бывают положительными. Верифицировать высокое расположение купола слепой кишки можно при обзорной рентгеноскопии органов брюшной полости. Полезную информацию может дать УЗ И.
Левосторонний острый аппендицит наблюдают крайне редко. Эта форма обусловлена обратным расположением внутренних органов или избыточной подвижностью правой половины ободочной кишки. Клинические проявления заболевания отличаются только локализацией всех местных признаков аппендицита в левой подвздошной области. Диагностика заболевания облегчается, если врач обнаруживает декстракардию и расположение печени в левом подреберье.
Острый аппендицит у детей имеет клинические особенности в младшей возрастной группе (до 3 лет). Незаконченное созревание иммунной системы и недоразвитие большого сальника (он не достигает аппендикса) способствуют быстрому развитию деструктивных изменений в червеобразном отростке, снижают возможность отграничения воспалительного процесса и создают условия для более частого развития осложнений заболевания.
Отличительным признаком развития болезни является преобладание общих симптомов над местными. Клиническим эквивалентом боли у детей младшего возраста считают изменение их поведения и отказ от приема пищи. Первым объективным симптомом часто бывает лихорадка (39—39,5°С) и многократная рвота (у 45—50%). У 30% детей отмечают частый жидкий стул, который вместе со рвотой приводит к развитию ранней дегидратации.
При осмотре обращают внимание на сухость слизистых оболочек полости рта и тахикардию свыше 100 ударов в 1 мин. Осмотр живота целесообразно проводить в состоянии медикаментозного сна. С этой целью ректаль-но вводят 2% раствор хлоргидрата из расчета 10 мл/год жизни больного. Осмотр во сне позволяет выявить провоцируемую боль, проявляющуюся сгибанием правой ноги в тазобедренном суставе и попыткой оттолкнуть руку хирурга (симптом "правой ручки и правой ножки"). Кроме того, обнаруживают мышечное напряжение, которое во время сна удается дифференцировать от активной мышечной защиты. Ту же реакцию, что и пальпация живота, вызывает и перкуссия передней брюшной стенки, проводимая слева направо. В крови у детей до 3 лет обнаруживают выраженный лейкоцитоз (15—18 • 109/л) с нейтрофильным сдвигом.
У больных пожилого и старческого возраста (около 10% всех пациентов с острым аппендицитом) пониженная реактивность организма, склероз всех слоев стенки отростка, а также кровеносных сосудов, питающих аппендикс, предопределяют, с одной стороны, стертость клинических проявлений острого аппендицита, с другой — преобладание деструктивных форм.
Физиологическое повышение порога болевой чувствительности приводит к тому, что многие пациенты упускают из виду возникновение эпигастральной фазы болей и связывают начало болезни с болью в правой подвздошной области, интенсивность которой варьирует от сильной до незначительной. Тошнота и рвота возникают реже, чем у людей зрелого возраста. Задержку стула, характерную для аппендицита, больные часто объясняют привычным запором.
При обследовании следует обратить внимание на выраженное общее недомогание, сухость слизистых оболочек полости рта на фоне вздутия живота, обусловленного парезом кишечника. Хотя вследствие возрастной релаксации брюшной стенки мышечное напряжение над очагом поражения выражено незначительно, кардинальный симптом — локальную болезненность при пальпации и перкуссии над местом расположения червеобразного отростка — обычно выявляют. Часто симптомы Щеткина—Блюмберга, Воскресенского, Ситковского, Ровсинга выражены нечетко, имеют стертую форму. Температура тела даже при деструктивном аппендиците остается нормальной или повышается до субфебрильных значений. Количество лейкоцитов также нормально или
