
Zadachi_po_bekhe_s_otvetom.doc
.docБилет №1.
Француз Тулуз Лотрек прожил чуть больше 20 лет. Он был гениальным художником, но его внешность была ужасна. Он был карликом, с коротким туловищем, деформированными конечностями, большим животом, грубой кожей. Ко всему прочему он плохо слышал и плохо видел из-за помутнения роговицы. Поставьте диагноз. Какие биохимические нарушения лежат в основе этого заболевания?
Ответ: Это мукополисахаридоз - наследственное тяжелое заболевание, проявляющееся значительными нарушениями в умственном развитии детей, поражениями сосудов, помутнением роговицы, деформациями скелета, уменьшением продолжительности жизни. В основе мукополисахаридозов лежат наследственные дефекты каких либо гидролаз, участвующих в катаболизме гликозаминогликанов. Эти заболевания характеризуются накоплением гликозаминогликанов в тканях, приводящим к деформации скелета и увеличению органов, содержащих большие количества внеклеточного матрикса. В лизосомах при этом накапливаются не полностью разрушенные гликозаминогликаны, а с мочой выделяются их олигосахаридные фрагменты. Известно несколько типов мукополисахаридозов, вызванных дефектами разных ферментов гидролиза гликозаминогликанов. Так как только один мукополисахаридоз не сопровождается отставанием в умственном развитии, и больные могут даже проявлять выдающиеся способности, а Тулуз Лотрек был именно таким, можно предположить, что у художника была болезнь Моркио. При этом заболевании дефектным ферментом является хондроитин-М-ацетил-галактозин-6-сульфатсульфатаза, а продуктами накопления - кератансульфат и хондроитин-6-сульфат.
Билет №2.
Пожилая женщина была доставлена в больницу после того, как она упала дома и сломала бедро. Она жила затворницей и выходила из дома только в тех случаях, когда некому было сделать для нее необходимые покупки. Помимо перелома бедра при рентгенографическом исследовании были обнаружены типичные признаки остеомаляции. Лабораторные данные: Сыворотка: кальций 1,75ммоль/л фосфат 0, 7ммоль/л щелочная фосфатаза 440МЕ/Л альбумины 30г/л
В чем причина остеомаляции у пожилой женщины? Что подтверждает диагноз?
Ответ: Низкая концентрация кальция в сыворотке (даже учитывая низкое содержание альбумина), несколько сниженное содержание фосфата (показатель вторичного гиперпаратиреоза) и увеличенная активность щелочной фосфатазы (отражение повышения активности остеокластов) типичные для остеомаляции. Остеомаляция чаще наблюдается у лиц старшего возраста и в патогенезе ее могут играть роль и недостаточное питание (подтверждением этого является низкое содержание альбумина), и снижение эндогенного синтеза витамина Д (из-за отсутствия действия солнечного света). Концентрация 25-гидроксихолекальциферола в плазме обычно низкая. Типичная рентгенологическая картина наблюдается не всегда; методом окончательного подтверждения диагноза является гистологическое исследование биоптата кости, но биопсия представляет собой специальную инвазивную процедуру, и на практике диагноз обычно подтверждается ответом на пробную терапию витамином Д.
Билет №3.
Установлено, что рост человека вечером на 1-2 см меньше чем утром. В то же время у космонавтов в условии невесомости отмечается увеличение роста даже на 5 см. объясните эти факты с биохимических позиций.
Ответ: Основными компонентами межклеточного хрящевого матрикса являются коллаген II типа, агрекан, гиалуроновая кислота и вода. Кроме них в матриксе находятся малые протеогликаны, коллагены VI, IX, XI типов, связывающий белок, другие неколлагеновые белки (фибронектин, анкорин, хрящевой олигомерный белок, хондроадгерин), разнообразные ростовые факторы.
Высокомолекулярные агрегаты состоящие из агрекана и гиалуроновой кислоты являются полианионами, так как содержат большое количество кислых групп. Это способствует высокой гидратации хрящевого матрикса и обеспечивает выполнение им рессорных функций. Содержание воды в суставном хряще непостоянно. При нагрузке жидкость вытесняется, пока давление набухания не уравновесит внешнюю нагрузку, когда нагрузка прекращается, вода вновь возвращается в хрящ. Очень наглядно это проявляется в межпозвоночных дисках. Утром после сна на долю воды приходится около 75% массы диска. При внешней нагрузке на диски в течение дня,содержание воды уменьшается примерно на 20 %. Поэтому рост человека к вечеру уменьшается на 1 -2 см, а космонавты в невесомости становятся выше почти на 5 см.
Билет №4.
Мальчик 9 лет поступил в клинику с жалобами на боли в животе, возникающие после еды, особенно жирной, на высыпания на бедрах, лице, в области локтевых и коленных суставов. При обследовании у дерматолога физическое и психическое развитие соответствует возрасту.
Лабораторный анализ: сыворотка при взятии мутная во всем объёме пробирки. При выстаивании в холодильнике 10 часов образовался мутный сливкообразный верхний слой ХМ, под слоем сыворотка прозрачная.
Хс =18,4 мМ/л (3,5-6,5) На старте денситограммы выявляется
ТГ = 9,9мМ/л (0,5-2,0) интенсивная полоса ХМ.
Хс ЛВК=1,8мМ/л(>0,9)
Активность сывороточной ЛПЛ(липопротеинлипазы) =0,0 Диагноз?
Обсуждение: У больного клиника и лабораторные анализы свидетельствуют о I типе ГЛП (болезнь Бюргер-Грютца) из-за дефицита ЛПЛ. Такие больные имеют повышенный риск развития панкреатита, для них важно ограничение потребления жиров. Болезнь, очевидно, имеет наследственную природу.
Билет №5.
Больной 30 лет обратился к врачу с жалобами на боли в животе, особенно после приема жирной пищи, высыпание на кожи рук, ног, живота. При осмотре больной тучный ,печень и селезёнка при пальпации увеличены, на коже ксантомы. Лабораторный анализ: сыворотка мутная во всем объеме. При стоянии в холодильнике в течении 10 часов образовался сливкообразный слой над мутной сывороткой. Хс - 5,2 мМ/л (3.5-6.5) На денситограмме на старте интенсивная ТГ - 7,5 мМ/л (0,5- 2,0) полоса ХМ и широкая пре B- липопротеида Хс ЛПВП - 0,9 мМ/л (>0,9)
Выставите тип ГЛП и обоснуйте.
Обсуждение: на основании жалоб, осмотра и приведенных исследований установлен IV тип ГЛП. Причиной заболевания часто служит дефицит активатора ЛПЛ - белка апоС-П, что приводит к нарушению катаболизма ХМ и ЛПОНП. Заболевание клинически проявляется гепатоспленомегалией, абдоминальной коликой, ксантоматозом и иногда ИБС. Больные имеют повышенный риск развития панкреатита.
Билет №6.
У 54-летней женщины при скрининговом исследовании была обнаружена гиперхолестеринемия, при этом никаких жалоб на самочувствие не было. Тем не менее.она перешла на диету с ограничением жиров. Через 18 месяцев она похудела на 3 кг, при исследовании липидного спектра, получены следующие результаты:
Лабораторный анализ: сыворотка прозрачная.
Хс общий - 7,9 мМ/л (3,5-6,5)
ТГ - 0,9 мМ/л (0,-2,5)
ХсЛПВП - 3,56 мМ/л (>0,9)
Хс ЛПНП - 3,9 мМ/л (2,0-5,0)
Нуждалась ли эта женщина в лечении?
Обсуждение: В данном случае Хс ЛПНП был в пределах нормы, а общий Хс повышен за счет фракции ЛПВП. Высокий уровень ЛПВП является фактором, защищающим от развития ИБС. Этот пример свидетельствует насколько важно измерять спектр ЛП, а не ограничиваться исследованием только общего Хс. Пациентке не требовалось никакого лечения и ограничения
приема жиров. Это семейная гипер α-ЛП.
Билет №7.
Некоторые лекарства, например барбитураты, НПВП, эстрогены, являются индукторами синтеза аминолевулинатсинтазы и аминолевулинатдегидратазы. Почему прием этих препаратов у некоторых больных может вызвать нервно-психические расстройства и повышение чувствительности кожи к УФО?
Для ответа на вопрос:-напишите схему метаболического пути, в котором участвуют вышеуказанные ферменты;
-назовите промежуточные продукты этого метаболического пути -укажите заболевания, обусловленные накоплением в тканях этих промежуточных метаболитов.
Ответ.
1-Аминолевулинатсинтаза и аминолевулинатдегидратаза принимают участие в биосинтезе гема. Аминолевулинатсинтаза является пиридоксальзависимым ферментом. Аллостерическим ингибитором активности является гем. Аминолевулинатдегидратаза катализирует реакцию конденсации двух молекул аминолевулиновой кислоты с образованием двух молекул воды и одной молекулы порфобилиногена. Аминолевулинатдегидратаза также ингибируется гемом, но так как активность этого фермента в 80 раз выше,чем АЛК-синтазы, то это не имеет большого физиологического значения. -Промежуточные продукты- см. схему ниже.
-Наследственные и приобретенные нарушения синтеза тема, сопровождающиеся повышением содержания порфобилиногенов, а также продуктов их окисления в тканях и крови и появлением их в моче, называют Порфириями. («порфирин»- с греческого означает пурпурный). В зависимости от основной локализации патологического процесса различают печеночные формы и эритропоэтические наследственные Порфирии. Эритропоэтические- сопровождаются накоплением порфиринов в нормобластах и эритроцитах, а печеночные - в гепатоцитах. Аминолевулинат и порфириногены являются нейротоксинами. Прием лекарств, являющихся индукторами синтеза АЛК-синтазы, может вызвать обострение. (Сульфаниламидные препараты, барбитураты, НПВС, стероиды, гестагены.), т.к. в их метаболизме должны принимать участие гемсодержащие белки, снижается внутриклеточное содержание гема, что приводит к дерепрессии синтеза АЛК-синтазы. Повышение активности АЛК-синтазы приводит к значительному накоплению АЛК и порфобилиногена
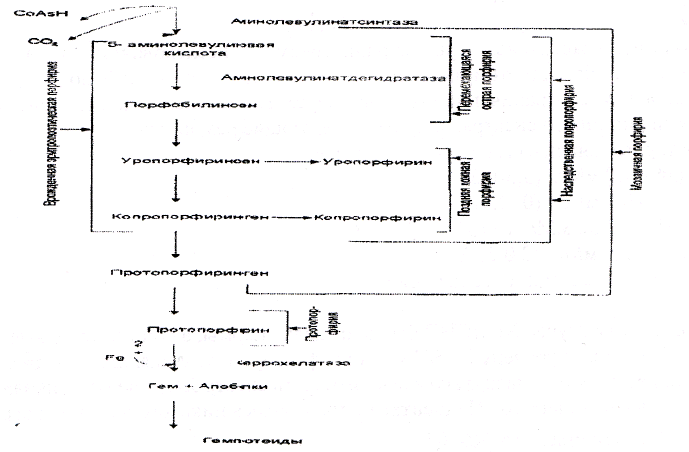
Схема. Последовательные стадии биосинтеза тема, с указанием предшественников, экскретируемых с мочой, при различных формах Порфирии. Фигурные скобки объединяют соединения, которые экскретируются с мочой в избыточном количестве при обострении указанных форм Порфирии.
Билет №8.
В инфекционное отделение поступил больной с подозрением на острое поражение печени (острый гепатит). У больного яркая желтушная окраска кожи и слизистых оболочек, в крови повышено содержание прямого и непрямого билирубина, моча - интенсивной окраски, определяется прямой билирубин, уробилиноген; количество желчных пигментов в кале снижено.
Какой тип желтухи отмечается у пациента? Для ответа на вопрос : -напишите схему катаболизма гема -укажите диагностические критерии данной патологии.
Ответ. У больного - паренхиматозный гепатит
Схема катаболизма гемоглобина
Катаболизм осуществляется в лизосомах сложной ферментной системой.

Критерии паренхиматозной желтухи: -снижение количества альбумина,
^ фракции у-глобулинов, ^ концентрации общего билирубина, ^ неконъюгированного билирубина,
конъюгированного билирубина.
Кал - гипохоличный (слабо окрашен)
Моча-интенсивно окрашена, Уробилиноген определяется
Функциональные Пробы печени: тимоловая проба ^^, ACT ^, АЛТ ^^^,
Щелочная фосфатаза ^.
Билет №9.
У больного с желтупшостью склер и кожи обнаружен наследственный дефект белков мембраны эритроцитов. В крови повышено содержание непрямого билирубина, кал интенсивно окрашен, в моче билирубина нет. Какой тип желтухи у пациента? Для ответа на вопрос: -напишите схему образования билирубина, назовите ферменты, -перечислите известные вам желчные пигменты, укажите, где они образуются, -объясните, почему дефект мембраны эритроцитов сопровождается повышением непрямого билирубина в крови.
Ответ:1.гемолитическая желтуха 2.схему образования билирубина - см .№8
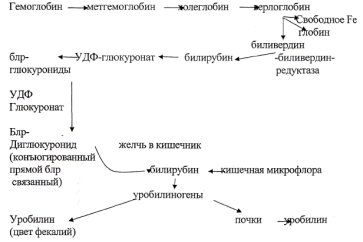
3.концентрация общего билирубина (75% непрямой бер)
4.дефект мембраны эритроцитов => повышение хрупкости и снижение
эластичности мембраны=>Ускоренное их разрушение в сосудистом русле и
селезенке => усиление образования свободного гемоглобина => усиленное
образование билирубина, превышающее способность печени к его выведению
=> накопление в кровяном русле, тканях => желтушность кожных покровов и слизистых оболочек.
Билет №10.
Больной, 39 лет. В анамнезе желчнокаменная болезнь. После нарушения в диете (прием жирной, жареной пищи) поступил в хирургический стационар с диагнозом « острый холецистит». При осмотре кожные покровы и видимые слизистые оболочки желтушной окраски, отмечается зуд кожи. В анализе крови - повышена концентрация прямого билирубина, моча - интенсивного оранжево-коричневого цвета, кал - обесцвечен. Какой тип желтухи отмечается у больного? Напишите схему образования желчных пигментов, пигментов мочи и кала. Укажите нормальные значения общего билирубина. Укажите на схеме блок в катаболизме гема при данном типе желтухи.
Ответ.
1.Подпеченочная (механическая) желтуха, вызванная закупоркой желчного хода камнем желчного пузыря.
2.схему образования - см. задачу №8
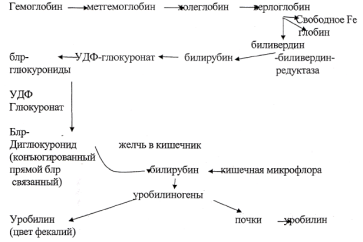
З.общий билирубин - 8,5-20,5 мк моль/литр
4. блок на уровне экскреции билирубина в желчные ходы.
Билет №11.
Мужчина 55 лет, страдающий ожирением, проснулся ночью (после того как провел вечер за деловым ужином) от непереносимых болей в первом шпосне-фаланговом суставе левой ноги. Встать на ногу он не мог. Пораженный сустав был горячим, отечным, покрасневшим и резко болезненным. Пациенту провели лечение индометацином, и симптомы были быстро купированы. За год до этого эпизода у пациента был приступ почечной колики, но тогда он заявил, что слишком занят, чтобы тратить время на обследование по этому поводу.
Из лабораторных данных:
Ураты в сыворотке 0,78 ммоль/л.
Задание:
1. Поставить диагноз.
2. Объяснить причину наблюдаемых симптомов.
3. Назначить патогенетическое лечение.
Ответ.1. Это классический случай подагры. В данном случае присутствовали все признаки воспаления, и лабораторно была подтверждена гиперурикемия. Почечная колика могла быть обусловлена почечным уратным камнем. Подагра чаще встречается у мужчин, чем у женщин, страдающих ожирением, более распространена при гипертриглицеридемии, гипертензии, переедании и злоупотреблении алкоголем.
2. У человека мочевая кислота является конечным продуктом обмена пуриновых нуклеотидов и выводится из организма с мочой. Полиморфизм ферментов, участвующих в синтезе пуриновых нуклеотидов de novo (фосфорибозилпирофосфатсинтетаза - ФРПФ-синтетаза), сопровождается образованием белков с низкой ферментативной активностью или нечувствительных к действию аллостерических эффекторов. При этом нарушается регуляция синтеза пуриновых нуклеотидов по механизму отрицательной обратной связи. Избыточно синтезирующиеся нуклеотиды подвергаются катаболизму, и образование мочевой кислоты повышается. Тот же результат получается при снижении активности путей реутилизации пуринов (фермент гипоксантин-гуанин-фосфорибозилтрансфераза). Аденин, гуанин и гипоксантин не используются повторно, а превращаются в мочевую кислоту, возникает гиперурикемия. Следствием гиперурикемии (состояния организма, при котором содержание мочевой кислоты в сыворотке крови превышает уровень растворимости) является кристаллизация уратов в мягких тканях и связках. Кристаллы урата натрия, формирующиеся в суставах, захватываются нейтрофилами, но повреждают мембраны их лизосом, вызывая разрушение клеток. Образование свободных супероксидных радикалов и высвобождение лизосомальных ферментов в полость сустава вызывают острую воспалительную реакцию. Выброс интерлейкина-1 из моноцитов и тканевых макрофагов обеспечивает дополнительный воспалительный стимул. Отложение уратов в ткани почек приводит к развитию почечной недостаточности - частому осложнению подагры. Ураты могут откладываться и в почечных лоханках, образуя почечные камни (примерно у половины больных подагрой).
3. Требуется назначить больному аллопуринол. Аллопуринол - это структурный аналог гипоксантина. Ксантиноксидаза окисляет аллопуринол в оксипуринол (аналог ксантина), но этот продукт реакции остается прочно связан с активным центром фермента: таким образом, фермент оказывается инактивированным (суицидный катализ). При этом конечным продуктом катаболизма пуринов становится гипоксантин, растворимость которого в моче и в других жидкостях организма примерно в 10 раз больше, чем растворимость мочевой кислоты, и поэтому гипоксантин легче выводится из организма.
Билет №12.
Описано наследственное заболевание, при котором в детском возрасте для больных характерно отставание в развитии, мегалобластическая анемия и оранжевая кристаллоурия (оротацидурия). Заболевание легко поддается лечению уридином. При отсутствии лечения пиримидиновыми нуклеозидами пациенты подвержены инфекциям. Что это за заболевание, какие биохимические дефекты лежат в его. основе?
Ответ.Это заболевание - первичная наследственная оротовая ацидурия. Заболевание связано с утратой во всех тестированных типах клеток функции фермента, катализирующего две последние реакции синтеза УМФ - образование и декарбоксилирование оротидиловой кислоты. В результате возникает недостаточность пиримидиновых нуклеотидов, необходимых для синтеза нуклеиновых кислот, а оротовая кислота, наоборот, накапливается. Накоплению оротовой кислоты способствует также и отсутствие в этих условиях регулирующего действия УТФ (аллостерического ингибитора фермента, способствующего образованию оротовой кислоты), поскольку концентрация в клетках УТФ, как и других пиримидиновых нуклеотидов, постоянно низка. Вследствие этого синтез оротовой кислоты происходит с большей скоростью, чем в норме. При отсутствии лечения наследственная оротацидурия приводит к развитию необратимого резкого отставания умственного и физического развития; обычно больные погибают в первые годы жизни. Оротовая кислота не токсична, нарушения развития являются следствием «пиримидинового голода». Поэтому для лечения этой болезни применяют уридин (нуклеозид) в дозах 0,5-1,0 г в сутки. Это обеспечивает образование УМФ и других пиримидиновых нуклеотидов в обход нарушенных реакций:
Уридин + АТФ -> УМФ + АДФ
Такое лечение устраняет «пиримидиновый голод» и, кроме того, снижает выделение оротовой кислоты, поскольку включается механизм ингибирования первой реакции метаболического пути. Лечение должно продолжаться без перерыва на протяжении всей жизни, уридин для таких больных является незаменимым пищевым фактором наряду с витаминами и незаменимыми аминокислотами.
Причиной оротацидурии может быть также введение аллопуринола при лечении подагры. Аллопуринол в организме частично превращается в аналог природного мононуклеотида (оксипуринолмононуклеотид), который является сильным ингибитором реакции декарбоксилирования оротидиловой кислоты, вследствие чего и вызывает накопление оротовой кислоты в тканях.
Билет №13.
Известна тяжелая форма гиперурикемии, которая наследуется как рецессивный
признак, сцепленный с Х-хромосомой (проявляется у мальчиков). У таких детей кроме
симптомов, характерных для подагры, наблюдаются церебральные параличи,
нарушения интеллекта, попытки наносить себе раны (укусы губ, пальцев). Что это за
заболевание? Какие биохимические нарушения лежат в его основе?
Ответ. Речь идет о синдроме Леша-Найхана. Эта болезнь связана с дефектом
гипоксантин - гуанин - фосфорибозилтрансферазы, катализирующий превращение гипоксантина и гуанина в ИМФ и ГМФ соответственно (путь реутилизации); активность этого фермента у больных в тысячи раз ниже, чем в норме или вообще не активен. Вследствие этого гипоксантин и гуанин не используются повторно для синтеза нуклеотидов, а целиком превращаются в мочевую кислоту, что ведет к гиперурикемии. Что вызывает неврологическую симптоматику, пока неизвестно.
Билет №14.
Редкое заболевание - синдром преждевременного старения связано с генетическим дефектом репарационной системы ДНК. Перечислите возможные повреждения ДНК и приведите примеры репарации ДНК.
Ответ. Агенты, вызывающие повреждения ДНК, разнообразны: внешние облучения (ультрафиолетовое, инфракрасное, радиоактивное и пр.), самопроизвольные локальные изменения температуры, свободные радикалы, химические мутагены и т.д. Повреждения ДНК разделяются на: 1) повреждения оснований и 2) повреждения цепей. Повреждения оснований:
1) Гидролитическое выщепление оснований происходит спонтанно или под влиянием вышеперечисленных факторов. Пентозофосфатный остов цепи при этом сохраняется.
2) Гидролитическое дезаминирование оснований: цитозин превращается в урацил; 5-метилцитозин - в тимин; аденин - в гипоксантин.
3) Образование димеров тимина (инициируется ультрафиолетовым облучением) Повреждения цепей ДНК:
1) Одноцепочечные разрывы
2) Поперечные сшивки
Пример репарации тиминового димера.
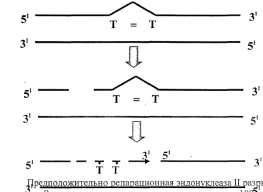
Предположительно репарационная эндонуклеаза II разрывает связь с одной стороны (5') от димера. Затем эндонуклеаза поочередно отщепляет до 100 нуклеотидов. Ресинтез фрагмента осуществляется ДНК-полимеразой- β, последняя межнуклеотидная связь образуется ДНК-лигазой.
Билет №15.
1. В стационар поступил ребенок 6 месяцев с жалобами на рвоту, боли в животе, диарею, судороги. Ребенок до этого времени находился на грудном вскармливании. После введения прикорма (яблочный сок) через 30 минут началась рвота, ребенок забеспокоился, заплакал, появился понос и судороги. Из лабораторных данных выявлены: гипогликемия, гипофосфатемия, фруктоземия. Поставьте диагноз. Какие биохимические изменения лежат в основе наблюдаемых симптомов? Каков прогноз?
Ответ: У ребенка наследственная непереносимость фруктозы, возникающая при генетически обусловленном дефекте фруктозо-1-фосфатальдолазы. Она не проявляется пока ребенок питается грудным молоком. Симптомы возникают, когда в рацион добавляют фрукты, соки, сахарозу.
Дефект альдолазы фруктозо-1 -фосфата сопровождается накоплением фруктозо-1-фосфата, который ингибирует активность фосфоглюкомутазы, превращающей глюкозо-1 -фосфат в глюкозо-6-фосфат и обеспечивающей включение продукта гликогенфосфорилазной реакции в метаболизм. Поэтому происходит торможение распада гликогена на стадии образования глюкозо-1-фосфата, в результате чего развивается гипогликемия. Как следствие ускоряется мобилизация липидов и окисление жирных кислот. Следствием ускорения окисления жирных кислот и синтеза кетоновых тел, замещающих энергетическую функцию глюкозы, может быть метаболический ацидоз, т.к. кетоновые тела являются кислотами и при высоких концентрациях снижают рН крови. Результатом торможения гликогенолиза и гликолиза является снижение синтеза АТФ. Кроме того накопление фосфорилированной глюкозы ведет к нарушению обмена неорганического фосфата и гипофосфатемии. Для пополнения внутриклеточного фосфата ускоряется распад адениновых нуклеотидов. Продукты их распада: гипоксантин, ксантин и мочевая кислота. Повышение количества мочевой кислоты и снижение экскреции уратов в условиях метаболического ацидоза проявляются в виде геперурикемии. Следствием гиперурикемии может быть подагра даже в молодом возрасте. Прогноз у таких детей, если они будут продолжать принимать продукты, содержащие фруктозу, неблагоприятный. У них развиваются хронические нарушения функции печени и почек.
Билет №16
Девочка родилась на 38 неделе беременности; у матери первые роды, беременность первая. Роды спонтанные, через естественные родовые пути. После рождения ребенок выглядел нормально, но не сразу взял грудь, после кормления часто возникала рвота. На третий день после рождения у девочки была замечена желтуха. При осмотре обнаружены увеличение печени и двусторонние катаракты. Из лабораторных данных: в крови и моче повышена концентрация галактозы, в эритроцитах - низкая активность галактозо-1-фосфатуридилтрансферазы. Поставьте диагноз. Какие биохимические нарушения лежат в основе этого заболевания? Прогноз и лечение.
Ответ: Это галактоземия вызванная недостаточностью галактозо-1-фосфатуридилтрансферазы (ГАЛТ). Заболевание проявляется очень рано, вскоре после рождения, как только ребенок начинает получать молоко. В крови, моче и тканях повышается концентрация галактозы и галактозо-1-фосфата. В тканях глаза (в хрусталике) галактоза восстанавливается альдоредуктазой с образованием галактитола (дульцита). Галактитол накапливается в стекловидном теле и связывает большое количество воды. Вследствие этого нарушается баланс электролитов, а чрезмерная гидратация хрусталика приводит к развитию катаракты в печени накапливается галактозо-1-фосфат в результате развивается гепатомегалия, жировая дистрофия. В почках также повышена концентрация галактитола и галактозо-1-фосфата, что влияет на их функцию. Отмечают нарушения в клетках полушарий головного мозга и мозжечка, в тяжелых случаях - отек мозга, задержка умственного развития, возможен летальный исход. Лечение заключается в удалении галактозы из рациона.
Билет№17.
После 24 часов голодания запасы гликогена в печени истощаются, но в организме имеются довольно большие запасы жиров. Зачем при голодании протекает процесс глюконеогенеза, когда в организме есть практически безграничные запасы ацетил-Co А (из жирных кислот), которых вполне хватает для производства энергии?
Ответ: на удовлетворение основных энергетических потребностей организма запаса жиров хватает на недели, но жирные кислоты не проникают через гематоэнцефалический барьер и потому не могут использоваться мозгом. Мобилизация жиров, приводит к образованию кетоновых тел, присутствие которых в крови в какой-то мере уменьшает потребность в глюкозе, однако необходимость ее синтеза при этом не исчезает. Потребность мозга в глюкозе при голодании остается прежней. Кроме мозга в глюкозе нуждаются клетки сетчатки, мозгового слоя почек, эритроциты, все ткани и клетки, жизнедеятельность которых поддерживается анаэробным метаболизмом.
Билет №18.
Существующий старый обычай, предписывающий давать спасенным на море или в пустыне голодным или обессилевшим людям виски или бренди, физиологически неоправдан и даже опасен; в таких случаях следует давать глюкозу. Почему?
Ответ: Потребление больших доз алкоголя тормозит глюконеогенез в печени и приводит к гипогликемии. Это действие алкоголя сказывается особенно резко после тяжелой физической нагрузки или на голодный желудок. Такое обстоятельство объясняется тем, что метаболизм этанола включает реакции дегидрирования:

90% ацетата образуется в печени. Часть в печени превращается в ацетил СоА, но большая часть попадает в кровь, а затем в мышцы, где тоже превращается в ацетил СоА. Ацетил СоА включается в цикл Кребса. Частично (10%) этанол окисляется при участии микросомальных ферментов. В результате быстрого дегидрирования этанола в гепатоцитах отношение [НАД+] /[НАДН] уменьшается. Это ведет к тому, что изменяется скорость всех реакций, зависящих от НАД+ и НАДН. В частности, концентрация пирувата в клетках и в крови уменьшается, а концентрация лактата увеличивается. Вследствие этого снижается скорость глюконеогенеза в печени, поскольку предшественником глюкозы служит пируват. Так как глюконеогенез в печени - один из источников глюкозы крови, то возникает гипогликемия. Особенно выраженной гипогликемия бывает в тех случаях, когда отсутствуют запасы гликогена в печени: при приеме алкоголя натощак, после значительной физической работы, у хронических алкоголиков из-за постоянного снижения аппетита. Гипогликемия может быть причиной потери сознания при алкогольном отравлении.
