
- •21.1. Классификация боевых повреждений черепа и головного мозга
- •21.2. Клиника и диагностика огнестрельных ранений черепа и головного мозга
- •21.2.1. Ранения мягких тканей
- •21.2.2. Непроникающие ранения
- •21.2.3. Проникающие ранения
- •21.2.4. Диагностика
- •21.3. Лечение боевых
- •21.4. Организация оказания специализированной нейрохирургической помощи в военное время
21.4. Организация оказания специализированной нейрохирургической помощи в военное время
Система организации нейрохирургической помощи в войнах прошла несколько периодов развития. В конце XIX и начале XX века раненых нейрохирургического профиля направляли в общем потоке раненых, где их обрабатывали общие хирурги, мало знакомые с особенностями операций на центральной нервной системе. Эти оперативные пособия редко способствовали улучшению состояния раненых и сопровождались большим числом инфекционных осложнений и высокой летальностью. По этой причине в начале XX века, за несколько лет до русско-японской войны, военно-полевые хирурги скептически относились к возможностям операций при огнестрельных ранениях черепа и головного мозга в полевых условиях, было немало сторонников консервативного ведения раненных в череп.
Первым руководством по лечению боевых повреждений черепа и головного мозга с полным основанием можно считать монографию русского хирурга О.М. Хольбека, написанную в 1911 году на основе опыта лечения 435 раненных в голову во время русско-японской войны 1904—1905 гг.
Очень важным в организационном аспекте был вопрос об эвакуации раненных в голову и тесно связанный с ним вопрос о месте оперативного вмешательства у этой категории раненых. Опыт ведущих военных хирургов того времени свидетельствовал, что раненые в череп плохо переносят эвакуацию после операций. Во имя осуществления принципа длительной госпитализации раненых после операций на черепе и головном мозге ряд ведущих нейрохирургов периода первой мировой войны высказались за отказ от срочных операций при ранениях черепа и мозга. Наиболее определенно в этом направлении высказался французский нейрохирург Мартель. На основании своего большого опыта он пришел к выводу, что операции на головном мозге не следует проводить наспех, а выполнять их только там, где есть возможность полноценного обследования раненого и длительной послеоперационной госпитализации. По этой причине все должно быть направлено на ускорение доставки раненого с поля боя и передовых этапов во фронтовой и тыловой районы.
Таким образом, уже к концу первой мировой войны был выдвинут принципиальный тезис об организации специализированной нейрохирурги-
ческой помощи раненным в череп. Однако эта ясно наметившаяся тенденция в тот период времени еще не могла рассматриваться в качестве сформировавшейся и стройно организованной системы. Практическая реализация ее была осуществлена только в годы Великой Отечественной войны.
В послевоенные годы значительный прогресс нейрохирургии, анестезиологии и реаниматологии существенно расширили возможности оказания специализированной нейрохирургической помощи раненым на войне. Так, во время войны в Корее стали широко использоваться антибиотики, рас* ширились возможности по применению глухого шва раны. Внедрение микрохирургии в военно-полевую нейрохирургию принципиально изменило технику хирургической обработки огнестрельных ран мозга, максимально приблизив их к плановым оперативным вмешательствам на черепе и головном мозге. Все это обеспечило возможность радикального изменения результатов лечения ранений центральной нервной системы. Вместе с тем, в публикациях последних лет стало своеобразной модой обращаться к анализу сроков хирургической обработки боевых черепно-мозговых повреждений, придавая этому показателю чуть ли не решающее значение. Для достижения этой цели предпринимались попытки увеличения числа нейрохирургических операций на этапе квалифицированной помощи.
Опыт Великой Отечественной войны и последующих локальных конфликтов убедительно показал, что при ранениях черепа и головного мозга ни приближение помощи к передовым позициям, ни ранняя хирургическая обработка еще не решают проблемы лечения этой категории пострадавших, если они эвакуируются в общем потоке с другими ранеными, а обработка черепно-мозговых повреждений осуществляется общими хирургами, мало знакомыми с принципами хирургической обработки ран мозга. Значение сроков первичной хирургической обработки ран мозга нередко переоценивалось. Как писал М.Н. Ахутин (1942) «...время, прошедшее между ранением и операцией, играет при черепных ранениях значительно меньшую роль, чем качество и длительность госпитализации».
При оказании помощи раненым в Афганистане и во время конфликта на Северном Кавказе предпринимались попытки усиления этапов квалифицированной помощи группами специалистов, в состав которых включались и нейрохирурги. Эффективность диагностики черепно-мозговых повреждений при этом значительно возрастала, однако даже в условиях локального военного конфликта существенно усложнялась работа этапа квалифи-
463
Клиническое руководство по черепно-мозговой травме
 цированнои
помощи и реально этот этап медицинской
эвакуации переходил в режим деятельности
специализированного
стационара.
цированнои
помощи и реально этот этап медицинской
эвакуации переходил в режим деятельности
специализированного
стационара.
В условиях современных военных конфликтов, характеризующихся широкими возможностями быстрой доставки раненых в лечебные учреждения авиатранспортом, гораздо эффективней максимально сократить оперативные пособия на всех промежуточных этапах, перенеся их на этап специализированной помощи.
21.4.1. Организация лечения
раненых в череп и головной мозг на этапах эвакуации
Оказание первой медицинской помощи при ранениях черепа и головного мозга, выполняемое на месте ранения, сводится к наложению асептической повязки на рану. При возникновении рвоты, носового кровотечения, особенно у раненых с нарушениями сознания, необходимо предупредить попадание содержимого полости рта и носа в дыхательные пути. Раненого укладывают на бок, осуществляя в таком положении вынос с места ранения и последующею транспортировку. Не следует вводить этим раненым наркотические аналгетики, включенные в индивидуальную аптечку.
На этапе врачебной помощи исправляют повязку, внутримышечно вводят антибиотик и противостолбнячную сыворотку. Наибольшего внимания на этапе первой врачебной помощи заслуживают раненые с продолжающимся наружным кровотечением и нарушениями дыхания. Эти раненые направляются в перевязочную медицинского пункта полка, где им проводятся мероприятия по освобождению дыхательных путей. Сохранение их проходимости на период дальнейшей эвакуации обеспечивается введением воздуховода. Остановка кровотечения достигается наложением тугой давящей повязки на рану, наложением на рану мозга салфеток, смоченных 3% раствором перекиси водорода.
На этапе квалифицированной помощи не следует задерживать раненых нейрохирургического профиля. Не снимая повязок, пострадавшие осматриваются и в первую очередь эвакуируются на этап специализированной помощи. Примерно 1,5—2% раненных в череп и головной мозг нуждаются в проведении неотложных, мероприятий на этапе квалифицированной помощи. К их числу относятся раненые с продолжающимся наружным кровотечением, остановка которого не могла быть достигнута путем наложения или исправления повязки. Лечение их этом этапе должно осуществляться толь-
ко по принципу оказания помощи по неотложным показаниям и должно включать только остановку наружного кровотечения. При этом основной упор должен быть сделан на временную остановку кровотечения, достигаемую использованием средств местного гемостаза.
Поиски эффективных способов гемостаза при ранениях головы являются одной из наиболее важных задач совершенствования нейрохирургического пособия на этапе квалифицированной помощи. Одним из весьма перспективных направлений в решении этой задачи является разработка и внедрение в практику лечения материалов с гемостатичес-кими и сорбционными свойствами, использованием которых удается достичь возможности создания «биологического замка» на входном отверстии раны за счет однонаправленного тока жидкости из раны в повязку, достигая при этом и эффекта «вымывания» содержимого раневого канала.
Расширение возможностей современного нейрохирургического пособия, широкое внедрение в военно-полевую нейрохирургию микрохирургической техники повысило требования к качеству хирургического лечения. Все большую значимость приобретают методы, способствующие достижению максимально возможного функционального результата.
При выполнении оперативных вмешательств, вынужденно предпринимаемых с целью остановки кровотечения, операции должны включать только те этапы, которые прямо отвечают поставленной задаче — остановке кровотечения. При достижении гемостаза оперативное вмешательство должно быть остановлено, рана укрыта повязкой, а раненый направлен на этап специализированной помощи, где ему будет выполнена исчерпывающая хирургическая обработка раны.
Наличие обширных дефектов кожных покровов головы явилось типичным осложнением боевых повреждений черепа и головного мозга в годы Великой Отечественной войны, отражавшим наиболее распространенные ошибки хирургической обработки ран.
Нашедшее столь широкое освещение и единодушное осуждение в послевоенных публикациях «вырезание пятаков» кожи на голове, к сожалению, не привело к уменьшению частоты этого вида осложнений в последующих военных конфликтах. Наличие обширных гранулирующих ран головы и лица с обнажением на значительной площади костей свода черепа и мозговых оболочек явилось своеобразной «визитной карточкой» военного конфликта в Афганистане, и на Северном Кавказе особенно в первый период (рис. 21—4).
464
Боевые повреждения нерепа и головного мозга
Наиболее
реальным путем сокращения числа
подобного рода осложнений является
запрет на любое
иссечение краев кожных ран головы вне
этапа
специализированной помощи с отказом
от применения чрезраневых доступов
для хирургической обработки
черепно-мозговых ран.
Целесообразность переноса хирургической обработки раны мягких тканей головы на этап специализированной помощи определяется возросшей тяжестью и сложностью ранений мягких тканей головы, особенно при взрывных ранениях, при которых повреждения мягких тканей носят многофакторный характер. Так, из числа лиц с взрывными ранениями мягких тканей головы оперированных на этапе специализированной помощи, осложнения отмечены почти в 10 раз реже, чем у лиц, подвергнутых оперативным вмешательствам на этапе квалифицированной помощи.
Объем помощи раненым в голову на этапе квалифицированной помощи, так же как и при ранениях других «нейрохирургических» локализаций должен быть ограничен введением антибиотиков и столбнячного анатоксина, приданием функционально выгодного положения пострадавшему.
Если позволяет медико-тактическая обстановка, то на этапе квалифицированной помощи могут быть оставлены для окончательного лечения до 70% легко раненых в мягкие ткани головы. Эту группу составят раненые с ясным сознанием, без неврологических нарушений с поверхностными повреждениями кожи головы. Не подлежат эвакуации с этапа квалифицированной помощи раненые в атональном состоянии, удельный вес которых составляет 1 — 1,5%.
Оказание специализированной помощи с проведением полного отъема диагностических и лечебных мероприятий и последующей длительной госпитализацией на месте возможно лишь в условиях специализированного военно-полевого нейрохирургического госпиталя с приданной ему группой специалистов и оснащением из отряда специализированной медицинской помощи. СВПНхГ развертывается в составе приемно-сортировочного, диагностического, нейрохирургического, офтальмологического, челюстно-лицевого, ЛОР, рентгенологического и лабораторного отделений.
В состав специализированной нейрохирургической группы входят: начальник группы — нейрохирург, старший ординатор — нейрохирург, старший ординатор — офтальмолог, старший ординатор — ЛОР-хирург, старший ординатор — челюстно-ли-цевой хирург, старший ординатор — невролог, две старших медицинских сестры и три операционных сестры. Общий состав группы 12 человек.
21.4.2. Особенности организации специализированной помощи легкораненым нейрохирургического профиля
Основываясь на опыте локальных военных конфликтов, есть основания предположить, что из числа легкораненых нейрохирургического профиля на этапе специализированной помощи 60% раненных в мягкие ткани черепа могут закончить свое лечение в сроки до 30 суток и 30% раненых — в сроки до 60 суток. Раненые с повреждением периферических нервов закончат лечение в сроки до 60 суток не более чем в 15% случаев. Раненые с нсосложненны-ми повреждениями позвоночника (изолированные переломы отростков) также закончат лечение в эти сроки.
Выделение на этапах медицинской эвакуации группы легкораненых из числа пострадавших с боевыми повреждениями нервной системы имеет ряд существенных особенностей. Это связано, прежде всего, с объективными трудностями диагностики ранений и травм нервной системы. Тяжесть состояния пострадавшего и прогноз его лечения при этом не могут быть определены на основании традиционных критериев сохраненной возможности самостоятельного передвижения и обслуживания, оценки видимых повреждений, результатов рентгенологического обследования, являющихся ключевыми критериями в определении контингента легкораненых. Пострадавшие даже с минимальными травмами мягких тканей головы или костных структур черепа, могут иметь внутричерепные повреждения, наличие которых определяет жизненный и функциональный прогноз, а лечение их может быть эффективно осуществлено только в условиях этапа специализированной помощи.
Традиционно сложившиеся в военно-полевой хирургии критерии определения категории легко раненых, не могут быть в полной мере апплициро-ваны к контингенту раненых нейрохирургического профиля, поскольку критерий «способности к самостоятельному передвижению и самообслуживанию» не приемлем для раненых нейрохирургического профиля. Из весьма разнообразной группы пострадавших нейрохирургического профиля, основываясь на критериях перспектив окончания лечения в течение первых 3—4 недель и на отсутствии угрозы опасных для жизни осложнений, к легкораненым могут быть отнесены следующие категории:
— лица с ранениями мягких тканей головы при отсутствии дефектов кожи, не сопровожда-
30 Зак. 851.
465
Клиническое руководство по черепно-мозговой травме
ющиеся
тяжелой или среднетяжелой травмой
головного мозга;
пострадавшие с неврологически неослож- ненной закрытой травмой позвоночника при отсутствии признаков его первичной неста бильности;
раненые с нарушением функции периферичес ких нервов при сохраненной их анатомической целостности, при отсутствии повреждений ко стей, суставов и сосудов, без массивных раз рушений мягких тканей и без дефектов кожи.
Таким образом, правильно определить контингент легкораненых можно только на этапе специализированной помощи. Попытки выделения этой категории раненых на этапе квалифицированной помощи неизбежно приводит к задержке раненых на этом этапе и значительной его перегрузке, поскольку каждый раненый нуждается в целом комплексе мероприятий: удалении волосяного покрова на голове, осмотре и исследовании раны: краниографии и т.д. Если учесть, что только для оценки пространственного расположения рентгенконтра-стных инородных тел в полости черепа требуется проведение рентгенограмм с выведением каждого инородного тела на краеобразующую проекцию, то становится очевидным, что выполнение этих исследований на этапе квалифицированной помощи невозможно без потери качества диагностики, поскольку отказ или отступление от описанного алгоритма неизбежно влечет за собой увеличение количества ошибок в лечении раненых. Опыт войны в Афганистане свидетельствует, что на этапе специализированной помощи среди раненых, направленных с диагнозом ранения мягких тканей головы, у 17,3% в процессе обследования были диагностированы проникающие и непроникающие ранения. Количество диагностических ошибок значительно возрастает у раненых с взрывными поражениями, для которых характерны множественные ранения головы и лица слабоконтрастными ранящими снарядами, обнаружение которых требует определенного опыта, специальных знаний и навыков.
Исходя из этого, мы считаем, что на этапе квалифицированной помощи выделить эвакуационный поток легкораненых нейрохирургического профиля не представляется возможным, тем более, что осмотр раненых на этом этапе осуществляется без снятия повязки. В связи с этим поток легко раненых, направляемых в ВПГЛР, может быть сформирован только после поступления этих раненых в СВПНхГ.
После проведения осмотра раны в условиях диагностической перевязочной специализированного нейрохирургического госпиталя может быть выде-
лена группа пострадавших с ранениями мягких тканей головы. По опыту Великой Отечественной войны удельный вес ее будет составлять до 50% от всех пострадавших с ранениями черепа. Из числа этих раненых 12,5% пострадавших, не имеющих повреждений головного мозга, могут быть направлены в ВПГЛР с 2—4 суток после оказания помощи. В последующие 3 суток в ГЛР могут быть направлены лица с ранениями мягких тканей, сочетающимися с легкой черепно-мозговой травмой.
Таким образом, общее число раненых нейрохирургического профиля, направляемых в ГЛР на протяжении первой недели работы госпитальной базы составит 25—30% от общего числа раненых.
Однако следует учитывать, что в СВПНхГ будет направляться значительная группа пострадавших, у которых легкие черепно-мозговые повреждения (ранения мягких тканей головы) могут сочетаться с тяжелыми внечерепными повреждениями (прежде всего конечностей). Эта категория раненых после установления характера повреждений головы, уже в 1—2 сутки, будет направлена не в ГЛР, а в соответствующие СВПНхГ. Удельный вес этих раненых может составить от 10 до 25% от числа раненных в мягкие ткани головы.
Из числа лиц с травмой позвоночника и спинного мозга в ГЛР могут направляться пострадавшие с неосложненными закрытыми переломами позвоночника, ранениями позвоночника и паравер-тсбральными ранениями без нарушения функции спинного мозга и развития первичной нестабильности позвоночника. Учитывая, что из всех пострадавших с ранениями и травмами позвоночника (1,3% от всех раненых) у 71% пострадавших будут иметь место грубые неврологические расстройства, а из оставшихся 29% у половины ранения и травмы позвоночника носят сочетанный характер, можно констатировать, что число легкораненых в группе лиц со спинальной травмой будет невелико, что и определяет небольшую значимость этой группы в потоке раненых, направляемых в ГЛР.
В ГЛР направляются также пострадавшие с нарушением функции периферических нервов, при отсутствии у них повреждений костей и сосудов, массивных разрушений мягких тканей, обширных дефектов кожных покровов. Эта группа раненых может быть выделена после выполнения им в СВПНхГ оперативного вмешательства, в процессе которого было ликвидировано сдавленис нерва и установлено, что неврологические расстройства обусловлены сотрясением, ушибом или сдавлением нерва. Удельный вес этой категории раненых может составить 48— 50% от всех пострадавших с клиническим проявле-
466
Боевые повреждения черепа и головного мозга
 нием
нарушений функции периферического
нерва. Большая
часть таких пострадавших будет выявляться
нейрохирургом
уже в ГЛР из числа направляемых туда
с этапа квалифицированной помощи
раненных в
мягкие ткани конечностей. Эта группа
раненых может
оперироваться в ГЛР. При наличии
морфологических
повреждений нерва, раненые эвакуируются
в тыловую госпитальную базу (ТГБ).
Следует учитывать, что из всех раненых
с повреждениями нервов (9,1%)
от 65 до 80% (в зависимости от структуры
ранений)
пострадавших будут иметь сочетанные
повреждения
нервов с костью, сосудом, либо будут
сопровождаться
обширными дефектами мягких тканей, что
составляет только 2—3% от общего числа
раненых.
Число же раненых, которые могли бы хотя
бы потенциально
рассматриваться в качестве резерва
для возврата
в строй, не превысит 40% (менее 1% от общего
числа санитарных потерь).
нием
нарушений функции периферического
нерва. Большая
часть таких пострадавших будет выявляться
нейрохирургом
уже в ГЛР из числа направляемых туда
с этапа квалифицированной помощи
раненных в
мягкие ткани конечностей. Эта группа
раненых может
оперироваться в ГЛР. При наличии
морфологических
повреждений нерва, раненые эвакуируются
в тыловую госпитальную базу (ТГБ).
Следует учитывать, что из всех раненых
с повреждениями нервов (9,1%)
от 65 до 80% (в зависимости от структуры
ранений)
пострадавших будут иметь сочетанные
повреждения
нервов с костью, сосудом, либо будут
сопровождаться
обширными дефектами мягких тканей, что
составляет только 2—3% от общего числа
раненых.
Число же раненых, которые могли бы хотя
бы потенциально
рассматриваться в качестве резерва
для возврата
в строй, не превысит 40% (менее 1% от общего
числа санитарных потерь).
Учитывая, что раненые будут поступать в ГЛР после этапа специализированной помощи, основной задачей работы специалистов отделения в период заполнения госпиталя явится консультативно-диагностическая деятельность. Раненые нейрохирургического профиля с площадки приемно-сортировочного отделения должны направляться в госпитальные палатки. Нейрохирург в период заполнения госпиталя может привлекаться на определенные этапы хирургической обработки ран мягких тканей конечностей при наличии у хирургов подозрений на наличие повреждения нерва.
В период плановой работы нейрохирургом будет осуществляться лечение ран мягких тканей и возникающих осложнений, для чего целесообразно выделение чистой и гнойной перевязочных, в которых будут работать и смежные специалисты — офтальмологи, отоларингологи.
Объем специализированной помощи в ГЛР вышеописанным континентам пострадавших будет включать: долечивание ран мягких тканей, лечение возможных осложнений со стороны ран мягких тканей, частота развития которых может достигать 5—15% в зависимости от структуры ранений, консервативное лечение неосложнённых ранений позвоночника, проведение диагностики, оперативного и восстановительного лечения у пострадавших с повреждениями периферических нервов.
21.4.3. Хирургическое лечение боевых повреждений черепа и головного мозга
Опыт Великой Отечественной войны и последующих локальных конфликтов убедительно доказал,
что при ранениях черепа и головного мозга ни приближение помощи к передовым позициям, ни ранняя хирургическая обработка еще не решают проблемы лечения этой категории пострадавших, если они эвакуируются е общем потоке с другими ранеными, а обработка черепно-мозговых повреждений осуществляется общими хирургами, мало знакомыми с принципами хирургической обработки ран мозга [14, 3, 4. 6].
Опыт ведущих нейрохирургов убедительно свидетельствует о том, что значение сроков первичной хирургической обработки ран мозга нередко переоценивалось. Отношение к ранним операциям нашло отражение в широко известных словах Н.Н. Бурденко (1943): «...при всех вариантах, не нужно забывать, что операции наспех, вслепую, при пальцевом обследовании и лихорадочное трепанирование приносят только вред. Выгоднее оперировать позже, чем оперировать плохо».
Вопрос о сроках первичной хирургической обработки ран черепа и головного мозга нельзя решать шаблонно. Известно, что инфекционные осложнения в черепно-мозговой ране могут развиваться в различные сроки. При «молниеносных» формах менингиты и энцефалиты возникают уже в первые часы после ранения, вместе с тем известно большое число случаев благоприятного течения проникающих огнестрельных ранений, вообще не подвергавшихся хирургической обработке. Тем не менее, рассмотренные нами закономерности фаз течения раневого процесса в веществе мозга еще раз свидетельствуют, что именно на 3—5 сутки после ранения по мере уменьшения отека в зоне раны и восстановления ликвородинамики вероятность развития инфекционных осложнений наиболее высока. По этой причине к этому сроку необходимо выполнить хирургическую обработку черепно-мозговой раны. Хирургическая обработка ран черепа и головного мозга, предпринимаемая в первые трое суток после ранения, считается ранней. Хирургическая обработка, предпринимаемая на 4—6 сутки после ранения, является отсроченной, она выполняется при невозможности осуществить хирургическую обработку в специализированном госпитале в более ранние сроки.
Техника хирургической обработки ран черепа и головного мозга имеет свои особенности и во многом предопределяет течение и исход ранения. Важнейшим элементом хирургической обработки черепно-мозговых ран является тщательная подготовка операционного поля. Любую хирургическую обработку раны на голове вне зависимости от глубины и размеров раны следует начинать с бритья волос
467
Клиническое руководство по черепно-мозговой травме
 и
тщательного туалета кожи головы. Эти
мероприятия
представляют собой один из наиболее
длительных и трудоемких этапов
предоперационной подготовки.
Вместе с тем, тщательность их выполнения
является одним из непременных условий
благоприятного
заживления раны. Средняя продолжительность
этого этапа предоперационной подготовки
при наличии необходимых инструментов
и
подготовленного персонала занимает
25—30 минут.
и
тщательного туалета кожи головы. Эти
мероприятия
представляют собой один из наиболее
длительных и трудоемких этапов
предоперационной подготовки.
Вместе с тем, тщательность их выполнения
является одним из непременных условий
благоприятного
заживления раны. Средняя продолжительность
этого этапа предоперационной подготовки
при наличии необходимых инструментов
и
подготовленного персонала занимает
25—30 минут.
Хирургическая обработка ран мягких тканей. При кажущейся простоте этой операции результаты лечения раненных в мягкие ткани головы во всех военных конфликтах второй половины XX столетия характеризуются значительным количеством осложнений. В период Великой Отечественной войны только 50% раненных в мягкие ткани закончили лечение в сроки до 2 месяцев.
Не менее значимой причиной, побудившей нейрохирургов уделить самое пристальное внимание этой проблеме, явился особый характер повреждений головы, вызванных взрывами, как правило, сопровождавшихся обширными разрушениями кожных покровов, устранение которых не могло быть дистигнуто простым ушиванием краев раны.
Следует отметить, что если после операций, выполненных по поводу проникающих и непроникающих взрывных поражений черепа и головного мозга на этапе специализированной помощи, дефекты кожных покровов имели место в 3,1%, то после оперативных вмешательств, предпринятых на этапе квалифицированной помощи, они отмечены у трети пострадавших. Наиболее частыми ошибками при выполнении хирургической обработки ран мягких тканей на этапе квалифицированной помощи являются:
неоправданно широкое иссечение краев кож ной раны;
недостаточный гемостаз;
плохое сопоставление краев кожной раны;
неадекватное дренирование.
Среди всех пострадавших с боевыми черепно-мозговыми повреждениями не устраненные дефекты кожи после первичной хирургической обработки по материалам Афганского конфликта наблюдались в 6,8% случаев.
Дефекты кожных покровов головы по причинам их образования могут быть разделены на первичные, сформировавшиеся от воздействия поражающих факторов оружия, и вторичные, явившиеся результатом погрешности артифициального воздействия. Следует заметить, что образование наиболее значительных дефектов кожи формируется при
контактных взрывных поражениях как на открытой местности (УВП-2), так и при поражении людей кумулятивными ранящими снарядами в технике (УВП-4). Характерно, что у всех пострадавших с взрывными ранениями черепа и головного мозга первичные дефекты мягких тканей обусловлены механо-термическим воздействием, причем ведущая роль в повреждении кожных покровов принадлежит механическим повреждениям, в то время как термическое воздействие представлено точечными участками ожога I—ШБ ст в местах вкрапления в кожу капель расплавленного металла и горящих частиц взрывчатого вещества.
Мсхано-термическое повреждение краев кожных дефектов существенно усложняет задачу укрытия обнаженных участков кости или мозговой раны местными тканями в процессе первичной хирургической обработки (рис. 21—5).
При хирургической обработке ран мягких тканей головы не следует иссекать края кожной раны, так как это увеличивает и без того существенный дефицит мягких тканей, а эффективность данного приема в профилактике инфекционных осложнений не высока. Раны мягких тканей головы без повреждения апоневроза не подлежат ушиванию, поскольку края таких ран удерживаются неповрежденным апоневрозом. Такую рану достаточно тщательно промыть 3% раствором перекиси водорода, ложкой Фолькмана очистить от инородных тел и закрыть стерильной повязкой. Таким же образом обрабатываются множественные мелкие (точечные) раны мягких тканей головы.
Особое внимание следует уделять детальному осмотру дна и стенок раны, удаляя с них попавшие в рану волосы, мелкие инородные тела. Полноценное отмывание всех инородных тел должно сочетаться с коагуляцией всех кровоточащих сосудов и достижением надежного гемостаза в ране. Раны размерами более 4 см подлежат промывному дренированию. Важным элементом операции является точное сопоставление краев раны без их натяжения. Эффективным способом достижения такого состояния краев раны является использование кожно-аноневротических швов по Донати. При взрывных ранениях, сопровождающихся ожогами и опалением кожи вокруг ран, для разобщения над — и подапоневротического пространства рану ушивают узловыми швами только за апоневроз без наложения швов на кожу (рис. 21—6).
Тем самым ушитый апоневроз отграничивает кости черепа от наиболее инфицированных поверхностных слоев раны. Пораженные участки кожного покрова в послеоперационном периоде ведутся
Боевые повреждения черепа и головного мозга
под
влажно-высыхающим и повязками и
ежедневно
подвергаются ультрафиолетовому
облучению.
Следует отметить, что до 10—12% ран мягких тканей, нанесенных современными образцами оружия, нуждаются в проведении достаточно сложных оперативных вмешательств, направленных на предупреждение развития инфекционных осложнений в ране, устранение дефектов мягких тканей с целью закрытия обнаженных участков свода черепа. Выполнение этих операций осуществляется в специализированном военно-полевом нейрохирургическом госпитале.
Хирургическая обработка непроникающих черепно-мозговых ранении. Хирургическая тактика при обработке современных непроникающих черепно-мозговых ранений характеризуется рядом специфических черт, обусловленных несоответствием между внешними, видимыми проявлениями ранения и характером внутричерепных изменений. В качестве доступа при хирургической обработке непроникающих ранений используются внераневыс линейные разрезы в классических проекционных зонах с учетом обеспечения возможности осмотра участка кости в проекции множественных кожных ран.
При краевых повреждениях кости по типу узу-рации в зоне повреждения кости накладывается фрезевое отверстие с обязательным осмотром эпи-дурального пространства. При выявлении эпиду-ральной гематомы трепанационный дефект расширяется и гематома удаляется. В случае повреждения наружной и внутренней кортикальной пластинок осуществляется ревизия субдурального пространства. У 2/з раненых с непроникающими черепно-мозговыми ранениями имеют место очаги размозжения головного мозга с параконтузионными гематомами в проекции огнестрельного перелома. После аспирации очагов размозжения головного мозга разрез твердой мозговой оболочки ушивается ат-равматической нитью 4/0 или производится пластика твердой мозговой оболочки с целью создания дополнительного резервного пространства участком надкостницы, либо фрагментом широкой фасции бедра. Осуществляется промывное дренирование эпидурального пространства в течение 3—4 дней после операции.
Хирургическая обработка проникающих черепно-мозговых ранении представляет наибольшие сложности для нейрохирурга. В полном объеме эти оперативные пособия могут выполняться только на этапе специализированной помощи. Существенным, во многом определяющим моментом является выбор операционного доступа. Применявшийся в годы Великой Отечественной войны метод «форсирован-
ного расширения раневого канала» в настоящее время оставлен. Современные способы хирургической обработки проникающих черепно-мозговых ранений характеризуются широким внедрением приемов и способов плановой нейрохирургии — использованием линейных доступов, применением микрохирургической техники, широким использованием первичных реконструкций в ходе выполнения первичной хирургической обработки.
Учитывая множественный характер современных боевых повреждений черепа и мозга, необходимость ревизии сразу нескольких участков кости и мозга из одного операционного доступа, оптимальными разрезами для достижения этих целей являются: разрез по биаурикулярной линии при ранениях лобной и фронто-орбитальной областей; линейный разрез по Кушингу при ранениях височной и теменной областей; парамедианный доступ при ранениях задней черепной ямки и затылочной области. Линию разреза следует располагать вне ран, проводить ее только через неповрежденные участки кожи. Перед разрезом мягкие ткани инфильтрируют 0,25% раствором новокаина с 1 г антибиотика широкого спектра действия на 250 мл раствора. Кожно-апоневротические лоскуты отсе-паровывают острым путем от надкостницы на протяжении, обеспечивающем возможность осмотра кости в проекции всех ран мягких тканей этой области. Не следует предпринимать попытки обязательного удаления всех мелких инородных металлических тел мягких тканей головы, которые при взрывных ранениях могут достигать 8—12 в пределах пораженной области головы. Важно установить, какие из них вызвали повреждение кости, и только на этих осколках сконцентрировать свое внимание. На этапе доступа важно помнить, что '/3 всех ранений с повреждением твердой мозговой оболочки являются вторично проникающими. Это означает, что сам ранящий снаряд не проникал за пределы ТМО, а ее повреждение было вызвано костными фрагментами, образовавшимися в зоне огнестрельного перелома, Такие костные фрагменты с полным основанием могут рассматриваться в качестве вторичных ранящих снарядов.
Характер повреждения кости в зоне входного отверстия определяет способ краниотомии. При дырчатых огнестрельных переломах (рис. 21—7), характерных для слепых проникающих осколочных ранении, трепанация черепа выполняется методом выпиливания в связи с высокой вероятностью первичной пластики (костно-пластической трепанации). Пулевые ранения (рис. 21—8) ввиду гораздо более высокой кинетической энергии ранящего снаряда,
469
Клиническое руководство по черепно-мозговой травме
вызывают
грубые обширные разрушения кости в
форме
многооскольчатых переломов, при которых
может
быть применена только резекционная
трепанация
черепа, обеспечивающая декомпрессию
мозга.
Размер трепанационного дефекта при
этом определяется
величиной зоны разрушения кости. Следует
избегать распространения трепанапионных
дефектов
на проекционные зоны синусов.
Широкое вскрытие твердой мозговой оболочки является обязательным условием радикальной первичной хирургической обработки. Линию разреза твердой мозговой оболочки целесообразно располагать так, чтобы по завершению обработки мозговой раны разрез ТМО можно было легко ушить, либо произвести пластику с созданием резервного пространства. В наибольшей степени этим требованиям соответствует «Н-образный» разрез твердой мозговой оболочки. Перед началом мозгового этапа операции операционное поле отграничивается стерильным бельем, осуществляется смена операционных инструментом и перчаток всех членов хирургической бригады.
Хирургическая обработка раневого канала наиболее сложный и ответственный этап операции (рис. 21—9). Главной задачей се является полное удаление всех костных фрагментов, сгустков крови, мозгового детрита. Удаление металлического ранящего снаряда является желательным элементом операции, но при расположении его в желудочках или глубинных отделах мозга (парастволовых зонах или области подкорковых узлов) от поиска и удаления металлических осколков следует воздержаться. Установлено, что костные фрагменты в 7 раз чаще являются причиной формирования инфекционно-воспалительных очагов, чем инородные металлические тела.
Эффективный поиск и удаление костных фрагментов возможны только с учетом закономерностей расположения костных фрагментов в мозговой ране. Выявлена убедительная закономерность расположения костных отломков в ране мозга вне зависимости от протяженности раневого канала. Костные отломки, внедрившиеся в мозг из зоны огнестрельного перелома кости располагаются двумя группами. Первая группа костных фрагментов, представленная крупными осколками кости размерами 0,5—1,5 см располагается в просвете раневого канала и его стенках, не проникая глубже 1,5— 2 см. Они вместе со сгустками крови и мозговым детритом могут быть легко удалены струей жидкости или извлечены из стенок раневого канала пинцетом под визуальным контролем. Вторая группа мелких костных фрагментов размерами 0,2—0,1 см
в виде «костного облака» внедряется в мозговое вещество по ходу раневого канала на глубину 4— 4,5 см. Глубже распространения костных фрагментов не происходит даже при сквозном характере ранения.
Полное удаление второй группы костных отломков является обязательным. Для достижения этой цели в ходе хирургической обработки мозговой раны оправдано применение методики тугого заполнения раневого канала смесью фибриногена и тромбина по следующей методике: фибриноген растворяют в 20—25 мл 0,9% раствора хлористого натрия, 400 условных единиц тромбина (содержимое двух ампул) растворяют п 6 мл 0,9% раствора хлористого натрия. В отдельные шприцы набирают компоненты 1 и 2. Соединив шприцы тройником исходные компоненты смеси по трубке, введенной в ранетзой канал, вводят одновременным нажатием на поршни обоих шприцев (рис. 21 — 10,21 — 11). За счет смешения компонентов смеси в просвете раневого канала происходит формирование сгустка фибрина, образующего плотный слепок раневого канала. После заполнения раневого канала смесью и извлечения сгустка из раны вместе с включенными в него мозговым детритом и инородными телами, осуществляется повторное заполнение раневого канала, с целью надежного гемостаза и обеспечения свободного визуального осмотра его. Слепок фибрина при этом выполняет роль эластичного мягкого ранорасширителя и своеобразного проводника, по которому поэтапно можно ревизовать весь раневой канал.
Техника хирургической обработки раны мозга следующая. После удаления крупных костных фрагментов, сгустков крови из подоболочечных пространств мозг вокруг раневого канала защищается полосками ваты, смоченными 0,9% раствором хлорида натрия, остается открытой только зона раневого канала. Наконечником отсоса на глубину 5—7 мм аспирируется содержимое раневого канала и очаги размозжения из его стенок. Аспирацию прекращают при появлении в стенках мозгового вещества желто-розовой окраски с мелкими кровоточащими сосудами. Завершив хирургическую обработку на этом уровне, удаляют следующий фрагмент сгустка на глубину 7—10 мм, подвергая хирургической обработке следующий фрагмент раны. Металлические инородные тела из глубоких слепых раневых каналов могут быть эффективно удалены введением в них штифт-магнитов. Вводя в начальные отделы раневого канала, инструмент только слегка придерживают, давая ему возможность проникать вглубь раны под собственным весом. По мере достижения
470
Боевые повреждения черепа и головного мозга
 магнитом
металлического осколка ошушается
легкий, едва
уловимый щелчок (феномен прилипания)
по которому
можно судить о том, что осколок найден
и
может^ быть удален из раны (рис. 21 — 12,
21 — 13).
магнитом
металлического осколка ошушается
легкий, едва
уловимый щелчок (феномен прилипания)
по которому
можно судить о том, что осколок найден
и
может^ быть удален из раны (рис. 21 — 12,
21 — 13).
После проведения хирургической обработки мозговой раны раневой канал дренируется двухпрос-ветной трубкой для осуществления непрерывного длительного промывания раны. При выполнении радикальной хирургической обработки, отсутствии выраженного перифокального отека и признаков кровотечения проводится ушивание раны твердой мозговой оболочки атравматической нитью 4/0 либо пластика ТМО свободным участком надкостницы или широкой фасции бедра. Это осуществляется таким образом, чтобы не только создать дополнительное резервное пространство, обеспечивающее декомпрессию мозга, но и сформировать естественный барьер между над- и подоболочечными пространствами. Затем выполняется ушивание раны мягких тканей за апоневроз.
Существенный момент — определение тактики в отношении выпиленного при доступе костного лоскута. В большинстве случаев возникает необходимость в сохранении костного лоскута для использования его в последущем для пластики костного дефекта. В полевых условиях консервация различными способами костного лоскута зачастую не может быть обеспечена. Наиболее приемлемым оказался способ «аутоконсервации» путем подшивания костного лоскута либо в мягкие ткани передней брюшной стенки, либо под широкую фасцию бедра на границе его верхней и средней трети по передне-наружной поверхности. Наиболее рациональным признан метод ранней краниопластики по миновании периода ранних реакций и осложнений — на протяжении 4—5 недели после хирургической обработки раны. При невозможности выполнения краниопластики в этот период ничто не препятствует использованию костного лоскута через несколько месяцев и даже лет, поскольку широкая фасция бедра успешно выполняет роль надкостницы для фиксированного под ней костного лоскута и лизиса последнего не происходит.
После завершения хирургической обработки полость раны дренируется двухпросветной или двумя дренажными трубками промывной системы, функционирующей на протяжении первых четы-рех-пяти суток послеоперационного периода. Срок применения промывного дренирования обусловлен патогенетическими закономерностями формирования мозгового детрита в ране в связи с гемоциркулятор-ными, метаболическими и иммунологическими процессами в перифокальной зоне раневого канала. В
течение суток используется до 3 литров стерильного физиологического раствора хлористого натрия с добавлением антибиотиков широкого спектра действия, а при необходимости — вазоактивных препаратов, гемостатиков. Несомненно преимущество растворов, близких по своим физико-химическим свойствам к ликвору — рецептур т.н. «искусственного ликвора», однако, приготовление их в полевых условиях весьма затруднительно.
Режим дренирования может быть непрерывно капельным, периодическим или парциально струйным с целью создания «пульсирующей полости», что способствует отмыванию детрита и сгустков крови из ответвлений раневого канала. Применение промывной системы обеспечивает более полную санацию раневого канала по мере накопления в нем образующегося детрита и продуктов метаболизма из перифокальных участков мозга, что существенно снижает антигенную нагрузку и способствует скорейшему заживлению мозговой раны с лучшими неврологическими исходами. Продолжительность и эффективность промывного дренирования контролируется цитологическим и иммунологическим исследованием промывных вод.
В заключение необходимо отметить несколько моментов. Во-первых, вероятность ведения глобальной войны в современных условиях значительно уменьшилась, поскольку попытка ведения мировой войны несет в себе смертельную опасность для всего человечества, однако, к сожалению люди не отказались от военного решения возникающих споров и после Второй Мировой войны не прекращаются локальные воины.
Во-вторых, в современных условиях существенно изменился характер ведения боевых действий за счет использования принципиально новых видов вооружения, имеющих иные параметры воздействия на организм человека и характеристики поражающих факторов.
В-третьих, за последние полвека существенно изменилась нейрохирургия и на сегодняшний день она в полной мере рассматривается как синоним микрохирургии, кроме того, нейрохирургия — одна из наиболее аппаратуроемких и, соответственно, финансовоемких медицинских дисциплин, обеспечивающая существенное улучшение исходов оперативных вмешательств на центральной нервной системе. В этом аспекте на современном уровне военно-полевая нейрохирургия должна в полной мере использовать достижения нейрохирургии, что обеспечивает максимальную эффективность нейрохирургической помощи в экстремальных условиях боевой обстановки.
471
Клиническое руководство по черепно-мозговой травме

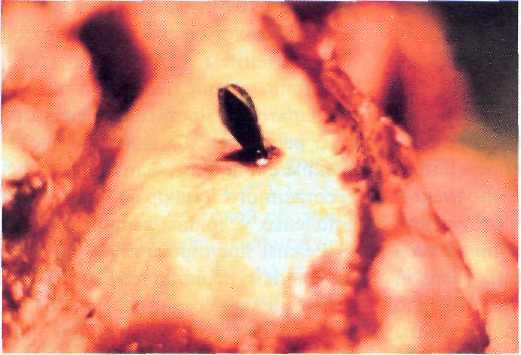
Рис. 21—1. «Незавершенное» проникающее черепно-мозговое ранение специальным ранящим снарядом (стреловидным элементом).
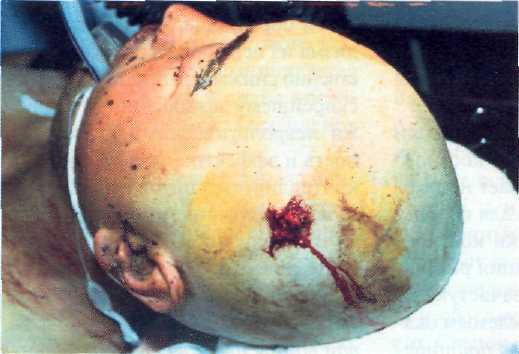
Рис. 21—2. Проникающее осколочное черепно-мозговое ранение (внешний вид раны).
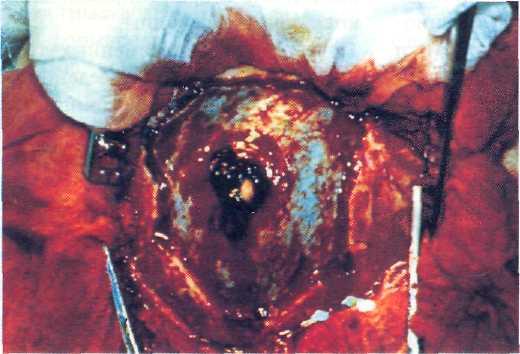
Рис. 21—3. Проникающее ранение мозга (повреждение твердой мозговой оболочки).

Рис. 21—4. Обширная гранулирующая рана после широкого иссечения краев кожи.
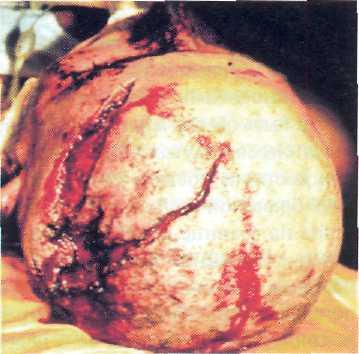
Рис. 21—5. Механо-термическое повреждение мягких тканей головы при взрыве.

472
Рис. 21—6. Сшивание краев раны за апоневроз отграничивает обнаженную кожу от подапоневротического пространства.
Боевые повреждения черепа и головного мозга

Рис.
21—7. Дырчатый огнестрельный перелом.
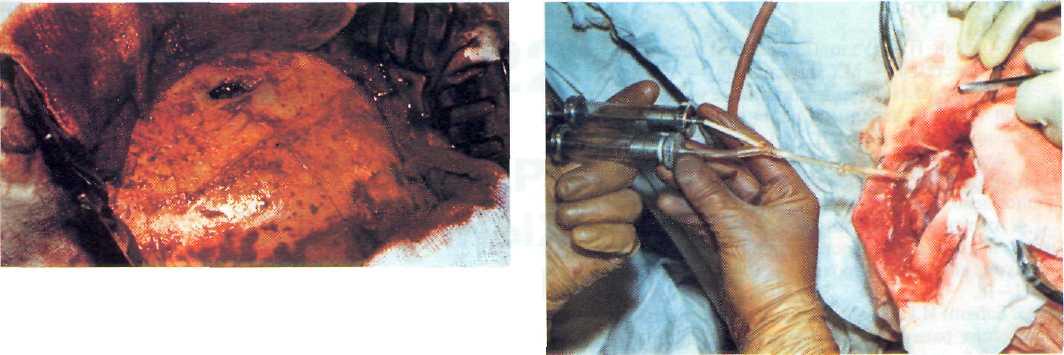
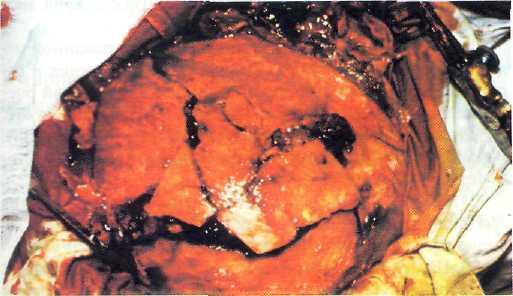
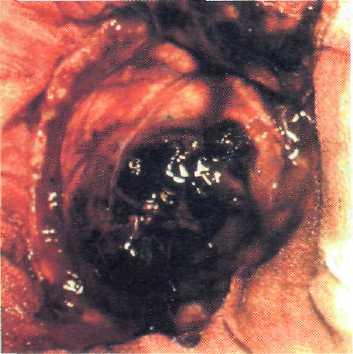
Рис. 21—9. Мозговая рана в зоне входного отверстия.
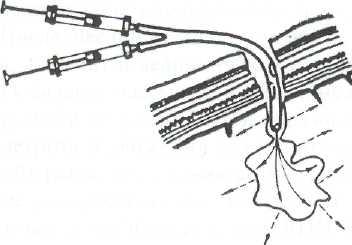
Рис. 21 — 11. Введение фибрин-тромбированной смеси в раневой канал.
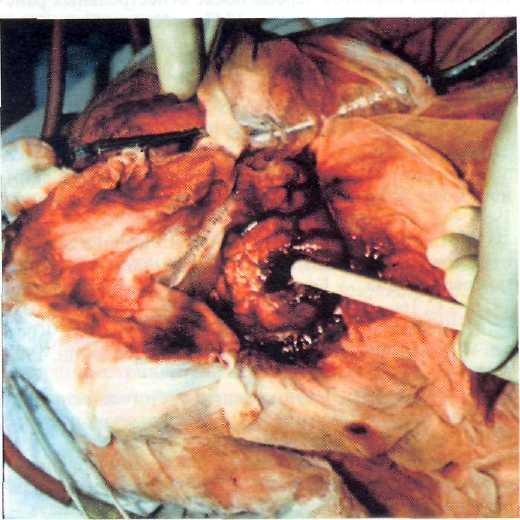
Рис. 21 — 12. Введение штифт-магнита в раневой канал.
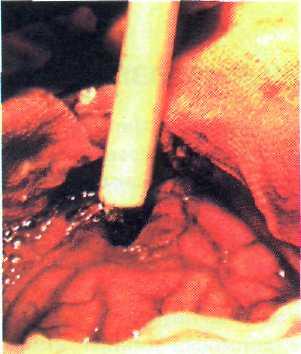
Рис. 21—10. Схема заполнения раневого канала фибрин-тромбиновой смесью.
Рис. 21—13. Удаление металлического осколка
473
Клиническое руководство по черепно-мозговой травме
Литература
Анохин П.К. Узловые вопросы теории функцио нальной системы. — М: Наука, 1980. — 196 с.
Ахутин М.Н. Организационные вопросы хирурги ческой помощи черепным раненым // Журн. вопросы нейрохир. - 1943. - Т. VII, № 1. - С. 3-7 '
Ахутин М.Н. Некоторые замечания по поводу пер вичной обработки огнестрельных ран // Военно-сани тарное дело. — 1942. — № 10. — С. 12— 13.
Ахутин М.Н. Организация нейрохирургической по мощи в армиях и на фронте в наступательной операции // Журн. вопросы нейрохир. — 1944. — Т. VIII, № 4. — С. 11-18.
Бабчин И.С. Классификация огнестрельных непро никающих ранений и статистические данные // Опыт Советской медицины в Великой Отечественной войне 1941-1945 гг. - М: Медгиз, 1950, Т. 4. - С. 260-267.
Бурденко Н.Н. Показания и техника хирургическо го лечения дефектов черепа после огнестрельных ране ний // Госпитальное дело. — 1947. — № 8. — С. 3—8.
Верховский А.И. Современные огнестрельные ра нения позвоночника и спинного мозга //Дисс... докт. мед. наук. - Спб. 1992. - 428 с.
Военная нейрохирургия. Учебник / Под ред. про фессора Гайдара Б.В. - Спб, В МедА, 1998. - 352 с.
Корнилов В.А., Цыбуляк Г.Н., Губарь Л.Н. Повреж дения черепа и головного мозга, позвоночника и спин ного мозга// Травматическая болезнь. — Л.: Медицина, 1987.-С. 201-217.
Лихтерман Л.Б., Фраерман А.П. Лечение сочетан- ной черепно-мозговой травмы // Сочетанная черепно- мозговая травма. — Горький: Волго-Вятское кн, изд-во. 1977.-С. 166-221.
Нечаев Э.А., Тутохел А.К., Грицанов А.И. Коса- чев И.Д. Взрывные поражения // Воен. мед. журн. 1991, №8.-С 7-12.
Орлов В.П. Лечение раненых с огнестрельными черепно-мозговыми ранениями в войсковом районе// Воен-мед.журн. — 1989. — Вып. 46. — С. 96—100.
Орлов В.П. Эффективность применения приливно- промывного дренирования в лечении огнестрельных ра нений черепно-мозговых ран //Дисс... канд. мед. наук. — Л.- 1985.-243 с.
Поленов А.Л. О поворотном этапе в лечении огне стрельных абсцессов головного мозга. — Вопр. нейрохи рургии, 1940, т. 4, № 6, с. 13—15.
Попов B.C. Специализированная помощь раненым в череп на этапах медицинской эвакуации в горно-пус- тынной местности с жарким климатом // Докл. Всеар мейская конференция «Опыт Советской медицины в Афганистане». — М., 1992. — С. 43—44.
Пыхонин С.Н. Предупреждение и лечение ин фекционных осложнений огнестрельных ранений черепа и головного мозга. //Дисс... канд. мед. наук. — СПб., 1992. — 248 с
Старча В. И. Хирургическое лечение раненных в голову// Воен. мед. журн. — 1984. — Вып. 41. — С.56—61.
Умсров Е.Х. Пластика дефектов черепа в ранние сроки после огнестрельных ранений //Дисс... канд. мед. наук.-СПб. 1992.-228с.
Усанов Е.И. Организация специализированной ме дицинской помощи раненым в череп, позвоночник и пе риферические нервы во фронтовой оборонительной опе рации: Автореф. дисс... докт. мед. наук. — Спб., 1992. — 46 с.
20. Хилько В.А., Верхе вский А.И., Шулев Ю.А. Взрывные повреждения черепа и позвоночника //Л. -— ВМедА. - 1989.-43 с
Хольбек О.М. О военно-полевых ранениях черепа // Наблюдение из опыта Русско-Японской войны / Из хирург.фак. клиники. — Юрьев: Б.и., 1911. — 665 с.
Шулев Ю.А. Повреждения черепа и головного мозга при взрывах (Повреждающие механизмы, клинические прояааения, принципы систематизации, дифференциро ванное лечение) //Дисс... докт. мед. наук. — Спб. 1992. — 435 с.
Hayes GJ. Medical aspects of the Vietnamese compaing. — //Clin. Neurosurg. - 1967. - V. 14. - P. 380-385.
Rish B.L. Navyneurosurgery — Vietnam. // Rev. Intern. Des service de Sante des armes terre, de mer et aire. — 1977. — V. 50, № II.-P. 867-869.
Stone H.H., Donelly C.C. Macrell Т.Н. The effect of acute hemorrhagie shok on cerebral circulation and metabo lism of man. // Shok and hypotension. — N.Y., 1965. — P. 257-265.
26. Williams L.E. Hemorrhagie shok as a source of unconsiousness. // Surg. Clin. N. Am. — 1968. — V. 48, №. 2. — P. 263-272.
474
