300 |
Руководство по клинической эндоскопии |
2.286. |
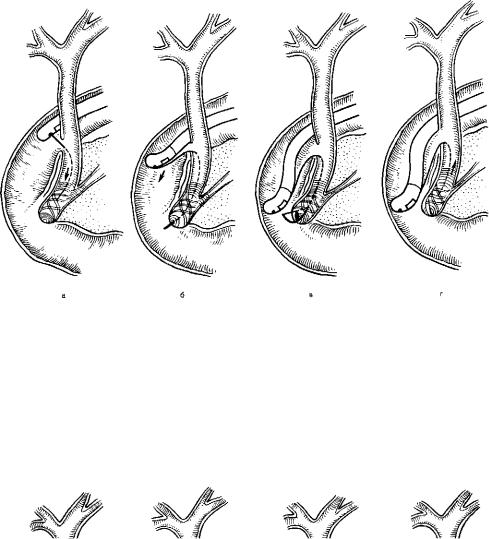
Этапы |
эндоскопической |
папиллотомии |
неканюляцион- |
ным |
способом |
(схема). |
а - выведение папиллотома из эн доскопа; б, в-рассечение „крыши" большого сосочка двенадцати перстной кишки вверх от устья; г
— операция завершена.
разрезания ткани сосочка и возникно вения кровотечений, а с другой — перегревания БСД и окружающей его ткани и развития некроза. После рассечения БСД видны (рис. 2.285) слизистая оболочка общего желчного протока и устье панкреатического протока. Это позволяет производить дальнейшие вмешательства на протоковых системах.
При |
н е к а н ю л я ц и о н н о м с п о |
с о б е |
ЭПТ (рис. 2.286), который при |
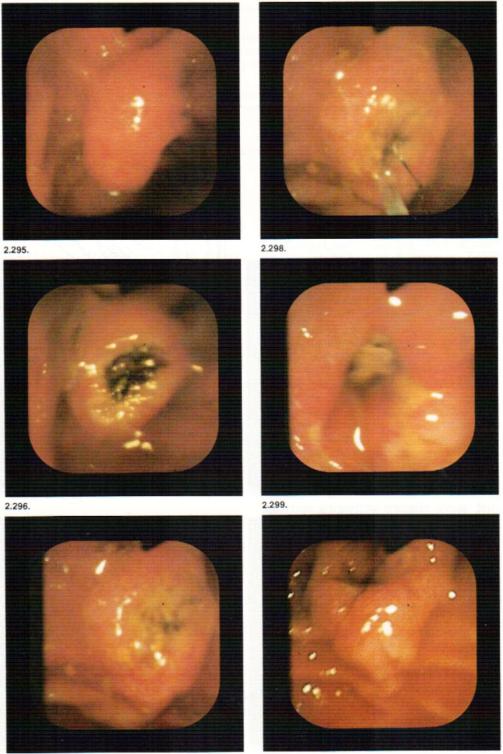
меняют при вклиненном в сосочек камне и стенозе БСД, рассечение производят торцевым электродом в направлении от" устья сосочка вверх (рис. 2.287—2.289). Как правило, рассекается большая часть крыши, после чего камень выпадает в просвет кишки. Дальнейшие действия, прежде всего, по необходимости увеличение разреза — с м е ш а н н ы й с п о с о б ЭПТ — зависят от результатов ЭРПХГ (рис. 2.290—2.293).
Супрапапиллярная холедоходуоденостомия как разновидность сме шанного способа ЭПТ (рис. 2.294) показана при стенозе БСД и остром папиллите. Суть ее заключается в том, что игольчатым электродом производят прожигание «крыши» со сочка. В том что ампула вскрыта, можно убедиться по появлению жел чи и возможности введения папилло тома в появившийся дефект. Если «крыша» не вскрыта, то не следует обязательно стремиться к этому в виду большой опасности распростра нения тепла и коагуляционного некроза на область устья панкреати ческого протока с вытекающими отсюда последствиями. Это можно сделать при контрольном исследова нии через 1—2 дня, когда зона коагуляции освобождается от некро-
302 |
Руководство по клинической эндоскопии |
|
|
|
|
|
2.290. Дуоденоскопия у |
больного со стенозом большого |
со |
сочка двенадцатиперстной |
кишки. |
|
|
2.291. Дуоденоскопия. |
Эндоскопическая |
папиллотомия |
сме |
шанным способом у того же больного: рассечение большого
сосочка |
двенадцатиперстной кишки от устья ампулы тор |
цевым |
электродом |
(эндофото). |
2.292. Дуоденоскопия на 2-й день после операции у того же
|
|
|
|
|
|
|
больного. |
Вскрыта |
ампула большого сосочка двенадцатиперс |
тной |
кишки |
(эндофото). |
|
|
2.293. Дуоденоскопия. |
Эндоскопическая |
папиллотомия |
у |
того |
же |
больного: |
папиллотом введен в разрез для проведения |
адекватного |
разреза |
(эндофото). |
|
|
Эндоскопия в гастроэнтерологии |
303 |
2.294. |
Этапы |
супрапапилляр- |
|
ной |
|
холедоходуоденостомии |
|
(схема). |
|
|
|
а - прожигание крыши ампулы боль шого сосочка двенадцатиперстной кишки торцевым электродом; б - введение папиллотома; в —увеличе ние разреза до необходимой длины; г - извлечение папиллотома.
характером проводимой терапии. Минимальную длину разреза опре деляют индивидуально. Ориентиром служит складка двенадцатиперстной кишки, охватывающая БСД, при рассечении которой длина разреза составляет 15 мм и более. Необходи мость рассечения складки двенадца типерстной кишки, охватывающей БСД, может быть обоснована ви зуально. Для этого нужно осмотреть сосочек снизу и оценить, достаточна или недостаточна величина отверстия, ведущего в общий желчный проток. Как уже отмечалось выше, при длинном интрадуоденальном отделе общего желчного протока длина разреза может достигать 30 мм.
Небольшие разрезы (10 мм и менее), при которых возрастает часто та неэффективных папиллотомии, обусловлены недостаточным опытом врача, опасностью развития ослож нений и невозможностью контроли ровать положение папиллотома. В последнем случае не удается опреде лить, достиг ли он интрадуоденальной части общего желчного протока или перешел через хо лед о хо дуоде нальную складку и перфорировал двенадцатиперстную кишку. Мы счи таем, что осторожный подход в этом случае оправдан, так как при неэффек тивности операции длина разреза может быть в дальнейшем увеличена, поскольку ЭПТ можно выполнять многоэтапно (табл. 2.31).
Л е ч е б н а я т а к т и к а после ЭПТ (ожидание спонтанного отхождении камней или попытки их механической экстракции) до настоящего времени еще окончательно не разработана и определяется характером заболева ний и осложнений, величиной и количеством камней, имеющимся на-
306 |
Руководство по клинической эндоскопии |
2 . 301 . Этапы эндоскопической |
папиллотомии |
через |
холедохо- |
дуоденоанастомоз |
(схема). |
|
|
|
|
а — ревизия |
большого сосочка двенадцатиперстной кишки и |
проведение |
папиллотома |
через |
холедоходуоанастомоз; |
б - перемещение |
эндоскопа |
из Д] |
в Д2; |
в-рассечение большого |
сосочка |
двенадцатиперстной кишки |
под визуальным контролем; г - извлечение |
папиллотома. |
|
2.302. Этапы эндоскопической |
папиллотомии |
через |
дренаж |
Кера |
(схема). |
|
|
|
|
|
а - осмотр большого сосочка двенадцатиперстной кишки, проведение папиллотома по дренажу Кера; б —установка папиллотома в большом сосочке двенадцатиперстной кишки; в - рассечение большого сосочка двенадцатиперстной кишки; г - извлечение папиллотома.
Э н д о с к о п ия в гастроэнтерологии |
307 |
показано применение желчегонных препаратов.
Механическую экстракцию камней производят в несколько этапов (рис. 2.303). Под рентгенологическим контролем корзину вводят в общий желчный проток, устанавливают вы ше камня (рис. 2.304), выдвигают из катетера, медленно извлекают и в области расположения камня закры вают, чтобы захватить его (рис. 2.305). Процедуру повторяют неодно кратно до достижения успеха. При знаком того, что камень захвачен корзиной служит появление сопро тивления при ее извлечении. Постоян ным легким натяжением камень за жимают в корзине и инструмент
2.303. |
Этапы |
механической |
экстракции |
протоков |
(схема). |
|
|
извлекают из протока (рис. 2.306). В некоторых случаях камень захваты вают не всей корзиной, а лишь сс частью. При этом он может выпасть в просвет кишки.
Максимальная величина камней, удаленных с помощью корзины, достигала 25x30 [КосЬ Н., 1978] и 21x33 мм [Каиш К. е1 а1., 1978]. Несомненно, что механическая экстракция позволяет не только по высить эффективность операции, но и избежать таких осложнений, как ущемление камня в БСД, холангит и септицемия.
Помимо положительных качеств, механическая экстракция имеет и недостатки, к которым относятся
камней из желчных
а — введение корзины в разрез большого сосочка двенадцатиперстной кишки под рентгенологическим контролем; б—раскрытие корзины; в - захват камня; г - извлечение камня.