
- •Вопр № 2-н________ Структура родильного дома.
- •Вопр № 3-н_______Показания к госпитализации в обсервационное отделение.
- •Вопр № 4-н _______Анатомия, физиология матки в возрастном аспекте и при беременности.
- •Вопр № 5-н_______Маточные трубы, их строение и функции. Возрастные особенности.
- •Вопр № 6-н_______Яичник. Анатомо-физиологические особенности в различные физиологические периоды.
- •Вопр № 7-н_________Связочный аппарат внутренних половых органов. Кровоснабжение.
- •Вопр № 8-н__________Методы обследования беременных в поздние сроки.
- •Вопр № 9-н______Методы обследования беременных в ранние сроки.
- •Понятие о готовности организма к родам
- •Методы оценки готовности к родам
- •Предвестники и начало родов
- •Вопр № 11-н ________Плод как объект родов. Понятия зрелости и доношенности плода.
- •1. Длина (рост) зрелого доношенного новорожденного в среднем равна 50 — 52 см (колеблется от 48 до 57 см), масса тела составляет 3200 — 3500 г (колеблется от 2600 до 5000 и выше).
- •Вопр № 12-н _________Критические периоды развития эмбриона и плода.
- •Вопр № 13-н______Клиническая оценка состояния ребенка в первую минуту жизни ( шкала Апгар).
- •Инвазивные методы
- •Вопр № 15-н _________Плацента и её функции. Значение узи в диагностике патологии плаценты.
- •Вопр № 16-н_________Биомеханизм родов при переднем виде затылочного предлежания.
- •Вопр № 17-н________Особенности течения и ведения родов при тазовых предлежаниях.
- •Роды при поперечном и косом положениях плода
- •Определение срока беременности
- •Ведение
- •Механизм:
- •Вопр № 20-н________Клиника и ведение 11 периода родов. Механизм периода изгнания.
- •Вопр № 21-н________Ведение родов в последовом периоде.
- •Механизм отделения и изгнания последа
- •Вопр № 23-н__________________Биологическая роль околоплодных вод.
- •Вопр № 24-н_________Многоплодная беременность. Диагностика и клиника ,особенности ведения.
- •Вопр № 25-н__Особенности ведения беременности с резус отрицательной принадлежностью крови.
- •Вопр № 26-н__________Изменения в организме женщины при беременности.
- •Вопр № 27-н___________Современные методы обезболивания в родах.
- •Вопр № 29-н___________Первичная и вторичная обработка новорожденного.
- •Вопр № 30-н_________Женский таз с акушерской точки зрения.
- •Гипоксия плода
- •Вопр № 2-п__________Водянка беременных. Диагностика, лечение профилактика, влияние на плод.
- •Вопр № 3-п________Нефропатия. Клиника ,диагностика, лечение ,профилактика, влияние на плод.
- •Вопр № 4-п_________Ранние токсикозы беременных. Диагностика, клиника, лечение
- •Слюнотечение
- •Вопр № 5-п___________Преэклампсия. Клиника ,диагностика, лечение.
- •Вопр № 6-п_______Эклампсия .Современные методы лечения. Учение Строганова, Бровкина.
- •Вопр № 7-п________Сахарный диабет у беременных. Влияние на плод.
- •Вопр № 8-п_________Токсоплазмоз при беременности. Влияние на эмбрион и плод.
- •Вопр № 9-п___________Гипертоническая болезнь и беременность. Влияние на плод.
- •Вопр № 10-п_________Ревматические заболевания сердца и беременность. Принципы ведения беременности и родов. Влияние на плод.
- •Вопр № 11-п________Вирусный гепатит и беременность. Влияние на эмбрион и плод. Течение родов.
- •Вопр № 12-п_____Внутриутробная гипоксия плода. Методы диагностики, , лечение, профилактика.
- •Вопр № 13-п___Хронический пиелонефрит и беременность. Ведение беременности. Влияние на плод.
- •Вопр № 14-п_________Гестационный пиелонефрит. Клиника, диагностика, лечение.
- •Вопр № 15-п______Самопроизвольный аборт. Причины ,стадии ,клиника, лечение.
- •Самопроизвольный выкидыш
- •А. Абсолютные показания:
- •Б. Относительные показания:
- •Вопр №18-п_____Предлежание плаценты. Клиника, диагностика. Тактика ведения беременности и родов. Влияние на плод.
- •Вопр № 19-п_____Преждевременная отслойка нормально расположенной плаценты. Клиника, лечение. Тактика ведения. Влияние на плод.
- •Вопр № 20-п_________Кровотечения в послеродовом периоде. Диагностика, тактика.
- •Вопр № 21-п__Кровотечения атонические в послеродовом периоде. Клиника, диагностика, тактика.
- •Вопр № 24-п___Ведение локализованной септической инфекции в акушерстве. Профилактика, лечение.
- •Вопр № 25-п________Генерализованная септическая инфекция.. Клиника, принципы лечения.
- •Вопр № 26-п________Течение и исход родов при переношенной беременности. Влияние на плод.
- •Вопр № 27-п__________Слабость родовой деятельности. Классификация, Клиника ,диагностика. Ведение родов. Влияние на плод.
- •Вопр № 28-п_______Дискоординация родовой деятельности. Клиника ,диагностика. Ведение родов. Влияние на плод.
- •Вопр № 29-п_______Анатомический и клинический узкий таз. Диагностика, тактика ведения родов.
- •Вопр № 30-п________Преждевременные роды. Особенности ведения.
Вопр № 15-п______Самопроизвольный аборт. Причины ,стадии ,клиника, лечение.
Самопроизвольные аборты и причины их возникновения. Самопроизвольный аборт относится к тем видам акушерской патологии, которые врач наблюдает нередко. Точных статистических данных о частоте самопроизвольных абортов мало; о числе их судят по косвенным данным (отношение числа женщин, поступивших в стационар по поводу самопроизвольного аборта, к общему числу беременных и рожениц, поступивших за это же время). По сведениям разных авторов, самопроизвольные аборты составляют 2 — 8% к общему числу беременностей.
Причины самопроизвольных абортов (выкидышей) многочисленны и различны по своему характеру. Среди них выделяют предрасполагающие факторы и причины, непосредственно вызывающие аборт. К предрасполагающим факторам относятся заболевания, интоксикации, функциональные нарушения у беременной, к причинам, непосредственно вызывающим аборт,— физические и психические травмы. Факторы, являющиеся непосредственной причиной выкидыша, И. Л. Брауде называл «разрешающими», играющими роль завершающего процесса. Такое деление этиологических факторов допустимо потому, что к самопроизвольному аборту обычно ведет совокупность причин — предрасполагающих и разрешающих. Однако эта классификация не учитывает генетически обусловленных аномалий зародыша, ведущих к нарушению его развития и выкидышу.
Инфантилизм относится к наиболее частым причинам самопроизвольных выкидышей. При инфантилизме обычно происходит прерывание первой и нередко последующих беременностей (привычный выкидыш). Прерывание беременности при инфантилизме связано со следующими причинами: присущая инфантилизму функциональная недостаточность эндокринной функции яичников, неполноценность децидуальной реакции слизистой оболочки матки, недостаточная гиперплазия мышц в инфантильной матке и несовершенство других процессов, необходимых для развития беременности; при инфантилизме нередко наблюдается повышенная возбудимость матки.
Нейроэндокринные нарушения, в том числе заболевания желез внутренней секреции, часто являются причинами невынашивания беременности. Прерывание беременности нередко происходит при нарушениях функции яичников, надпочечников (гиперандрогения надпочечникового генеза), гипотиреозе, гипертиреозе, диабете и другой патологии. Самопроизвольные аборты наблюдаются и при стертых формах нарушения функций желез внутренней секреции. При эндокринных расстройствах не совершается перестройка желез внутренней секреции, необходимая для нормального течения беременности и развития плода.
Расстройствам функции желез внутренней секреции обычно сопутствуют нарушения регуляции деятельности нервной системы, особенно ее вегетативного отдела. В связи с этим нередко возникают сосудистые нарушения и сдвиги в системе ацетилхолин — холинэстераза с преобладанием ацетилхолиново-го индекса. Ацетилхолин усиливает сократительную деятельность матки, что способствует прерыванию беременности.
У женщин, страдающих привычными выкидышами, часто возникают эмоциональные расстройства и другие проявления неврозов. Эти изменения, возникшие вторично, ведут к дальнейшему нарушению нервной регуляции процессов, способствующих развитию беременности.
Искусственное прерывание беременности часто служит причиной самопроизвольного выкидыша в дальнейшем. Особенно неблагоприятны последствия искусственного прерывания первой беременности. Возникновению самопроизвольных абортов после искусственного прерывания беременности способствует ряд причин. Большое значение имеют нарушения в эндокринной и нервной системе, хронический эндометрит и другие воспалительные заболевания, нередко возникающие после аборта. При расширении шейки и инструментальном удалении плодного яйца возможно повреждение мышечных элементов, располагающихся в истмическом отделе и вокруг внутреннего зева шеечного канала, что может привести к возникновению недостаточности канала шейки матки.
Истмико - цервикаль-ная недостаточность возникает в результате повреждения истмического отдела шейки матки при производстве искусственного аборта или акушерских операций. В связи с нанесенной травмой круговая мускулатура указанных отделов матки утрачивает способность к сокращению и внутренний зев канала шейки матки остается расширенным (рис. 161). При истмико-цервикальной недостаточности отсутствует один из механизмов (сужение в области внутреннего зева и перешейка), удерживающих плодное яйцо в полости матки. Не имея достаточной поддержки в нижнем отделе матки, плодное яйцо постепенно опускается, нижний полюс его
погружается в канал шейки матки через зияющий внутренний зев. В дальнейшем возникает сократительная деятельность матки и происходит выкидыш. При истмико-цервикальной недостаточности чаще возникают поздние выкидыши. Истмико-цервикальная недостаточность возникает в результате не только травмы (органическая недостаточность), но и эндокринных нарушений, в особенности при понижении гормональной функции яичников (функциональная недостаточность).
Причиной выкидыша могут быть сращения (синехии), образующиеся после грубого выскабливания матки и вызывающие резкую деформацию ее полости, тяжелых форм эндометрита (особенно туберкулеза эндометрия) (рис. 162), а также глубокие разрывы шейки матки и шеечно-влагалищные свищи.
Хромосомные и генные аномалии, не совместимые с развитием зародыша, ведут к его гибели и выкидышу. При исследовании элементов плодного яйца находили различные хромосомные аберрации — анеуплоидию, трисомии, моносомии, мозаицизм и др. Хромосомные и генные аномалии ведут к выкидышу чаще в ранние сроки беременности. Частота и роль хромосомных нарушений в этиологии выкидыша продолжают изучаться. Полагают, что около 20% выкидышей связаны с хромосомными и генными аномалиями.
Аномалии яйцеклеток и сперматозоидов, возникшие до оплодотворения, могут быть причиной нарушений развития зародыша и последующего аборта. Аномалии могут быть наследственными или возникают под влиянием различных факторов внешней среды (тяжелые заболевания, алкоголизм, интоксикация и др.). В таких случаях гибель плодного яйца может произойти в самых ранних стадиях развития (период имплантации, начальный период органогенеза).
Инфекционные заболевания в период беременности нередко ведут к самопроизвольному аборту. Особенно часто вызывают выкидыш острые инфекционные заболевания, возникшие в первые месяцы беременности. Среди инфекционных болезней большую роль играет грипп, являющийся наиболее распространенным заболеванием. Прерывание беременности нередко происходит при вирусном гепатите, краснухе, остром суставном ревматизме, а также при редко встречающихся инфекционных заболеваниях: малярии, тифах, скарлатине и др. Аборт может возникнуть при заболевании ангиной, пневмонией, пиелонефритом, аппендицитом и других острых воспалительных процессах в различных системах и органах.
Прерыванию беременности при острых инфекционных заболеваниях способствуют: гипертермия, интоксикация, кислородное голодание, гиповитаминоз и другие нарушения. В децидуальной оболочке возникают дистрофические процессы и кровоизлияния; хорион утрачивает барьерные свойства и микробы-возбудители могут проникнуть к органам зародыша.
Хронические инфекционные заболевания могут быть причиной прерывания беременности. При токсоплазмозе, туберкулезе легких, бруцеллезе, сифилисе, хронической малярии прерывание беременности происходит значительно реже, чем при острых инфекционных заболеваниях.
Прерывание беременности может возникнуть при органических заболеваниях сердца с нарушением кровообращения, хроническом гломерулонефрите и гипертонической болезни в тяжелой форме, а также других системных заболеваниях.
Изоантигенная несовместимость крови матери и плода может возникнуть при несовместимости крови супругов по резус-фактору, системе АВО и другим антигенам, когда плод может наследовать антигены отца. Антигены плода, не совместимые с материнскими, проникают через плаценту в организм беременной и вызывают образование специфических антител. Антитела к резус-фактору, групповым и другим антигенам проникают через плаценту в организм плода и вызывают гемолитическую болезнь и другие нарушения, которые могут обусловить гибель плода и выкидыш. Чаще происходит прерывание не первой, а повторной беременности в связи с тем, что сенсибилизация организма после первой беременности возрастает.
Заболевания и пороки развития половых органов также могут быть причиной самопроизвольных выкидышей. Воспалительные заболевания половых органов вызывают выкидыш, если они сопровождаются нарушением структуры и функции основных слоев эндометрия и миометрия. Причинами аборта могут быть спайки, фиксированная ретрофлексия, опухоли в малом тазу и другие процессы, препятствующие росту беременной матки.
Выкидыш может наступить при миоме матки, если имплантация происходит в той области слизистой оболочки, которая покрывает миоматозный узел, является истонченной и не обеспечивает нормального питания и развития зародыша.
Нередко возникает выкидыш при пороках развития матки. При двурогой (рис. 163), двойной, однорогой матке и других аномалиях развития беремен-ность может развиваться до физиологического конца, но нередко прерывается досрочно (выкидыш, преждевременные роды). Прерыванию беременности способствуют сопутствующие эндокринные нарушения, неполноценность децидуальной реакции и других процессов, присущих нормальной беременности.
Интоксикация организма (особенно хроническая) часто ведет к гибели зародыша (плода) и к выкидышу. Наибольшее значение имеют свинец, ртуть, бензин, алкоголь, никотин, анилиновые соединения и другие химические вещества, оказывающие токсическое действие.
Среди причин прерывания беременности особое место занимает воздействие ионизирующей радиации. Зародыш обладает высокой чувствительностью к действию радиации, повреждение его возникает при дозах излучения, которые переносимы организмом взрослых. В связи с этим беременные к работе с источниками радиации не допускаются; запрещен также труд беременных в ряде отраслей химической промышленности.
Нарушение питания также может быть причиной прерывания беременности. Самопроизвольный аборт может возникнуть при голодании, особенно достигшем степени алиментарной дистрофии. Прерывание беременности возможно не только при резком ограничении общего количества пищи, но также при неполноценном питании. Особую роль играет недостаток витаминов, имеющих важное значение для развития плода и всех процессов, определяющих физиологическое течение беременности. Экспериментальные данные показывают, что нарушение развития плодного яйца (зародыша и оболочек) и выкидыш происходят при недостатке в пище витаминов Е, А, С, группы В и др. При гиповитаминозе в децидуальной оболочке и хорионе возникают кровоизлияния и дистрофические процессы, ведущие к гибели зародыша.
Изложенное выше можно условно отнести к причинам, предрасполагающим к возникновению выкидыша. Следует отметить, что эти причины могут быть не только предрасполагающими, но и непосредственно вызывающими аборт. Однако при наличии изложенных выше этиологических (предрасполагающих) факторов возникновение аборта становится особенно вероятным при воздействии дополнительных факторов: физических и психических травм.
Физические травмы (ушибы, переломы костей, сотрясение тела и др.) и чрезмерное напряжение (подъем и ношение тяжестей и др.) могут вызвать выкидыш при наличии инфантилизма, воспалительных заболеваний, эндокринных расстройств, интоксикации и других предрасполагающих моментов. У женщин с неуравновешенной нервной системой аборт может возникнуть в связи с необычно сильными психическими травмами.
У здоровых женщин беременность нередко сохраняется даже при тяжелых повреждениях (ушибы, переломы таза и конечностей и др.) и неблагоприятных воздействиях на нервную систему.
 При
аборте плодное яйцо постепенно
отслаивается от матки; при этом происходит
повреждение кровеносных сосудов
децидуальной оболочки матки и
может возникнуть кровотечение, сила
которого зависит от степени отслойки
плодного
яйца и просвета поврежденных сосудов.
Отслоившееся плодное яйцо
обычно погибает и обволакивается или
пропитывается излившейся кровью.
Под влиянием сократительной деятельности
мускулатуры матки (схватки)
происходит раскрытие канала шейки матки
и изгнание плодного яйца
целиком или частями. Если плодное яйцо
рождается целиком (плод, окруженный
околоплодными водами и оболочками),
говорят об одномоментном выкидыше
(рис. 164). Когда плодное яйцо изгоняется
из матки частями,
выкидыш называется двухмоментным.
При
аборте плодное яйцо постепенно
отслаивается от матки; при этом происходит
повреждение кровеносных сосудов
децидуальной оболочки матки и
может возникнуть кровотечение, сила
которого зависит от степени отслойки
плодного
яйца и просвета поврежденных сосудов.
Отслоившееся плодное яйцо
обычно погибает и обволакивается или
пропитывается излившейся кровью.
Под влиянием сократительной деятельности
мускулатуры матки (схватки)
происходит раскрытие канала шейки матки
и изгнание плодного яйца
целиком или частями. Если плодное яйцо
рождается целиком (плод, окруженный
околоплодными водами и оболочками),
говорят об одномоментном выкидыше
(рис. 164). Когда плодное яйцо изгоняется
из матки частями,
выкидыш называется двухмоментным.
Одномоментный выкидыш наблюдается реже двухмоментного, особенно в ранние сроки беременности. При двухмоментном выкидыше в матке обычно задерживаются части оболочек и плаценты. В связи с сокращением матки женщина ощущает схваткообразные боли внизу живота, причем интенсивность их больше при поздних выкидышах. При ранних абортах болевые ощущения выражены нерезко или отсутствуют. Болевые ощущения при сокращениях матки мало выражены при выкидыше, связанном с истмико-цервикаль-ной недостаточностью. Аборт, как правило, сопровождается кровотечением, сила которого зависит от стадии этого процесса и срока беременности. Поздний аборт обычно протекает по типу родов: происходит сглаживание и раскрытие шейки матки, отходят околоплодные воды, рождается плод, а затем послед. Кровопотеря возникает при нарушении процесса отслойки и изгнания последа; в таких случаях она может быть значительной.
Стадии течения аборта. Различают следующие стадии течения аборта: 1) угрожающий- аборт (abortus imminens); 2) начавшийся аборт (abortus inci-piens); 3) аборт в ходу (abortus progrediens, protrahens); 4) неполный аборт (abortus incompletus); 5) полный аборт (abortus completus).
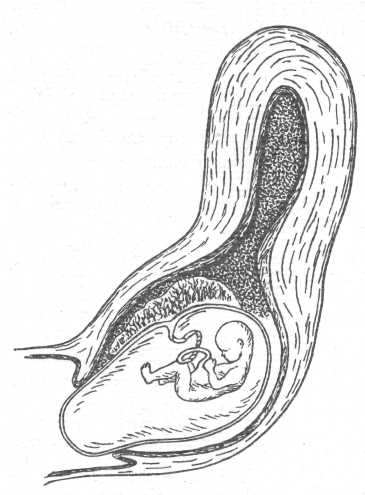
![]() Угрожающий
аборт. При
угрожающем аборте плодное яйцо соединено
со слизистой
оболочкой матки; связь может быть
нарушена лишь на незначи внутренний
зев. Величина матки не соответствует
сроку беременности; она меньше этого
срока в связи с частичным опорожнением
полости. Консистенция матки
мягковатая. Остатки плодного яйца
в полости матки могут послужить причиной
возникновения опасного для жизни
кровотечения и заболеваний, связанных
с инфекцией.
Угрожающий
аборт. При
угрожающем аборте плодное яйцо соединено
со слизистой
оболочкой матки; связь может быть
нарушена лишь на незначи внутренний
зев. Величина матки не соответствует
сроку беременности; она меньше этого
срока в связи с частичным опорожнением
полости. Консистенция матки
мягковатая. Остатки плодного яйца
в полости матки могут послужить причиной
возникновения опасного для жизни
кровотечения и заболеваний, связанных
с инфекцией.
Полный аборт. Полным, или законченным, аборт называется в том случае, если плодное яйцо полностью вышло из полости матки (иногда оно выходит целиком) (рис. 169). При полном аборте матка сокращается, канал ее шейки закрывается, кровотечение прекращается.
В ранние сроки беременности полный аборт наблюдается значительно реже, чем в поздние.
И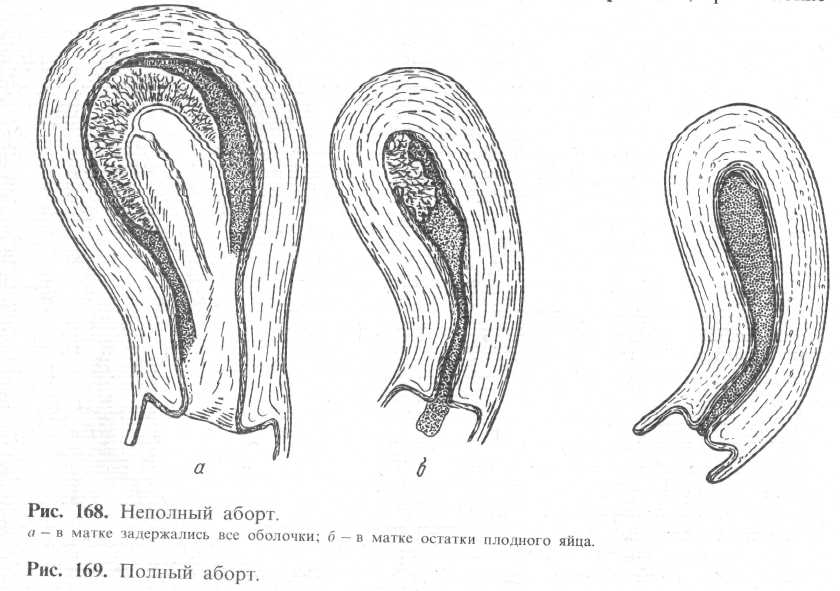 нфицированный
(лихорадочный) аборт. При
длительном течении самопроизвольного
аборта из влагалища в матку нередко
проникают микробы, в
том числе патогенные стафилококки,
стрептококки, энтерококки, анаэробы
(бактероиды,
пептококки и др.) и другие микроорганизмы.
Особенно часто происходит
занесение инфекции при искусственном
прерывании беременности запрещенными
способами вне лечебного учреждения.
При этом, кроме кокковой
инфекции, в матку иногда заносятся
анаэробы — возбудители газовой гангрены.
Микробы, занесенные в матку, находят
при аборте хорошую среду для развития.
Такой средой являются кровь и отслоившиеся
части плодного яйца. Проникшие
в матку микробы инфицируют элементы
плодного яйца. В дальнейшем
процесс может перейти на матку, трубы,
яичники, тазовую брюшину и
клетчатку. Инфицированный выкидыш может
послужить причиной возникновения
общих септических заболеваний,
представляющих опасность для жизни
женщины. Ограничение процесса в области
плодного яйца или распространение
его на матку и за ее пределы зависит от
вирулентности микробов и
сопротивляемости организма.
нфицированный
(лихорадочный) аборт. При
длительном течении самопроизвольного
аборта из влагалища в матку нередко
проникают микробы, в
том числе патогенные стафилококки,
стрептококки, энтерококки, анаэробы
(бактероиды,
пептококки и др.) и другие микроорганизмы.
Особенно часто происходит
занесение инфекции при искусственном
прерывании беременности запрещенными
способами вне лечебного учреждения.
При этом, кроме кокковой
инфекции, в матку иногда заносятся
анаэробы — возбудители газовой гангрены.
Микробы, занесенные в матку, находят
при аборте хорошую среду для развития.
Такой средой являются кровь и отслоившиеся
части плодного яйца. Проникшие
в матку микробы инфицируют элементы
плодного яйца. В дальнейшем
процесс может перейти на матку, трубы,
яичники, тазовую брюшину и
клетчатку. Инфицированный выкидыш может
послужить причиной возникновения
общих септических заболеваний,
представляющих опасность для жизни
женщины. Ограничение процесса в области
плодного яйца или распространение
его на матку и за ее пределы зависит от
вирулентности микробов и
сопротивляемости организма.
В зависимости от степени распространения инфекции различают: 1) не-осложненный лихорадочный аборт (инфекция остается локализованной в матке); 2) осложненный лихорадочный аборт (инфекция вышла за пределы матки, но процесс ограничен в области малого таза); септический аборт (инфекция приняла генерализованный характер).
При неосложненном лихорадочном аборте инфекция не распространяется за пределы матки; при пальпации она безболезненна, придатки матки, тазо-вая брюшина и клетчатка не изменены. У женщин температура повышена, пульс учащен, соответствует температуре, состояние удовлетворительное.
При осложненном лихорадочном выкидыше инфекция распространяется за пределы матки лимфогенным или гематогенным путем (иногда по лимфатическим и кровеносным сосудам одновременно) либо по маточным трубам. При этом возникает воспаление придатков матки (сальпингоофорит), тазовой брюшины (пельвиоперитонит), околоматочной клетчатки (параметрит) и других отделов клетчатки малого таза. Воспалительный процесс нередко сопровождается нагноением и скоплением гноя в трубах (ниосальпинкс), яичниках (пиовариум), маточно-прямокишечном углублении тазовой брюшины и клетчатке малого таза.
Клиническое течение осложненного аборта зависит от степени распространения и характера процесса. При возникновении нагноительных процессов клиническая картина тяжелая. Нарушается общее состояние, температура повышается значительно, возникают озноб, нарушения функций нервной системы, обмена веществ, картины крови, изменения в других системах и органах; боли достигают значительной степени. Отмечаются симптомы, характерные для сальпингоофорита, параметрита или пельвиоперитонита.
Клиническая картина септического аборта отличается сложностью и тяжестью течения. Состояние больных тяжелое, сон нарушен, аппетит отсутствует, язык сухой, кожа бледная, нередко с желтушным или сероватым оттенком. Ранними признаками септического аборта являются озноб, высокая температура и значительное учащение пульса, не соответствующее температуре. Нередко возникают тромбофлебиты и метастатические абсцессы в легких, почках, подкожной клетчатке и других областях. Выраженные воспалительные процессы в малом тазу могут отсутствовать.
Клиническое течение септического аборта (также исход, прогноз) сходно с течением генерализованной септической инфекции. Возможно возникновение септического шока и острой почечной недостаточности.
Профилактика и лечение самопроизвольных абортов заключается прежде всего в изучении и устранении причин возникновения этой патологии. Большое значение имеют профилактика инфекционных заболеваний, оздоровительные мероприятия, способствующие профилактике инфантилизма, эндокринных расстройств и других заболеваний. В соответствующих случаях показано устранение всяких интоксикаций и влияния других повреждающих факторов внешней среды. В комплексе мер борьбы с абортами имеют значение рациональное питание и обогащение пищи витаминами, что очень важно в зимний и весенний период. Ограничение искусственных абортов (особенно прерывание первой беременности) является важной мерой профилактики самопроизвольных абортов. В этом плане показано применение эффективных и безвредных противозачаточных средств.
Женщин, у которых были самопроизвольные аборты, тщательно обследуют, выясняют причины возникновения данной патологии и проводят соответствующее лечение до наступления последующей беременности. При наличии соответствующих показаний применяют общеукрепляющие мероприятия, физиотерапевтические процедуры, гормоны, противовоспалительные и другие средства.
При наличии шеечно-влагалищных свищей, глубоких разрывов шейки матки и истмико-цервикальной недостаточности, возникшей в связи с травмами, показано хирургическое лечение (пластические операции для устранения недостаточности истмического отдела и разрывов шейки матки). Хирургическим путем устраняют синехии, возникшие после глубокого выскабливания матки, а также пороки развития матки, предрасполагающие к выкидышам (см. рис. 162,6, 163,5).
В женских консультациях берут на учет всех женщин, у которых были самопроизвольные аборты, а также первобеременных с признаками инфантилизма, эндокринных нарушений и других заболеваний, предрасполагающих ,к возникновению выкидышей. Таких женщин тщательно обследуют, рекомендуют строгое соблюдение режима: правильное питание, устранение эмоциональных раздражителей и физического напряжения. При возникновении малейших признаков угрозы аборта беременную направляют на лечение в стационар, где возможно создание условий покоя — физического, психического и др.
При самопроизвольных выкидышах применяют различное лечение в зависимости от стадии аборта, наличия признаков инфекции, этиологии и др.
Лечение при угрожающем аборте обычно комплексное, проводится с учетом необходимости устранения основного этиологического фактора и включает средства, регулирующие функции нервной системы (валериана, триксазин, пипольфен и др.), рациональное (включая витамины) питание; при необходимости дополнительно назначают витамин Е (по 10—15 мг/сут), аскорбиновую кислоту (100 — 200 мг/сут), витамин А (6000—10000 ME в сутки) а др. Необходим постельный режим в течение 2 — 3 нед и более в зависимости от успеха лечения. Влагалищное исследование производится по показаниям.
При наличии ощутимых сокращений матки применяют свечи с папаверином гидрохлоридом или сульфатом магния. Снижению активности сокращений матки Способствуют электрофорез магния и эндоназальная гальваниза-, ция. Однако усиление сократительной деятельности матки нередко бывает связано с пониженной функцией желтого тела и недостатком прогестерона в организме. Поэтому при угрожающем аборте применяют прогестерон (по 5—10 мг/сут в течение 10—12 дней, по показаниям — более длительно), так как он снижает возбудимость матки и ее сократительную деятельность. Прогестерон не показан при отсутствии его недостатка (о чем судят по экскреции продукта метаболизма прогестерона — прегнандиола), а также при дисфункции коры надпочечников.
Если имеются симптомы инфантилизма и недостаток эстрогенов в организме, показано применение не только прогестерона, но и эстрогенных препаратов. Эстрогены способствуют улучшению кровоснабжения матки, гиперплазии мышц и усилению функций плаценты. При нарушении функции коры надпочечников и щитовидной железы назначают соответствующие препараты (преднизолон, тиреоидин и др.).
С целью стимуляции эндокринных функций плаценты или в виде заместительной терапии применяют гонадотропины в сочетании с эстрогенными препаратами и прогестероном. Назначают также Р-адреномиметические средства (партусистен, ритодрин и др.), расслабляющие мускулатуру матки и снижающие ее сократительную деятельность.
При нарушениях функций нервной системы, кроме соответствующих медикаментозных средств, показана психотерапия.
При заболеваниях инфекционной этиологии (грипп, ангина, пневмония, пиелит, токсоплазмоз, малярия и др.), пороках сердца, гипертонической болезни и др., предрасполагающих к аборту, лечение проводится по общим правилам.
В случаях истмико-цервикальной недостаточности прибегают к хирургическим методам лечения. При раскрытии шейки матки и зиянии внутреннего зева производят операции, способствующие сужению внутреннего, зева или временному закрытию наружного зева шейки матки. С целью сужения внутреннего зева на соответствующем уровне шейки матки накладывают толстый циркулярный шов (под слизистой оболочкой или на ее поверхности), который снимают в конце беременности (рис. 170, а). Второй вариант операции состоит в удалении слизистой оболочки шеечного канала вокруг зияющего наружного зева и соединении его краев кетгутовыми швами (рис. 170,6). Образующийся в этой области рубец легко разрушается перед родами. Существуют другие модификации хирургических методов лечения. В настоящее время с успехом применяется иглоукалывание (акупунктура).
Лечение при начавшемся аборте в основном такое же, как при угрожающем выкидыше. Строже соблюдают постельный режим, систематически применяют средства, снижающие возбудимость и сократительную деятельность матки. Если причинами начавшегося аборта являются тяжелые инфекционные заболевания и интоксикации, целесообразность настойчивого лечения сомнительна в связи с тем, что при этом нередко происходят повреждения зародыша. Если лечение оказывается безуспешным, кровянистые выделения продолжаются длительное время и усиливаются, возникают показания к удалению плодного яйца.
При аборте в ходу показано удаление отслоившегося плодного яйца с помощью соответствующих инструментов. Эту операцию обычно проводят в неотложном порядке, чтобы предупредить возникновение большой кро-вопотери и инфекции.
В случаях позднего аборта, не сопровождающегося значительной кровопотерей, выжидают, пока не произойдет самостоятельное рождение плода, плаценты и оболочек; после этого производят выскабливание матки, если есть подозрение на задержку в ней частей плода и плаценты. При сильном кровотечении вскрывают плодный пузырь и после рождения плода удаляют послед (рукой или инструментами).
Полный аборт характеризуется изгнанием из полости матки всего плодного яйца. Однако при полном аборте, особенно совершившемся в ранние сроки беременности, в матке обычно задерживается децидуальная оболочка (иногда ворсины хориона), даже в тех случаях, когда из матки вышло неповрежденное плодное яйцо. Задержавшаяся децидуальная оболочка тормозит регенерацию слизистой; в связи с этим кровянистые выделения продолжаются дольше обычного и возникает угроза развития инфекции (децидуальный эндометрит). Поэтому после аборта в ранние сроки беременности рекомендуется выскабливание матки с целью удаления задержавшихся частей децидуальной оболочки. При полном позднем аборте выскабливание матки производится только в случае задержки частей плаценты или при подозрении на задержку частей плодного яйца. Если осмотр плодного яйца не вызывает сомнения в его целости, можно отказаться от хирургических вмешательств.
Неполный аборт опасен ввиду возможности значительной кровопо-тери, инфицирования остатков плодного яйца, матки с придатками, тазовой брюшины и клетчатки. Поэтому при неполном аборте необходимо удалить остатки плодного яйца из полости матки непосредственно вслед за установлением диагноза. Обычно предпочитают инструментальное опорожнение матки; при позднем аборте допустимо пальцевое удаление последа; некоторые акушеры после этого производят осторожное выскабливание матки.
Лечение при инфицированном выкидыше (неосложнен-ном) вначале применяют антибиотики (преимущественно широкого спектра действия) или сульфаниламидные препараты, после установления нормальной температуры удаляют остатки плодного яйца по возможности бережно (осторожное выскабливание или вакуум-аспирация). Многие сторонники активной тактики вначале удаляют инфицированные остатки плодного яйца и после этого назначают антибактериальные препараты, общеукрепляющие и другие средства. При сильном кровотечении инфицированные остатки плодного яйца удаляют в неотложном порядке.
При осложненном и септическом аборте проводится комплексное лечение; борьба с микробом-возбудителем (антибиотики, желательно с учетом чувствительности к ним возбудителя, сульфаниламидные препараты), применение общеукрепляющих, болеутоляющих, десенсибилизирующих средств, устраняющих нарушения функции нервной, сердечно-сосудистой и других систем и органов. Принципы лечения при осложненном и септическом аборте такие же, как при послеродовой септической инфекции.
С целью ускорения изгнания инфицированных остатков плодного яйца назначают средства, усиливающие сокращение матки (хинин, питуитрин и др.). В случае необходимости инфицированные остатки плодного яйца удаляют методом вакуум-аспирации, при котором меньше риск повреждения стенок матки, пораженных септическим процессом. Выскабливание матки производят при возникновении сильного кровотечения, опасного для жизни женщины.
Задержавшийся (несостоявшийся) выкидыш. Сравнительно редко наблюдаются случаи задержки в полости матки погибшего плодного яйца. Если оно задерживается в матке на длительный срок, говорят о задержавшемся, или несостоявшемся, выкидыше (missed abortion). Причиной длительной задержки мертвого плода и оболочек является резкое снижение возбудимости и сократительной деятельности матки, зависящее от нарушения нервной и эндокринной регуляции функций половой системы. Плодное яйцо может находиться в матке несколько месяцев, если не оказывается соответствующая лечебная помощь. Погибший плод, плацента и оболочки подвергаются некрозу, ауто-лизу, нередко мацерации; иногда происходит мумификация и даже петрификация плода (в ранних стадиях развития зародыш обычно подвергается аутолизу).
Клиническими признаками задержавшегося выкидыша являются прекращение роста матки, исчезновение других признаков беременности, реже ухудшение самочувствия (головные боли, неприятный вкус во рту и др.). Нередко бывают сукровичные выделения из матки.
Распознавание задержавшегося выкидыша основывается на учете данных анамнеза и приведенных клинических признаков. При необходимости уточнить диагноз определяют экскрецию эстриола, количество которого при гибели плода резко падает. Биологические реакции становятся отрицательными. При ультразвуковом сканировании определяется деформация зародыша и всего плодного яйца.
В прежние годы при задержавшемся выкидыше предпочитали консервативно-выжидательную тактику. В настоящее время к длительному выжиданию самостоятельного рождения плодного яйца не прибегают, так как возможны его инфицирование, сильное кровотечение и другие осложнения (из элементов хориона может возникнуть опухоль — хорионэпителиома). Поэтому при задержавшемся выкидыше на ранних сроках удаляют плодное яйцо хирургическим путем, как при обычном аборте. При выскабливании возникает угроза кровотечения и других осложнений (повреждение стенки матки) в связи с тем, что части плодного яйца нередко плотно прикреплены к стенке матки. Поэтому операцию должен производить опытный врач.
При позднем аборте назначают средства, стимулирующие сократительную деятельность матки (хинина гидрохлорид, питуитрин, окситоцин, проста-гландины и др.), по схемам, применяемым для возбуждения родовой деятельности.
После изгнания плодного яйца нередко приходится прибегать к контрольному выскабливанию матки.
Плацентарный полип. Один из видов осложнения аборта. Если после удаления плодного яйца в матке остается частица плаценты (или ворсистой оболочки), эта ткань обволакивается кровью, прорастает элементами соединительной ткани и остается в связи с маткой. Образующийся плацентарный полип тормозит регенерацию окружающей слизистой оболочки; в связи с этим кровянистые выделения не прекращаются длительное время и существует опасность присоединения инфекции. Плацентарный полип удаляют из матки путем выскабливания кюреткой.
