
Полезные материалы за все 6 курсов / Учебники, методички, pdf / Шапошников_Травматология_и_ортопедия_3_том
.pdf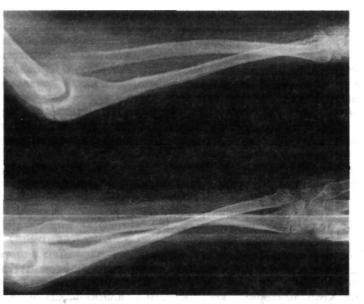
Рис. 5.2. Рентгенограмма. Вывих головки лучевой кости при родовом повреждении плечевого сплетения.
которые отводят и вращают плечо кнаружи). Их антагонисты — подлопаточная, большая грудная, большая круглая мышцы и ши рочайшая мышца спины — вращают плечо кнутри. Формируется приводящая контрактура плечевого сустава. Внутриротационная ус тановка верхней конечности формируется в процессе роста ребенка под влиянием нарушенного мышечного равновесия. При этом про исходит постепенное «скручивание» плечевой кости и образуется внутриротационная установка верхней конечности. Из-за контрак туры и внутриротационной установки плеча нарушается самообс луживание ребенка. Когда больной подносит руку ко рту, он должен согнуть предплечье и поднять локтевой сустав (так называемый симптом горниста). В локтевом суставе наблюдается ограничение разгибания предплечья в сочетании с вывихом головки лучевой кости (рис. 5.2). Это происходит за счет неправильного положения верхней конечности, деформации костей, составляющих локтевой сустав, укорочения связок и капсулы переднего отдела локтевого сустава, укорочения сухожилия двуглавой мышцы плеча.
Деформация кисти определяется доминирующим поражением мышц, иннервируемых лучевым, срединным или локтевым нервами. При повреждении лучевого нерва нарушается функция разгибания кисти и пальцев, формируется «свисающая кисть». При повреждении срединного нерва нарушается функция лучевого сгибателя запястья, глубоких и поверхностных сгибателей пальцев, мышц возвышения
207
I пальца. Формируются типичные нейрогенные деформации кисти — «обезьянья кисть» с нарушением оппозиции.
При повреждении локтевого нерва нарушается функция локтевого сгибателя запястья, червеобразных и межкостных мышц кисти, фор мируется типичная деформация «когтистая кисть». В большинстве случаев имеет место сочетанная деформация кисти, вызванная по вреждением всех трех нервов.
Рентгенологическое обследование больных выявляет на поражен ной стороне отставание в размерах лопатки, удлинение акромиона, укорочение и деформацию ключицы, недоразвитие и деформацию плечевой кости.
Электромиографическое исследование подтверждает степень по ражения различных групп мышц верхней конечности.
Лечение детей с родовыми повреждениями плечевого сплетения. Лечение необходимо начинать с рождения ребенка. Методы лечения зависят от периода заболевания. Все методы можно разделить на консервативные и оперативные.
В острый период родового повреждения плечевого сплетения в большинстве случаев применяют консервативное лечение. При этом важно помнить, что лечение у новорожденных имеет ряд особен ностей. Компенсаторные возможности и пластичность нервной си стемы у детей в условиях еще не сформировавшихся структур и функций имеют более широкие пределы, чем у взрослых. Консер вативное лечение у новорожденных направлено на стимуляцию регенерации поврежденных нервных волокон, профилактику контр актур, рассасывание травматической инфильтрации тканей и гема том.
Парализованной ручке необходимо придать положение, обеспе чивающее расслабление корешков плечевого сплетения и покой. Таким положением являются отведение плеча от туловища на 50— 70°, наружная ротация на 45—60° и сгибание в локтевом суставе до 100—110° на отводящей подушке или шине из гипса или поливика.
Из медикаментозных средств назначают инъекции витаминов Bi и Bi2, прозерина или галантамина, дибазол с никотиновой кислотой. Из физиотерапевтических средств назначают ультразвук или элек трофорез лидазы и йодида калия в сочетании с массажем и ЛФК.
Оперативное лечение родовых повреждений плечевого сплетения в остром периоде не имеет широкого распространения, что, очевидно, связано с высоким риском оперативных вмешательств у детей в возрасте до одного года и недостаточной подготовленностью врачей. По данным О. В. Дольницкого (1985) и Ю. О. Дольницкого (1985), оперативное лечение в остром периоде направлено на ревизию пле чевого сплетения с последующим невролизом, швом или пластикой его пучков. Оптимальный возраст для операции на плечевом спле тении составляет от 4 мес до 2 лет.
Оперативное лечение в остром периоде дает благоприятные ре зультаты в 86,6% и свидетельствует о его целесообразности.
В резидуалъном периоде консервативное лечение направлено на восстановление и укрепление пораженных мышц, профилактику и
208
лечение контрактур в суставах верхних конечностей. При этом широко применяют ЛФК, массаж, электростимуляцию мышц, па рафиновые и грязевые аппликации, плавание.
Оперативное лечение в резидуальном периоде целесообразно про водить у детей старше 4 лет. При повреждениях плечевого сплетения верхнего типа оперативное лечение направлено на устранение сгибательной приводящей и внутриротационной контрактур в плечевом суставе. Это достигается путем сухожильно-мышечной пластики, деротационной остеотомии плечевой кости или их сочетанием. В настоящее время применяют следующие оперативные вмешатель ства.
1. Операция Эпископо, заключающаяся в пересадке подлопаточ ной мышцы на сухожилие малой круглой мышцы и перемещении точки прикрепления большой круглой мышцы на задневнутреннюю поверхность плечевой кости. Таким образом, внутренние ротаторы превращаются в наружные.
2.Операция, предложенная А. Н. Чижик-Полейко (1975), на плечевом суставе, заключающаяся в удлинении сухожилия широ чайшей мышцы спины, отсечении сухожилия большой грудной мыш цы от плечевой кости и перемещении его на дельтовидную мышцу, рассечении сухожилия подлопаточной мышцы.
3.Деротационная остеотомия плечевой кости. Большинство ав торов применяют остеотомию в верхней трети. По нашим данным, наиболее целесообразной является остеотомия в нижней трети пле чевой кости с фиксацией пластинкой (рис. 5.3). При этом необхо димым условием является предварительное выделение лучевого нер ва.
4.Остеотомия костей предплечья. Показана при наличии супинационной или пронационной установки предплечья. Необходимо четко дифференцировать, за счет какого сегмента верхней конеч ности имеется патологическая установка — за счет плеча или за счет предплечья.
5.Артродез плечевого сустава. Может быть выполнен при полном параличе дельтовидной мышцы и хорошей функции мышц лопатки. Сращение плечевой кости с лопаткой обеспечивает активное отве дение плеча за счет мышц лопатки. При операции тщательно уда ляют хрящевой покров с головки плеча и суставной впадины лопатки
ификсируют головку плечевой кости к лопатке металлическими винтами. Плечу придают положение отведения под углом 70°, при ведения кпереди под углом 40°, наружной ротации в 15°. Фиксация торакобрахиальной гипсовой повязкой длится от 4 до 6 мес. Опе рацию обычно выполняют в возрасте 12—13 лет.
При повреждениях плечевого сплетения нижнего типа оператив ные вмешательства направлены на улучшение функции кисти. Виды оперативных вмешательств зависят от преимущественных наруше ний функции различных нервов.
1. Сухожильно-мышечная пластика по Девиду—Грину [David P., Green, 1983}. Применяют при выпадении функции лучевого нерва и сохранении функции срединного и локтевого нервов, и
209
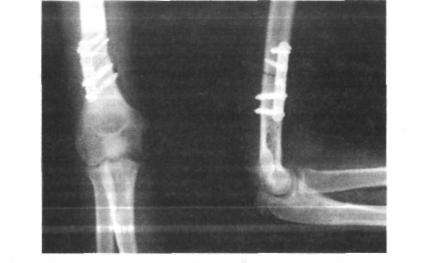
Рис. 5.3. Рентгенограмма. Деротационная остеотомия плечевой кости с фиксацией пластинкой при родовом повреждении плечевого сплетения.
направлена операция на восстановление активного разгибания кисти и пальцев кисти. При этом круглый пронатор пересаживают на сухожилие короткого лучевого разгибателя запястья, сухожилие длинной ладонной мышцы — на сухожилие длинного разгибателя большого пальца, сухожилие локтевого сгибателя запястья на су хожилие разгибателя пальцев.
2.Сухожильно-мышечная пластика по. методу Остен-Сакена— Джанелидзе [Джанелидзе Ю. Ю., 1945]. Применяют при выпадении функции лучевого нерва. При этом сухожилие лучевого сгибателя запястья пересаживают на сухожилие разгибателя пальцев, а сухо жилие локтевого сгибателя запястья — на сухожилия мышц, раз гибающих и отводящих большой палец.
3.Сухожильно-мышечная пластика по Голднеру—Ирвину [GoldnerJ., Irwin С, 1950]. Применяют при выпадении функции
срединного нерва, и направлена операция на восстановление оппо зиции I пальца. При этом сухожилие поверхностного сгибателя IV пальца пересаживают на проксимальную фалангу I пальца с созда нием блока на уровне гороховидной кости (рис. 5.4).
4. Капсулопластика пястно-фаланговых суставов по Занколли [Zancolli E., 1957]. Применяют при выпадении функции локтевого нерва, и направлена операция на устранение когтеобразной дефор мации пальцев кисти. При этом по дистальной ладонной складке кисти обнажают капсулу пястно-фаланговых суставов (чаще IV—V, при необходимости II—III—IV—V пальцев), сухожилия сгибателей пальцев отводят в сторону, на ладонной поверхности капсулы пя стно-фаланговых суставов выкраивают П-образный лоскут, основа-
210
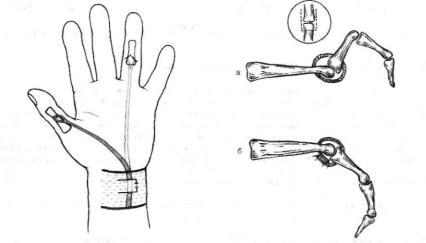
Рис. 5.4. Восстановление оппозиции I пальца по Голднеру—Ирвину (схема).
Рис. 5.5. Капсулопластика пястно-фаланговых суставов по Занколли (схема),
а — до операции; б — после операции.
нием обращенный дистально, и сшивают в виде дубликатуры в положении сгибания проксимальных фаланг пальцев под углом 100— 110° (рис. 5.5).
5. Артродез кистевого сустава. Применяют при одновременном выпадении функций лучевого, срединного и локтевого нервов, когда стабилизация кистевого сустава путем сухожильно-мышечной пла стики не представляется возможной. Артродез кистевого сустава выполняют по методике Кемпбелла—Кеокорка. Мы считаем более целесообразным использовать перекрывающий кистевой сустав ко стный аутотрансплантат, взятый из гребня большеберцовой кости, который вставляют в расщеп лучевой и пястных костей и фиксируют винтами. «Освободившиеся» при этом частично-функционирующие сгибатели и разгибатели кисти пересаживают на сгибатели или разгибатели пальцев.
При родовых повреждениях плечевого сплетения тотального или смешанного типа возникает необходимость этапных оперативных вмешательств. При этом наиболее целесообразна последовательность выполнения оперативных вмешательств по принципу «снизу вверх», т. е. на первом этапе выполняют оперативные вмешательства на кисти, затем на предплечье, плече и плечевом суставе.
5.2. СТЕНОЗИРУЮЩИЕ ЛИГАМЕНТИТЫ КИСТИ
Стенозирующие лигаментиты кисти относятся к заболеваниям ди строфического характера. В зависимости от локализации различают стенозирующий лигаментит кольцевидных связок сухожильных вла-
211
галищ пальца (болезнь Нотта), I костно-фиброзного канала удерживателя разгибателей (болезнь Де Кервена), удерживателя сгиба телей (поперечная связка запястья) — синдром запястного канала.
5.2.1.Стенозирующий лигаментит пальцев
Впервые был описан французским хирургом A. Nona в 1850 г. В нашей стране изучение заболевания началось с работ А. Я. Шнее (1924) и продолжалось В. П. Горбуновым, В. И. Розовым, М. А. Элькиным, В. Н. Блохиным, В. В. Михайленко и др., однако и до настоящего времени причины возникновения заболевания остаются еще окончательно не выясненными. Стенозирующий лигаментит пальцев описывался различными авторами под названием щелкающего или пружинящего пальца, стенозирующего или узловатого тендовагинита, теносиновита, защелкиваю щего пальца или стенозирующего лигаментита кольцевидной связки. Все эти мно гочисленные названия отражают основные симптомы и взгляды на сущность пато логических изменений.
Стенозирующий лигаментит пальцев является довольно распространенным заболе ванием и нередко приводит к стойкому снижению трудоспособности. Встречается оно в самом различном возрасте — от детского до старческого, чаще — от 40 до 60 лет. При этом женщины страдают чаще мужчин. Заболевание обычно развивается на пальцах правой кисти и нередко на обеих руках. Поражение I пальца преобладает над остальными в силу большей его функциональной нагрузки и особенностей анатомического строения.
Этиология. Окончательно не выяснена; среди многочисленных теорий ведущую роль играют профессиональное перенапряжение кистей (профессиональная хроническая травма) и травматический фактор, а также эндокринные нарушения. В основе заболевания лежат патологические изменения в сухожильно-связочном аппарате кисти.
Внорме синовиальные и фиброзные влагалища, кольцевидные
икрестообразные связки, являясь фиксирующим аппаратом для сухожилий сгибателей, играют важную роль в выполнении тонких
идифференцированных движений пальцев кисти. Кольцевидные связки образованы из плотных волокон ладонного апоневроза, рас положены в области пястно-фаланговых и межфаланговых суставов
ипредставляют собой поперечные пластинки шириной около 5—8 мм
именее 1 мм толщиной (рис. 5.6).
При стенозирующем лигаментите первичное поражение проис ходит в кольцевидных связках, которые в результате нарушения питания подвергаются дистрофическим изменениям и, утолщаясь, вызывают сдавление сухожилий, приводя к защелкиванию пальца. Сужение сухожильного влагалища и деформация сухожилия явля ются вторичными изменениями. В зависимости от длительности и выраженности клинических симптомов заболевания патоморфологические изменения представляют собой от умеренно выраженного дистрофического процесса до кистозного перерождения связки с превращением ее в волокнистый или гиалиновый хрящ.
Клиника и диагностика. Диагностика стенозирующего лигамен тита обычно не представляет трудностей из-за довольно характерной клинической картины, особенно в острой стадии. Основным симп томом заболевания является боль, которая чаще всего локализуется на ладонной поверхности пястно-фалангового сустава. Часто боль
212
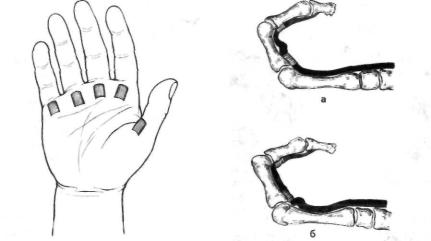
Рис. 5.6. Проекция кольцевидных связок на кожу ладони. Рис. 5.7. Образование валика сухожилия сгибателя (схема).
а — при сгибании пальца; б — при разгибании.
носит иррадиирующий характер и распространяется на палец, пред плечье или плечо. Нередко больные жалуются на онемение пальцев, связанное со сдавлением пальцевых сосудов и нервов при отеке области пястно-фалангового сустава. Визуально отмечается припух лость на ладонной поверхности пястно-фаланговых суставов. При пальпации определяется болезненное уплотнение овально-продол говатой формы в виде небольшого узелка или валика, смещающегося при сгибании и разгибании пальца в дистальном и проксимальном направлениях от кольцевидной связки. Этот валик (узелок) обра зуется складкой из сухожилия сгибателя при прохождении его через утолщенную кольцевидную связку в стенозированном костно-фиб- розном канале (рис. 5.7). При разгибании пальца боль усиливается за счет патологических изменений в кольцевидной связке. При поражении I пальца характерная болезненность локализуется на уровне сесамовидных костей. Одним из характерных симптомов заболевания является феномен «щелчка». Защелкивание пальца про исходит в результате кратковременной задержки сухожилия в об ласти утолщенной кольцевидной связки. Постепенно щелканье ста новится грубым и резко болезненным, особенно при разгибании пальца. Движения пальца ограничиваются, и нередко образуется разгибательная или чаще сгибательная контрактура пальца (рис. 5.8). Стенозирующий лигаментит пальцев отличается длительным, упорным течением с частыми обострениями, временной или посто янной потерей трудоспособности. Иногда больным приходится менять характер работы или даже профессию.
213
В течении заболевания раз личают три стадии: острую, подострую и хроническую.
Острая стадия характеризует ся резко выраженным болевым синдромом. Боли усиливаются при движениях пальцев и дав лении на кольцевидную связку. Отмечается ограничение по движности пальцев, сила кисти снижается, нарушается трудо способность. Длительность забо левания до 2 мес.
Подострая стадия нередко протекает волнообразно с пери одами обострения симптомов, за щелкивание пальца наступает часто и устраняется с болями и с трудом. Длительность течения от 2 до 6 мес, трудоспособность нарушается.
Хроническая стадия характе ризуется ограничением функции пальца, грубым щелканьем, об разованием стойкой сгибатель-
ной или разгибательной контрактуры. Боли носят тупой, непосто янный характер. Длительность — от 6 мес до нескольких лет.
Дифференциальную диагностику проводят с контрактурой Дюпюитрена, повреждением связок, капсулы сустава, повреждением сухожилий, деформирующим артрозом, опухолями сухожильных влагалищ.
Лечение. В зависимости от стадии заболевания и возраста боль ного применяют консервативное и оперативное лечение.
Консервативное лечение показано в ранних стадиях и назначается индивидуально с учетом длительности патологического процесса, выраженности клинической симптоматики, возраста и профессии больного, а также результатов и характера предшествующего лече ния. В острой стадии заболевания обычно проводят консервативное лечение с использованием различных видов физиотерапии, а также медикаментозное с обязательным освобождением больного от работы, связанной с напряжением пальцев и кисти. Курс лечения состоит из теплых ванн с последующими компрессами из ронидазы (на ночь), применения парафиновых аппликаций или грязей, фонофореза гидрокортизона или электрофореза ферментных препаратов (лидаза или лекозим), массажа. При выраженном болевом синдроме назначают лазеротерапию с использованием монохроматического красного света (МКС) и монохроматического синего света (МСС), анальгетики. Иммобилизацию кисти обычно не назначают, так как легкие активные движения пальцев способствуют лучшему крово-
214
и лимфооттоку и уменьшению застойных явлений в пораженном пальце.
Эффективным методом консервативного лечения как у взрос лых, так и у детей является применение гидрокортизона. Обладая мощным противовоспалительным действием, уменьшая проницае мость сосудистой стенки, пролиферацию, экссудацию и отек тка ней, он способствует снижению или даже устранению болевого синдрома. Кроме того, действие гидрокортизона сводится к умень шению интенсивности продуктивных процессов в соединительной ткани, торможению синтеза белка и тем самым задержке развития рубцовой ткани. Показанием для применения гидрокортизона яв ляются острая и подострая стадии стенозирующего лигаментита. Гидрокортизон вводят местно в дозе 0,4—1 мл в зависимости от стадии заболевания, длительности и выраженности симптомов, а также возраста и соматического статуса больного. Курс лечения состоит из 6—8 инъекций, проводимых 2 раза в неделю в амбу латорных условиях.
Немаловажное значение имеет методика введения гидрокорти зона. Инъекции должны проводиться со строгим соблюдением асеп тики. Кожу ладони двукратно обрабатывают 5% спиртовым раство ром йода, вкол иглы делают на 1—1,5 см проксимальнее ладоннопальцевой складки II—V пальцев в точки, соответствующие распо ложению кольцевидных связок. На большом пальце вкол иглы проводят по средней линии на уровне ладонно-пальцевой складки. После анестезии места введения гидрокортизона 0,5—1% раствором новокаина гидрокортизон вводят в область кольцевидной связки и окружающие ее ткани. После инъекции кожу смазывают 5% спир товым раствором йода и накладывают спиртриваноловую асептиче скую повязку на 1 сут. При резко выраженном болевом синдроме или рецидивах заболевания инъекции гидрокортизона можно соче тать с лазеротерапией.
В хронической стадии заболевания, а также при рецидивах после применения различных видов консервативного лечения и главным
образом при образовавшихся контрактурах пальцев благоприятные
результаты лечения отмечаются при применении гиалуронидазоактивных препаратов — лидазы или лекозима (папаина). Методика лечения состоит из местных инъекций, проводимых также в амбу латорных условиях. Курс лечения лидазой состоит из 10—12 инъ екций с разовой дозой препарата, равной 64 УЕ. Папаин вводят в
дозе 1—3 мг, курс лечения составляет 5—8 инъекций. В процессе лечения у некоторых больных отмечается реакция на введение лидазы или папаина, протекающая по типу аллергической и выра жающаяся в отеке кисти и пальцев, зуде, гиперемии кожи и усилении болей. Через 1—2 сут эти явления обычно стихают. Поэтому у
i аллергизированных больных применение ферментной терапии сле дует проводить с использованием антигистаминных препаратов (пипольфен, супрастин, тавегил и др.) за 1 ч до инъекции и в течение 1 сут после нее. Эти препараты назначают перорально.
Показаниями к оперативному лечению являются неэффектив-
215
ность консервативного лечения, в том числе с применением гидро кортизона и ферментных препаратов, хроническая стадия заболе вания с образованием контрактуры пальца, частые рецидивы после консервативного лечения, а также множественное поражение паль цев на одной или обеих руках.
Открытая лигаментотомия несложна в выполнении и может быть произведена в амбулаторных условиях. Для обезболивания приме няют инфильтрационную анестезию (при поражении одного пальца) или проводниковую (при поражении нескольких пальцев) 1% или 2% раствором новокаина. Среди множества различных доступов к кольцевидной связке — продольный, овальный, штыкообразный кож ные разрезы — наиболее рациональным является поперечный разрез кожи, дающий возможность хорошего доступа к связке и оставля ющий мягкий, нежный, малозаметный среди естественных складок ладони рубец.
При поражении II—V пальцев кожный разрез длиной 2—3 см производят по ладонной поверхности кисти на 1 см проксимальнее ладонно-пальцевой кожной складки. При доступе к кольцевидной связке большого пальца поперечный кожный разрез длиной 1—1,5 см проходит строго по ладонно-пальцевой кожной складке большого пальца с небольшим смещением в лучевую сторону. Рубцово-изме- ненную, утолщенную, кольцевидную связку вместе с подлежащей к ней и спаянной рубцовой оболочкой рассекают очень осторожно под контролем зрения. При этом наиболее целесообразно произво дить рассечение связки не по средней линии, а по бокам двумя параллельными разрезами. После этого осматривают сухожилия и стенки костно-фиброзного канала и проверяют возможность восста новления подвижности пальца. Операцию заканчивают ушиванием раны и наложением асептической повязки. Гипсовую иммобилиза цию не применяют, больным назначают ранние активные движения пальца.
Трудоспособность восстанавливается через 3—4 нед. Рассечение кольцевидных связок может быть произведено за
крытым способом. При этом закрытая лигаментотомия требует боль шого опыта хирурга и чревата опасностью повреждения сухожилий, пальцевых артерий и нервов.
5.2.2. Болезнь Де Кервена
Среди лигаментитов удерживателя разгибателей наибольшее прак тическое значение имеет стеноз I костно-фиброзного канала — болезнь Де Кервена.
Впервые заболевание описано в 1895 г. В настоящее время это заболевания носит различные названия: болезнь Де Кервена, стенозирующий тендовагинит, хронический теносиновит, стилоидит, стенозирующий лигаментит тыльной связки запястья.
Болезнь Де Кервена — полиэтиологическое заболевание, возни кающее после перенапряжения кисти, при этом ведущим является профессиональная хроническая травматизация рук.
216
