
Полезные материалы за все 6 курсов / Учебники, методички, pdf / Шапошников_Травматология_и_ортопедия_3_том
.pdf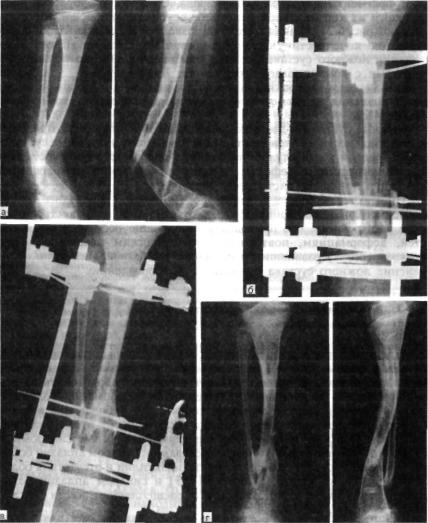
Рис. 6.21. Боковой компрессионный остеосинтез спицами с опорными площадками из кортикальной аллокости при лечении истинной формы врожденного ложного сустава.
а — рентгенограммы костей |
голени до операции; б — непосредственно после операции; |
|
в — через |
2 мес после операции; г — спустя 4 мес после операции — консолидация |
|
фрагментов |
большеберцовой |
кости. |
тяжении 3—4 см. Через оба фрагмента перпендикулярно продольной оси голени навстречу друг другу проводят две спицы Киршнера с точечными напайками, под основание которых подведены площадки из кортикальной аллокости. Фиксируют проксимальный и дисталь-
297
ный фрагменты в аппарате Илизарова. Спицами с опорными пло щадками из кортикальной аллокости осуществляют боковую комп рессию (рис. 6.21). Такая методика позволяет восстановить опорную функцию конечности у всех оперированных больных. После лик видации ложного сустава больных снабжают шинно-кожаными ап паратами с компенсацией укорочения. Второй этап — удлинение голени методом дистракционного остеосинтеза — выполняют после восстановления костномозговой полости при укорочении конечности свыше 4 см.
Ложные суставы и дефекты малоберцовой кости всегда приводят к нестабильности в голеностопном суставе. Поэтому ложные суставы малоберцовой кости служат показанием для их пластики костными трансплантатами, а дефекты — для формирования межберцового синостоза в области дистального метадиафиза.
Прогноз. У больных с нейрофиброматозом и миелодисплазией после устранения ложного сустава сохраняются нейродистрофические расстройства, что приводит к нарушению роста берцовых ко стей, деформациям, повторным патологическим переломам. При псевдоартрозах, развившихся на почве фиброзной дисплазии, уст ранение ложного сустава приводит к выздоровлению.
6.5.2. Врожденные пороки развития костей голени у детей
Врожденные пороки развития костей голени у детей характеризуются большим полиморфизмом анатомических и функциональных нару шений, клинические проявления которых могут варьировать от не значительного укорочения до тяжелейших деформаций голени с полной утратой опорной функции конечности. Заболевание в боль шинстве случаев встречается спорадически и носит изолированный характер. Описаны и генетически детерминированные синдромы с аутосомно-доминантным типом наследования: синдром аплазии большеберцовых костей, преаксиальной полидактилии и отсутствия боль ших пальцев на кистях [Werner, 1915] и синдром аплазии большеберцовой кости, сочетающийся с расщеплением кисти [Исае ва И. И. и др., 1986].
Первое клиническое описание порока развития малоберцовой кости принадлежит Geller (1698), в дальнейшем Otto (1841) опуб ликовал описание порока развития большеберцовой кости. Аномалии развития костей голени сопровождаются недоразвитием мыщелков бедра, мышц голени и стопы, сосудов и нервных стволов, врожден ными синостозами или полной аплазией целого ряда костей стопы. С целью систематизации больных с врожденными пороками развития костей голени и выработки единой тактики лечения предложено несколько классификаций данной патологии [Штурм В. А., 1964; Хотимская В. М., 1966; Michell, 1958; Chapchal, 1971, и др.]. Наиболее полно различные варианты пороков развития костей голени представ лены в классификации, разработанной Л. Ф. Каримовой (1981).
298
КЛАССИФИКАЦИЯ ПОРОКОВ РАЗВИТИЯ КОСТЕЙ ГОЛЕНИ
Пороки развития малоберцовой кости (рис. 6.22)
1. Отсутствие малоберцовой кости, недоразвитие и искривление большеберцовой кости кпереди, эквинусное положение стопы, сочетающееся с подвывихом или вывихом стопы кзади.
2. Отсутствие или резкое недоразвитие малоберцовой кости (имеется лишь небольшой дистальный фрагмент) при правильной оси большеберцовой кости, вальгусная деформация стопы и вывих ее кнаружи.
3. Отсутствие малоберцовой кости (или гипоплазия ее), сохранение правильной оси голени без деформации стопы, отсутствует фибрознохряще вой тяж.
Пороки развития большеберцовой кости (рис. 6.23)
1.Гипоплазия большеберцовой кости, не сопровождающаяся развитием какихлибо деформаций в сегментах нижней конечности.
2.Гипоплазия большеберцовой кости, сопровождающаяся нарушением соотно
шений только в голеностопном суставе и эквиноварусной деформацией стопы.
3.Гипоплазия большеберцовой кости, сопровождающаяся нарушением соотно шений в обоих смежных суставах (коленном и голеностопном) и эквиноварусной деформацией стопы.
4.Гипоплазия большеберцовой кости с правильным соотношением в коленном
суставе, с вывихом стопы кзади.
5. Врожденный дефект дистальной части большеберцовой кости при отсутствии искривления малоберцовой, сочетающийся с недоразвитием стопы, эквиноварусной деформацией и вывихом ее в «голеностопном суставе» (гипотрофическая форма).
6.Врожденный дефект дистальной части большеберцовой кости с искривлением малоберцовой во фронтальной плоскости, наличием большеберцовостопного сустава,
сварусной установкой стопы.
7.Полное отсутствие большеберцовой кости без искривления малоберцовой, сопровождающееся нарушением соотношений в обоих смежных «суставах», недо
развитием стопы с эквиноварусной деформацией ее (гипотрофическая форма). 8. Полное отсутствие большеберцовой кости с искривлением малоберцовой во
фронтальной плоскости, нарушением соотношений в обоих смежных «суставах».
Врожденные пороки |
развития костей голени встречаются чаще |
у лиц мужского пола |
(59%) [Каримова Л. Ф., 1981]. Диагноз |
обычно не вызывает затруднений. У новорожденного обращают на себя внимание укорочение голени, переднее или передненаружное ее искривление, вальгусная деформация коленного сустава, сочета ющаяся в ряде случаев со сгибательной контрактурой, стопа в большинстве случаев находится в положении заднего или наружного подвывиха или вывиха. Укорочение голени колеблется в пределах 10—70% от ее длины. Нередко встречаются пороки развития стопы: аплазия и гипоплазия пальцев, синдактилии, перепончатость, гипофалангия пальцев.
На рентгенограммах костей голени малоберцовая кость отсутст вует или уплощена в сагиттальной плоскости. Отмечаются недораз витие таранной кости, синостоз пяточной кости с таранной и костями стопы. Порок развития малоберцовой кости нередко сочетается с гипоплазией мыщелков бедра, менисков, нестабильностью и подвы вихами в коленном суставе, с множественными аномалиями развития сосудов, нервов и мышц голени.
Тяжесть деформации голени и стопы у детей с пороками развития малоберцовой кости обусловлена расположением и размерами фиб-
299
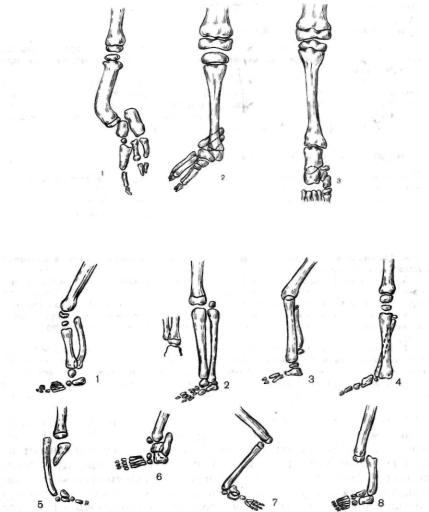
Рис. 6.22. Пороки развития малоберцовой кости. Объяснение в тексте.
Рис. 6.23. Пороки развития большеберцовой кости. Объяснение в тексте.
розного тяжа. В тех случаях, когда фиброзный тяж располагается по задней поверхности большеберцовой кости и прикрепляется к пяточной кости, на задней поверхности отмечается выраженное искривление большеберцовой кости кпереди, стопа находится в эквинусном положении и сопровождается вывихом или подвывихом в голеностопном суставе. В тяжелых случаях стопа может смещаться до 6 см проксимальнее дистального эпифиза большеберцовой кости. Движения в голеностопном суставе ограничены или отсутст вуют. В нелеченых случаях под действием тяги фиброзного тяжа эквинусная установка стопы прогрессирует, стопа смещается кзади
зоо
и проксимально, опорной поверхностью становится дистальный эпи физ болыпеберцовой кости. При расположении тяжа по наружной поверхности болыпеберцовой и пяточной костей развивается пре имущественно вальгусная деформация стопы. С возрастом под дей ствием тяги тяжа деформация прогрессирует и развивается вывих стопы [Меженина Е. П., 1968; Tompson, Straub, Arnoldt, 1957; Gruca, 19591.
У трети больных с врожденными пороками развития малобер цовой кости фиброзный тяж отсутствует. Поэтому в данной группе детей клиническое течение патологии проявляется лишь укороче нием голени [Каримова Л. Ф., 1981J. Однако вследствие нестабиль ности в голеностопном суставе у них имеется тенденция к развитию вальгусной деформации стопы.
Лечение аномалий развития малоберцовой кости. При наличии фиброзного тяжа, сопровождающегося эквинусной или эквиновальгусной деформацией стопы, показано раннее хирургическое лечение, которое необходимо начинать с 5-месячного возраста. Предлагаемые для лечения больных с данной патологией операции направлены на иссечение фиброзного тяжа, удлинение сгибателей стопы, устранение порочного положения стопы.
Для лечения больных с пороком развития малоберцовой кости и вывихом стопы Arnold (1957) предложил хирургическое вмеша тельство, заключающееся в разрезе мягких тканей по задненаружной поверхности голени, дугообразно переходящем на латеральный отдел стопы, удлинении пяточного сухожилия, иссечении фиброзного тяжа, удлинении малоберцовых мышц, вправлении стопы. Недостатки этой методики состоят в необходимости замещать обширную рану в об ласти разреза несвободным полнослойным трансплантатом и пере секать икроножный нерв, играющий важную трофическую функцию. Все эти недостатки устраняет операция, предложенная Л. Ф. Каримовой (1976).
Техника операции вправления стопы по Каримовой следующая. Проводят вертикальный разрез мягких тканей по задненаружной поверхности голени в проекции икроножного нерва. Мобилизуют нерв и отводят его кнаружи. Удлиняют пяточное сухожилие, иссе кают фиброзно-хрящевой тяж. Рассекают капсулу голеностопного
иподтаранного суставов. В таранной кости делают углубление для внедрения в него дистального эпифиза болыпеберцовой кости. Уд линяют сухожилия малоберцовых мышц, мобилизуют голеностопный
иподтаранный сустав. Погружают дистальный эпифиз болыпебер цовой кости в углубление в таранной кости, стопу выводят в по ложение гиперкоррекции и фиксируют ее спицей Киршнера через пяточную кость к болыпеберцовой. Иммобилизацию конечности осу
ществляют гипсовой повязкой до средней трети бедра в течение 4 мес. В дальнейшем больных снабжают ортопедической обувью с супинатором, жесткими берцами и компенсацией укорочения ко нечности.
Больным со значительным смещением стопы проксимальнее ди стального эпифиза болыпеберцовой кости, при рецидивах дефор-
301
мации, а также |
в запущенных |
случаях |
В. Л. Андриановым, |
Л. Ф. Каримовой, |
А. П. Поздеевым |
(1984) |
разработана методика, |
сочетающая вмешательство на тканях с использованием дистракционного остеосинтеза, которая позволяет устранить все компоненты деформации. По этой методике из разреза по задней поверхности голени производят удлинение пяточного сухожилия и сухожилий по задней и наружной поверхности стопы, иссекают фиброзный тяж, рассекают капсулу голеностопного и подтаранного суставов, устраняют деформацию стопы. Производят двойную остеотомию болыпеберцовой кости под углом 80—100° на вершине искривления. Кортикальный слой по передней поверхности болыпеберцовой кости оставляют целым. Накладывают аппарат Илизарова с фиксацией отдельными кольцами фрагментов болыпеберцовой кости и стопы, методом дистракционного остеосинтеза устраняют деформацию и укорочение голени, а при необходимости и стопы. Операция показана детям старше 3-летнего возраста.
Лечение нестабильности и деформации голеностопного сустава у больных с недоразвитием малоберцовой кости. Недоразвитие малоберцовой кости, нарушение ее роста, а также дистопия являются основными причинами формирования нестабильного голеностопного сустава. Под влиянием статической нагрузки и нарушения роста эпифиза таранная кость смещается кнаружи, вследствие давления на наружный край эпифиза болыпеберцовой кости развивается его клиновидная деформация, стопа смещается кнаружи в положение подвывиха. Попытки удержать стопу в правильном положении ор топедической обувью не всегда приводят к успеху. В этих случаях показано хирургическое лечение, направленное на создание устой чивой вилки голеностопного сустава и устранение сопутствующих деформаций дистального отдела голени. Выбор методики хирурги ческого вмешательства определяется степенью аплазии малоберцо вой кости, величиной ее смещения, тяжестью деформации дисталь ного метаэпифиза большеберцовой кости и возрастом больного.
В тех случаях, когда дистальная ростковая зона малоберцовой кости расположена на уровне щели голеностопного сустава и имеется тенденция к развитию вальгусной деформации стопы, Langenskiold (1967) над вершиной дистального фрагмента малоберцовой кости в большеберцовую вводит трансплантат, взятый из крыла подвздошной кости. Измельченные костные аутотрансплантаты помещает над внедренным в большеберцовую кость аутотрансплантатом.
Г. А. Илизаров и В. Д. Макушин (1985) предлагают в данных случаях формировать межберцовый синостоз путем отщепления от малоберцовой кости кортикального трансплантата размером 2—4 см и перемещения его в сагиттальной плоскости к большеберцовой кости по 0,2—0,3 мм в сутки.
Смещение латеральной лодыжки до уровня щели голеностопного сустава и нестабильность голеностопного сустава являются показа нием для формирования вилки, удерживающей таранную кость в правильном положении. Для достижения этой цели Nutt (1923) открыто выделял дистальный конец малоберцовой кости, производил
302
ее остеотомию на уровне средней трети, свободный фрагмент пере мещал дистальнее и фиксировал его к метадиафизу большеберцовой кости. А. А. Коструб (1983) рекомендует создавать устойчивую вилку голеностопного сустава путем удлинения малоберцовой кости мето дом дистракционного эпифизеолиза дистальной ростковой зоны.
При заднем расположении малоберцовой кости Г. А. Бродько и Д. К. Тесаков (1988) восстанавливают правильное анатомическое положение. Они производят поперечную остеотомию большеберцо вой кости на уровне проксимального отдела малоберцовой кости, рассекают фиброзный тяж. Вторую остеотомию большеберцовой ко сти производят на уровне дистального отдела малоберцовой кости, выделяют дистальный эпифиз малоберцовой кости из мягких тканей. Фрагменты большеберцовой кости и стопу фиксируют в аппарате Илизарова. Медленно ротируют средний фрагмент большеберцовой кости и фиксированную к нему малоберцовую кость, выводят ма лоберцовую кость из заднего положения в наружное. При необхо димости методом дистракционного остеосинтеза низводят латераль ную лодыжку.
В. Л. Андриановым и А. П. Поздеевым (1984, 1988) предложены два варианта формирования вилки голеностопного сустава в зави симости от величины дистального фрагмента малоберцовой кости. При наличии дистального фрагмента малоберцовой кости длиной более 4 см накладывают аппарат Илизарова с фиксацией голени, стопы и малоберцовой кости, методом дистракционного остеосинтеза низводят малоберцовую кость и устраняют подвывих стопы. После восстановления правильных анатомических соотношений в голено стопном суставе открыто укладывают костные трансплантаты в меж берцовое пространство. Аппарат Илизарова снимают после получе ния синостоза.
В тех случаях, когда малоберцовая кость представлена смещен ным проксимально рудиментом, длина которого не превышает 4 см и сочетается с нестабильностью в голеностопном суставе, применяют второй вариант формирования вилки голеностопного сустава. Тех ника операции следующая: на задненаружной поверхности дисталь ного отдела большеберцовой кости формируют костно-надкостнич- ный лоскут с основанием в дистальной части, в проксимальной части его формируют отверстие, отгибают лоскут, в отверстие внед ряют проксимальный конец малоберцовой кости. Ленты деминера лизованной костной ткани укладывают по задненаружной поверх ности большеберцовой кости и над сформированным трансплантатом с последующим дозированным низведением трансплантатов и лате ральной лодыжки до устранения подвывиха стопы.
Скошенность щели голеностопного сустава кнаружи при наличии рудимента малоберцовой кости является показанием для корриги рующей надлодыжечной остеотомии в сочетании с созданием лате ральной лодыжки. В этих случаях В. М. Хотимская (1966) рекомен дует удлинение сухожилий малоберцовых мышц, рассечение связок голеностопного сустава, выделение рудиментов малоберцовой кости из мягких тканей, углообразную надлодыжечную остеотомию боль-
зоз
шеберцовой кости, перемещение дистального отломка большеберцо вой кости и стопы кнутри, низведение рудимента малоберцовой кости и внедрение его в проксимальный отломок большеберцовой кости.
После устранения деформаций голени и стопы больные нужда ются в снабжении ортопедической обувью с выстилкой свода и супинатором.
Лечение детей с пороками развития большеберцовой кости.
Тактика лечения пороков развития большеберцовой кости опреде ляется тяжестью анатомо-функциональных нарушений конечности и возрастом больных. В наиболее легких случаях, когда имеется лишь гипоплазия большеберцовой кости без нарушения функции смежных суставов, лечение ограничивается компенсацией укороче ния ортопедической обувью. В зависимости от величины укорочения удлинение голени методом дистракционного остеосинтеза производят поэтапно или в течение одного этапа в возрасте 13—14 лет.
При гипоплазии большеберцовой кости, сопровождающейся эквиноварусной деформацией стопы, на 7—10-е сутки от рождения начинают консервативное лечение этапными гипсовыми повязками, которые меняют каждые 7—10 дней. Если в течение 4—6 мес устранить все компоненты деформации консервативными методами не удается, больным производят хирургическое вмешательство, на правленное на удлинение сухожилий сгибателей стопы и рассечение связок голеностопного, подтаранного и пяточно-кубовидного суста вов. После устранения хирургическим методом всех компонентов деформации стопы больного снабжают ортопедической обувью. В тяжелых случаях, сочетающихся с вывихом стопы кзади, в возрасте 6—10 мес производят открытое вправление стопы с центрацией таранной кости, а при ее отсутствии — пяточной, на дметальный эпифиз большеберцовой кости [Каримова Л. Ф., 1981].
Для лечения детей с гипоплазией и варусной деформацией, вальгусной деформацией малоберцовой кости в сочетании с вывихом стопы кнутри производят хирургическое вмешательство по методике В. Л. Андрианова, Л. Ф. Каримовой, А. П. Поздеева (1984). Опера ция показана детям старше 4-летнего возраста.
Техника операции следующая. Производят остеотомию обеих берцовых костей на вершине искривления. Накладывают аппарат Илизарова и фиксируют проксимальные фрагменты берцовых костей. Автономно, в отдельных кольцах фиксируют дистальные фрагменты, а также стопу. Методом дистракционного остеосинтеза устраняют искривление и укорочение большеберцовой кости, создают диастаз 1,5 см между дистальным эпифизом большеберцовой кости и та ранной костью. Медленной дистракцией устраняют искривление ма лоберцовой кости и низводят ее дистальнее большеберцовой для формирования вилки голеностопного сустава. На втором этапе от крыто внедряют эпифиз большеберцовой кости в сформированное углубление в таранной кости, устраняют порочное положение стопы. Созданная вилка голеностопного сустава удерживает стопу в среднем положении.
304
Наиболее трудную проблему представляет лечение детей с от сутствием дистального конца болыпеберцовой кости или полной ее аплазией. У этих больных проксимальный конец малоберцовой кости расположен на наружной поверхности бедра, проксимальнее лате рального мыщелка бедренной кости. Дистальный эпифиз малобер цовой кости выступает дистальнее предплюсневых костей стопы и является дистальным концом конечности. Отмечаются многоплоско стная деформация стопы, множественные аномалии развития костей стопы и пальцев стопы. Конечность не опорная. Основным прин ципом лечения больных с данной патологией является раннее хи рургическое вмешательство, направленное на устранение деформа ций голени, стопы и восстановление опорной функции конечности. Для подготовки больных к операции им с рождения устраняют по возможности деформацию голени и стопы этапными гипсовыми повязками. Устранение деформации стопы, а при необходимости и сгибательной контрактуры голени хирургическим методом осущест вляют в возрасте 6—8 мес.
Техника операции вправления стопы следующая. Производят вертикальный разрез мягких тканей по задневнутренней поверхности голени. Мобилизуют сосудисто-нервный пучок. Удлиняют пяточное сухожилие и сухожилия мышц на задневнутренней поверхности голени. Рассекают мягкие ткани между малоберцовой и таранной костями. На таранной кости, а при ее отсутствии на пяточной формируют углубление, в которое вставляют эпифиз малоберцовой кости. Стопу фиксируют в среднем положении к малоберцовой кости двумя спицами Киршнера. Если у больного имеется сгибательная контрактура голени, из разреза на задней поверхности на уровне коленного сустава производят удлинение сгибателей голени. У боль ных с выраженной сгибательной контрактурой голени оставшуюся деформацию устраняют в послеоперационном периоде этапными гипсовыми повязками [Каримова Л. Ф., 1981; Putti, 1922].
Костно-пластические операции, направленные на замещение де фекта болыпеберцовой кости малоберцовой, устранение укорочения конечности выполняют детям старше 4 лет. При отсутствии дис тального конца болыпеберцовой кости производят остеотомию ма лоберцовой кости на уровне дистального конца болыпеберцовой и костные фрагменты проксимального конца малоберцовой кости и дистального болыпеберцовой адаптируют конец в конец или бок в бок до костной консолидации.
Л. Ф. Каримова рекомендует использовать полностью малобер цовую кость для замещения дефекта болыпеберцовой. С этой целью автор производит низведение методом дистракционного остеосинтеза единым блоком стопы и малоберцовой кости до дистального конца болыпеберцовой кости. На втором этапе открыто адаптирует про ксимальный конец малоберцовой кости с дистальным болыпеберцо вой. Аппарат Илизарова снимают после достигнутого костного сра щения отломков. Через 1,5—2 года производят остеотомию большеберцовой кости в области проксимального метафиза, накладывают аппарат Илизарова и устраняют укорочение голени.
305
При лечении детей с тотальной аплазией болыпеберцовой кости после устранения деформации стопы и после сращения дистального эпифиза малоберцовой кости с пяточной костью или таранной вы полняют второй этап — вправление проксимального отдела мало берцовой кости в межмыщелковое пространство. С этой целью из овального разреза по наружной поверхности бедра, переходящего на переднюю поверхность голени, выделяют проксимальный отдел малоберцовой кости и мыщелки бедренной кости. Далее внедряют эпифиз малоберцовой кости в межмыщелковое пространство бед ренной. Выраженная аплазия четырехглавой мышцы бедра и отсут ствие надколенника являются показанием к декортикации эпифиза малоберцовой кости и удаления хряща в межмыщелковом простран стве для достижения костного сращения. При сохранившейся четы рехглавой мышце и надколеннике соприкасающиеся поверхности эпифиза малоберцовой кости и бедра до костной ткани не обнажают и создают условия для формирования сочленения по типу неоартроза. Больным до окончания роста рекомендуют ношение шарнирного шинно-кожаного аппарата. В процессе нагрузки на конечность ма лоберцовая кость гипертрофируется и иногда принимает форму, подобную болыпеберцовой кости.
6.6.ВАРУСНАЯ ДЕФОРМАЦИЯ БОЛЬШЕБЕРЦОВОЙ КОСТИ У ДЕТЕЙ И ПОДРОСТКОВ (БОЛЕЗНЬ БЛАУНТА)
Первое описание искривления голени у детей и подростков, которое сейчас называют болезнью Блаунта, было дано P. J. Erlacher в 1922 г.
К 1937 г. было анализировано 15 случаев, описанных в литературе,
к1964 г. их было 71, а к 1970 г. уже более 300. Под термином «болезнь Блаунта» в настоящий момент подразумевают эпифизар- но-метафизарный остеохондроз болыпеберцовой кости, т. е. ограни ченное нарушение или остановку роста как проявление энхондрального дизостоза.
Заболевание характеризуется О-образным искривлением в про ксимальной части голени (варусная деформация) или Х-образным искривлением (вальгусная деформация) вследствие задержки или остановки развития и роста с медиальной или латеральной сторон проксимальной ростковой пластинки. Вершина искривления нахо дится в непосредственной близости к коленному суставу.
Наиболее часто встречается варусная деформация, которая до полняется внутренней ротацией диафиза болыпеберцовой кости.
Различают наиболее часто встречающуюся инфантильную форму болезни Блаунта (начинающуюся в возрасте 2—3 лет) и ювенильную форму, которая проявляется после 4—6-летнего возраста.
Большинство исследователей в настоящее время подразделяют болезнь Блаунта на двустороннюю (инфантильный тип) и односто роннюю (подростковый тип).
Заболевание распространено больше всего в странах Карибского бассейна, в меньшей степени — в Европе.
При обследовании 112 детей, проживающих в Голландии [Welens F,
306
