
- •Введение
- •ГЛАВА I. НЕОТЛОЖНАЯ ХИРУРГИЯ ПРИ ПОВРЕЖДЕНИЯХ ГРУДИ И ЗАБОЛЕВАНИЯХ ЛЕГКИХ
- •1.1. ЗАКРЫТАЯ ТРАВМА ГРУДИ
- •1.1.1. ПЕРЕЛОМЫ РЕБЕР
- •1.1.2. ПЕРЕЛОМЫ ГРУДИНЫ
- •1.1.3. ПЕРЕЛОМЫ ЛОПАТКИ
- •1.1.4. ПОВРЕЖДЕНИЯ ЛЕГКОГО
- •1.1.5. ПОВРЕЖДЕНИЯ ТРАХЕИ И КРУПНЫХ БРОНХОВ
- •1.1.6. ТРАВМАТИЧЕСКАЯ АСФИКСИЯ
- •1.1.7. РАЗРЫВ ДИАФРАГМЫ
- •1.2. ОТКРЫТАЯ ТРАВМА ГРУДИ
- •1.2.1. ТОРАКОАБДОМИНАЛЬНЫЕ РАНЕНИЯ
- •1.3. ИНОРОДНЫЕ ТЕЛА ДЫХАТЕЛЬНЫХ ПУТЕЙ
- •1.4. ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ
- •1.5. ПИОПНЕВМОТОРАКС
- •1.6. СПОНТАНЫЙ ПНЕВМОТОРАКС
- •1.7. ТРОМБОЭМБОЛИЯ ЛЁГОЧНЫХ АРТЕРИЙ
- •2.1. ЗАКРЫТЫЕ ПОВРЕЖДЕНИЯ СЕРДЦА И АОРТЫ
- •2.1.1 УШИБ СЕРДЦА
- •2.1.2. НАРУЖНЫЕ И ВНУТРЕННИЕ ТРАВМАТИЧЕСКИЕ РАЗРЫВЫ СЕРДЦА
- •2.1.3. ПОВРЕЖДЕНИЯ ГРУДНОЙ АОРТЫ
- •2.2. ОТКРЫТЫЕ ПОВРЕЖДЕНИЯ СЕРДЦА
- •2.2.1. РАНЕНИЯ КОРОНАРНЫХ АРТЕРИЙ
- •2.3. РАЗРЫВ АНЕВРИЗМЫ ГРУДНОЙ АОРТЫ
- •2.4. ПЕРИКАРДИТ
- •ГЛАВА III. НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ПОВРЕЖДЕНИЯХ И ЗАБОЛЕВАНИЯХ ПИЩЕВОДА И СРЕДОСТЕНИЯ
- •3.1. ПОВРЕЖДЕНИЯ ПИЩЕВОДА
- •3.2. ИНОРОДНЫЕ ТЕЛА ПИЩЕВОДА
- •3.3. ПИЩЕВОДНЫЕ КРОВОТЕЧЕНИЯ
- •3.4. ХИМИЧЕСКИЕ ОЖОГИ ПИЩЕВОДА
- •3.5. МЕДИАСТИНИТЫ
- •КОНТРОЛЬНЫЕ ВОПРОСЫ
- •ТЕСТОВЫЕ ЗАДАНИЯ
- •20. РАНЕНИЕ ГРУДИ СЧИТАЕТСЯ ПРОНИКАЮЩИМ, ЕСЛИ ИМЕЕТСЯ:
- •21. КРОВЬ, ИЗЛИВШАЯСЯ В ГРУДНУЮ ПОЛОСТЬ, ПРИГОДНА ДЛЯ РЕИНФУЗИИ В ТЕЧЕНИЕ
- •СИТУАЦИОННЫЕ ЗАДАЧИ
- •РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА
ный до уровня ниже бифуркации трахеи. При неэффективности консервативных хирургических методов остановки кровотечения из варикозно расширенных вен применяются оперативные методы: операция Таннера и её модификации (Петрова, Рапанта и др.), суть которых заключается в поперечной гастротомии в области кардии, перевязке и прошивании кровоточащих вен. При повреждениях очень крупных сосудов больные быстро погибают. При повторных кровотечениях из варикозно расширенных вен пищевода необходимо оперативное лечение портальной гипертензии: наложение порто-кавальных анастомозов, пересадка печени и др.
3.4. ХИМИЧЕСКИЕ ОЖОГИ ПИЩЕВОДА
Едкие вещества (щелочи и кислоты) вызывают тяжелые ожоги пищевода. Наиболее часто встречаются суицидальные попытки среди взрослых и несчастные случаи у детей, связанные с приемом уксусной эссенции, щелочей или детергентов (например, хлорной извести). Наиболее опасны крепкие щелочи, применяемые в быту. Меньшим повреждающим действием обладают аммиаксодержащие моющие, отбеливающие и дезинфицирующие вещества, некоторые медикаментозные средства. Кислоты вызывают больше повреждений в желудке, чем в пищеводе.
Этиология. Случайный или преднамеренный с суицидальной целью прием внутрь концентрированных кислот (уксусная эссенция, аккумуляторные жидкости – электролит) или щелочей (нашатырный спирт, каустическая сода).
Патогенез. Кислоты вызывают развитие коагуляционного некроза тканей с образованием плотного струпа, который препятствует проникновению вещества вглубь и уменьшает попадание его в кровь, тем не менее резорбтивный эффект при приеме внутрь кислот значительно выше, чем у щелочей.
Щелочи вызывают колликвационный некроз, который способствует переносу и распространению щелочи на здоровые участки. Ожоги щелочами характеризуются более глубоким и распространенным поражением стенки пищевода.
Сильные окислители (перманганат калия, концентрированный раствор перекиси водорода) по своему действию сходны с действием кислот. Очень опасным является попадание в просвет пищевода сухого перманганата калия, несколько крупинок которого, прочно фиксируясь в стенке
пищевода, способны быстро вызвать некроз слоев стенки пищевода с развитием медиастинита.
Принятое внутрь вещество, помимо местного, может оказывать и общетоксическое действие с развитием гемолиза, полиорганной недостаточности (прежде всего печеночно-почечной).
Выделяют 4 стадии патологоанатомических изменений в пищеводе: 1) гиперемия и отек слизистой оболочки; 2) некроз и изъязвление слизистой оболочки; 3) образование грануляционной ткани; 4) рубцевание. Степень морфологических изменений зависит от концентрации едкого вещества, его количества, степени наполнения желудка, сроков оказа-
ния первой помощи, характера принятого вещества.
По тяжести поражения в острой стадии выделяют три степени ожога пищевода: I – легкую, II – средней тяжести, III – тяжелую.
Ожог I степени характеризуется повреждением поверхностных слоев эпителия слизистой оболочки на ограниченном участке пищевода. Ожог II степени характеризуется обширным некрозом, распространяющимся на всю глубину слизистой оболочки. При III степени некроз захватывает слизистую оболочку, подслизистый и мышечный слои, распространяется на параэзофагеальную клетчатку и соседние органы.
Клиника. В клинической картине химических ожогов пищевода выделяют 3 стадии: острая стадия; стадия мнимого благополучия; стадия образование стриктуры.
В острой стадии заболевания (5 – 10 суток) больные испытывают тяжелые страдания, при этом наблюдаются боль в области рта, глотки, за грудиной, в эпигастральной области; гиперсаливация; дисфагия; шок в ближайшие часы после травмы; ожоговая токсемия, которая через несколько часов начинается превалировать.
Течение химических повреждений пищевода (ожог II – III степени) имеет свои особенности. Сразу после приема более 50 мл концентрированной прижигающей жидкости возникает многократная рвота с примесью свежей крови. Наблюдаются двигательное возбуждение, обильное слюнотечение. Общее состояние больного быстро ухудшается. Нарастает тахикардия, одышка, акроцианоз. Отравление уксусной эссенцией может вызвать внутрисосудистый гемолиз: появляется желтуха, моча приобретает цвет «мясных помоев», отмечаются билирубинемия, гемоглобинурия, нарастает анемия. У ряда больных наблюдается уменьшение количества выделяемой мочи вплоть до анурии. Через несколько часов после ожога с симптомами шока появляются симптомы ожоговой токсемии: температура
тела повышается до 390 С, дыхание становится частым, поверхностным, тахикардия, АД снижается вследствие гиповолемии. Эти симптомы являются следствием системной реакции.
При сопутствующем ожоге гортани и голосовых связок могут возникать осиплость голоса, затрудненное дыхание, асфиксия.
Стадия мнимого благополучия наблюдается в течение 7 – 30 суток. Если больного удается вывести из стадии токсемии, в течение последующих двух недель развиваются тяжелые соматические осложнения (пневмония, плеврит, острая почечно-печеночная недостаточность). Наряду с этим у больного начинается отторжение некротизированных слоев пищевода с образованием глубоких кровоточащих язв.
В результате отторжения некротизированых тканей пищевода к концу 1-й недели прохождение пищи становится несколько более свободным. Иногда у больных при рвотных движениях одномоментно отходит буквально слепок слизистой оболочки пищевода, и вслед за этим начинается профузное пищеводное кровотечение в виде многократной рвоты свежими сгустками крови. При глубоких некрозах наблюдаются случаи перфорации пищевода с развитием медиастинита, эмпиемы плевры, перикардита и даже бронхопищеводного свища. Этот опасный для жизни больного период длится две – три недели, после чего начинается стадия регенерации. При этом состояние больного стабилизируется.
Стадия образования стриктуры (от 2 до 6 месяцев, иногда длится годами). На стенке пищевода отмечаются различной протяженности вялозаживающие участки, рубцовые стриктуры. Глубокие дефекты пищеводной стенки замещаются грануляционной тканью и плотными рубцами. Дисфагия может дойти до степени полной непроходимости пищевода.
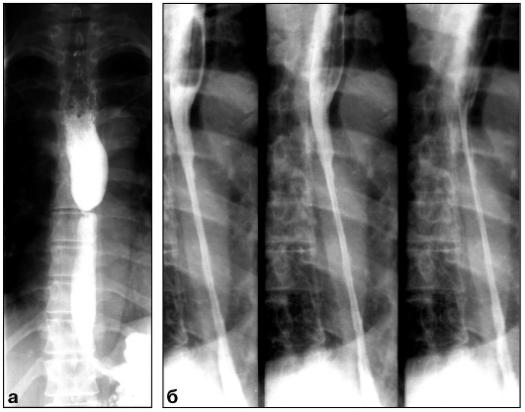
Примерно к концу одного года возникают рубцовая стриктура пищевода с его непроходимостью, что часто требует хирургического лечения в отсроченном порядке. Основным методом диагностики рубцовых стриктур пищевода является рентгеноконтрастное исследование пищевода и желудка с использованием водной взвеси сульфата бария, при котором фиксируются локализация, распространенность и вид сужения (рис. 73). Для получения информации о состоянии внутренней оболочки пищевода используется фиброэзофагоскопия.
Лечение. При лечении химических ожогов пищевода используется комплекс интенсивной консервативной терапии. Неотложная помощь заключается в удалении остатков прижигающей жидкости, попавшей в желудок и ее нейтрализации. Это достигается промыванием желудка боль-
шим количеством воды, в которую при отравлении кислотами добавляют слабый раствор бикарбоната натрия.
Р и с. 73. Рентгенограммы пищевода. Рубцовые сужения пищевода а– в
виде «песочных часов»; б – в виде трубки.
Следует помнить, что поспешное и грубое введение зонда в желудок само по себе может привести к разрыву пищевода. Для снятия боли вводят обезболивающие средства; для уменьшения саливации и спазма пищевода
– атропин, ганглиоблокаторы. Больным назначают комплекс лечебных мероприятий, который включает:
−промывание полости рта и желудка растворами антидотов (при отравлении щелочами вводят 1 – 1,5% раствор уксусной или лимонной кислоты,
впервые 6 – 7 час. вводят антидоты.
−обильное питье (вода, молоко) с последующим вызыванием рвоты;
−обязательное раннее (в первые часы) промывание желудка (объем жидкости по возрасту – от 1 до 5 литров);
−при отравлении уксусной эссенцией и развитии внутрисосудистого гемолиза назначают 5 % раствор натрия бакарбоната;
−интенсивная противошоковая терапия;
−седативные и антигистаминные препараты;
−дезинтоксикационная терапия;
−при развитии острой почечной недостаточности – методы экстракорпорального очищения крови (в т.ч. острый гемодиализ);
−инфузионная терапия под контролем диуреза (по показаниям – форсированный диурез);
−антибиотикотерапия;
−глюкокортикостероидная терапия;
−питье рыбьего жира, растительного масла.
Больным с ожогом гортани в случае появления признаков асфиксии накладывают трахеостому. При перфорации пищевода показана срочная операция.
С целью предупреждения развития рубцового сужения пищевода больным с первых суток дают через каждые 30 – 40 минут по 1 – 2 глотка микстуры, содержащей подсолнечное масло, анестезин, раствор анестетика локального действия. Для профилактики инфекции вводят антибиотики широкого спектра действия. С 3-го дня больных кормят охлажденной жидкой пищей. Формированию рубцов препятствует также парентеральное введение кортикостероидов (преднизолона по 2 мг/кг в сутки), которые задерживают развитие фибробластов и уменьшают образование грубых рубцов в пищеводе.
В настоящее время признана целесообразность раннего (с 9 – 11–х суток) бужирования пищевода в течение 1 – 1,5 мес. в сочетании с подкожным введением лидазы в течение 2 нед.
Лечение рубцовых сужений пищевода. В стадии образования стрик-
туры основным методом лечения является бужирование пищевода. Показания: бужирование показано всем больным с послеожоговыми
стриктурами пищевода (если удается провести через сужение металлический проводник). Противопоказания: медиастинит, бронхопищеводный свищ, пищеводно-медиастинальный свищ.
Виды бужирования:
1.«Вслепую» – через рот.
2.Полыми рентгеноконтрастными бужами по металлическому проводнику (наиболее часто).
3.Под контролем фиброэзофагоскопа (ФЭС). Показано, когда возникают затруднения при проведении проводника (рис. 74).
4.По принципу «бужирование без конца» (при наличии гастростомы у больных с извитыми и множественными стриктурами) (рис. 75).
5.Ретроградное (через гастростому).
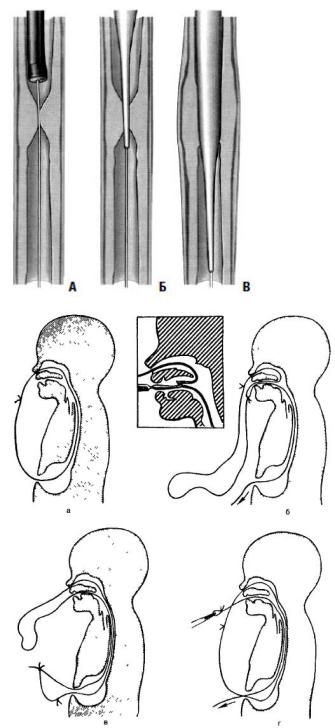
Р и с. 74. Схема бужирования
пищевода с ФЭС по струне.
Р и с. 7 5. Схема проведения нити для
«бужирования без конца».
Показания к оперативному лечению:
1.Полная облитерация просвета пищевода.
2.Неоднократные неудачные попытки проведения бужа через стриктуру.
3.Рецидив стриктуры после бужирования.
4.Пищеводно-трахеальные, пищеводно-бронхиальные свищи.
5.Перфорация пищевода при бужировании.
