
- •Предисловие
- •I. Экспериментальная патология как наука
- •II. Общая нозология
- •III. Патофизиологический эксперимент
- •IV. Общая этиология
- •V. Патофизиология повреждения
- •VI. Общий патогенез
- •VII. Виды терапии
- •VIII. Шок
- •IX. Стресс
- •XI. Нарушения регионарного кровообращения и микроциркуляции
- •XII. Патофизиология воспаления
- •XIII. Патофизиология аллергии
- •XIV. Лихорадка
- •XV. Гипертермия
- •XVIII. Патофизиология опухолевого роста
- •XIX. Гипоксия
- •XXI. Анемии
- •XXII. Лейкоцитозы и лейкопении
- •XXIV. Патофизиология системы гемостаза
- •XXVI. Типовые нарушения обмена веществ при сахарном диабете
- •Заключение
- •Список рекомендуемой литературы
- •Список основных сокращений
- •Содержание
там, некоторым чужеродным веществам выше, что и обеспечивает своевременное поступление гуморальной информации в высшие веге тативные центры. Избирательная проницаемость ГЭБ при переходе из крови в спинномозговую жидкость и ЦНС значительно выше, чем об ратно. Проницаемость ГЭБ изменяется при определенных состояниях организма: во время менструации и беременности, при изменении тем пературы окружающей среды и тела, при нарушении питания и авита минозе, утомлении, бессоннице, различных дисфункциях, травмах, нервных расстройствах.
Изучение защитной функции ГЭБ имеет особое значение для выявления патогенеза и терапии заболеваний ЦНС. Снижение прони цаемости барьера способствует проникновению в центральную нерв ную систему не только чужеродных веществ, но и продуктов нару шенного метаболизма; в то же время повышение сопротивляемости ГЭБ частично или полностью закрывает путь защитным антителам, гормонам, метаболитам, медиаторам.
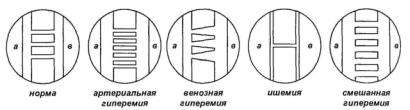
XI. НАРУШЕНИЯ РЕГИОНАРНОГО КРОВООБРАЩЕНИЯ И МИКРОЦИРКУЛЯЦИИ
Регионарное (периферическое, местное) кровообращение – это кровообращение в определенных органах и тканях, часть которо го составляет микроциркуляция. Нарушения регионарного кровооб ращения – это типовой патологический процесс. Звеном патогенеза многих болезней является несоответствие интенсивности тока крови по микрососудам потребностям клеток.
Основными формами расстройств периферического кровооб ращения являются:
1)артериальная гиперемия,
2)венозная гиперемия,
3)ишемия,
4)стаз,
5)нарушения микроциркуляции.
Тромбозы, эмболии и геморрагии сами по себе не являются расстройствами местного кровообращения, но наиболее часто их вы зывают.
Артериальная гиперемия
Артериальная гиперемия – типовой патологический про цесс, характеризующийся увеличением кровенаполнения органа или
57
ткани вследствие возрастания притока артериальной крови в результа те расширения артериол и артерий.
Виды артериальной гиперемии
Различают физиологическую и патологическую артериальную гиперемию.
Физиологическая артериальная гиперемия имеет адаптивное значение, соответствует возросшим метаболическим потребностям ткани.
Виды физиологической артериальной гиперемии:
1)рабочая артериальная гиперемия (функциональная) – соот ветствует увеличению физиологической активности ткани или органа (например, в мышцах при повышении работы, в кишечнике во время пищеварения, увеличение коронарного кровотока при усилении рабо ты сердца);
2)реактивная артериальная гиперемия – увеличение кровото ка после его кратковременного ограничения (например, после времен ного сдавления сосудов).
Патологическая артериальная гиперемия возникает под дей ствием патологических раздражителей, при этом увеличение притока крови превышает потребности ткани в ней (например, артериальная гиперемия головного мозга при гипертензивном кризе, при симпати ческой денервации ткани). Патологическая артериальная гиперемия играет дизадаптивную, повреждающую роль, сопровождается наруше ниями кровоснабжения, микрогемоциркуляции, транскапиллярного обмена.
Механизмы развития патологической артериальной гиперемии
1. Нейрогенный механизм
А. Нейротоническая артериальная гиперемия. Развивается при повышении тонуса периферических вазодилататоров (преимуществен но парасимпатических нервных окончаний) либо при возбуждении вазодилататорного отдела сосудодвигательного центра.
Нейротонический тип артериальной гиперемии можно проде монстрировать в эксперименте на языке децеребрированной лягушки, механически раздражая язычный нерв, в составе которого есть сосудо расширяющие волокна.
Б. Нейропаралитическая артериальная гиперемия. Возникает при прекращении сосудосуживающей импульсации по симпатическим адренергическим нервам. Это можно продемонстрировать в экспери менте на лягушке при перерезке седалищного нерва, в котором при сутствуют симпатические сосудосуживающие волокна. В результате в
58
плавательной перепонке развивается артериальная гиперемия. Этот эксперимент впервые был поставлен русским анатомом и физиологом А. П. Вальтером в 1842 г.
2.Нейромиопаралитический механизм. Обусловлен истоще нием запасов катехоламинов в синаптических нервных окончаниях или снижением тонуса мышечных волокон в стенках артериол в ре зультате продолжительного действия на ткани различных физических
ихимических факторов (в месте длительного воздействия тепла – сол нечного, при использовании грелки, горчичников; при быстром устра нении продолжительно действовавшего сдавливающего фактора – по стишемическая артериальная гиперемия). В связи с этим артериолы расширяются, в них увеличивается количество протекающей крови, что может привести к разрыву сосуда, кровоизлияниям и гемодинами ческому обкрадыванию других органов вследствие перераспределения крови.
3.Гуморально-метаболический механизм. Обусловлен дейст вием различных вазодилататоров, медиаторов воспаления и аллергии (гистамина, простагландинов, кининов, аденозина, оксида азота и др.),
атакже повышением чувствительности к ним рецепторов стенок арте риальных сосудов. Этот механизм, наряду с нейромиопаралитическим, играет важную роль в патогенезе постишемической артериальной ги перемии. В ишемизированной ткани активируется анаэробный глико лиз, накапливаются молочная и пировиноградная кислоты, трикарбо новые, органические кислоты и ионы водорода, которые являются гу моральными вазодилататорами.
Важно отметить, что гуморально-метаболический механизм может лежать в основе развития как патологической артериальной гиперемии, так и физиологической (локальная саморегуляция тонуса сосудов микроциркуляции).
Признаки артериальной гиперемии
1. Внешние признаки:
–покраснение – вследствие повышенного содержания карбок сигемоглобина крови в расширенных сосудах;
–повышение температуры ткани – вследствие усиления кро вотока и повышения обменных процессов;
–увеличение тургора – вследствие переполнения сосудов кро вью и увеличения образования тканевой жидкости.
2.Микроскопические признаки:
–увеличение просвета артериол;
–возрастание количества функционирующих артериальных
59
капилляров;
– повышение линейной и, в еще большей степени, объемной скорости кровотока.
Значение и последствия артериальной гиперемии
При физиологической артериальной гиперемии происходит активация специфических функций органа или ткани и потенцирова ние неспецифических функций.
В случае патологической артериальной гиперемии, неадекват ной потребностям органа или ткани, возможно развитие вторичных повреждений вплоть до перерастяжения и микроразрывов сосудов с кровоизлияниями в ткани или кровотечениями (наружными или внут ренними).
Венозная гиперемия
Венозная гиперемия – типовой патологический процесс, ха рактеризующийся увеличением кровенаполнения органа или ткани вследствие снижения оттока крови по венозной системе.
Причины венозной гиперемии:
–сдавление вен снаружи (отеком, рубцом, опухолью);
–закупорка вен изнутри (тромбом, эмболом);
–изменение реологических свойств крови;
–нарушение эластичности венозных стенок;
–недостаточность клапанного аппарата вен;
–сердечная недостаточность и др.
Механизмы развития венозной гиперемии
Главным звеном патогенеза венозной гиперемии является на рушение оттока крови. Наблюдается повышение сопротивления кро вотоку в венах и увеличение гидростатического давления в венозных капиллярах, что приводит к снижению градиента артерио-венозного давления. В эксперименте венозную гиперемию можно воспроизвести на языке лягушки, перевязав основные венозные стволы у корня язы ка.
Признаки венозной гиперемии
1. Внешние признаки:
– отек – из-за повышения гидростатического давления в ка пиллярах и, как следствие, снижения реабсорбции тканевой жидкости (согласно закону Старлинга), а также увеличенной проницаемости сосудистой стенки;
60
–цианоз – вследствие увеличения в крови количества восста новленного гемоглобина;
–снижение температуры тканей – вследствие увеличения теп лоотдачи при низкой скорости кровотока и снижения обменных про цессов.
2.Микроскопические признаки:
–уменьшение линейной и объемной скоростей кровотока в микроциркуляторных сосудах;
–увеличение диаметра венул;
–возрастание количества функционирующих венозных ка
пилляров;
–толчкообразное, маятникообразное, ретроградное (обратное) движение крови, которое может закончиться венозным стазом (оста новкой кровотока).
Значение и последствия венозной гиперемии
Венозная гиперемия приводит к уменьшению адаптационных возможностей организма и всегда является патологической. Ее по следствия:
–гипоксия и отек тканей;
–ацидоз;
–снижениеспецифическихинеспецифическихфункцийорганови
тканей;
– гипотрофия и гипоплазия структурных элементов клеток и
тканей;
–разрастание соединительной ткани (склероз, цирроз);
–дистрофия;
–некробиоз;
–некроз.
Ишемия
Ишемия – уменьшение содержания крови в органе или ткани вследствие затруднения притока ее по артериям. Ишемию еще назы вают местным малокровием.
Виды ишемии
По физиологической значимости различают физиологическую и патологическую ишемию.
По скорости развития выделяют острую и хроническую ише
мию.
По механизму развития ишемия бывает:
61
–обтурационная (при закупорке просвета сосуда тромбом или эмболом, при утолщении стенки сосуда в результате ее воспаления или атеросклеротических изменений);
–компрессионная (при сдавлении сосуда извне отеком, опухо лью и т.п.);
–ангиоспастическая (нейрогенная и гуморальная) – возникает вследствие спазма артерий;
–вследствие разрыва сосуда.
Механизмы развития ишемии
Главным звеном патогенеза ишемии является затруднение притока крови к ткани (органу) по артериальным сосудам, что обу словлено уменьшением градиента артерио-венозного давления. При увеличении сопротивления кровотоку в артериях, находящихся дис тальнее места сужения, внутрисосудистое давление падает. Нарушает ся метаболизм тканей, нарастает гипоксия, происходит переход на ана эробный гликолиз. Накапливаются недоокисленные продукты обмена, происходит сдвиг рН в кислую сторону, что приводит к еще более вы раженному нарушению метаболизма.
Признаки ишемии
1. Внешние признаки:
–побледнение – вследствие сужения сосудов и уменьшения количества функционирующих капилляров;
–уменьшение объема и тургора ткани (органа) – вследствие ослабления кровенаполнения;
–снижение температуры – вследствие уменьшения доставки тепла, снижения интенсивности метаболизма в ишемизированном ре гионе и преобладания теплоотдачи.
2. Микроскопические признаки:
–уменьшение линейной и объемной скоростей кровотока в микроциркуляторных сосудах;
–уменьшение диаметра артериальных капилляров и артериол;
–снижение количества функционирующих артериальных ка пилляров и артериол;
–уменьшение образования тканевой жидкости.
Последствияишемии:
– снижение специфических функций тканей (в результате снижения эффективности цикла Кребса и нарушения энергозависимых процессов в клетках);
62
Стаз
Стаз – это остановка тока крови в капиллярах, мелких артери ях и венах.
Виды стаза:
1)ишемический;
2)венозный (застойный);
3)истинный (капиллярный).
Причины стаза
Ишемический и венозный виды стаза развиваются как следст вие ишемии и венозной гиперемии. Причинами истинного стаза явля ются физические факторы (например, температурные – холодовый стаз при отморожениях), а также химические (яды, концентрирован ные солевые растворы) и биологические (инфекции).
Механизмы развития истинного стаза
В патогенезе истинного стаза выделяют следующие наиболее важные механизмы:
1)активация, увеличение проагрегантов (АДФ, тромбоксанов, простагландинов, катехоламинов, агглютининов), катионов (К+, Са2+, Na+, Mg2+ идр.), изменяющихзарядклеток; крупномолекулярных белков;
2)агрегация клеток крови и, прежде всего, эритроцитов, скле ивание их в «монетные столбики», сладж-феномен;
3)сгущение крови, замедление или прекращение кровотока в капиллярах.
Модель стаза можно воспроизвести в эксперименте на лягуш ке. У децеребрированной лягушки вскрывают брюшную полость, из влекают петлю тонкой кишки, готовят препарат брыжейки. Под малым увеличением микроскопа наблюдают за изменением кровообращения
вмелких сосудах. Травматизация и высыхание брыжейки приводит к развитию острого воспаления, проявляющегося всеми формами рас стройств периферического кровообращения, описанными выше, вклю чая стаз.
Признаки стаза:
–остановка кровотока;
–значительное расширение просвета капилляров и количества функционирующих капилляров (привенозно-застойном стазе) илиумень шение их просвета и количества при ишемическом;
–сладж-феномен (большое количество агрегатов форменных эле ментовкровив просветесосудов и на их стенках);
64
–микрокровоизлияния (чаще при застойном стазе).
Последствия стаза:
–дистрофия,
–некробиоз,
–некроз (инфаркт).
Нарушения микроциркуляции
Термин «микроциркуляция» был предложен в 1954 г. на нацио нальном конгрессе морфологов, физиологов, биохимиков и клиници стов в Гальвестоне (США).
Микроциркуляция играет ключевую роль в трофическом обес печении тканей и поддержании тканевого метаболизма. Посредством микроциркуляции клетки получают питание и освобождаются от ме таболитов.
Согласно классификации микрососудов, принятой на IX Меж дународном конгрессе анатомов в 1970 г. в Ленинграде, к системе микроциркуляции относят совокупность кровеносных и лимфатиче ских сосудов диаметром 150–200 мкм и менее (табл. 3).
Структура микроциркуляторного русла схематично представ лена на рис. 6.
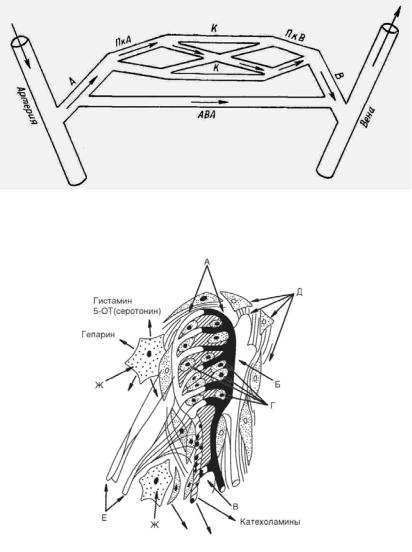
Большие успехи в области исследования физиологии и пато логии микроциркуляции связаны с именем академика А. М. Чернуха. Он сформулировал представления о функциональном элементе. Функциональный элемент по А.М.Чернуху – это микросистема, представ ляющая собой совокупность клеток паренхимы, микроциркуляторной единицы, нервных волокон и соединительной ткани (рис. 7).
Таким образом, каждый функциональный элемент ткани со
стоит:
–из клеток паренхимы;
–артериол, прекапилляров, капилляров, посткапилляров, ве нул, лимфатических капилляров, артериоло-венулярных анастомозов;
–нервных волокон с рецепторами;
–соединительной ткани;
–тучных клеток, выделяющих биологически активные веще ства, участвующие в регуляции кровотока в микрососудах.
Микроциркуляция включает в себя:
–движение крови в капиллярах и прилежащих к ним микросо судах (микрогемоциркуляция);
–движение лимфы в начальных отделах лимфатического русла (миколлимфоциркуляция);
65

|
|
Классификация микрососудов |
Таблица 3 |
||
|
|
|
|||
|
|
|
|
|
|
№ |
Название |
Диаметр |
Строениестенки |
Биомикроскопическая |
|
(мкм) |
картина |
||||
|
|
|
|||
1 |
Артериолы |
30–100 |
ЭндотелиальныеклеткиБа |
Несколькослоев |
|
|
|
|
зальнаямембранаГМК* (цир эритроцитов |
||
|
|
|
кулярные, продольные, косые) |
Дваслояэритроцитов |
|
2 |
Метарте |
15–25 |
Эндотелиальныеклетки |
||
|
риолы |
|
Базальнаямембрана |
|
|
|
|
|
ОдинслойспиральныхГМК |
Одиннедеформиро |
|
3 |
Прекапил |
10–15 |
Одинслойэндотелиальных |
||
|
ляры |
|
клеток |
ванныйэритроцит |
|
|
|
|
Базальнаямембрана |
|
|
|
|
|
ЕдиничныеГМК |
|
|
4 |
Прекапил |
4–5 |
Эндотелиальныеклетки |
Присокращении– |
|
|
лярный |
|
Базальнаямембрана |
плазма. |
|
|
сфинктер |
|
|
Врасслабленном |
|
|
|
|
ДвеГМК |
состоянии– один |
|
|
|
|
|
эритроцит |
|
5 |
Капилляры |
5–10 |
Одинслойэндотелиальных |
Одиндеформирован |
|
|
|
(2–20) |
клеток |
ныйэритроцит |
|
|
|
|
Базальнаямембрана |
|
|
|
|
|
НетГМК |
Одиннедеформиро |
|
6 |
Посткапил |
12–15 |
Эндотелиальныеклетки |
||
|
ляры |
|
Базальнаямембрана |
ванныйэритроцит |
|
|
|
|
НетГМК |
|
|
|
|
|
Увеличеноколичествосоеди |
|
|
|
|
|
нительнойтканипосравне |
|
|
|
|
|
ниюскапилляром |
Несколькослоев |
|
7 |
Венулы |
15–200 |
Эндотелиальныеклетки |
||
|
|
а) 50–75 |
Базальнаямембрана |
эритроцитов |
|
|
|
б) 80– |
ЕдиничныеГМК |
|
|
|
|
100 |
ГМК |
|
|
8 |
Анастомозы |
20–35 |
Соответственностроению |
Соответственнокар |
|
|
|
(5–63) |
связывающихмикрососудов |
тинесвязывающих |
|
|
|
|
|
микрососудов |
|
9 |
Лимфатиче |
до200 |
Эндотелийстенки |
Слепыеконцымеш |
|
|
скиемикро |
|
Эндотелийстенкииклапанов |
ковиднойформы, |
|
|
сосуды: |
|
Базальнаямембрана, |
отсутствиесокраще |
|
|
а) капилля |
|
единичныеГМК |
ний |
|
|
ры |
|
|
Наличиеклапанов, |
|
|
б) постка |
|
|
||
|
пилляры |
|
|
отсутвиесокращений |
|
|
в) микросо |
|
|
Активнаямоторика |
|
|
суды |
|
|
стенкииклапанов |
|
٭ – гладкомышечные клетки
66
–транскапиллярный обмен;
–перемещение веществ и воды по внесосудистым пространст вам до стенки клеток и в обратном направлении.
Функциональный элемент осуществляет:
а) транскапиллярный обмен кислорода, углекислоты и про дуктов метаболизма;
б) регуляцию системной и регионарной гемодинамики благо даря наличию в нем резистивных и емкостных сосудов, артериоло венулярных шунтов и резервных (не функционирующих в определен ный момент) капилляров.
Регуляция микроциркуляции направлена на удовлетворение потребностей отдельных органов и тканей в кровотоке и осуществля ется через изменения диаметра микрососудов. Регуляция осуществля ется на трех уровнях: системном, местном (органном) и ауторегуля торном. В процессе ауторегуляции кровотока выделяют активные ме ханизмы контроля перфузии – эндотелиальная активность, нейроген ный и миогенный компоненты; и пассивные механизмы – пульсовые и дыхательные ритмы.
Расстройства микроциркуляции лежат в основе или развива ются вторично при многих заболеваниях. Системные нарушения мик роциркуляции включаются в патогенез атеросклероза, артериальной гипертензии, сахарного диабета и его осложнений, шока, васкулитов, острого панкреатита, болезни Альцгеймера и других заболеваний и патологических процессов.
Выделяют следующие типовые формы нарушения микроциркуляции:
1)интраваскулярные (внутрисосудистые);
2)трансваскулярные (чрессосудистые);
3)экстраваскулярные (внесосудистые).
1. Интраваскулярные (внутрисосудистые) нарушения микроциркуляции:
1)расстройства реологических свойств крови, связанные с изменением суспензионной стабильности форменных элементов и вяз кости крови;
2)изменение скорости кровотока (замедление, остановка или чрезмерное увеличение);
3)нарушение ламинарности тока крови (т.е. турбулентность кровотока);
4)увеличение юкстакапиллярного тока крови (через артерио венулярные шунты).
68
Нарушение реологических свойств крови
Расстройства реологических свойств крови проявляются в нарушении ее вязкости и изменении суспензионной стабильности фор менных элементов.
Вязкость цельной крови зависит от четырех определяющих ее факторов:
1)величины гематокрита,
2)вязкости плазмы,
3)агрегации эритроцитов,
4)деформабильности эритроцитов.
Величина гематокрита зависит от нескольких переменных:
–количества эритроцитов,
–клеточной геометрии,
–объема плазмы,
–деформабильности эритроцитов.
Снижение гематокрита (гемодилюция) возникает в результате усиления перехода межклеточной жидкости в просвет сосудов (в гид ремическую стадию острой постгеморрагической анемии, при сниже нии выделительной функции почек и др.).
Увеличение гематокрита (гемоконцентрация) возникает при усиленном выходе жидкой части крови из просвета сосудов в межкле точную среду. В физиологических условиях гемоконцентрация на блюдается, например, при физической нагрузке. Это связано с усиле нием капиллярной фильтрации в мышцах.
Было показано, что оксигенация тканей ухудшается как при очень высоком (выше 50%), так и при очень низком (ниже 30%) пока зателе гематокрита. Эффективность транспорта кислорода и его дос тавка в ткани достигают максимального значения при гематокрите
45%.
После гематокрита вязкость плазмы является вторым наибо лее важным фактором, который определяет реологические свойства и текучесть крови в целом. Вязкость плазмы играет существенную роль в формировании сопротивления току крови на уровне микрососудов и зависит от температуры и концентрации в ней белков, из которых наи более существенный вклад в изменение вязкости вносит фибриноген
(до 25%).
Тяжелые гемореологические расстройства сопровождаются нарушением сосудисто-тромбоцитарного и коагуляционного звеньев гемостаза с образованием в просвете терминальных сосудов фиксиро
69
ванных к стенкам и свободно циркулирующих тромбоцитарных, фиб риновых и тромбоцитарно-фибриновых тромбов.
Увеличение вязкости крови и лимфы наблюдается при диарее, продолжительной рвоте, обширных ожогах, миеломной болезни, пара протеинемиях, снижении температуры тела, полицитемии.
Белки плазмы адсорбируются на поверхности мембраны эрит роцитов, изменяя ее вязко-эластические свойства и деформабильность
(деформируемость) эритроцитов.
Деформабильность является важнейшим свойством эритроци тов, обусловливающим их способность выполнять транспортную функцию. В норме эритроциты способны существенно деформиро ваться при прохождении через капилляры, не меняя при этом своего объема и площади. Эритроциты легко проникают через капилляры с диаметром меньше 3 мкм, хотя имеют диаметр от 7 до 8 мкм. Это спо собствует поддержанию диффузии газов на высоком уровне на протя жении всего микроциркуляторного русла.
Деформабильность эритроцитов обусловлена следующими факторами:
–внутренней вязкостью (концентрацией внутриклеточного гемоглобина),
–деформируемостью цитоскелета,
–поддержанием формы двояковогнутого диска,
–свойствами мембраны, которые обеспечивают форму и эла стичность эритроцитов.
К факторам, снижающим деформабильность эритроцитов,
относятся:
–образование стойких соединений гемоглобина с глюкозой,
–повышение концентрации холестерина в эритроцитах,
–увеличение концентрации свободного Са2+ ,
–уменьшение содержания АТФ в эритроцитах,
–изменение липидного спектра мембран (нарушение соотно шения холестерин/фосфолипиды),
–абсорбция на поверхности эритроцитарных мембран белков плазмы и, прежде всего, фибриногена,
–активация перекисного окисления липидов (ПОЛ),
–генетические аномалии белков цитоскелета (вследствие чего образуются эритроциты измененной формы – сфероциты, овалоциты и др.).
При ухудшении деформабильности поступление кислорода в клетки резко снижается, развивается гипоксия.
70
Нарушение суспензионной стабильности крови
Суспензионная стабильность клеток крови обеспечивается величиной отрицательного заряда этих клеток (и, прежде всего, эрит роцитов), который зависит от нормального соотношения белковых фракций плазмы крови (глобулины + фибриноген/альбумин) и доста точной скоростью кровотока. Если наблюдается увеличение содержа ния положительно заряженных макромолекул глобулинов и/или фиб риногена, либо они адсорбируются на поверхности эритроцитов, эрит роциты и другие клетки крови легко агрегируют. Вязкость крови при этом повышается. Уменьшение скорости кровотока ещё больше спо собствует агрегации клеток крови. Феномен резко выраженной агрега ции и агглютинации форменных элементов крови (преимущественно эритроцитов) называют сладж (англ. sludge – густая грязь, тина) (рис. 8, 9).
Причинами развития сладжа являются:
–расстройство центральной и регионарной гемодинамики,
–повышение вязкости крови,
–повреждение стенок сосудов микроциркуляторного русла. К основным механизмам сладжа относятся:
–активация клеток крови и тканей с высвобождением медиа торов, обладающих проагрегантным действием, – АДФ, тромбоксана А2, гистамина, прстагландинов, серотонина и др.,
–уменьшение отрицательного заряда клеток в результате фик сации на их поверхности положительно заряженных макромолекул беков (фибриногена, белков острой фазы),
–избыток катионов (К+, Са2+, Na+, Mg2+ и др.), выходящих из по
врежденныхклетокиизменяющихзарядэритроцитов,
– фиксация на поверхности клеток крови белков острой фазы, спо собствующихгравитационномуоседаниюклеток.
Последствия сладжа. В результате внутрисосудистого обра зования необратимых агрегатов клеток крови (преимущественно эрит роцитов) нарушаются реологические свойства крови, снижается ее текучесть, происходит сепарация кровотока, повреждение эндотелия, возникают расстройства микроциркуляции и развивается капилляротрофическая недостаточность. При капилляро-трофической недоста точности формируются выраженные нарушения метаболизма и функ ций органов и тканей, а также недостаточный уровень трофического обеспечения. Капилляро-трофическая недостаточность может быть неспецифическим звеном патогенеза хронических воспалительных, склеротических и дистрофических процессов в любых органах.
71
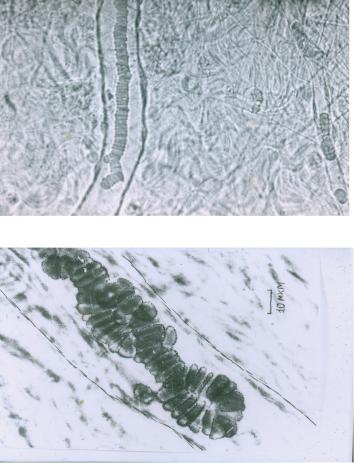

Рис. 9. Сладж (по В.К. Хугаевой и А.В. Ардасенову, 2012)
уменьшением притока артериальной крови, увеличением кровотока через артерио-венулярные шунты.
Увеличение скорости кровотока наблюдается при артериаль ной гиперемии.
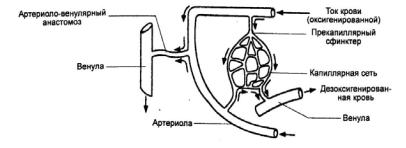
Увеличение юкстакапиллярного тока крови
Артериоло-венулярные анастомозы (шунты) – кровеносные сосуды, соединяющие артериолы с венулами (рис. 10). Они способст вуют преодолению сопротивления току крови в капиллярах, минуя зоны местного застоя. При нарушении юкста-капиллярного кровотока могут развиться следующие виды расстройства микроциркуляции: артериальная гиперемия (в случае закрытия всех шунтов при увели ченном притоке крови), ишемия и венозная гиперемия (при чрезмер ном раскрытии анастомозов кровь сбрасывается из артериол в вену лы).
2. Трансваскулярные (чрессосудистые, трансмуральные) нарушения микроциркуляции
Важным звеном патогенеза многих заболеваний и патологиче ских процессов является повышение проницаемости стенки микросо судов (транскапиллярного обмена). Причинами могут служить воспа ление, аллергические реакции, заболевания инфекционной природы,
73
Наиболее выраженное влияние на систему микроциркуляции оказывают тучные клетки, содержащие в своих гранулах гистамин, гепарин, серотонин и другие биологически активные вещества, дейст вующие на микрососуды. Гепарин – это первичный антикоагулянт, улучшающий микроциркуляцию, препятствующий образованию тромбоцитарных и фибриновых тромбов. Он также способствует вос становлению поврежденного эндотелия. Гистамин и серотонин спо собствуют развитию воспалительного отека, повышая проницаемость сосудов. Серотонин оказывает вазоконстрикторное действие, может повреждать эндотелий и стимулировать фагоцитарную активность эндотелиоцитов.
Нарушение оттока лимфы может быть обусловлено:
–сдавлением лимфососудов извне (опухолью, отеком и др.),
–закупоркой лимфатического сосуда изнутри (тромбом, эм
болом),
– недостаточностью клапанов лимфатических сосудов.
В результате нарушения лимфооттока возникает лимфостаз, локальный отек и развитие соединительной ткани (склерозирование).
Тромбоз
Тромбоз – это патологическое состояние, проявляющееся внутрисосудистым формированием кровяных сгустков – тромбов, об разующихся из фибрина, тромбоцитов и оседающих в их структурах эритроцитов и лейкоцитов. Тромбы обычно связаны со стенкой сосу дов и в той или иной степени обтурируют их просвет.
Тромбоз является наиболее частой причиной местных рас стройств кровообращения, таких как ишемия и венозная гиперемия. Тромбозы и их осложнения являются на сегодняшний день основной причиной смертности и инвалидизации в популяции. Так, только в США около 2 млн человек ежегодно умирают от артериальных или венозных тромбозов или их последствий.
Виды тромбов
Выделяют пристеночные и закупоривающие тромбы.
В зависимости от преобладания тех или иных компонентов в структуре тромбов различают:
–белые тромбы (агглютинационные); их основные компонен ты – тромбоциты и лейкоциты,
–красные тромбы (коагуляционные); их основные компонен ты – нити фибрина и эритроциты,
75
–смешанные тромбы – чередующиеся слои белых и красных тромбов (в их формировании участвуют как тромбоцитарное звено гемостаза, так и коагуляционное).
Немецкий патолог Рудольф Вирхов в середине XIX в. опреде лил основные факторы, способствующие тромбообразованию, извест ные как триада Вирхова:
1) повреждение сосудистой стенки,
2) замедление кровотока,
3) ускорение свертывания крови.
Пристеночный тромб образуется в первую очередь в месте повреждения сосудистой стенки. Повреждение эндотелия кровенос ного сосуда (физическое, механическое, токсическое) инициирует про цесс гемостаза. В результате повреждения стенка сосуда теряет свой отрицательный заряд, нарушается ее гладкость (несмачиваемость), она выделяет в кровь активный тканевой тромбопластин, обнажаются бо гатые коллагеном субэндотелиальные структуры. Вследствие этих из менений к поврежденному участку начинают прилипать тромбоциты (адгезия, агрегация), формируется сначала тромбоцитарный тромб, затем в процесс вовлекается коагуляционный гемостаз, образуются нити фибрина, армирующие этот тромб.
Замедление кровотока и формирование его турбулентности также способствуют активации как сосудисто-тробоцитарного, так и коагуляционного звеньев гемостаза.
Ускорение свертывания крови (тромбофилия) может стать результатом следующих нарушений в системе гемостаза:
–активации сосудисто-тромбоцитарного гемостаза,
–повышения активности коагуляционного звена гемостаза,
–снижения активности антикоагулянтов,
–уменьшения активности фибринолиза.
Исходы тромбоза:
–организация тромба, в результате чего он прочно закрепля ется в сосуде;
–реканализация тромба;
–гнойное расплавление тромба при его инфицировании;
–лизис тромба с восстановлением кровотока в сосуде;
–отрыв тромба и превращение его в эмбол.
Подробнее о тромбозах и тромбофилиях написано в главе «Патофизиология системы гемостаза» этого учебника.
76
Эмболия
Эмболия (от греч. emballen – бросать внутрь) – это закупорка сосудов телами (эмболами), приносимыми током крови или лимфы.
Классификация эмболий
1.В зависимости от происхождения выделяют:
–экзогенную эмболию,
–эндогенную эмболию.
2.По локализации:
–эмболию большого круга кровообращения,
–эмболию малого круга кровообращения,
–эмболию системы воротной вены.
3.По механизму развития:
–прямую (при передвижении эмболов по ходу кровотока),
–ретроградную (когда движение эмбола подчиняется не гемо динамическим законам, а силе тяжести – против кровотока в венах).
Эмболии экзогенного происхождения
Виды экзогенных эмболий:
–воздушная эмболия (чаще всего – при попадании воздуха в сосуды, при ранении крупных вен головы и шеи, где давление крови близко к нулю или становится отрицательным на высоте вдоха),
–газовая эмболия (при появлении в крови пузырьков газа – обычно азота – при кессонной болезни, закупоривающих капилляры в системе большого круга кровообращения),
–эмболия инородными телами (осколками пуль, игл и т.п.),
–микробная эмболия (комочками склеенных микробов),
–паразитарная эмболия (при попадании гельминтов в сосуди стое русло).
Эмболии эндогенного происхождения
–тромбоэмболия (в 99% случаев эмболами являются тромбы
–сгустки крови),
–жировая эмболия (при попадании в сосуды капель жира – при травме длинных трубчатых костей),
–клеточная (тканевая) эмболия – (при попадании клеток или кусочков ткани при травмах тканей или опухолях),
–эмболия околоплодными водами (при попадании их в зияю щие вены матки у родильниц),
–кусочками извести или кристаллами холестерина (при рас паде атеросклеротических бляшек).
77
