
- •Цирроз печени
- •Структура ЦП в Европе
- •Оценка тяжести ЦП по системе Child-Pugh-Tarcott
- •Модель оценки терминальной стадии заболеваний печени
- •Основные синдромы
- •Степени тяжести печеночной энцефалопатии
- •По данным психометрических исследований, латентную печеночную энцефалопатию выявляют у 71% больных с циррозом печени
- •Патогенез печеночной энцефалопатии
- •Клиническая картина
- •Тест связи чисел Тест Рейтана на цифровую последовательность
- •Лечение печеночной энцефалопатии
- •Лечение печеночной энцефалопатии
- •Дифференциальный диагноз асцита
- •Диагностический лапароцентез
- •Лечение асцита
- •Диета при асците
- •Спонтанный бактериальный асцит-перитонит
- •Спонтанный бактериальный асцит-перитонит, лечение
- •«Печеночный» гидроторакс
- •Лабораторные признаки «печеночного» гидроторакса
- •Предполагаемые механизмы развития «печеночного» гидроторакса
- •Лечение
- •Гепаторенальный синдром
- •Диф диагноз ОПП при циррозе печени
- •Типы ГРС
- •Лечение ГРС
- •Лечение ГРС I типа
- •Расширение варикозных вен пищевода
- •Спасибо за внимание!

Типы ГРС
I – быстропрогрессирующее снижение функции почек, определяемое как удвоение креатинина до уровня > 2,5 мг/дл в течение менее 2 недель
•Основной клинический симптом - ОПН
•Средняя выживаемость 2 недели
II – умеренная почечная недостаточность (креатинин 1,25-2,5 мг/дл) со стабильным или медленнопрогрессирующим течением
•Основной клинический симптом – рефрактерный асцит
•Средняя выживаемость 4-6 месяцев
НПВС могут вызывать развитие ОПП, неотличимую по течению от ГРС I типа!!!
Рос журнгастроэнтеролгепатолколопроктол 2016;26(4)

Лечение ГРС
ОТП – идеальная терапевтическая возможность
Наличие ГРС негативно влияет на исход ОТП:
•3х-летняя выживаемость снижается до 60%
•Повышается риск осложнений после ОТП, удлиняется время пребывания в ОИТ и в стационаре, внутрибольничная летальность
•Увеличивается потребность в проведении гемодиализа с 5 до 35%
•КФ улучшается медленно, достигая30-40 мл/мин через 1-2 месяца после ОТП
•Почечная недостаточность может прогрессировать до терминальной при неадекватной иммуносупрессии
Рос журнгастроэнтеролгепатолколопроктол 2016;26(4)
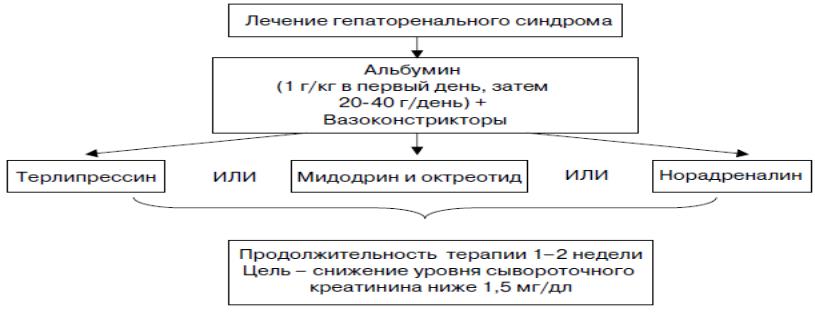
Лечение ГРС I типа
Сочетание производных вазопрессина (терлипрессин) или агонистов α- адренорецепторов (норадреналин, допамин) с длительным введением альбумина
•Нормализация функции почек достигается у 40-60% больных
•Сохраняется у 70-80% после прекращения лечения
•При повторном развитии ГРС лечение часто неэффективно
•Месячная выживаемость 40-50%
•В большинстве случаев развивается гипонатрийемияразведения
Рос журнгастроэнтеролгепатолколопроктол 2016;26(4)
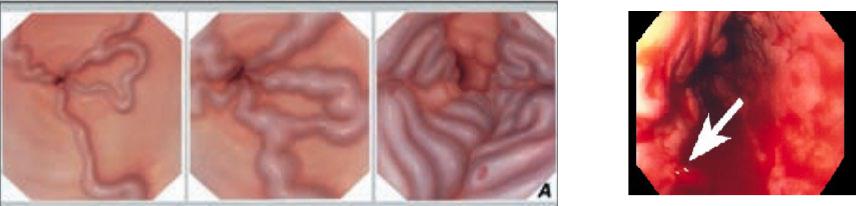
Расширение варикозных вен пищевода
Эндоскопическая классификация |
Кровотечение из ВРВП |
I ст |
II ст |
III ст |
•ВРВП у 30-40 % больных с ЦП класс А, у 60% с ЦП класс С.
• Частота кровотечений из ВРВП - 4% в год.
• Кровотечение у 28% пациентов ЦП класс А , у 48% – B, у 68% – C.
•Смертность от кровотечения из ВРВП 10– 20% в течение 6 недель
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ КРОВОТЕЧЕНИЙ ИЗ ВАРИКОЗНО РАСШИРЕННЫХ ВЕН ПИЩЕВОДА ИЖЕЛУДКА , 2014
Принципы лечения кровотечения из варикозно-расширенных вен пищевода
•Гемостатическая терапия (ε-аминокапроновая кислота, викасол, глюконат
кальция, дицинон, эритромасса)
•Восстановление ОЦК (раствор альбумина, плазма)
•Фармакологическое снижение портального давления (вазопрессин + нитроглицерин, глипрессин, терлипрессин, соматостатин, октреотид)
•Механическая тампонада пищевода (зонд Блэкмора-Сенгстакена)
•Эндоскопические методы остановки кровотечения (склеротерапия с помощью этаноламина, полидоканола, лигирование стволов вен)
•Профилактика стрессовых язв ЖКТ (Н2-гистаминоблокаторы, блокаторы протонной помпы)
•Профилактика печеночной энцефалопатии (лактулоза, сифонные клизмы)
•Профилактика спонтанного бактериального перитонита (антибиотики)
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ КРОВОТЕЧЕНИЙ ИЗ ВАРИКОЗНО РАСШИРЕННЫХ ВЕН ПИЩЕВОДА ИЖЕЛУДКА , 2014
Профилактика рецидива кровотечения из варикозно расширенных вен пищевода
•Больные, выжившие после первого эпизода кровотечения из ВРВП, нуждаются в профилактическом лечении неселективными β-адреноблокаторами
(пропранолол, карведилол) или в выполнении эндоскопической перевязки варикозных узлов (риск рецидива кровотечение 60% в течение года)
Критерий эффективной дозы:
урежение пульса на 25% от исходного или до частоты 55 уд/мин
•По возможности, гемодинамический эффект применения β-адреноблокаторов
необходимо мониторировать: если не удается достичь снижения градиента давления в печеночных венах на 20% от исходного или менее 12 мм рт.ст., рационально присоединение к β-адреноблокаторамизосорбитамононитрата (10-
20 мг 2 р/сут)
•Больным, у которых первый эпизод кровотечения из ВРВП развился на фоне приема β-адреноблокаторов, вторичная профилактика должна быть комплексной и включать наряду с β-адреноблокаторами также эндоскопическое лигирование
варикозных узлов
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ КРОВОТЕЧЕНИЙ ИЗ ВАРИКОЗНО РАСШИРЕННЫХ ВЕН ПИЩЕВОДА ИЖЕЛУДКА , 2014
Профилактика первого кровотечения из варикозно расширенных вен пищевода
•Больным без ВРВП эндоскопическое исследование выполняется 1 раз в 2-3 года с целью динамического наблюдения вероятного их развития
•Больные с начальной степенью ВРВП контролируются эндоскопически 1 раз в 1-2 года. Профилактическое лечение таким больным не проводится
•Больные со средними и выраженными степенями ВРВП должны получать профилактическое лечение неселективными β-адреноблокаторами при отсутствии противопоказаний к их применению
•Больным с противопоказаниями к назначению β-адреноблокаторов или плохой их переносимостью необходимо выполнение эндоскопической перевязки варикозных венозных стволов пищевода
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ КРОВОТЕЧЕНИЙ ИЗ ВАРИКОЗНО РАСШИРЕННЫХ ВЕН ПИЩЕВОДА ИЖЕЛУДКА , 2014
Лечение циррозов печени
• Симптоматическое:
•заместительная терапия альбумин, СЗП
• лечение печеночной энцефалопатии
• лечение синдрома портальной гипертензии
•Этиотропное:
• противовирусная терапия
•абстиненция
•отмена лекарства
•Патогенетическое:
•удаление избытка железа и меди
•иммунодепрессивная терапия
•лечение холестаза
