
книга / Alyautdin-Farmakologia
.pdfЧасть II
ЧАСТНАЯ ФАРМАКОЛОГИЯ
НЕЙРОТРОПНЫЕ СРЕДСТВА
Вглавах 6–16 рассмотрены нейротропные средства — ЛС, оказывающие действие на нервную регуляцию функций организма. Выделяют ЛС, преимущественно действующие на периферическую нервную систему, и ЛС
спреимущественным действием на центральную нервную систему (головной и спинной мозг).
Вглавах 6–9 рассмотрены ЛС, влияющие на периферическую нервную систему.
Средства, влияющие на периферическую нервную систему
Периферическая нервная система включает афферентную иннервацию (нервные волокна, по которым возбуждение от органов и тканей поступает в ЦНС) и эфферентную иннервацию (нервные волокна которой проводят возбуждение от ЦНС к органам и тканям).
Вглавах 6–7 рассмотрены ЛС, действующие на афферентную иннервацию.
Вглавах 8–9 рассмотрены ЛС, действующие на эфферентную иннервацию.

СРЕДСТВА, ДЕЙСТВУЮЩИЕ НА АФФЕРЕНТНУЮ ИННЕРВАЦИЮ
Афферентная иннервация представлена чувствительными нервными окончаниями (окончаниями чувствительных нервных волокон) и первичными афферентными нервными клетками, волокна которых входят в спинной мозг через задние рога.
Чувствительные нервные окончания (чувствительные рецепторы) расположны в тканях и органах и способны воспринимать раздражения, в ответ на которые происходит генерация импульсов, распространяющихся по чувствительным нервным волокнам в ЦНС. Периферические окончания первичных афферентных соматических и висцеральных волокон отвечают на термические, механические и химические стимулы.
На термические воздействия реагируют два типа чувствительных нейронов: первый тип нейронов возбуждается при температуре менее 10 °С, второй — при более 42 °С.
Болевое воздействие связано с температурной активацией катионных каналов ванилоидных рецепторов. Ванилоидные рецепторы (TRPV1 и TRPV2) представляют собой доменные белки молекулярной массой около 95 кд, состоят из шести доменных белков и небольшого гидрофобного фрагмента (между пятым и шестым доменами), формирующего ионный канал. Лиганд этого рецептора — содержащееся в остром перце вещество капсаицин (от греч. capsicum — кусать, щипать), алкиламидамид гомованилиновой кислоты, откуда и возникло название «ванилоиды». Ванилоидные рецепторы активируются при ацидозе (один из факторов возникновения боли при ишемии и воспалении) и продуктами метаболизма арахидоновой кислоты. Тонкие демиелинизованные нервные окончания, ноцицепторы содержат также ионные каналы, чувствительные к ацидозу (ASIC), пуринергические рецепторы к АТФ (P2X и P2Y), кининовые рецепторы В1 и В2, чувствительные к цитокинам и бактериальным липополисахаридам. По волокнам первичных афферентных волокон возбуждение поступает в задние рога спинного мозга.
Глава 6
СРЕДСТВА, УГНЕТАЮЩИЕ АФФЕРЕНТНУЮ ИННЕРВАЦИЮ
ЛВ, угнетающие афферентную иннервацию, могут понижать чувствительность окончаний афферентных нервных волокон и/или угнетать проведение возбуждения по чувствительным нервным волокнам (местноанестезирующие средства). Также используют ЛВ, препятствующие воздействию раздражающих факторов (в том числе раздражающих веществ) на чувствительные нервные окончания (вяжущие, обволакивающие и адсорбирующие средства).
6.1. МЕСТНОАНЕСТЕЗИРУЮЩИЕ СРЕДСТВА (МЕСТНЫЕ АНЕСТЕТИКИ)
Местноанестезирующие средства (от aesthesiа — ощущение и an — приставка отрицания) понижают чувствительность окончаний афферентных нервных волокон или угнетают проведение возбуждения по нервным волокнам. Афферентные волокна более чувствительны к местным анестетикам, чем эфферентные, поэтому вначале нарушается чувствительность и лишь позднее — двигательная активность. Местные анестетики менее эффективно блокируют миелинизированные волокна (миелин предотвращает проникновение местных анестетиков в клетку). Тонкие волокна более чувствительны, чем толстые. Местные анестетики в первую очередь устраняют болевую чувствительность, а затем температурную и другие виды чувствительности (в последнюю очередь — тактильную). В связи с эффективным угнетающим действием местных анестетиков на болевые рецепторы и чувствительные нервные волокна их применяют для местного обезболивания (местной анестезии).
Механизм действия местных анестетиков связан с блокадой потенциалозависимых натриевых каналов клеточных мембран чувствительных нервных волокон. Местные анестетики (слабые основания) в неионизированной форме (рН крови 7,4) проникают через клеточную мембрану
156 |
Часть II. Частная фармакология |
внутрь аксона и там ионизируются. Ионизированные молекулы вещества взаимодействуют со специфическими местами связывания натриевых каналов с внутренней стороны мембраны и, блокируя натриевые каналы, препятствуют входу Nа+ в клетку и деполяризации мембраны. В результате нарушаются генерация потенциала действия и распространение импульсов по нервному волокну. Местные анестетики имеют сродство к натриевому каналу, находящемуся в инактивированном состоянии (потенциалозависимые натриевые каналы имеют три состояния: покоя — закрыт, активации — открыт и инактивированное — закрыт). Таким образом, местные анестетики блокируют переход этих каналов
воткрытое состояние. Действие местных анестетиков обратимо (после инактивации вещества функция чувствительных нервных окончаний и нервных волокон полностью восстанавливается). Среди одинаковых по диаметру волокон быстрее блокируются те, активность которых выше. Чувствительные волокна возбуждаются чаще, поэтому блокируются быстрее. Это объясняется тем, что при более частом возбуждении вероятность связывания анестетика с каналом в инактивированном состоянии выше (use-dependent block).
Поскольку местные анестетики — слабые основания, степень их проникновения через мембрану зависит от рН среды (чем ниже рН, тем большая часть вещества находится в ионизированной форме и не проникает внутрь аксона). Поэтому эффективность местных анестетиков снижается
вкислой среде (с пониженным рН), в частности при воспалении тканей. Большинство местных анестетиков имеет в основе ароматическую
структуру (липофильный фрагмент), соединенную посредством эфирных или амидных связей (промежуточная цепочка) с аминогруппой (гидрофильный фрагмент). Для проявления местноанестезирующего действия необходимо оптимальное соотношение между липофильным и гидрофильным фрагментами молекулы. Характер промежуточной алифатической цепочки имеет значение для продолжительности действия вещества. Поскольку эфирные связи легче гидролизуются, сложные эфиры (прокаин) оказывают более короткое действие, чем амиды (лидокаин).
В зависимости от способа применения местных анестетиков различают следующие основные виды местной анестезии.
●Поверхностная (терминальная) анестезия. При нанесении на поверхность слизистой оболочки вещество блокирует чувствительные нервные окончания (терминали), расположенные в слизистой оболочке, в результате чего она теряет чувствительность. Такое же действие местные анестетики могут оказывать при нанесении на раневую и язвенную поверхности. Для терминальной анестезии
Глава 6. Средства, угнетающие афферентную иннервацию |
157 |
используют вещества, легко проникающие через эпителий слизистых оболочек и, следовательно, достигающие чувствительных нервных окончаний. При терминальной анестезии сначала утрачивается болевая чувствительность, а затем температурная и тактильная чувствительности. Терминальную анестезию применяют
вглазной практике для обезболивания конъюнктивы и роговицы глаза при диагностических или оперативных вмешательствах, в отоларингологии — при операциях в полости носа, в зеве, гортани, а также при интубации трахеи, бронхоскопии, цистоскопии и т.д. К этому методу анестезии прибегают также для устранения болей при ожогах, язвенной болезни желудка. Местные анестетики могут частично всасываться со слизистых оболочек и оказывать резорбтивное токсическое действие. Для уменьшения всасывания веществ
вкровь, а следовательно, для уменьшения опасности возникновения резорбтивных эффектов и продления местноанестезирующего действия в растворы местных анестетиков добавляют сосудосуживающие вещества (эпинефрин).
●Проводниковая анестезия. При введении местного анестетика в ткани, окружающие нерв, возникает блок проведения возбуждения по чувствительным нервным волокнам. В результате происходит потеря чувствительности (в первую очередь болевой) в области, иннервируемой этими нервными волокнами. При воздействии на смешанный нерв блокируется проведение импульсов сначала по чувствительным, а затем и по двигательным волокнам нерва. Двигательные волокна имеют больший диаметр, поэтому местные анестетики диффундируют внутрь волокна этих нервов медленнее. Таким образом, двигательные волокна более устойчивы к воздействию местноанестезирующих веществ. Проводниковую анестезию используют для обезболивания при хирургических операциях, в том числе в стоматологической практике. Чем проксимальнее (т.е. ближе к месту выхода нерва из ЦНС) расположено место введения местного анестетика, тем обширнее область анестезии. Максимальная область анестезии возможна при воздействии местноанестезирующего вещества на корешки спинного мозга. Проводниковую анестезию подразделяют на эпидуральную (перидуральную) и спинномозговую (по действию ЛВ на передние или задние корешки спинного мозга).
—При эпидуральной анестезии местный анестетик вводят в пространство над твердой оболочкой спинного мозга.
—Спинномозговую анестезию осуществляют путем введения раствора местноанестезирующего вещества в спинномозговую жидкость
158 |
Часть II. Частная фармакология |
на уровне поясничного отдела спинного мозга. При этом происходит блокада проведения импульсов по чувствительным волокнам, поступающим в пояснично-крестцовый отдел спинного мозга, что приводит к развитию анестезии нижних конечностей
инижней части туловища (в том числе и внутренних органов). Спинномозговую анестезию используют для обезболивания при хирургических операциях (обычно на органах малого таза
инижних конечностях).
●Инфильтрационная анестезия — широко распространенный метод местной анестезии, проводимый путем послойного пропитывания тканей в области операции раствором местноанестезирующего вещества. При этом вещество действует и на чувствительные нервные окончания, и на чувствительные нервные волокна, расположенные
винфильтрируемых тканях. Для инфильтрационной анестезии используют растворы местных анестетиков низкой концентрации (0,25–0,5%) в больших количествах (200–500 мл), которые вводят
вткани (кожу, подкожную клетчатку, мышцы, ткани внутренних органов) под давлением. Инфильтрационную анестезию используют при операциях на внутренних органах и многих других видах хирургических вмешательств. Растворяют анестетики в гипотоническом (0,6%) или изотоническом (0,9%) растворе натрия хлорида.
Поскольку местные анестетики при их введении в ткани могут всасываться в кровь и попадать в системный кровоток, при проведении проводниковой и инфильтрационной анестезии следует использовать малотоксичные вещества. Для уменьшения резорбтивного действия и удлинения эффекта местных анестетиков в их растворы добавляют сосудосуживающие вещества (например, эпинефрин).
Для проводниковой, спинномозговой и инфильтрационной анестезии используют только стерильные растворы местных анестетиков. Поэтому для этих видов обезболивания пригодны только такие местноанестезирующие вещества, которые достаточно хорошо растворимы в воде и не разрушаются при стерилизации. Для повышения растворимости и стабильности местные анестетики выпускают в виде солей (гидрохлоридов).
В настоящее время в медицинской практике используют местноанестезирующие вещества с различной степенью активности и разной продолжительностью действия. По применению в клинической практике местные анестетики подразделяют на:
●средства, применяемые только для поверхностной анестезии: кокаин, тетракаин (дикаин♠), бензокаин (анестезин♠), бумекаин (пиромекаин♠), прамокаин (прамоксин♠);
Глава 6. Средства, угнетающие афферентную иннервацию |
159 |
●средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: прокаин (новокаин♠), тримекаин, бупивакаин (маркаин♠), мепивакаин (изокаин♠), артикаин (ультракаин♠);
●средства, применяемые для всех видов анестезии: лидокаин (ксикаин♠).
По химическому строению местноанестезирующие вещества можно разделить на 2 группы:
●сложные эфиры (кокаин, тетракаин, бензокаин, прокаин);
●замещенные амиды кислот (лидокаин, тримекаин, бупивакаин, мепивакаин, бумекаин, артикаин).
Амиды не гидролизуются под влиянием эстераз плазмы крови и тканей, поэтому вещества этой группы оказывают более продолжительное местноанестезирующее действие, чем сложные эфиры.
6.1.1. Средства, применяемые только для поверхностной анестезии
Только для поверхностной анестезии применяют вещества, обладающие довольно высокой токсичностью, вследствие чего их нельзя применять при других видах анестезии (кокаин, тетракаин), а также вещества, плохо растворимые в воде (L-бензокаин).
Кокаин — алкалоид кустарника Erythroxylon coca, произрастающего
вЮжной Америке. По химической структуре представляет сложный эфир бензойной кислоты и метилэкгонина. Препарат получают из растительного сырья, а также полусинтетическим путем из экгонина, используют
ввиде гидрохлорида. Кокаин обладает высокой местноанестезирующей активностью. Однако он быстро всасывается со слизистых оболочек и оказывает резорбтивное действие. Побочные и токсические эффекты, возникающие при этом, ограничивают применение препарата. Растворы кокаина иногда применяют для поверхностной анестезии в глазной практике (закапывают в полость конъюнктивы). Анестезия продолжается около 1 ч. Кокаин обладает сосудосуживающим действием (суживает сосуды склеры), расширяет зрачки. Внутриглазное давление обычно снижается, однако у некоторых людей возникает его резкое повышение. При длительном применении кокаин может вызвать изъязвление эпителия роговицы.
После всасывания в кровь кокаин оказывает стимулирующее действие на ЦНС. Вначале он вызывает эйфорию, психомоторное возбуждение, уменьшает ощущение утомления, чувство голода и состояние беспокойства. Кокаин стимулирует дыхательный, сосудодвигательный и рвотный центры, может вызвать судороги. В достаточно высоких дозах кокаин
160 |
Часть II. Частная фармакология |
вызывает угнетение ЦНС и остановку дыхания (вследствие угнетения дыхательного центра).
Кокаин вызывает тахикардию и суживает сосуды, в результате чего повышается АД. Это действие кокаина связано как со стимулирующим влиянием на сосудодвигательный центр, так и с усилением эффектов возбуждения адренергической иннервации.
При отравлении кокаином проводят мероприятия по его удалению со слизистых оболочек (смывают изотоническим раствором натрия хлорида), из желудка (промывают 0,05–0,1% раствором калия перманганата, назначают адсорбирующие средства и солевые слабительные). При введении препарата в ткани для уменьшения всасывания накладывают жгут проксимальнее от места введения. Для купирования возбуждения внутривенно вводят диазепам. При необходимости применяют искусственное дыхание.
Вследствие того, что кокаин вызывает состояние эйфории (повышение настроения, усиление положительных и устранение неприятных эмоций), повышает работоспособность, снимает ощущение усталости, при его хроническом применении (в основном это вдыхание через нос порошка кокаина, жевание листьев коки, иногда внутривенное введение) развивается лекарственная зависимость — кокаинизм. При этом резкое прекращение приема кокаина сопровождают депрессия, состояние усталости, неприятные ощущения, тягостное психическое состояние, что определяют как возникновение психической зависимости.
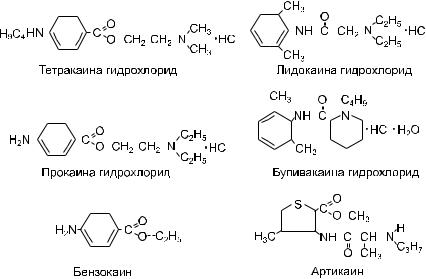
Тетракаин (дикаин♠) представляет собой 2-диметиламиноэтиловый эфир пара-бутил-аминобензойной кислоты, применяют в виде гидрохлорида (рис. 6.1). Легко растворим в воде, спирте.
Эффективное местноанестезирующее средство, значительно превосходящее по активности кокаин (примерно в 10 раз), он также превосходит кокаин по токсичности (в 2–5 раз), поэтому имеет ограниченное применение; используют для поверхностной анестезии. Относят к списку А.
Применяют тетракаин в глазной практике в виде 0,1% раствора при измерении внутриглазного давления, в виде 0,25–1% или 2% раствора при удалении инородных тел и оперативных вмешательствах. Через 1–2 мин развивается выраженная анестезия. Тетракаин в отличие от кокаина не влияет на внутриглазное давление и не расширяет зрачки. Растворы, содержащие свыше 2% тетракаина, могут вызвать повреждение эпителия роговицы и значительное расширение сосудов конъюнктивы. Обычно для анестезии при глазных хирургических вмешательствах достаточно 0,5% раствора. При необходимости длительной анестезии используют глазные пленки с тетракаином (0,75 мг), изготовленные на ос-
Глава 6. Средства, угнетающие афферентную иннервацию |
161 |
|||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Сложные эфиры |
Замещенные амиды кислот |
Рис. 6.1. Химические структуры некоторых местноанестезирующих средств
нове биорастворимого полимера. Для анестезии слизистых оболочек носа и носоглотки используют 1–2% растворы тетракаина.
Поскольку тетракаин легко всасывается через слизистые оболочки, он может вызвать резорбтивные токсические эффекты в виде возбуждения ЦНС, сменяющегося ее угнетением. При тяжелых отравлениях наступает смерть от паралича дыхательного центра. Для уменьшения всасывания тетракаина к его растворам добавляют эпинефрин, что приводит также к удлинению и усилению местноанестезирующего эффекта тетракаина.
Бумекаин (пиромекаин♠) близок по химической структуре к тримекаину, применяют для поверхностной анестезии в стоматологии в виде 0,5–2% растворов и 5% мази.
Бензокаин (анестезин♠) представляет собой этиловый эфир парааминобензойной кислоты; белый кристаллический порошок без запаха, слабогорького вкуса; вызывает на языке чувство онемения. В отличие от других местных анестетиков малорастворим в воде, хорошо растворим в спирте, жирных маслах.
В связи с малой растворимостью в воде препарат применяют для поверхностной анестезии в составе мазей, паст, присыпок при крапивни-
162 |
Часть II. Частная фармакология |
це, заболеваниях кожи, сопровождающихся зудом, а также для обезболивания раневой и язвенной поверхностей. Используют также готовые лекарственные препараты «Меновазин»♠ и «Ампровизоль»♠. Аэрозоль «Ампровизоль»♠ содержит бензокаин, ментол♠, раствор эргокальциферола (витамин D2♠) в спирте, глицерин♠, прополис и этанол. Применяют для местного обезболивания при солнечных и термических ожогах I–II степени. Для анестезии слизистых оболочек применяют 5–20% масляные растворы бензокаина.
Кроме того, бензокаин применяют в ректальных суппозиториях при заболеваниях прямой кишки (трещины, зуд, геморрой), он входит в состав комбинированных свечей «Анестезол»♠.
Внутрь принимают в порошках, таблетках и слизистых микстурах для обезболивания слизистых оболочек при спазмах и болях в желудке, повышенной чувствительности пищевода, при рвоте, морской и воздушной болезни. Входит в состав комбинированных таблеток «Белластезин»♠.
Прамокаин (прамоксин♠) — средство для поверхностной анестезии, не относящееся к эфирам аминобензойной кислоты. Обладает достаточно высокой активностью в отношении слизистых оболочек и кожи, однако его раздражающее действие слишком выражено для анестезии слизистой оболочки носа и глаз. Применяют при аллергии на производные аминобензойной кислоты.
6.2.2. Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии
Прокаин (новокаин♠) представляет собой β-диэтиламиноэтиловый эфир парааминобензойной кислоты, выпускают в виде гидрохлорида, хорошо растворим в воде (1:1) и спирте (1:8). При введении в ткани прокаин вызывает выраженную анестезию продолжительностью 30–60 мин. Обладает относительно низкой токсичностью.
Прокаин используют для инфильтрационной и проводниковой анестезии. Для инфильтрационной анестезии применяют 0,25–0,5% растворы; для анестезии по методу А.В. Вишневского (тугая ползучая инфильтрация) — 0,125–0,25% растворы; для проводниковой анестезии — 1–2% растворы. Иногда прокаин используют для спинномозговой анестезии (5% раствор). Поскольку прокаин плохо проникает через слизистые оболочки, для поверхностной анестезии его можно применять только в достаточно высоких концентрациях — в виде 10% раствора.
В организме прокаин относительно быстро гидролизуется холинэстеразой плазмы крови и эстеразами тканей с образованием параамино-
