
- •Організаційна структура фармацевтичної галузі та її державне регулювання в Україні.
- •2. Планування розвитку і розміщення аптечної мережі
- •3.Завдання, функції аптек та їх структурних підрозділів. Класифікація аптек.
- •4. Порядок відкриття аптек та ліцензування їх діяльності.
- •Організаційна структура аптеки. Організація роботи відділів аптеки, їх функції.
- •Матеріальна відповідальність співробітників аптек, її види і документальне оформлення
- •Класифікації лікарських засобів у світовій фармацевтичній практиці.
- •Організація безрецептурного відпуску лікарських засобів.
- •Концепція відповідального самолікування. Організація фармацевтичної опіки.
- •Рецептурно-виробничий відділ аптеки, його функції, штат, оснащення.
- •Правила виписування рецептів на лікарські засоби. Види рецептурних бланків.
- •Правила прийому рецептів. Права та обов;язки провізора з приймання рецептів та відпуску ліків.
- •Порядок відпуску наркотичних, психотропних лікарських засобів, прекурсорів амбулаторним хворим.
- •Порядок ліцензування діяльності, пов’язаної з обігом наркотичних засобів, психотропних речовин та прекурсорів.
- •Правила таксування різних лікарських прописів
- •Порядок визначення тарифів за виготовлення лікарських форм
- •Категорії амбулаторних хворих, що отримують ліки безкоштовно та з частковою оплатою
- •Облік рецептів і оплата лікарських засобів, що виписуються на пільгових умовах та безкоштовно.
- •Облік рецептів на ліки індивідуального виготовлення і готові лікарські засоби.
- •Структура рецептури аптек.
- •Предметно-кількісний облік лікарських засобів в аптеках.
- •Організація внутрішньоаптечного контролю якості лікарських засобів
- •Форми внутрішньоаптечного контролю якості лікарських засобів, облік результатів
- •Організація вхідного контролю якості лікарських засобів в аптечних закладах.
- •Організація роботи аптеки з товарними запасами. Відділ запасів: завдання і функції, штат.
- •Організація лабораторних і фасувальних робіт в аптеках, їх облік.
- •Організація зберігання наркотичних засобів, психотропних речовин та прекурсорів у аптечних закладах.
- •Організація постачання аптек. Нормативно-правове регулювання оптової торгівлі лз та вмп. Належна практика дистрибуції (gdp).
- •Належна практика дистриб’юції – Good Distribution Practice (gdp)
- •Аптечний склад (база) – завдання, функції, класифікація. Організаційна структура аптечних складів. Вимоги до приміщень, оснащення, персоналу.
- •Державний реєстр лікарських засобів
- •Господарські засоби аптечних підприємств, їх класифікація
- •Джерела утворення господарських засобів аптек (фарм. Фірм).
- •Облік: значення, мета, завдання, вимоги, форми Облікові вимірювачі.
- •Внутрішньогосподарський (управлінський) облік у аптечних установах, його значення, завдання, вимоги.
- •Надходження товарів та інших матеріальних цінностей до аптек, правила приймання, оприбуткування, облік.
- •Структура роздрібного товарообігу аптеки, його облік (документація).
- •37. Оптова реалізація товару, її структура й облік.
- •Облік інших видів витрат товарів в аптеках.
- •Інші активи аптеки, класифікація, облік їх руху.
- •Основні засоби аптек (фармацевтичних фірм), їх класифікація та оцінка вартості. Амортизація основних засобів.
- •Товарні запаси у структурі господарських засобів аптеки. Характеристика та класифікація товарних запасів. Поняття “норматив товарних запасів”. Методики розрахунку нормативу товарних запасів.
- •Звітність аптек, її види
- •Товарний звіт та звіт про фінансову-господарську діяльність аптеки
- •Система оплати праці аптечних працівників
- •Облік праці і заробітної плати. Порядок нарахування різних видів доплат та утримань.
- •Порядок визначення деяких видів виплат з оплати праці
- •Відрахування із заробітної плати
- •47. Грошові кошти у структурі оборотних засобів аптеки. Загальні положення обігу коштів та їх обліку. Відповідальність і обов’язки кассира
- •48. Порядок здійснення готівкових розрахунків. Прибуткові та видаткові касові операції.
- •49. Види безготівкових розрахунків, їх документальне оформлення.
- •50. Бухгалтерський облік: характеристика, вимоги, основні принципи, регламентація. Державні стандарти бухгалтерського обліку в Україні.
- •51. Класифікація бухгалтерських рахунків, їх кореспонденція
- •52. Структура бухгалтерського балансу, методика його складання.
- •53. Інвентаризація товарно-матеріальних цінностей: завдання, строки, види та документальне оформлення результатів.
- •54. Природна втрата: порядок розрахунку та норми списання
- •55. Інвентаризація лікарських засобів, що підлягають предметно-кількісному обліку: порядок проведення, документальне оформлення.
- •56. Товарообіг аптечних підприємств, його характеристика, зміст, значення як економічного показника.
- •57. Розрахунок та облік роздрібного, оптового і загального товарообігу
- •58. Товарні запаси аптеки: характеристика, призначення, чинники, які впливають на їх величину. Норматив товарних запасів аптеки.
- •59. Торгові накладення: характеристика та чинники, що впливають на їх розмір.
- •60. Витрати аптек (фармацевтичних фірм), класифікація, відображення у обліку.
- •61. Розрахунок фінансових результатів діяльності аптек: торгових накладень, прибутку, рентабельності.
- •62. Фармацевтичне ціноутворення як національна та міжнародна проблема. Поняття вартості та ціни на ліки. Види цін, їх функції. Порядок державного регулювання цін на лікарські засоби.
- •3. 1. За сферами товарного обслуговування:
- •3.2. За ступенм свободи від державного регулювання ціни бувають:
- •3.3. За рівнем стійкості протягом певного періоду часу:
- •3.4. За способом відображення в ціні витрат на транспортування, митне очищення і страхування.
- •3.5. За способом отримання інформації щодо рівня цін розрізняють опубліковані та розрахункові ціни.
- •63. Структура цін на лікарські засоби промислового виробництва та індивідуального виготовлення.
- •64. Оподаткування аптек. Поняття про податки, їх види
- •65. Основні типи моделей медичного страхування.
- •66. Банківське кредитування: основні принципи, види кредитів, їх призначення.
- •67. Економічний аналіз: методи, джерела інформації для проведення аналізу.
- •68. Фінансова звітність підприємств: структура, порядок оформлення і подання.Вимоги до звітності.
- •69. Аудиторська діяльність в Україні. Організація проведення аудиторської перевірки. Документальне оформлення результатів аудиту.
- •70. Аналіз фінансового стану підприємства на базі даних фінансової звітності. Основні фінансові коефіцієнти.
65. Основні типи моделей медичного страхування.
Медичне страхування (Medical Insurance) - це форма особового страхування, що гарантує громадянам отримання медичної допомоги при настанні страхової події за рахунок нагромаджених страхових фондів.
Медичне страхування здійснюється у двох формах: обов'язкового та добровільного.
Медичне страхування — це галузь страхової діяльності, яка визначається як система соціальноекономічних відносин щодо захисту інтересів громадян або членів їх сімей в разі втрати ними здоров'я з будьякої причини.
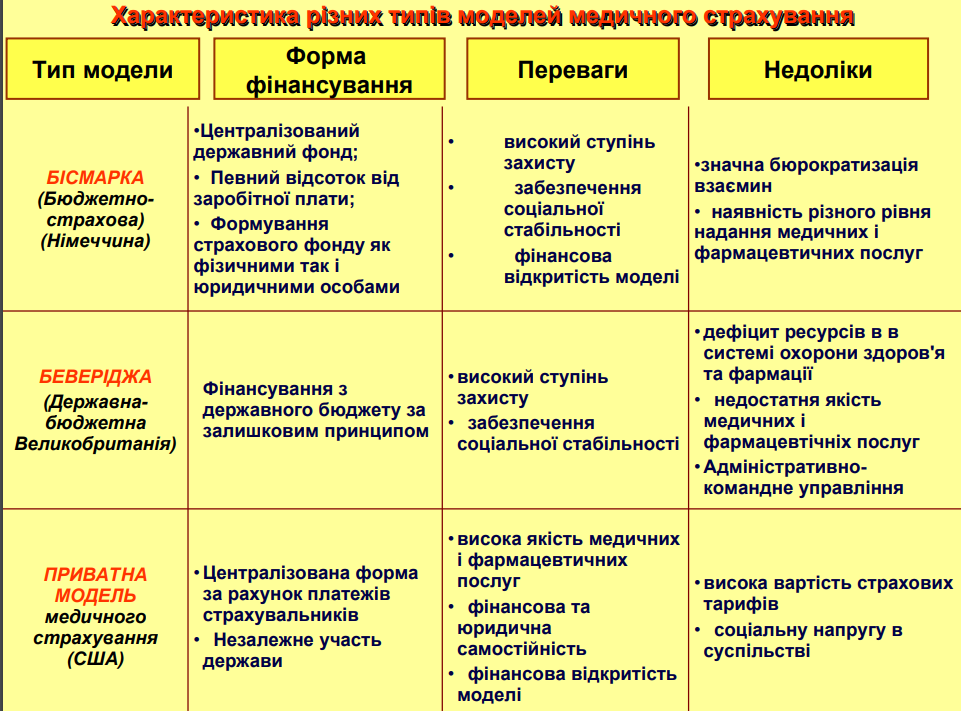
Існують три найбільш типові форми організації обов'язкового медичного страхування: децентралізована, наприклад в Німеччині, централізована — у Франції, змішана — в Японії. І ми розглянемо особливості організації обов'язкового медичного страхування на прикладі цих найбільш типових країн, які мають страхову систему охорони здоров'я.
Децентралізована форма організації обов'язкового медичного страхування
Розгляд зарубіжних систем медичного страхування доцільно почати з сучасної Німеччини — країни, яка має найбільш тривалу історію «страхової медицини» і децентралізовану форму організації обов'язкового медичного страхування.
Німеччина — федеративна держава. Конституція (Основний Закон) розмежовує повноваження федерації і земель. За Конституцією право видавати закони в галузі охорони здоров'я поділено між федеральним урядом і землями.
Слід звернути увагу на те, що в країні немає єдиного органу або установи, до компетенції якої входило б коло питань, пов'язаних з охороною здоров'я. У Німеччині немає єдиного комплексного плану системи охорони здоров'я, бо нема його і на рівні земель. Координація роботи здійснюється шляхом скликання конференцій, нарад, робочих груп.
За проблему охорони здоров'я на федеральному рівні несуть відповідальність 4 міністерства:
1)Федеративне міністерство у справах молоді, сім'ї, жінок і охорони здоров'я відповідає за вирішення загальних проблем охорони здоров'я, ліки, аптеки, контроль за наркотичними засобами, за гігієну, кадри працівників системи охорони здоров'я і міжнародне співробітництво. Йому підпорядковується 2 федеральних агентства і 2 федеральних інститути, а також отримує рекомендації для підготовки законодавства в галузі охорони здоров'я від Федеральної ради охорони здоров'я, яка складається із 77 експертів;
2)Федеральне міністерство праці і соціальних справ здійснює соціальне забезпечення і страхування, а також відповідає за регулювання оплати праці лікарів і лікарняну систему, промислову і соціальну медицину, медичне обслуговування ветеранів, реабілітацію, охорону здоров'я робітників і службовців та захист інтересів хворих;
3)Федеральне міністерство охорони навколишнього середовища, захисту природи і ядерної безпеки відповідає за відповідні проблеми охорони здоров'я, які відносяться до цієї сфери;
4) Федеральне міністерство досліджень і технологій сприяє науковим дослідженням в галузі охорони здоров'я.
До складу уряду земель (в містах-землях Гамбурзі і Бремені уряд називається сенатом) обов'язково входять міністерства охорони здоров'я, які також можуть нести відповідальність і за соціальне забезпечення, працю, спорт, охорону навколишнього середовища або сім'ю. Міністри (сенатори) стежать за виконанням федеральних законів, готують нові законопроекти. Окрім того на них покладені численні адміністративні обов'язки по контролю за діяльністю підпорядкованих їм органів управління і асоціаціями працівників охорони здоров'я, а також лікарняне планування.
Землі координують свою діяльність в галузі охорони здоров'я через «Конференцію міністрів або сенаторів, які несуть відповідальність за охорону здоров'я», рішення якої носять рекомендаційний характер. Для підготовки кадрів і наукових досліджень в галузі охорони здоров'я створені 2 академії громадського здоров'я.
У Баварії, Нижній Саксонії, Рейнланд-Пфальце, Сааре і Шлезвіг-Гольштейні діють земельні бюро охорони здоров'я, які виконують функції, що і подібні федеральні ради.
Великі землі поділені на адміністративні райони. Президенти таких районів несуть відповідальність за охорону здоров'я населення на рівні своїх районів. Керівником служби охорони здоров'я в адміністративному районі є голова районного медичного департаменту (головний лікар). В його обов'язки входять контроль за лікарнями, торгівлею ліками і наркотиками, за епідемічними хворобами, підготовка середнього медичного персоналу, скринінгове обстеження населення.
У Німеччині розвинута соціально-ринкова система господарювання. Страхування на випадок хвороби існує в цій країні, як ми констатували вище, з 1883 року, страхування від нещасних випадків — з 1884 року, пенсійне страхування, яке включає інвалідність — з 1889 року.
Система фінансування охорони здоров'я Німеччини складається з таких частин:
1)обов'язкового медичного страхування (страхування на випадок хвороби), на яке припадає 160 млрд. марок, або більш ніж 53 % усіх коштів, призначених для охорони здоров'я населення;
2)страхування від нещасних випадків на виробництві;
3)пенсійного страхування щодо передчасного виходу на пенсію за станом здоров'я і проведення реабілітаційних заходів;
4)комунальної соціальної допомоги, яка призначена для догляду за хворими і немічними людьми та зміцнення їх матеріального становища;
5)надання медичної допомоги жертвам війни та інвалідам;
6)приватного медичного страхування;
7)аптекарської служби.
Обов'язковим медичним страхуванням охоплено 90 % населення, де 2/5 складають члени сімей застрахованих. Майже 10 % громадян, які належать до вищих прошарків суспільства, охоплено тільки приватним страхуванням, а біля 3 % із числа залучених до системи обов'язкового медичного страхування здоров'я, також користуються і приватним страхуванням, що дозволяє вибрати лікаря, кращі умови госпіталізації або отримати додаткову грошову компенсацію при захворюванні.
Страхування на випадок хвороби є некомерційним і безприбутковим: всі одержувані кошти витрачаються на поліпшення здоров'я хворих або скеровуються до бюджету з метою зниження страхового внеску. Страхові організації виплачують допомогу у зв'язку з хворобою і відшкодовують вартість усього комплексу амбулаторного і стаціонарного лікування (від затрат на лікування простих захворювань до затрат на операції по трансплантації органів).
У системі обов'язкового медичного страхування існують різні (з фінансової та організаційної точок зору) страхові організації:
1)267 територіальних лікарняних кас (спільних) для округів і великих міст;
2)690 промислових лікарняних кас (в основному на великих підприємствах);
3)19 лікарняних кас для сільськогосподарських працівників;
4)17 додаткових лікарняних кас для робітників;
5) 1 федеральна лікарняна каса для працівників гірничої промисловості;
6) 1 морська страхова лікарняна каса для працівників морського транспорту.
За належністю лікарні поділяються на громадські, безприбуткові і приватні.
Громадські лікарні (52,5 % ліжок) керуються муніципалітетами великих міст, земель. Безприбуткові лікарні належать церквам, а приватні лікарні існують як комерційні підприємства: взагалі це невеликі клініки.
За профілем лікарні поділяються на загальні і спеціальні.
Загальні лікарні, в свою чергу, за місткістю поділяються на лікарні, які:
1)забезпечують стандартне обслуговування з відділеннями терапії, хірургії, часто ще акушерства і гінекології;
2)більш великі, які є міжрайонними та мають більше спеціалізованих відділень;
3)центральні лікарні — це університетські клініки і клінічні лікарні, наукові центри, які надають усі види медичної допомоги.
Фонди медичного страхування лікарняних кас формуються із джерел державного бюджету, внесків осіб, які працюють та роботодавців, і є насправді цільовими податками.
Централізована форма організації обов'язкового медичного страхування
Медичне страхування добре розвинуте у Франції, де воно має свої особливості. Основною з них є організація страхування за централізованою формою.
Страхова медицина Франції бере початок у минулому сторіччі, коли вперше були організовані товариства взаємодопомоги (яких нараховувалося на кінець XIX сторіччя більше 5000) — як прообраз страхової медицини, що допомагали своїм членам у випадку втрати роботи, хвороби або виходу на пенсію. Деякі з них утримували центри здоров'я, наймали лікарів, але найчастіше відшкодовували витрати пацієнта після візиту незалежного лікаря.
З 1928 року фонди взаємодопомоги були перетворені в страхові компанії. Однак через незначну кількість застрахованих вони були малоефективними. Реформою 1948 року були утворені численні каси, які знаходилися під урядовим контролем і були побудовані за професійним принципом. Після незначної реорганізації була встановлена єдина ієрархія страхових кас, за якою первинна каса в страхуванні здоров'я підпорядковується регіональному закладу, діяльність якого координується національною страховою організацією. Остання знаходиться під контролем міністерства соціального забезпечення і праці.
Фермери зберегли свої страхові компанії, але і вони підпорядковані правилам, які були встановлені урядом Франції. В останні роки з'явилося багато неурядових фондів і приватних компаній, які надають додаткові послуги як в загальному, так і в спеціальних режимах.
У 1987 році у Франції застрахували своє здоров'я 57 862 000 людей, включаючи членів сімей. Із них обов'язковим страхуванням було охоплено 78,4 %, касами для фермерів і сільськогосподарських працівників — 9,2 %, працівників транспорту — 2,1 %, шахтарів — 0,9 %, інших груп населення — 12,6 % (Высоцкая О В. і співавт., 1993).
Окрім названих установ у Франції збережені численні товариства взаємодопомоги, які здійснюють додаткові до обов'язкового види страхування, наприклад, компенсацію особистих витрат в касах загального режиму, обсяг яких складає майже 30 %, а також оплату медикаментозної і стоматологічної допомоги тощо. Зберігається принцип організації цих товариств, який склався історично. Національне товариство взаємодопомоги працівників системи освіти має власну мережу психіатричних клінік. Товариства взаємодопомоги беруть участь у сплаті рахунків своїх членів первинним страховим касам. Деякі товариства пропонують своїм членам допомогу по догляду за людьми похилого віку. Діяльність всіх товариств взаємодопомоги координується національною федерацією.
Якщо в 1960 році в товариствах взаємодопомоги перебувало 1/3 населення, то в 1988 році їх було — 4/5. І хоча французи мають повну самостійність вибору своєї страхової компанії, багато з них надають перевагу і касам, і товариствам взаємодопомоги. Причиною є зростаюча доля особистих внесків при користуванні касами загального режиму.
Проходить процес постійного укрупнення товариств взаємодопомоги. Якщо в 1930 році їх було більше 22 000, то зараз їх менше 6 500. Злиття триває. Більше половини застрахованих знаходяться в 57 товариствах, які мають понад 100 тис. членів кожне. Із решти 3/4 товариств включають від 50 до 1000 членів, тільки 1/4 — менше 50 членів.
Франція має розвинуту мережу приватних страхових компаній (Steffen М., 1989). Біля сотні компаній спеціалізуються на страхуванні життя, здоров'я в повному обсязі (для фермерів, людей індивідуальної праці). Вони здійснюють додаткове страхування, в тому числі на випадок втрати працездатності, автокатастрофи тощо.
Змішана форма організації обов'язкового медичного страхування
В організації медичного страхування серед країн Азії найбільш цікавий є досвід Японії, в якій форма організації медичного страхування змішана, у якій наявні елементи централізації і децентралізації.
В Японії система медичного страхування почала формуватися в 1927 році, коли був прийнятий закон про страхування здоров'я. Японія є першою країною Азії, де в 1961 році було введено страхування здоров'я в загальнонаціональному масштабі, хоча ряд законів про страхування, які частково компенсували витрати на медичне обслуговування, був прийнятий значно раніше: в 1922 році — про обов'язкове страхування службовців, в 1938 році — про національне страхування здоров'я, в 1939 році — про страхування моряків, в 1953 році — про страхування працівників, які зайняті поденними роботами.
Систему страхування здоров'я в Японії відрізняє складність видів і багатогранність форм. До недавнього часу функціонувало 8 основних видів державного і громадського страхування, а також ряд систем для осіб певних професій. У 1984 році відбулося злиття ряду програм. Сьогодні переважна більшість населення Японії підпадає під дію двох основних систем страхування здоров'я: державної і громадської, які представлені програмами:
1) національної системи страхування здоров'я, що побудована за територіальним принципом;
2) системи страхування осіб найманої праці, яка побудована за виробничим принципом.
А фінансуються системи медичного обслуговування в теперішній час в Японії переважно за рахунок фондів страхування здоров'я.
Національна система страхування здоров'я охоплює переважно всіх працюючих на підприємствах промисловості та торгівлі з числом зайнятих 5 і більше осіб, а також членів їх сімей, інвалідів та інших осіб, що не працюють (всього майже 45 млн.),
На підприємствах з числом працюючих 300 і більше людей, або групі споріднених підприємств, утворюються страхові товариства, які фінансуються порівну (від 3 до 8 %, частіше всього 7 %) наймачем і застрахованим.
Страховий внесок з них стягується місцевими органами самоуправління або Асоціацією національного страхування здоров'я. Сума страхового внеску вираховується із стандартного заробітку, який визначається щомісячно за 36 категоріями і залежить від місця проживання, прибутку, вартості нерухомого майна, розміру сім'ї. Допомога для них надається через страхові органи у вигляді грошових виплат і пільгової медичної допомоги. Звичайно застрахованому працюючому сплачують 100 % вартості амбулаторного лікування і майже повністю — лікарняного.
