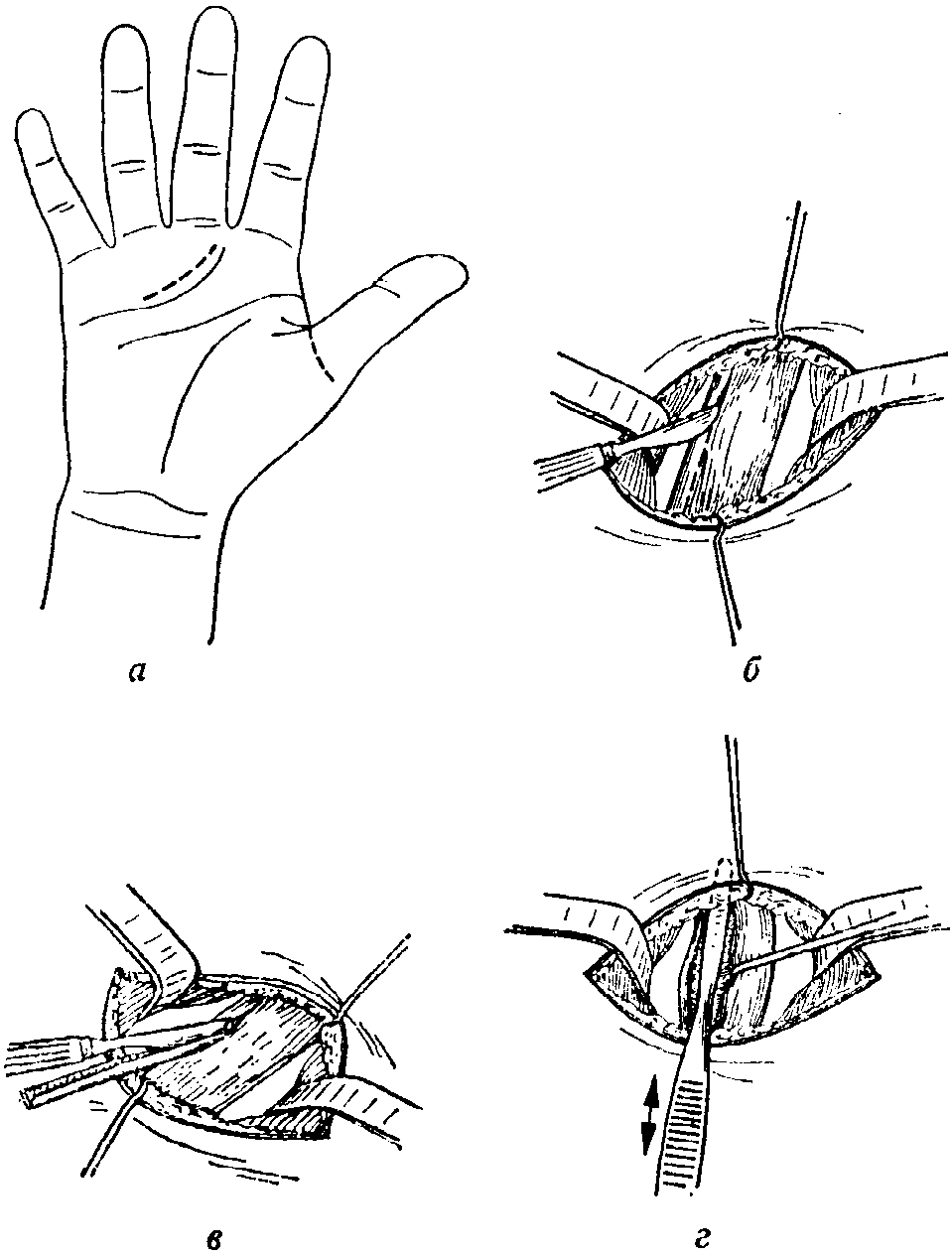
- •Общие принципы хирургии кисти Оказание первой помощи
- •Обезболивание
- •Обескровливание (наложение жгута)
- •Инструменты
- •Основные принципы атравматичной техники
- •Остановка кровотечения
- •Наложение повязки и иммобилизация
- •Приподнятое положение конечности, окончательная повязка
- •Вмешательства при различных повреждениях Повреждения кожи
- •Иссечение раны
- •Закрытие раны
- •Замещение утраченной кожи
- •Повреждения нервов
- •Изменения в технике наложения шва нервов
- •Резекция концов нервов
- •Сопоставление соответствующих волокон пересеченного иерва
- •Шов нерва
- •Повязка, иммобилизация, послеоперационное ведение
- •Различие между сухожилиями разгибателей и сгибателей
- •Повреждения сухожилий разгибателей
- •Повреждения костей
- •Конструкции, применяемые для остеосинтеза
- •Перелом косгей пястья
- •Растяжения» разрывы связок, вывихи
- •Вывихи в основном суставе
- •Капсулотомия
- •Повреждения сосудов
- •Гнойные инфекции кисти
- •Вскрытие гнойного очага
- •Техника удаления инородных тел
- •Ампутация в области кисти Общие принципы
- •Контрактура Dttpuytren
- •2. Экстирпация рубцового узла или тяжа. Из-за частых рецидивов эта операция не показана.
давления). Это
исключает наложение «вслепую»
кровоостанавливающего зажима и
повреждение значительного числа важных
тканей кисти. При остановке кровотечения
жгутом зажим может быть точно наложен
и только на поврежденный сосуд. Если рана ладонной
поверхности кисти пересекает ее в
поперечном направлении и повреждены
сосуды нескольких пальцев, следует
помнить о неповрежденной ветви сосудов,
и перевязку производить проксимальнее
ответвления. Артерии соседних пальцев
обеспечивают поврежденный палец
достаточным коллатеральным кровообращением. Даже при лигировании обеих артерий
предплечья не наступает гангрены кисти.
Однако, если восстановить один из этих
сосудов, то заживление и функция кисти
возвращаются значительно быстрее. С
применением лупы сшивают материалом
6/0(ЕР-1 : 0,7)и
атравматичными иглами косо срезаемые
концы сосудов, 4 — 5П-образпыми швами, по тому же принципу,
как сшиваются сосуды более крупного
калибра. Если повреждена только одна
артерия, то это повреждение полностью
компенсируется соседними сосудами, и
накладывать сосудистый шов нет
необходимости.
Гнойная инфекция
кисти встречается нередко, ее лечение
относится к повседневным задачам
хирурга. Прогрессирующий тяжелый гнойный процесс
кисти в настоящее время встречается
редко. Если все же такое заболевание
имеет место, то его последствия обычно
отягощены, так как обычно трудно
полностью восстановить функцию кисти.
При запущенной флегмоне кисти может
развиться септическое состояние,
угрожающее жизни больного. Нарастающие
пульсирующие боли и бессонная ночь
служат неотложными показаниями для
операции, хотякэтому сроку оптимальное
время для вмешательства уже упущено. Развитие
инфекционного процесса на ладонной
поверхности кисти проблематичнее, чем
на тыльной поверхности или предплечье,
так как воспалительный процесс в коже
и под кожей ладонной поверхности кисти
легче, проникает в глубину, вдоль
фасциальных перегородок, вследствие
препятствия толстой и упругой кожи
ладонной поверхности гнойный процесс
не может пробиться на поверхность. Наиболее простой формойпанарицияявляется поражение гнойным процессом
в пределах кожи (кожный панарций).
Воспаления подкожной клетчатки и более
глубоко лежащих тканей обозначаются
как подкожный, сухожильный, костный
или суставной панариций. Основным
положением при хирургическом лечении
панариция является как можно более
раннее вскрытие гнойного очага, даже
если это касается только внутрикожного
процесса. Распространение гнойного
процесса может быть прекращено только
своевременным и достаточно широким
вскрытием.
Вскрытие панариция
является неотложной задачей. Но эта
операция должна быть произведена
достаточно квалифицированно, поэтому
лучше подождать
1—2 часа,
чем оперировать затем в несоответствующих
условиях. Перед операцией необходимо
точно локализовать центр воспаленного
участка, где будет произведен разрез.
Инструментом с тупыми концами (пинцет)
или зондом, касаясь болезненной
поверхности, находят наиболее
чувствительную точку. Совершенно
неправильной и вредной является тактика
выжидания «созревания» панариция с
применением компрессов, так как вскрытие
нужно производить рано, уже в стадии
развития некроза. В сомнительных случаях
лучше оперировать слишком рано или
необоснованно, ибо в таких случаях
разрез хорошо заживает, чем опоздать
с оперативным вмешательством и получить
тяжелые осложнения. Каждый гнойный
процесс кисти может быть радикально
оперирован только при наложении жгута.
Правильным вмешательством является
не рассечение, а иссечение, так как
нужно не только эвакуировать гной, но
и по возможности полностью удалить
некротизированные ткани. Производя разрез
в области нагноения, следует взять
содержимое на бактериологическое
исследование и определить резистентность
к антибиотикам. У большинства больных
при бактериологическом исследовании
выявляют стафилококк, так что можно
сразу же вводить полусинтетический
пенициллин или местНо применять
антибиотики широкого спектра действия. Первичные флегмоны кисти и лимфангиты
встречаются редко (ок. 10%).Такие воспаления возникают при особо
вирулентной, обычно смешанной инфекций
и встречается обычно среди медицинского
персонала. В таких случаях разрезу в
самом начале .возникновения воспаления
предшествует целенаправленное применение
антибиотиков широкого спектра действия.
Вскрытие следует производить при
развитии нагноения. Для вскрытия гнойного очага необходимо
соблюдать следующие три условия: наркоз
или анестезия нервного сплетения,
наложение пневматического жгута и
достаточно квалифицированная ассистеНция. Разрез должен производиться через
середину гнойного очага, следует
стараться соблюдать правила проведения
разрезов. Для отведения гноя должен
быть создан наиболее короткий и
достаточно широкий путь. Необходим
широкий доступ, так как при нем можно
хорошо удалить некротизированные ткани
на всём протяжении воспаленного участка
при Достаточно щадящем отношении
Гнойные инфекции кисти
Вскрытие гнойного очага
к здоровым тканям.
Контрапертура необходима при глубоких
гнойниках. Кровотечение останавливают
в тех случаях, если оно через
15—20 минут
после легкого придавливания влажными
салфетками и поднятия конечности не
прекратилось. Если края
операционной раны недостаточно широко
разведены, рекомендуется произвести
иссечение узкой полоски кожи в середине
раны, чтобы в этом месте не произошло
преждевременное склеивание ее краев.
Небольшие углубления раны можно не
дренировать, тогда как в более глубокие
участки раны вводятся дренажи в виде
полосок из резиновой перчатки. Марлевые
тампоны и резиновые дренажи не годятся,
так как они закупоривают выход из раны
и препятствуют оттоку содержимого.
Кроме того, их давление может вызывать
некротизацию тканей. Смена тампона или
такого дренажа весьма болезненна, тогда
как смена резиновой полоски может
происходить вместе со сменой повязки
и менее болезненна для больного.
При раннем вскрытии
гнойника и полноценном иссечении
измененных тканей некоторые хирурги
рекомендуют закрывать рану провизорными
редкими швами. Мы этого не рекомендуем.
После операции
кисть помещают в выгодном функциональном
положении на гипсовую шину, доведенную
до локтевого сустава. Иммобилизованные
таким образом кисть и предплечье
помещаются в приподнятом положении.
Иммобилизация на прямой деревянной
шине является грубой ошибкой, так как
при этом отмечается склонность к
развитию контрактуры. Оперированного
больного ежедневно осматривают, меняя
повязку. С началом заживления повязку
меняют через день или еще реже. Когда исчезают
боли и отек оперированной кисти,
приступают к лечебной гимнастике.
Регулярно двигать неоперированные
пальцы разрешают уже в день операции.
Если в послеоперационный период на
фоне стихающих болей вновь поднимается
температура и появляется ощущение
пульсации в области раны, то это
свидетельствует о прогрессировании
воспаления Или о возникновении нового
очага. Не следует медлить с повторной
операцией.
Нужно отметить,
что при проведении операции по всем
правилам, повторные вмешательства
бывают крайне редко.
Лечение различных
гнойных инфекций кисти
Фурункул Развитие фурункула
пальца или тыла кисти обычно начинается
в волосяной луковице. Своевременное
вскрытие гнойника предупреждает его
распространение.
Подпогтевок.
паиарицн^ (гнойник ногтевого ложа,
паронихий) Своевременным
вскрытием гнойника можно достичь
быстрого заживления. В дистальной части
ногтевого ложа гнойник вскрывают
клиновидным иссечением ногтя. В.
проксимальной части гнойник опорожняется
резекцией проксимальной трети ногтя
(его лунки) и иссечением края кожи. В
тех случаях, когда гнойник локализуется
под кожным валиком с внутренней или
наружной стороны ногтя (внутренний или
наружный паронихий), то разрез проводят
параллельно ногтю.. через центр гнойника,
вертикально кожному краю и иссекают
1— 2мм
кожного края. Если прокси-мальная часть
ногтя приподнята воспалительным
процессом и можно туда пройти тонким
элеватором, то эту приподнятую часть
ногтя удаляют (рис.
9-46). Тем
самым предупреждают слишком раннее
разрастание кожного края и затруднение
оттока. При вскрытии паронихия в целях
предупреждения рецидива также
рекомендуется удалить край ногтя.
Ноготь непораженной части пальца не
удаляют, так как Он защищает ногтевое
ложе. Если воспалительный
процесс распространяется под ноготь,
т.о последний следует удалить. В прежнее
время при удалении ногтя рекомендовалось
вначале рассечь его посередине. Без
сомнения экстракция ногтя при таком
разрезе проще, однако ножницами
повреждается ногтевое ложе, что оставляет
некрасивую деформацию или продольный
рубец после образования нового ногтя.
Поэтому рекомендуется анатомическим
пинцетом
Рис.
9-46. Гнойники
в области ногтевого ложа
и их вскрытие. а)
Клиновидное .иссечение' дистальной
части ногтя, б)
иссечение участка кожи в проксимальной
части ногтя, резекция края кожи над
основанием ногтя при распространении
гнойника в подногтевое ложе, в)
распространенное нагноение под ногтем,
удаление ногтя анатомическим пиицетом
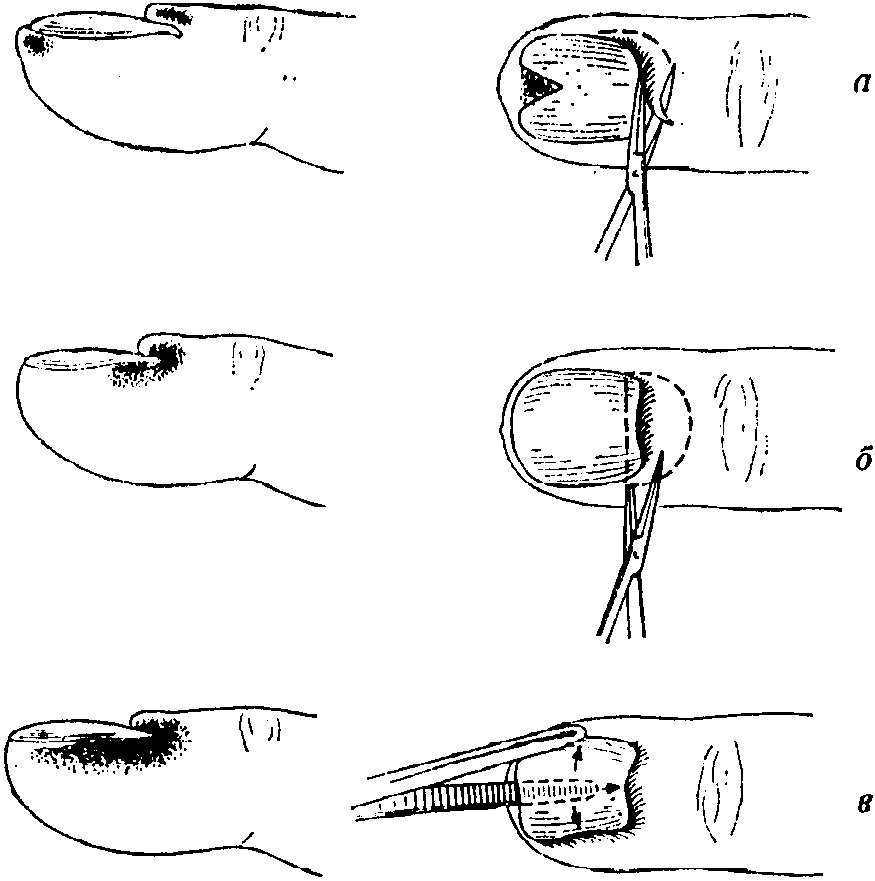
им
тонким зажимом пройти дистально под
ноготь, аккуратно отделить его от ложа
и затем удалить. Инструмент с тупыми
концами не повреждает ногтевое ложе,
и экстракция производится без последующих
грубых изменений. Кожный панариций Это воспаление
кожи кисти происходит, главным образом,
у
лиц физического труда. Нагноение
возникает на сгибательной поверхности
в области головки метакарпальной кости
или на кончиках пальцев. Воспаленный
участок очень болезнен, в связи с чем
больной сравнительно рано обращается
к врачу. При осмотре локализуют центр
нагноения инструментом с тупыми концами,
после чего гнойник вскрывают'и иссекают
измененную кожу. Такое иссечение может
быть произведено тангенциальным
разрезом. Гнойник в самом начале может
проникнуть в глубину тканей, в таких
случаях его называют «запонкооб-разным»
(рис.
9-47.)
Находят такой «запонкооб-разный»
гнойник следующим образом. После
иссечения измененной кожи внутрикожного
гнойника обнаруживают в центре подлежащих
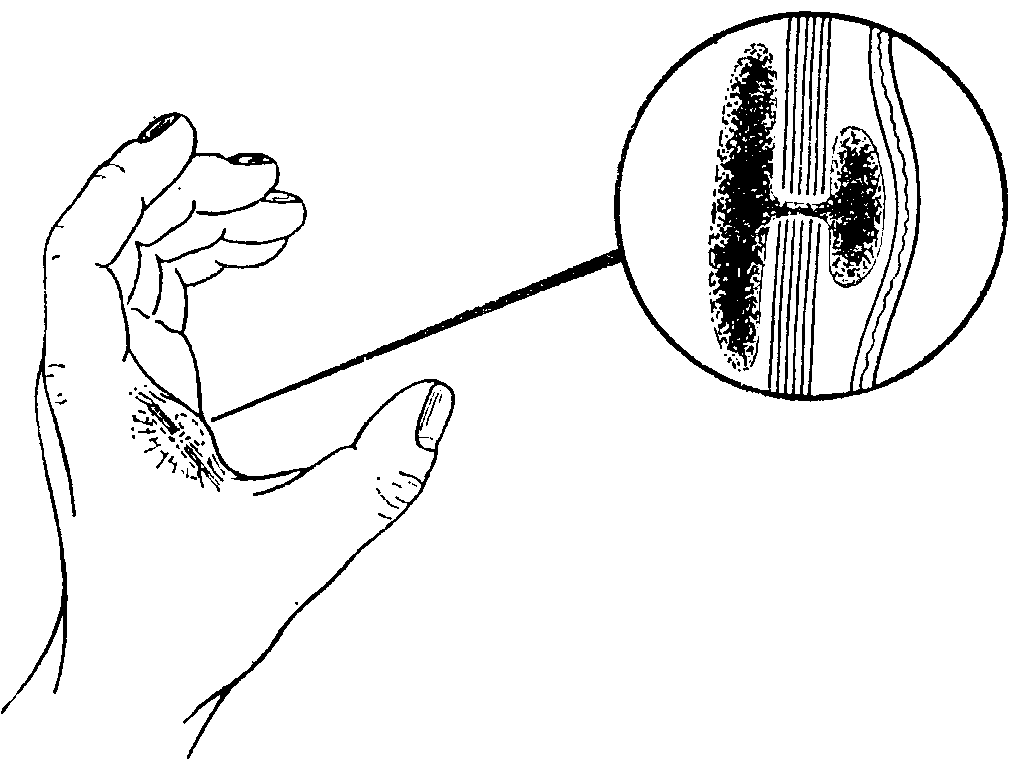
Рис.
9-47.
Внутрикожное нагноение с абсцедированием
вглубь в форме песочных часов
Рис.
9-48. Подкожный
абсцесс на кончике пальца, а)
Разрез в форме хоккейной клюшки,
окаймляющий разрез не производится,
б)чв)
При нагноении посередине через это
место производят разрез по диагонали
и иссекают края кожи. г)
В других местах пальца производят
срединный косой или боковой
разрез
тканей небольшое
углубление, из которого черей отверстие
выделяется капелька гноя. Таким образом,
здесь уже развился подкожный гнойный
процесс, в связи с чем необходимо широкое
вскрытие гнойника, чтобы не было
дальнейшего его проникновения вглубь.
На тонкой коже у детей это изменение
обычно появляется в форме буллы.
Достаточно ее удаления, глубокого
вскрытия не требуется. Подкожное
нагноение
(panaritium subcutaneum). Это
изменение появляется в результате
небольших, часто незаметных повреждений'
кончика пальца. Если такое вскрытие
будет произведено слишком поздно, то
воспалительный процесс быстро
распространится на костную ткань,
сустав и сухожильное влагалище. Если
возникают сомнения, то лучше быть
излишне радикальным, чем опоздать с
широким вмешательством. Если гнойник
располагается в области кончика пальца,
его вскрывают разрезом в форме хоккейной
клюшки. Если же гнойник расположен в
центре ладонной поверхности концевой
фаланги, его вскрывают диагональным
разрезом (рис-9-48).
Из раны не всегда выделается гной,
иногда это бывает мутный эксудат.
Некротизированные участки ткани
удаляются, в глубину раны заводится
полоска резиновой перчатки для
дренирования. Кисть и предплечье
иммобилизуют шиной.
Костный панариций
(остеомиелит) Костный панариций
чаще всего развивается из подкожного
гнойника, который располагается в
области концевой фаланги. В других
случаях этот процесс может развиться
и после открытых переломов костей кисти
и операций. В ранний период на
рентгенографическом снимке можно не
обнаружить каких-либо изменений, которые
указывали бы на процесс в кисти. В более
поздний период такие признаки появляются,
что имеет значение для выбора места
вскрытия гнойника. Если же имеется
свищ, то этим определяется место, где
предстоит произвести разрез. Оперируя
под жгутом, нетрудно в обескровленной
ране отличить измененный участок кости
от здорового. Таким образом, удаление
костного секвестра не представляет
особых трудностей. В конце операции в
рану заводят полоску резиновой перчатки,
а палец иммобилизуют на шине. Инфицированный
псевдоартроз пальца еще не означает
небоходимости ампутации. Через
1/2—1 год
после завершения воспалительного
процесса при псевдоартрозе можно
произвести спонгиозную пластику
(пластика ложного сустава). Если
остеомиелитический процесс распространяется
на всю костную часть фаланги пальца,
то эта фаланга ампутируется. В тех
случаях, когда нагноительный процесс
существует длительное время, больной
пожилого возраста и имеются другие
заболевания (например, сахарный диабет),
чтобы сохранить функцию соседних
пальцев, надо ампутировать как можно
раньше.
Суставной панариций
(гнойный артрит) Суставы кисти, в
особенности основных фаланг, расположены
поверхностно и покрыты только тонким
сухожилием и слоем кожи. Даже когда в
области
сустава основной фаланги имеются
сравнительно небольшие повреждения,
необходимо исследовать, нет ли повреждения
и самого сустава. В том случае, если
повреждение проникает в сустав, промывают
его раствором антибиотиков. В случаях
же возникновения инфекции (укус, удар
по зубам) в рану сустава вводят топкий
дренаж, через который ежедневно
2 -3 раза
промывают ее антибиотиками (рис.
9-49).
Таким лечением можно предупредить
возникновение тяжелой гнойной инфекции
сустава с развитием деструкции. Острые воспаления
суставов кисти обычно лечатся
консервативным путем. Создаются полный
покой и иммобилизация, вводятся
антибиотики (парентерально и местно),
конечность держат в поднятом положении.
Если на протяжении одно-го-двух дней
не наступит улучшение, то инфицированный
сустав вскрывают. Во время операции в
сустав вводят дренаж для его промывания
и отсасывания, через который каждые
6 часов
вводят раствор антибиотиков. Застарелые
нагноения суставов с выраженной
рентгенологической картиной изменений
лечат оперативным путем. Производят
дорзальпый продольный разрез, проходя
рядом с сухожилием разгибателя.
Поврежденный хрящ резецируется, костные
секвестры удаляются. Если уже наступила
деструкция всего сустава, то суставные
концы резецируются и сустав иммобилизуется
в
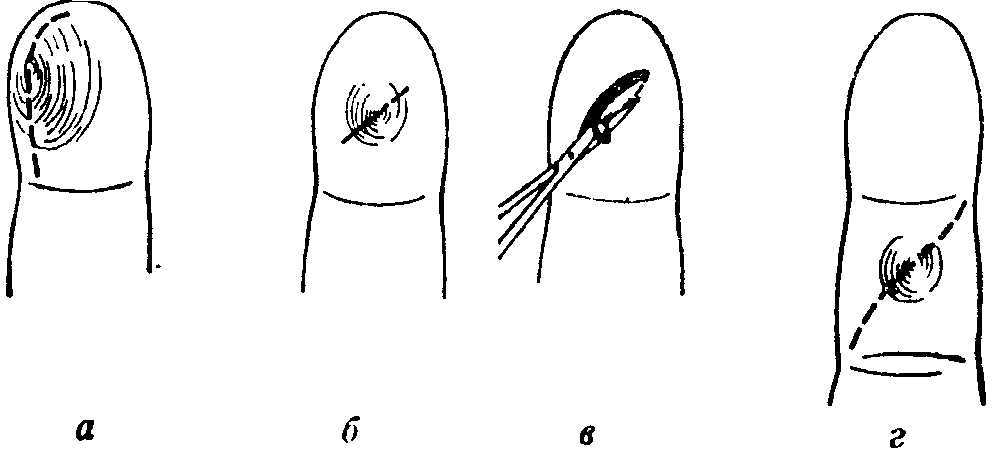
Рже. в-49.
При повреждениях в области суставов
(а),
как бы малы они ни были, вскрытие,
прополаскивание (б)
и дренирование (в)
выгодном
функциональном положении. При достаточно
длительной иммобилизации спонтанно
развивается анкилоз сустава. Когда же
образуется фиброзная ткань и развивается
ограниченное, но очень болезненное
движение в суставе, приходится в
последующем производить оперативное
анкилозирование. Пластическое
замещение разрушенного сустава протезом
может предприниматься только спустя
длительное время (не менее одного года),
если на протяжение этого времени не
возникло воспаления. Условием для
реконструктивной операции на суставе
является полное сохранение кожи и
возможностей для совершения движений
(сохранность сухожилий и мышц). В
последние годы мы получили хороший
опыт применения силастико-вых
протезов
(Swanson),
в особенности оперируя средние
(III, IV)
пальцы. Риск этих операций невелик, так
как при неудаче в возникший дефект
ткани заводится аутоспонгиозная
соединяющая пластинка. Возникновение
анкилоза после такои операции приносит
меньше разочарований, чем при аналогичных
вмешательствах на больших суставах
(например, тазобедренном). Сухожильный
панариций (гнойный тендовагинит) Следует подчеркнуть,
что для лечения этого заболевания
необходимы четкие знания анатомии
кисти. Судьба кисти (выздоровление или
инвалидность) решается своевременным
и достаточно квалифицированным
хирургическим вмешательством. Еще
Bunnell
писал, что в половине случаев, когда
речь идет о сухожильном панариции,
сухожилие некротизируется и отторгается.
Однако при своевременном и правильном
вмешательстве можно в большинстве
случаев получить полное излечение. Разрезы с двух
сторон от сухожилия
noKlapp
в настоящее время устарели. Вместо
этого теперь одним боковым разрезом
вскрывают гнойник, воспаленное влагалише
сухожилия. Если при этом разрезе из
влагалища сухожилия выделяется мутная
жидкость, то на проксимальной части
ладонной поверхности проводят второй
боковой разрез по складке ладонной
части кисти (на
11—IV
пальцах) и промывают инфицированное
влагалище сухожилия через введенный
тонкий дренаж (рис.
9-50).
Если гнойник расположен в пределах
средней фаланги, то боковой разрез
производят на дистальном конце
сухожильного влагалища, и через этот
разрез промывают рану, чтобы предотвратить
развитие инфекции в слепом кармане.
Если своевременно, в ранний период (на
2—3 день)
влагалище сухожилия вскрывается и
промывается, то наступает выздоровление
с полным сохранением функции, даже при
V-образных
флегмонах сухожилий кисти. Если же эта
операция производится слишком поздно,
то нарушается скользящая поверхность
сухожилия; сосуды, питающие сухожилие-
громбируются, наступает его

Рис.
9-50. Типичные
разрезы и промывание сухожильного
влагалища при его нагноении
некроз. В этом
случае в отдаленный период предстоит
реконструкция, прогноз которой не
всегда благоприятен. Если при вскрытии
панариция трудно решить, инфицировано
ли сухожилие, то после обработки и
стерильного обкладывания чистыми
инструментами вскрывают сухожильное
влагалище. Если в нем не обнаруживается
нагноение, то накладываются швы. Такой
диагностический оперативный прием
лучше, чем слишком позднее вмешательство. При слишком позднем
вскрытии сухожильного влагалища наряду
с его промыванием следует также удалить
некротизированные и потерявшие свою
эластичность части сухожилия или даже
все сухожилие. В благоприятных случаях
вокруг гнойника развивается только
частичный некроз сухожилия и после
удаления его измененной части (скажем,
половины сухожилия) можно еще ожидать
сохранения хорошей, функции.
При тяжелых или
запущенных гнойных процессах необходимо
широкое вскрытие с удалением всех
измененных тканей. Если есть возможность,
то оставляют участки сухожильного
влагалища и поверхности сустава, что
может существенно помочь при поздней
сухожильной пластике. Рана после
введения дренажа для отсасывания
закрывается редкими швами. Если не
удается полностью удалить некротизированные
ткани, то в течение нескольких дней
производят постоянное промывание через
дренаж. Флегмона, эмпиема Тяжелые
распространенные нагноения ладонной
поверхности кисти, межпальцевые
флегмоны, флегмоны
1 пальца,
предплечья, а также эмпиема лучезапястного
сустава встречаются теперь редко.
Однако течение таких гнойных процессов
и их результаты являются и в настоящее
время малоутешительными. Разрезы,
производимые для вскрытия флегмоны
ладонной поверхно-
Рис.
9-51. Разрезы
при гнойном тендовапшнтс третьего
пальца и при
V-образной
флегмоне ста кисти и
V-образной
флегмоны, показаны на рис.
9-51.
Операцию производят под наркозом и с
наложением жгута, что наиболее надежно
обеспечивает удаление некротизированных
тканей. Обеспечивается промывание
сухожильного влагалища, кисть
иммобилизуется. Больной находится в
лечебном учреждении столько, времени,
сколько требуется для нормализации
общих и местных изменений.
Редкие заболевания
кисти Стенозирующий
тендовагинит (De
Quervain) Швейцарец
De
Quervain в
1895 году
первым описал симптомы клинической
картины стенозирую-щего тендовагиНита
и предложил методы хирургического
лечения, которые до сегодняшнего дня
существенно не изменились. Этиология
заболевания до настоящего времени
полностью не известна. Клинически
заболевание характеризуется выраженной
болью при надавливании по 'ходу сухожилия
над шиловидным отростком лучевой кости
и, кроме этого, невозможностью захватывать
и удерживать первым пальцем. Таким
образом, практически нарушается
функциональная способность кисти. Патологическими
изменениями при этом заболевании
является фиброзно-рубцовое воспаление
неизвестной этиологии, возникающее в
общем влагалище сухожилия длинной
отводящей мышцы и короткого разгибателя
первого пальца. В ранней стадии
заболевания можно ожидать улучшения
при иммобилизации на протяжении 2—3
недель. В застарелых случаях показана
операция, которая не представляет
особых трудностей. Производят продольный
разрез длиною около
4 сл{ в
проксимальном и дистальном направлениях
от шиловидного отростка лучевой кости.
Влагалище сухожилия длинной отводящей
мыш-

цы первого пальца
расщепляется, а в тех .случаях,
когда сухожилие разделено рядом
перегородок, необходимо каждую из них
вскрыть. Тупым зондом проходят вдоль
сухожилия до места его прикрепления,
только после этого закрывают кожный
разрез. Несмотря на продольный разрез,
грубый
рубец на этом месте не образуется. Вплоть до окончания
заживления разреза кисть иммобилизована.
Необходимы две недели щадящего режима
и месяц воздержания от сильного
напряжения руки после операции.
После операции больной полностью
освобождается от предшествующих
симптомов заболевания. Поэтому не
следует терять много времени на
консервативную терапию.
Щелкающий палец Суть заболевания
заключается в отграниченном утолщении
сухожилия, окруженного Рубцовым сужением
вследствие хронического воспалительного
процесса сухожильного влагалища.
Уста-навливактг щелканье пальца, когда
больной совершает им движение. Таким
образом, диагноз можно поставить быстро
и точно. В застарелых случаях движения
пальца отсутствуют, его не-
рпе.
9-52.
Хирургическое вмешательство при
щелкающем пальце, а)
Косые разрезы на ладонной поверхности
кисти, 6)
отведение сосудов и нервов и боковой
разрез утолщенного сухожильного
влагалища, е)
удлинение разреза под защитой, г)
проверка свободного движения сухожилия
па глаз и тонкими братцами инструмента
с тупыми концами
йозможно ни
согнуть, ни выпрямить. Диагйоз можно
поставить, исходя из анамнеза. Чаще
всего заболевание поражает
I, III и
IV пальцы.
Это заболевание часто не диагностируется
и длительное время безуспешно лечится. Если консервативное
лечение больному не помогает (шины и
г. д.), симптомы заболевания остаются,
то показано оперативное вмешательство.
Операция несложна и дает хорошие
результаты. Вмешательство можно
производить под местным обезболиванием,
однако в связи с необходимостью
применения жгута, лучше делать его под
наркозом. Производится дугообразный
разрез длиною 3
см
вдоль основания по складке первого
пальца или у основания
IV—V пальцев
вдоль ладонной .складки (рис.
9-52а).
Сосудисто-нервный пучок отводят в обе
стороны, и сухожильное влагалище
вскрывается с локтевой стороны (рш.
9-526,
в,г) Освобождается
место для движения утолщенной части
сухожилия. Если это утолщение больших
размеров, то утолщенный участок сухожилия
удаляется. Зондом проверяется в
проксимальном и в дистальном направлениях,
насколько свободно скользит сухожилие.
Сухожильное влагалище не зашивается,
швы накладываются только на кожу.
Оперированный палец иммобилизуется
на
• несколько
дней.
Инородные тела в
области кисти В кисти из-за ее
открытого состояния нередко застревают
различные инородные тела, однако
опасность представляет не столько
инородное тело, сколько занесенная им
инфекция. Обычно инородное тело
представляет собой механическое
препятствие, если оно застревает в
области сухожилия и суставов. Показаниями
к удалению такого тела являются боли,
возникающие при движениях кисти. Если
же инородное тело не вызывает
функциональных изменений и осложнений,
а удаление может принести больше вреда,
то лучше его не удалять. Удаление является
неотложным, если: а)
имеется опасность возникновения
инфекции (заноза .из старого пола или
грязных дров, колючки, загрязненные
землей иглы, земля);
б)
инородное тело находится на причиняющем
нарушения функции месте (в суставе, в
капсуле сустава, рядом с сухожилием
или нервом);
е)
инородное тело имеет большие размеры
(длинная игла, большой кусок металла);
г)
материал, из которого состоит инородное
тело, вызывает тканевый некроз (магнезит,
алюминий, ртуть от термометра, медь);
д)
в рану попадает анилиновая краска или
кусочки битого камня;
е)
в рану запрессовываются (компрессором)
смазки.
Удаление инородных
тел не является срочным, если повреждение
не свежее, воспаления вокруг инородного
тела и вышеперечисленных ранящих