
- •Определение понятия трудная интубация трахеи
- •Прогнозирование и диагностика трудной интубации трахеи (тит)
- •Прогнозирование тит по s.R. Mallampati
- •Степень трудности интубации трахеи при прямой ларингоскопии по шкале Cormaсk
- •Тактика врача анестезиолога при высоком риске тит
- •Надгортанник виден, частично видна голосовая щель, нет препятствий для проведения интубационной трубки (II степень по Cormak) .
- •Виден только надгортанник, голосовая щель не идентифицируется (сложность интубации трахеи III степени по Cormak)
- •Надгортанник не виден, имеется патологическое образование, препятствующее введению интубационной трубки ( IV степень по Cormak).
- •Альтернативные методы обеспечения проходимости дыхательных путей
- •Зависимость размера лм от массы пациента и рекомендуемый объем воздуха для раздувания манжеты
- •Опыт решения проблемы трудной интубации трахеи
- •Алгоритм действий при тит
- •Ориентировочная основа действий при освоении навыков решения проблемы тит
- •Вопросы по теме:
- •Литература
Зависимость размера лм от массы пациента и рекомендуемый объем воздуха для раздувания манжеты
размер ЛМ, № |
категория больного |
масса тела пациента, кг. |
объем воздуха в манжете ЛМ, мл. |
1 |
грудной ребенок |
< 6,5 |
2-4 |
2 |
ребенок |
6,5-20 |
до 10 |
2,5 |
ребенок |
20-30 |
до 15 |
3 |
взрослый |
30-70 |
до 20 |
4 |
взрослый |
> 70 |
до 30 |
Установка ЛМ выполняется в условиях анестезии обеспечивающей оптимальную релаксацию челюстно-лицевой мускулатуры, без выраженного угнетения спонтанного дыхания (барбитураты в индукционной дозе 3,5-5 мг/кг, диприван – 2-2,5 мг/кг, ингаляционные анестетики у детей), на фоне предварительно выполненной преоксигенации пациента.
Этапы установки ЛМ представлены на рисунке №.5.
Рис.5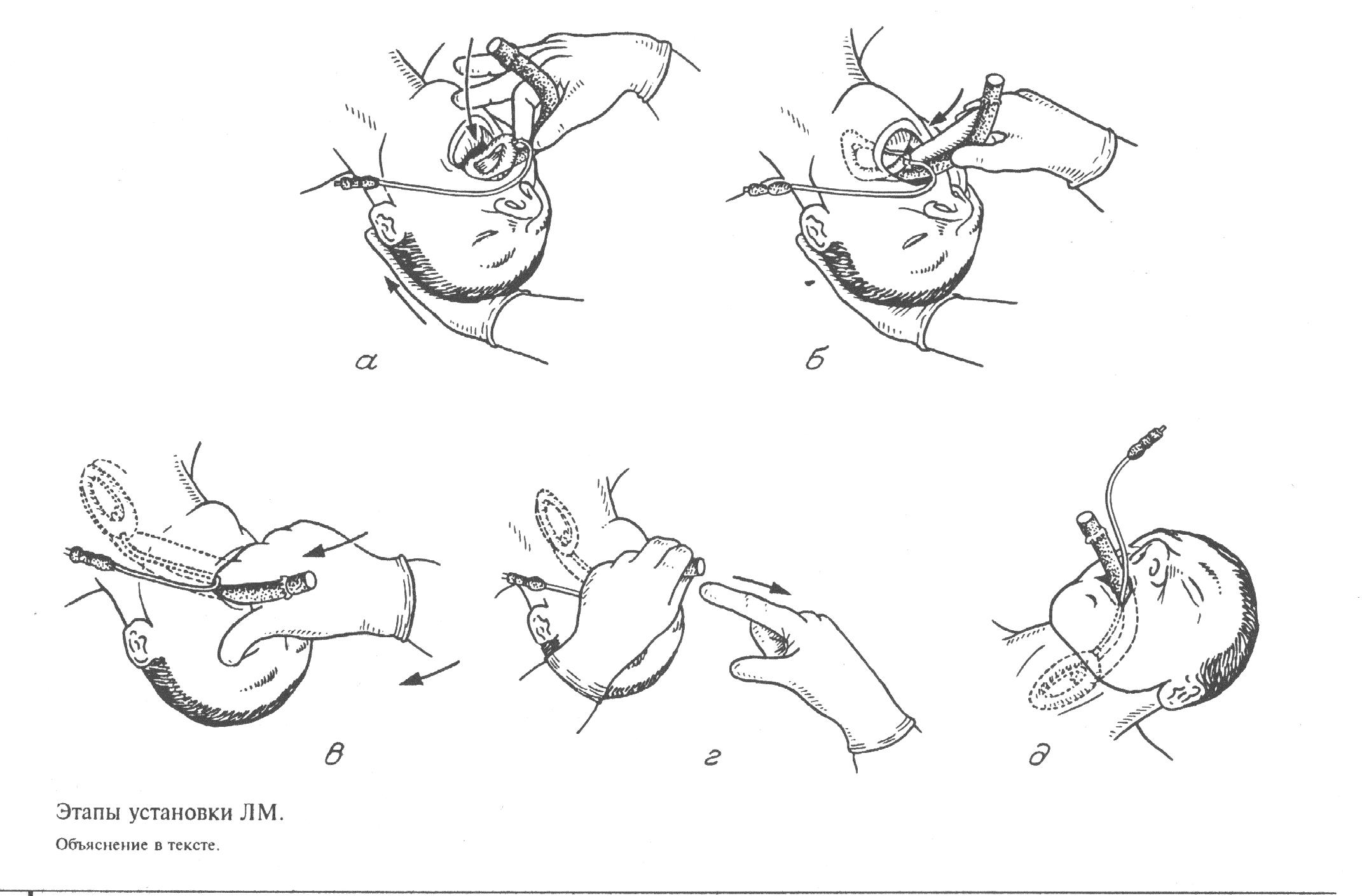
Одной рукой разгибают голову и сгибают шею пациента. Это положение необходимо сохранять в течение всего времени установки ЛМ. ЛМ берется как ручка для письма, указательный палец располагается в месте манжеты и трубки. ЛМ проводится вниз по твердому небу до тех пор, пока ЛМ не пройдет рядом с языком и не опустится в глотку. Возникающее сопротивление означает, что кончик ЛМ расположился напротив верхнего пищеводного сфинктра. Палец удаляют, придерживая ЛМ и осуществляя на нее давление, для проверки ее установки. Манжета раздувается (при этом ЛМ выдвигается наружу на 1-1,5 см.) и ЛМ занимает правильное положение в глотке. Положение ЛМ фиксируется также как интубационной трубки. Подробнее методика изложена в соответствующих методических пособиях и статьях (1,3.6).
Критерии правильности установки ЛМ: наличие сопротивления в гипофарингсе, одновременное смещение перстневидного и щитовидного хрящей вперед при раздувании манжеты, наличие низкого сопротивления в дыхательных путях при ИВЛ мешком Амбу, симметричная экскурсия грудной клетки и появление конденсата на трубке при проведении ИВЛ, достаточное напряжение контрольного баллончика манжеты, данные пульсоксиметрии и капнографии.
Профилактика осложнений при использовании ЛМ складывается из точного соблюдения методики, выбора оптимального размера ЛМ, достижения адекватного уровня анестезии, поддержания оптимального давления манжеты ЛМ. Процент случаев регургитации и «немой» регургитации связанной с использованием ЛМ, колеблется от 0,08 до 23, определяемой аспирации – от 0,01 до 0,8 (3).
Пищеводно-трахеальная трубка (ПТТ) Сombi Tube.
Пищеводно-трахеальная трубка вводится через рот, вслепую, без использования ларингоскопа. Проходимость дыхательных путей, адекватная ИВЛ и профилактика аспирационного синдрома при ее использовании обеспечивается независимо от ее месторасположения (в трахее или пищеводе) за счет наличия в трубке 2 воздухоносных каналов и системы обтурирующих манжет. Преимуществами ПТТ является ее меньшая травматичность, техническая простота, не требующая визуализации голосовой щели, быстрота манипуляции. Недостатками ППТ можно считать ее одноразовость и высокую стоимость.
Внешний вид и схема расположения пищеводно-трахеальная трубка Сombi Tube в пищеводе представлены на рисунках №6 и №7.
Рис.6 Рис.7
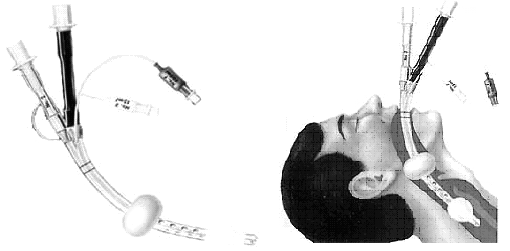
Как видно на представленном Рис.5 при расположении ППТ в пищеводе ИВЛ может быть успешно проведена через трубку, имеющую на дистальном отделе боковые отверстия. При этом от аспирации желудочного содержимого дыхательные пути будут защищены благодаря обтурированному концу данной трубки и раздутой дистальной манжеты. При расположении ПТТ в трахее ИВЛ проводится традиционно, как при интубации трахеи.
Следует избегать применения ППТ, если не подавлен рвотный рефлекс, имеются заболевания пищевода или в анамнезе были указания на прием внутрь прижигающих и едких жидкостей.
Трансларингеальная ВЧ ИВЛ.
После соответствующей обработки кожи, под местной анестезией, проводится пункция щитоперстневидной связки (по срединной линии) одной или двумя внутривенными иглами с красной канюлей. Игла (иглы) соединяются с источником О2 и проводится струйная инжекционная ИВЛ. Больному вводится ротовой воздуховод для устранения гипофарингеальной обструкции, с целью получения эффекта Вентури. Наклон и постоянное положение иглы поддерживается зажимом Кохера. Оксигенация с FiО2 100% показана при ТИТ с нарушением вентиляции. Возможна кратковременная ИВЛ с мышечными релаксантами.
Трахеотомия (коникотомия).
Трахеотомия показана при ТИТ связанной с опухолями, инородными телами трахеи больших размеров с определенной конфигурацией, способных препятствовать интубации. Данная операция должна выполняться специалистом (врачом оториноларингологом). В экстренных ситуациях, для восстановления проходимости дыхательных путей, анестезиолог-реаниматолог может самостоятельно выполнить коникотомию (в иностранной литературе зачастую данная методика носит название микротрахеостомия).
Ретроградная интубация трахеи.
Через пункционную иглу в зоне щитоперстневидной мембраны, краниально в полость рта проводят направляющий катетер или леску (в натянутом состоянии), по которым, как по «проводнику» проводят интубационную трубку. Катетер удаляется после успешного проведения интубационной трубки в трахею. Методика может быть дополнена трансларингеальной ВЧ ИВЛ. В опытных руках вся процедура занимает не более 1 минуты.
Интубация с фибробронхоскопом (ФБС).
Выполняется врачом отделения эндоскопии в экстренном или плановом порядке, при сохраненном самостоятельном дыхании (на фоне местной анестезии) или в условиях ИВЛ (на фоне выключенного сознания и применения миорелаксантов).
Бронхоскоп должен пройти через голосовую щель в трахею и по нему, как по проводнику следует низвести интубационную трубку. Процедура позволяет одновременно оценить характер повреждений тканей гортаноглотки, нанесенных при ранее неудачных попытках интубации трахеи.
