
- •Желчные камни и хирургия желчных путей
- •Оглавление
- •Предисловие к первому изданию
- •Предисловие ко второму изданию
- •Глава первая. Анатомия желчного пузыря и желчевыводящих путей
- •Желчный пузырь (cystis fellea)
- •Строение желчного пузыря
- •Пузырный проток (Ductus cysticus).
- •Желчный проток (Ductus choledochus)
- •Проток поджелудочной железы
- •29. Полусхематическое изображение расположения и соотношения сосудов и протоков в lig. Hepato-duodenale (Rio-Branco)
- •Винсловово отверстие
- •Печеночная артерия (Art. Hepatica propria)
- •Конечные ветви печеночной артерии
- •Воротная вена
- •Артерия желчного пузыря (Arteria cystica).
- •Перевязка общей печеночной артерии и ее ветвей
- •Артерии в супрадуоденальной части печеночножелчного протока
- •Артерии ретродуоденальной и панкреатической частей d. Choledochi
- •Аномалии желчных путей
- •Глава вторая желчь: некоторые химические и физиологические данные
- •Физиологические данные
- •Расширение протоков после иссечения пузыря
- •Глава третья желчные камни величина, форма и цвет камней
- •Состав желчных камней
- •1 2 И 4 — Комбинационные камни. 3 — Холестерино-пигментно-известковый камень. 5 —- Холестерино-известковый камень.
- •1, 2, 3, 4 И 5—Большие холестерино-пигментно-известковые камни
- •1, 2 И 3—Малые холестерино-пигментно-известковые камни
- •1, 2, 3, 4, 5 И 6—Различные формы холестерино-пигментно-известковых камней.
- •Причины происхождения комбинационных и других камней
- •60. Распил камня с холестер.-из-вестковыми отложениями на верхней его части, которая выдавалась в пузырь (Из сваей коллекции)
- •Теории образования желчных камней
- •Рецидивы камней
- •Могут ли камни растворяться в желчном пузыре?
- •Глава четвертая патологическая анатомия пороки развития врожденные аномалии пузыря
- •Аномалии протоков
- •Опухоли протоков
- •Злокачественные опухоли желчных путей
- •Общая водянка всех желчных путей
- •Рак пузыря
- •Воспалительные заболевания желчных путей
- •Изменения в застойном пузыре
- •Инфекция пузыря
- •Первичный приступ холецистита
- •Исходы первичного приступа
- •Первичная водянка пузыря
- •Вторичная водянка пузыря
- •Неосложненный хронический рецидивирующий холецистит
- •Осложненный хронический рецидивирующий холецистит
- •Склерозирующий холецистит
- •Обызвествление пузыря
- •Актиномикоз пузыря
- •Туберкулез пузыря
- •Эхинококк желчных путей
- •Изменения, вызываемые камнями в пузыре и желчных путях
- •Камни в пузырном протоке
- •Камни в желчном протоке
- •Камни в печеночном протоке
- •Воспалительные процессы в желчных протоках (холангит)
- •Подострый холангит (Cholangitis subacuta)
- •Острый холангит (Cholangitis acuta)
- •Гнойный холангит (Cholangitis purulenta)
- •Изменения в области пузыря и в соседних органах при холецистите (перихолецистит, перигастрит etc)
- •Перихолецистит
- •Внутренние желчные свищи
- •Наружные свищи
- •Хронический перихолецистит
- •Глава пятая этиология, симптомы и течение желчнокаменной болезни Этиология
- •Причины застоя желчи
- •Клинические симптомы при желчных камнях
- •Боли и колики
- •Тошнота и рвота
- •Желтуха, кожный зуд
- •Кровотечения
- •Лихорадка
- •Увеличение печени
- •Увеличение пузыря
- •Увеличение селезенки
- •Симптомы и течение различных форм желчно-каменной болезни Закупорка шейки пузыря или пузырного протока, водянка
- •Водянка пузыря (Hydrops ves. Felleae)
- •Гнойное скопление в пузыре (эмпиема)
- •Закупорка желчного и общего печеночного протоков
- •Острая закупорка d. Choledochi
- •Хроническая закупорка d. Choledochi
- •Закупорка d. Hepatici
- •Осложненный и неосложненный хронический холецистит
- •Холангит cholangitis
- •Перфорация желчного пузыря
- •Глава шестая диференциальная диагностика
- •Диференциальный диагноз холецистита
- •Отличие от почечной колики
- •Отличие от смещенной почки, пиэлита и гидронефроза
- •Отличие от острого аппендицита
- •Отличие от хронического аппендицита
- •Отличие от панкреатита
- •Отличие от язвы duodeni
- •Отличие от язвы желудка 2
- •Пилороспазм
- •Исследование функциональной деятельности печени
- •Дуоденальное зондирование
- •Рентгенодиагностика заболеваний желчного пузыря
- •Истощение при холелитиазе
- •Диагноз хронического гепатита и цирроза
- •Диагноз хронической закупорки ducti choledochi
- •Диагноз закупорки d. Cystici
- •Диагноз рака желчного пузыря
- •Диагноз отдельных форм холецистита
- •Тифозный холецистит
- •Глава седьмая прогноз, внутреннее лечение и показания к оперативному лечению при желчнокаменной болезни Прогноз
- •Внутреннее лечение холелитиаза
- •Профилактическое лечение
- •Борьба с инфекцией
- •Лечение минеральными водами
- •Грязелечение
- •Лечение острого приступа
- •Показания при хроническом холецистите
- •Показания при остром холецистите
- •Показания при острой закупорке желчного протока
- •Показания при хронической закупорке желчного протока
- •Противопоказания
- •Глава восьмая подготовка больных и общие хирургические приемы при операциях на желчных путях
- •Холемические и ахолические кровотечения
- •Инструменты
- •Положение больного
- •Освещение
- •Разрезы брюшной стенки
- •Спайки и сращения
- •Кровотечение при операции
- •Дренирование и тампонада раны
- •Швы на печени
- •Глава девятая специальная техника операций на желчных путях и показания к различным операциям
- •Операции на желчном пузыре Холецистэктомия
- •Эктомия от дна
- •Эктомия от шейки
- •Выжигание слизистой пузыря—Mukoklase
- •Субсерозная эктомия и обработка культи пузырного протока и ложа печени
- •Обработка культи d. Cyctici
- •Обработка ложа печени
- •Холецистостомия
- •Идеальная холецистостомия
- •Наложение соустий
- •Операции на пузырном протоке 1
- •Операции на желчном протоке
- •Супрадуоденальная холедохотомия
- •Ретродуоденальная холедохотомия
- •Мобилизация duodeni
- •Трансдуоденальная холедохотомия
- •155. Продольный разрез через duodenum, показывающий положение камня в ампулле, и поперечный разрез в кишке выше папиллы (Dоуеn).
- •Соустие между желчным протоком и кишечником — холедоходуоденостомия
- •Реконструктивные операции на печеночном и желчном протоках и пересадка их в кишку или желудок
- •Резекции печеночно-желчного протока
- •Операции на общем печоночном протоке и разветвлениях его Гепатикотомия
- •Соустия печеночного протока
- •Вскрытие внутрипеченочных ходов
- •Соустия с печеночными ходами hepatocholangio-enterostomia
- •173. Швы на протоке после введения в него т-образного дренажа (Кehr)
- •Операции при холангитах и панкреатитах
- •Операции при аневризмах печеночной артерии
- •Глава десятая послеоперационный уход и осложнения послеоперационного течения
- •Деятельность сердца
- •Пневмония
- •Острое расширение желудка
- •Вздутие кишек — метеоризм
- •Послеоперационные кровотечения
- •Перитонит
- •Перевязки
- •Уход после холецистостомии
- •Свищи после холецистостомии
- •Уход после холецистэктомии
- •Уход после вскрытия d. Hepatici или d. Choledochi
- •Свищи duodeni и жулудка
- •Питание после операций
- •Глава одиннадцатая результаты оперативного лечения желчнокаменной болезни Непосредственные результаты
- •Отдаленные результаты
- •Возвраты камней
- •Возвраты колик; резидуальные явления (Прибрам)
- •Литература
- •Анатомия описательная и топографическая
- •II. Патогенез, патологическая анатомия, клиника и хирургия желчнокаменной болезни
Операции на желчном протоке
Операции на желчном протоке—d. choledochus — предпринимаются для извлечения из него камней, для борьбы с инфекцией, гнездящейся в желчных путях, и для устранения непроходимости протока, возникающей на почве доброкачественных или злокачественных опухолей и стриктур. Для удаления камней делают вскрытие печеночного или желчного протока — hepatico- aut choledochotomiam, а для борьбы с инфекцией применяют более или менее продолжительное отведение желчи наружу через дренаж, заложенный в один из этих протоков. Дробление камней в желчном протоке— choledocho-lithotripsiam в настоящее время, насколько это мне известно, более не предпринимают, так как при этой операции, во-первых, подвергается значительной травме стенка протока, а, во-вторых, остается полная неуверенность в том, что раздробленные камни выйдут потом, все без остатка в кишку. При этой операции находят край lig. hepato-duodenalis, нащупывают находящиеся в желчном протоке камни и начинают разминать их между пальцами, стараясь превратить в порошок. Нерациональность этой операции ясна в настоящее время до очевидности, но я присутствовал много лет назад при двух подобных операциях, из которых одна длилась 21/2 часа, а другая немного меньше. Однако обе больные перенесли операцию, но был ли у них рецидив — я не знаю. Поэтому для извлечения камней в настоящее время делают супрадуоденальную, ретродуоденальную и трансдуоденальную холедохотомию, смотря по тому, в какой его части нужно вскрыть желчный проток. Трансдуоденальная операция открывает доступ через полость кишки к ампуллярной и дуоденальной части желчного протока и является довольно серьезной.
Супрадуоденальная холедохотомия
Самой же частой и более простой из этих операций является вскрытие протока в его супрадуоденальной части, так как последняя представляется анатомически наиболее доступной. Холедохо-томию делают большей частью по удалении желчного пузыря, а иногда комбинируют ее и с холецистостомией. Если пузырь настолько изменен, что не может быть и речи об его сохранении, и если несомненно, что препятствием для нормального оттока желчи являются камни в желчном протоке, то операцию удобнее начинать с эктомии. После иссечения желчного пузыря операционное поле значительно расширяется и, кроме того, получается культя пузырного протока, по которой определяется d. choledochus. Найти желчный проток можно также на основании положения его в lig. hepato-duodenale и нередко отличить его по калибру и цвету от печеночной артерии и воротной вены (см. главу 1). Если стенка протока не особенно изменена (утолщена), то находящаяся в нем желчь просвечивает и придает ему желтовато-зеленоватый цвет. Кроме того, в таких случаях (т. е. при камнях в протоке) желчный проток бывает большею частью расширенным и, во всяком случае, превосходит калибром своим артерию. При утолщенных и непросвечивающих стенках распознать проток труднее, и здесь приходится прибегать еще к ощупыванию. С этой целью в foramen Winslowii вводится указательный палец левой руки и между ним и большим пальцем той же руки или указательным правой, помещенными сверху, ощупывается край lig. hepato-duodenalis. При этом желчный проток определяется в виде плотного непульсирующего тяжа, отличающегося и от артерии и от вены. Камни, находящиеся в протоке, особенно помогают найти его местоположение. Не надо забывать, однако, что и здесь, как и при ощупывании d. cystici, за камни можно принять увеличенные и плотные лимфатические железы. Опыт хирурга имеет при этом большое значение, а кроме того камни в протоке часто смещаются при ощупывании, тогда как железки остаются на месте неподвижными. Если for. Winslowii заращено, то для ощупывания lig.hepato-duodenalis вскрывают сейчас же выше него малый сальник, вводят указательный палец правой руки in bursam omentalem и аналогичным образом ощупывают эту связку. При таком исследовании сверху, особенно хорошо ощупывается ретродуоденальная часть протока. Как только найден хотя бы один камень, фиксируют его пальцами левой руки и вскрывают над ним стенку протока. В более трудных случаях при рубцах или инфильтратах в связке ни осмотр, ни ощупывание не дают иногда возможности отыскать d. choledochus. Тогда лучше всего, следуя совету Кеhr'a, ввести зонд через культю d. cystici и по этому зонду вскрыть сначала пузырный, а потом и желчный протоки. Если же зонд через d. cysticus провести не удается, то узенькими ножницами рассекают постепенно стенку пузырного протока, пока не доходят до желчного. Наконец, в самых трудных случаях, когда невозможен и этот прием, желчный проток ищут, руководствуясь его анатомическим положением в свободном крае связки, осторожно разделяя пинцетом или черенком скальпеля инфильтрат и спайки до тех пор, пока не покажется похожий по виду на проток, тяж. При сильно развитых или инфильтрованных lig. cysto-colicum или lig. cystico-duodenale (рис. 15) приходится проникать иногда довольно глубоко в клетчатку этой связки, прежде чем обнажить duct. choledochus. Для того, чтобы отличить в таких случаях желчный проток от воротной вены, вполне допустимо сделать прокол сосуда тонкой иглой при помощи шприца Праваца и по полученной жидкости (кровь или желчь) судить, обнажен
ли проток или вена. Печеночная артерия легче отличается от протока по внешнему виду и присущей ей пульсации. При Рубцовых стенозах или облитерации желчного протока бывает обыкновенно расширен вышележащий общий печеночный проток, и тогда удобнее вскрыть сначала этот последний и пытаться уже из разреза hepatici искать просвета Choledochus. Во всяком случае приступать к вскрытию протока можно только тогда, когда с несомненностью убедились, что обнаженный тяж есть действительно желчный или печеночный проток. Вскрывают проток обыкновенно по наружной его стенке и если в нем ощупываются камни, то над одним из этих камней. Делают обычно небольшой продольный разрез, отступая около сантиметра дистально от места впадения d. cystici, и сейчас же захватывают края разреза маленькими рinсе'ами или, что лучше, предварительно проводят через стенку протока две лигатуры и вскрывают его между ними (рис. 149).
Прибрам вскрывает проток поперечным разрезом, дабы устранить возможность сужения просвета его после продольного. Я пробовал доставать камни через поперечное вскрытие холедоха, но особых удобств от этого не видал (рис. 149). При разрезе стенки протока почти всегда получается некоторое кровотечение из одевающей его венозной сети и артериальных веточек. В редких случаях впереди над супрадуоденальной частью протока может попасться ствол пузырной или ветви печеночной и гастродуоденальной артерий. Иногда в промежутке между желчным протоком и воротной веной на поверхность выходит и общая печеночная артерия. Для того, чтобы избежать нежелательного ранения этих артериальных стволов, надо вскрывать желчный проток всегда по наружной стенке его. Вообще все сколько-нибудь значительные добавочные и аномальные сосуды идут почти исключительно по передней поверхности протока (рис. 50 и 51). Разрез протока никогда не следует доводить до самого края duodeni, так как в противном случае можно поранить перекрещивающие проток обыкновенно спереди art. et. ven. pancreatico-duoden. superior, dextr. (рис. 53 и, 54).
При вскрытии желчного протока из него всегда вытекает некоторое количество желчи, которая улавливается предварительно подложенным, к месту разреза комком марли.

Рис. 149. Супрадуоденальная холедохотомия. Холедох взят на шелковые лигатуры.
При очень растянутом желчном протоке лучше опорожнить его предварительно, при помощи прокола, шприцом или аппаратом Potain. После вскрытия протока, когда вытекло его содержимое, удаляют загрязненные комки марли, закладывают на дно раны свежие салфетки и приступают к исследованию протока. Если проток значительно расширен, то его исследуют, вводя палец поочередно в направлении к печени и к duodenum. Пальцем, лучше чем каким бы то ни было инструментом, можно определить присутствие камней в протоке и извлечь их. Если же пальца ввести нельзя, то исследуют проток кривым корнцангом или специальными экстракторами (рис 114) и ими же извлекают ощупываемые камни. Однако никакие инструменты не позволяют с уверенностью исключить камни, которые даже во время исследования могут ускользнуть в разветления печеночного протока или скрыться в складках слизистой оболочки. Камни часта, попадают в начальные ветви печеночного протока по вине самого оператора. Определив осторожным ощупыванием снаружи множественные камни в печеночно-желчном протоке, лучше начать операцию со вскрытия и удаления камней, а не с эктомии. Затем никто, кроме оператора, не должен ощупывать камней в протоках, ибо при всяком лишнем исследовании является и лишний шанс протолкнуть камни кверху. Наконец, в момент вскрытия протока следует, если возможно, прижать пальцем левой руки печеночный проток у hylus'a и извлекать камни сначала из печеночного, а потом уже из желчного протока. Обязательным при каждой холедохотомии является исследование проходимости папиллы. Для этого через разрез d. choledochi вводят в просвет его круглый или гибкий головчатый металлический зонд1 (Таким зондом (рис. 115) особенно хорошо определяются при обратном выведении его камни и стриктуры.) и стараются провести его в duodenum. Если зонд проходит в кишку, не ощущая по пути, препятствия, можно считать операцию благополучно законченной; если же зонд в кишку не проходит, приходится выяснять причину препятствия путем ощупывания и осмотра ретродуоденальной части протока, ибо операцию холедохотомии нельзя считать законченной до тех пор, пока не удастся восстановить проходимость желчного протока или при невозможности этого — создать обходный путь для оттока желчи путем образования соустия. Для зондирования папиллы применяют также маточный зонд, металлические бужи или маточные расширители Гегара №№ 15—20 по шкале Сharriere'a. Сначала зондируют кверху d. hepaticus и, если находят там камни, извлекают их Косher'овской ложечкой, потом зондируют книзу к папилле и убеждаются в ее проходимости. Для этой цели обхватывают пальцами левой руки duodenum, поскольку она мобилизована, и этим дают устойчивость кишке для зондирования. Зондом, введенным через разрез холедоха, стараются при малом насилии преодолеть сопротивление папиллы. В проходимости папиллы можно быть уверенным только тогда, когда зонд свободно и глубоко начинает проходить в кишку, где его можно увидать или ощупать через стенку duodeni (рис. 150). При уплотнениях головки pancreatis и перидуоденальных уплотнениях надо рекомендовать особую осторожность в манипуляциях и применение тонкого зонда или водяную пробу на проходимость папиллы — Spritzversuch. Если нужно расширить папиллу, то бужируют ее постепенно увеличивающимися номерами бужей и останавливаются на №№ 20—26. При наличии препятствия в виде камней, последние, как я говорил уже выше, должны быть извлечены во всяком случае. Когда нельзя извлечь все камни через разрез, сделанный в супрадуоденальной части протока, то вскрывают еще ретродуоденальную или ампуллярную часть протока, если не удается вытолкнуть из них камни в часть супрадуоденальную. Для выталкивания камней из ретродуоденальной части желчного протока или камней из пузырного протока, Кеhr предлагает следующий прием: хирург становится спиной к операционному столу, вводит свою левую руку в полость брюшины и указательным пальцем, введенным в Винсловово отверстие или подведенным к протоку, старается освободить камень и протолкнуть его в вышележащую часть d.choledochi.
Удаление камней из холедоха, особенно из нижнего его отдела, представляет иногда огромные трудности. Камни протоков по своей форме и структуре вполне похожи на камни желчного пузыря, ибо в огромном большинстве случаев они попадают в протоки из пузыря. После более длительного пребывания в протоке камни только несколько видоизменяются, так напр., многогранные и фасеточные камни превращаются в холедохе в круглые или овальные, благодаря отложению на них вторичных осадков пигмента и солей. Нередко камни холедоха имеют замазкоподобную конситенцию и представляют по форме, как бы слепок с нижней части холедоха. Особенного внимания достойны маленькие камешки, которые в большинстве являются или осколками большего распавшегося камня или множественными камнями часто одной и той же генерации пузырных камней.
Эти маленькие камни встречаются десятками и чаще всего вызывают острую закупорку папиллы. Из внутрипеченочных камней хирургическому вмешательству могут быть доступными только те, которые сидят в начальных ветвях печеночного протока. Остальные конкременты, как-то: множественные камни, печеночный песок и замазкоподобные массы, выполняющие внутрипеченочные ходы до мельчайших разветвлений их, операции не подлежат. Это ясно из исследования препаратов печени, получаемых при аутопсиях. В большинстве случаев при камнях в холедохе этот проток расширен, иногда до ширины указательного пальца, и стенки его утолщены.
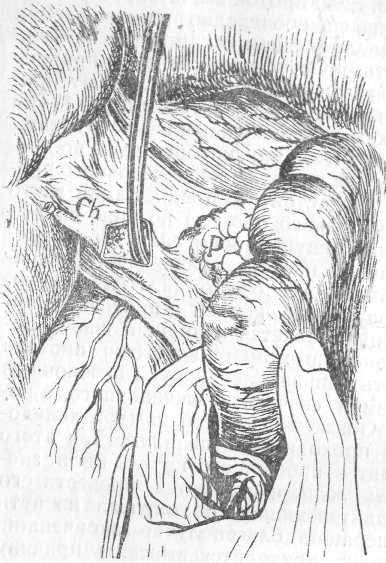
Рис. 150. Исследование на мобилизованный duodenum холедоха. На рис. видно разрез choledochus. Буж, введенный через разрез, проведен через папиллу и просвечивает через стенку duodenum.
Ch— холедох. Р—Pancreas.
Это расширение холедоха не зависит, однако, от размеров камня, и потому камни в холедохе очень часто подвижны и легко извлекаются через разрез в его супрадуоденальной части при помощи тонких корнцангов, тупых ложечек или гибких головчатых зондов. Об этом надо помнить оператору и принимать меры, чтобы камни не ускользнули во время операции кверху в расширенный печеночный проток или его начальные ветви. Одиночные камни нередко лежат в ампулле и их бывает иногда трудно ощупать зондом, особенно, если конец исследующего инструмента идет не в направлении к папилле (рис. 150а).
При большом насилии во время такого зондирования можно перфорировать холедох и выйти зондом в полость duodeni над камнем. Легко ошибиться в ощущении передаваемом от зонда, если камень замазкообразной конситенции. Уплотнения, ощупываемые по тракту холедоха, особенно в ампуллярной части его, могут быть и лимфатическими железами и уплотненными участками в головке pancreatis и по твердости своей симулировать камень. Неподвижность такого уплотнения не помогает диагнозу, ибо ущемленные камни тоже неподвижны. В таких случаях следует прибегать к уролам в уплотнение тонкой иглой, которой можно проколоть его, если это не камень.
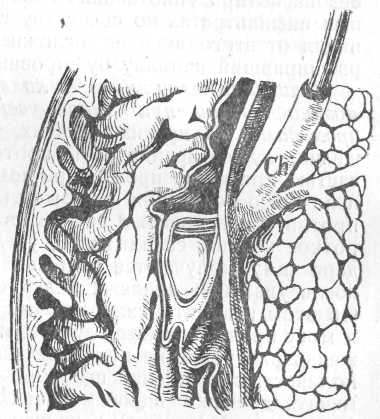
Рис. 150а. Положение зонда при неправильном его ходе. Конец зонда лежит над камнем.
Ch — холедох.
Прежде чем приступить к ретро- или трансдуоденальной холедохотомии, следует всегда пытаться удалить камень при помощи холедохотоми супрадуоденальной.
Кроме выше упомянутого приема Кэра—ощупывать и удалять камни холедоха можно еще сделать это выжиманием их из протока по направлению к разрезу в нем, охватив камень большим и указательным пальцами; при этом можно, конечно, иногда и раздавить камень. Наконец, выскабливание камня тупыми ложечками с выспринцовыванием обломков его является тоже хорошим приемом для удаления крошковатых и замазкоподобных камней.
После удаления из холедоха камня (камней) проверка свободной проходимости папиллы обязательна, после чего многие заканчивают операцию расширением папиллы бужами. Расширение папиллы не безопасно при уплотнениях головки pancreatis и ретродуоденальных инфильтратах по соседству с ампуллой. В других случаях я не видал от этого никаких осложнений, равно как и Вальцель, расширявший папиллу бужированием больше чем в 200 случаях.
Зашивать наглухо разрез холедоха, а затем и брюшную полость можно только при полной уверенности, что папилла свободно проходима. В других случаях, особенно при инфицированной желчи, лучше дренировать проток наружу. Я и теперь большею частью дренирую проток при помощи Т-образного дренажа Кэра и не имею основания отказываться от него. Главное возражение против этого дренажа состоит в том, что при извлечении его короткое колено, складываясь, увеличивает диаметр дренажа, благодаря чему получаются надрывы или разрывы стенки холедоха и после удаления дренажа долго еще остающиеся желчные свищи. Об этом говорит, между прочим, и Вальцель. Но это не верно: я могу привести много случаев, где после удаления дренажа Кэра желчь или вовсе не показывалась из раны или выходила в малых количествах в течение maximum 2—3 суток. Для этого надо применять дренажи вдвое меньшего калибра, чем просвет протока (в среднем №№ 15—16), из свежего материала и удалять их через-21/2—3 недели. Желательно ставить всегда новый не бывший в употреблении дренаж, ибо может иногда отклеиться поперечная часть дренажа и остаться в холедохе. У меня в 1930 году был такой (вообще один) случай, и с тех пор я обвязываю короткое колено дренажа еще шелковой нитью, которую вывожу наружу вместе с длинным концом его. Между тем, положительные стороны Т-образного дренажа, по-моему мнению, велики; прежде всего, при умении, этот дренаж можно фиксировать в протоке очень плотно и так, что мимо него не будет попадать в брюшную полость ни одна капля желчи, 2) его не надо фиксировать швом к стенке протока и 3) можно уже на другой день после операции начинать направлять желчь в кишечник, зажимая по временам длинное колено дренажа. Действие этого дренажа во всяком случае лучше, чем все кустарные замены его дренажом с прорезанными на конце его друг против друга отверстиями, или катетром с прорезанной против глазка дырочкой (Вальцель). Швы на нормальной стенке холедоха, даже есле они перитонизированы, могут допустить просачивание желчи через уколы от них и возникновение желчного перитонита; при утолщенной стенке холедоха такое осложение маловероятно.
Вальцель суммирует показания ко вскрытию холедоха в следущем порядке:
1. Надо вскрывать всякий значительно расширенный холедох даже тогда, если в нем не прощупываются камни и в анамнезе не имеется указаний на бывавшие закупорки его.
2. При имевшейся по анамнезу желтухе нужно делать вскрытие и исследование даже нерасширенного и несодержащего камней холедоха.
3. При остром холецистите надо обнажать и вскрывать холедох, есле в желчном пузыре находят много камней или осколков распавшегося камня, а не одиночный радиарный холестериновый камень.
4. При отсутствии пальпаторно камней в протоке и расширении его все же надо вскрывать холедох при наличии в пузыре очень маленьких камней, песка и слизи и гнойного характера содержимого последнего.
5. Холедохотомию следует делать: 1) при холангиоите (субсерозных печеночных гнойниках),—2) при остром панкреаснекрозе или хроническом панкреатите, 3) при паразитах в желчных путях (эхинококк, аскариды).
В общем я согласен с показаниями Вальцеля, но считаю, что показание под пп. 2 и 3 требуют некоторого уточнения. К п. 2 нужно заметить, что однократная и скоропреходящая желтуха в анамнезе не должна служить показанием ко вскрытию холедоха, ибо она могла быть чисто воспалительного происхождения. По-моему, только длительная и полная, судя по анамнезу, желтуха дает право при прочих условиях указанных в п. 2, на вскрытие и исследование холедоха. Показание п. 3 должно относиться не только к острому холециститу, но и хроническому, ибо, по-моему, суть дела лежит не столько в форме воспаления пузыря, сколько в наличии в нем многих маленьких камней. Поэтому я формулировал бы п. 3 так: наличие в желчном пузыре множественных маленьких камней дает повод к холедохотомии.
