
Vnutrennie_bolezni_6-e_izd_Makolkin
.pdfнейрогуморальной регуляции сердца (преобладание адренергических влияний). Стойкие изменения ЭКГ объясняются развивающейся со временем миокардиодистрофией. Учитывая, что изменения зубца Т наблюдают при многих органических заболеваниях сердца, необходимо провести ряд функциональных тестов, позволяющих понять природу этих изменений.
-Проба с дозированной физической нагрузкой (велоэргометрия) обнаруживает реверсию негативного зубца Т при отсутствии признаков ишемии миокарда (горизонтальная или косонисходящая депрессия сегмента ST величиной 1 мм и более), что позволяет исключить ИБС. При проведении этой пробы выявляют характерный для НЦД признак - снижение толерантности к физической нагрузке. Больной НЦД в состоянии выполнить значительно меньшую нагрузку, чем здоровый человек того же пола и возраста. Толерантность к физической нагрузке определяет тяжесть течения болезни.
-Для дифференциации природы измененного зубца Т проводят лекарственные тесты - калиевый и с бета-адреноблокаторами. После приема 6 г хлорида калия или 60-80 мг пропранолола регистрируют ЭКГ через 40 мин и 1,2 ч. При НЦД зубец Т становится положительным, в случаях же органического поражения сердца (миокардит, гипертрофия миокарда, ИБС), обусловливающего негативный зубец Т, положительной динамики не наблюдается.
-Показательны при НЦД физиологические пробы с гипервентиляцией и ортостатическая. При регистрации после гипервентиляции (серия форсированных быстрых вдохов и выдохов в течение 30-45 с) или сразу после 10-15-минутного пребывания обследуемого в вертикальном положении у больных с НЦД на ранее не измененной ЭКГ появляются негативные зубцы Т, быстро становящиеся позитивными. При органических заболеваниях сердца пробы с гипервентиляцией и ортостатическим положением отрицательные.
•При регистрации ФКГ появляется дополнительный тон в систоле, а также нерезко выраженный систолический шум. Эти изменения могут зависеть от наблюдающегося нередко при НЦД пролапса створки митрального клапана в полость левого предсердия - в связи с нарушением тонуса сосочковой мышцы (вследствие измененной регуляции координированного сокращения различных отделов сердца). На ФКГ отсутствуют признаки того или иного порока сердца, что учитывают при проведении дифференциальной диагностики.
•При ЭхоКГ необходимо исключить клапанный порок сердца. При наличии пролапса митрального клапана на эхокардиограмме определяются характерные признаки последнего (у больных НЦД пролапс обнаруживается в 17-20% случаев), точно так же нередко выявляют дополнительные хорды в полости левого желудочка. Не все лабораторно-инструментальные исследования обязательны для постановки диагноза НЦД, но их данные помогают понять патогенез отдельных проявлений болезни.
•Исследование функции внешнего дыхания обнаруживает увеличение минутного объема дыхания, снижение жизненной емкости легких; форсированная жизненная емкость также снижается. Признаки бронхиальной обструкции не обнаруживаются. У больных НЦД отмечается пониженное усвоение кислорода, что объясняет сниженную толерантность к физической нагрузке.
•Исследование функции симпатико-адреналовой системы выявляет повышение ее активности: в ответ на физическую нагрузку неадекватно повышается уровень
301
адреналина, норадреналина, их предшественников и метаболитов. Эти нарушения обусловливают также неадекватное увеличение содержания молочной кислоты в периферической крови. Подобные изменения метаболизма углеводов хорошо объясняют снижение физической работоспособности больных НЦД.
•При исследовании параметров центральной гемодинамики различными методами
(с помощью радиоизотопов, ЭхоКГ) обнаруживают гиперкинетическое состояние кровообращения: увеличение минутного объема сердца в сочетании с умеренным понижением периферического сосудистого сопротивления. Могут регистрироваться неизмененные параметры гемодинамики, однако при проведении исследования после дозированной физической нагрузки также наблюдается неадекватный прирост минутного объема (гиперкинетический тип реакции аппарата кровообращения на нагрузку).
•При исследовании психического статуса можно выявить признаки депрессии, выраженной в различной степени.
Течение
Тяжесть течения НЦД определяется комплексом различных параметров: выраженность тахикардии, частота вегетативно-сосудистых кризов, болевой синдром, толерантность к физической нагрузке.
•Легкое течение: сохраненная трудоспособность, незначительное снижение толерантности к физической нагрузке (по данным велоэргометрического исследования), умеренно выраженный болевой синдром, возникающий только после значительных психоэмоциональных и физических нагрузок, отсутствие вегетативно-сосудистых пароксизмов; неадекватная тахикардия развивается в ответ на эмоции и физические нагрузки; респираторные нарушения выражены слабо или отсутствуют. ЭКГ изменена незначительно. Потребности в лекарственной терапии обычно нет.
•Среднетяжелое течение: длительно существуют множественные симптомы, снижена или временно утрачена трудоспособность, существует необходимость проведения лекарственной терапии. Болевой синдром обычно стойкий, возможны вегетативнососудистые пароксизмы. Тахикардия возникает спонтанно, достигая 100-120 в минуту. Физическая работоспособность (по данным велоэргометрического исследования) снижена более чем на 50%.
•Тяжелое течение характеризуется стойкостью множественных проявлений болезни. Выражены болевой синдром, респираторные нарушения, частые вегетативно-сосудистые кризы. Резко снижена физическая работоспособность; трудоспособность резко снижена или утрачена.
Диагностика
Распознавание болезни основывается:
•на выявлении симптомов, достаточно часто встречающихся при данном заболевании;
•исключении заболеваний, имеющих сходную симптоматику. При постановке диагноза НЦД учитывают следующее:
302
•множественность и полиморфность жалоб больного, преимущественно касающихся сердечно-сосудистых нарушений;
•длительный анамнез, указывающий на волнообразное течение болезни, усиление всей симптоматики во время обострения;
•доброкачественность течения (сердечная недостаточность и кардиомегалия не развиваются);
•диссоциацию между данными первого и второго этапа диагностического поиска (при многочисленных жалобах больного его непосредственное обследование позволяет обнаружить небольшое количество неспецифических симптомов).
Учитывая, что симптоматика НЦД напоминает многие заболевания, выделяют
исключающие диагноз НЦД признаки:
•увеличение сердца;
•диастолические шумы;
•ЭКГ-признаки крупноочаговых изменений:
-блокада левой ножки предсердно-желудочкового пучка или блокада правой ножки, развившаяся в период заболевания;
-предсердно-желудочковая блокада II-III степени;
-ЖПТ;
-постоянная МА;
-горизонтальная или нисходящая депрессия сегмента ST на 2 мм и более, возникающая при велоэргометрическом исследовании или в момент приступа болей в области сердца либо за грудиной;
•острофазовые показатели и показатели изменений иммунологической реактивности, если они не связаны с какими-либо сопутствующими заболеваниями;
•застойная сердечная недостаточность.
Дифференциальная диагностика
Дифференцируют НЦД от целого ряда заболеваний.
•ИБС исключают, если жалобы больных и результаты инструментального исследования не характерны для данной патологии. Так, при ИБС типичные сжимающие загрудинные боли появляются во время физической нагрузки, купируются нитроглицерином, а при проведении велоэргометрической пробы или теста частой предсердной стимуляции отмечают типичную ишемическую депрессию сегмента ST.
•Неспецифический (инфекционно-аллергический) миокардит исключают при отсутствии характерных для этого заболевания признаков (увеличение размеров сердца,
303
признаки снижения сократительной функции миокарда, нарушения ритма и проводимости, неспецифические изменения зубца Т). Кроме того, для миокардита не характерны вегетативно-сосудистые кризы, а также полиморфизм симптомов.
•ОРЛ и ревматические пороки исключают при отсутствии прямых признаков порока (выявляют с помощью аускультации и ЭхоКГ). При НЦД отсутствуют острофазовые показатели, показатели нарушений иммунной реактивности, суставной синдром, присущие активной фазе ревматизма.
•Кардиомиопатии (без заметной кардиомегалии и застойной сердечной недостаточности) исключают после проведения ЭхоКГ.
Формулировка развернутого клинического диагноза учитывает рубрики, указанные в рабочей классификации НЦД:
•этиологическая форма заболевания (если это возможно выявить);
•ведущие клинические синдромы;
•тяжесть течения.
Лечение
Все лечебные мероприятия при НЦД предусматривают:
•воздействие на этиологические факторы;
•воздействие на звенья патогенеза;
•общеукрепляющие мероприятия;
•воздействие на этиологические факторы:
-учитывая, что в развитии НЦД играют роль многочисленные факторы внешней среды, следует стремиться к нормализации образа жизни и исключению влияния на организм патогенных факторов. При легких формах заболевания это дает хороший эффект;
-определенное значение имеет ятрогения: категорические врачебные заключения о наличии у больных тех или иных заболеваний (например, ИБС, миокардита, порока сердца и пр.) способствуют закреплению симптоматики. Больной перестает верить в выздоровление, посещает разных врачей, подвергается многочисленным обследованиям;
-проведение рациональной психотерапии имеет существенное значение в осознании больным существа болезни, в убеждении благоприятного исхода ее;
• воздействие на звенья патогенеза:
- нормализация корково-гипоталамических и гипоталамо-висцеральных взаимосвязей:
первая задача решается с помощью индивидуально подобранной терапии, включающей седативные, транквилизирующие препараты, а также небольшие дозы антидепрессантов. Такой подбор целесообразно проводить терапевту и психоневрологу. При легких формах
304
болезни лечение дает стойкий положительный эффект; - снижение активности симпатикоадреналовой системы и уменьшение клинических эффектов гиперкатехоламинемии:
активность симпатико-адреналовой системы снижают назначением бетаадреноблокаторов: метопролола, бетаксолола, бисопролола. Эти средства особенно эффективны при вегетативно-сосудистых кризах симпатико-адреналового типа, а также при болевом синдроме и проявлениях гиперкинетического состояния кровообращения. Ликвидируются тахикардия, неприятные ощущения в области сердца; повышенное АД нормализуется. Под влиянием бета-адреноблокаторов существенно повышается толерантность к физической нагрузке. Эти препараты нормализуют и ряд обменных сдвигов, имеющих значение в патогенезе болезни и происхождении ряда симптомов: при физической нагрузке не происходит неадекватного повышения содержания молочной кислоты в крови, чрезмерного возрастания минутного объема сердца, не возникает выраженной тахикардии при пробе с гипервентиляцией. Дозу бета-адреноблокатора подбирают индивидуально, с учетом чувствительности к препарату. В периоды улучшения состояния препарат может быть отменен или существенно уменьшают дозу;
кроме бета-адреноблокаторов можно назначать верапамил в общепринятых дозах (40120 мг/сут). Имеется опыт благоприятного действия симпатолитиков центрального действия - стимуляторов 1-имидазо- линовых рецепторов (рилменидин в дозе 0,5-1 мг/сут);
при наличии на ЭКГ-признаков нарушения реполяризации (изменение сегмента ST и зубца Т) можно использовать препараты, улучшающие метаболические процессы (триметазидин);
•общеукрепляющие мероприятия. Из мероприятий общего порядка проводят занятия ЛФК; необходимы правильное трудоустройство, оздоровление образа жизни, в том числе запрещение курения и приема алкоголя. Хороший эффект дает иглорефлексотерапия;
•у части пациентов существенную помощь оказывает назначение антидепрессантов
(тианептин).
Прогноз
При НЦД прогноз благоприятный: не развиваются кардиомегалия, сердечная недостаточность или опасные для жизни нарушения ритма и проводимости. НЦД не рассматривают как преморбидное состояние ИБС или ГБ. Больные трудоспособны, и лишь во время обострения трудоспособность может снижаться или временно утрачиваться.
Профилактика
Препятствуют развитию НЦД здоровый образ жизни с достаточными физическими нагрузками, правильное воспитание в семье, борьба с очаговой инфекцией, у женщин - регулирование гормональных нарушений в период климакса.
Необходимо избегать чрезмерных психоэмоциональных перегрузок, запрещаются курение и прием алкоголя.
305

ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ
Гипертоническая болезнь (ГБ), называемая также эссенциальной гипертензией, - заболевание, характеризующееся уровнем АД >140/90 мм рт.ст., что обусловлено суммой генетических и внешних факторов и не связано с какимилибо самостоятельными поражениями органов и систем (так называемые вторичные гипертензии, при которых АГ выступает одним из проявлений болезни). В основе ГБ лежит срыв нормальной неврогенной и (или) гуморальной регуляции сосудистого тонуса с постепенным формированием органических изменений сердца и сосудистого русла.
ГБ, в отличие от вторичных (симптоматических) гипертензий, характеризуется длительным течением, непостоянством величины АД, стадийностью развития, хорошим эффектом гипотензивной терапии.
ГБ - одно из наиболее распространенных заболеваний сердечнососудистой системы. ГБ страдают в мире 22,9% в развивающихся странах и 37,3% - в развитых. В России лиц с повышенным АД среди женщин - 40,4%, среди мужчин - 37,2%. С возрастом распространенность увеличивается и достигает 50-65% у лиц старше 65 лет. До 50-летнего возраста ГБ чаще бывает у мужчин, после 50 лет - у женщин. Вторичные гипертензии составляют 5-10% всех случаев АГ.
Классификация
Согласно рекомендациям ЕОГ/ВНОК (2003) в настоящее время приняты следующие нормативы АД у здоровых лиц (табл. 2-6).
Таблица 2-6. Величины АД у здоровых лиц
ГБ, согласно рекомендациям экспертов ВОЗ (1978), разделяется на 3 стадии (в основу классификации положены наличие и выраженность поражения внутренних органов):
•I стадия - отсутствуют объективные признаки поражения внутренних органов (так называемых органов-мишеней), имеется лишь повышение АД.
•II стадия - имеется, по крайней мере, один из следующих признаков поражения органов-мишеней:
-гипертрофия левого желудочка (подтвержденная данными рентгенографии, ЭКГ, ЭхоКГ);
-распространенное и локализованное сужение артерий (в частности, артерий глазного дна);
-протеинурия и (или) незначительное повышение концентрации креатинина в плазме крови (106,08-176,8 мкмоль/л при норме 44115 мкмоль/л);
306
- ультразвуковое или радиологическое подтверждение наличия атеросклеротических бляшек (сонные артерии, аорта, подвздошные и бедренные артерии).
• III стадия - наличие комплекса признаков поражения органов-мишеней:
-сердце - стенокардия, ИМ, сердечная недостаточность;
-мозг - преходящее нарушение мозгового кровообращения, энцефалопатия, мозговой инсульт;
-глазное дно - кровоизлияние в сетчатку и экссудаты с отеком диска зрительного нерва
ибез него;
-почки - повышение концентрация креатинина в плазме, хроническая почечная недостаточность;
-сосуды - расслоение аневризмы, окклюзионное поражение артерий. Эта классификация, широко распространенная в России, удачно дополняется данными другой классификации, предложенной в 2003 г. (ЕОГ/ВНОК) и основанной на учете степени повышения АД, что оказалось весьма удобным при проведении популяционных исследований, а также при определении степени риска развития сердечно-сосудистых осложнений у конкретного больного (особенно если повышение АД было выявлено впервые) (табл. 2-7).
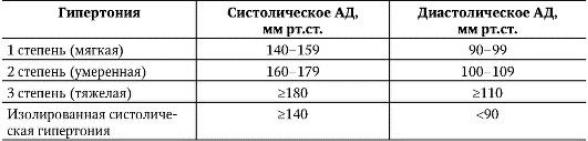
Таблица 2-7. Классификация степени повышения АД
По характеру прогрессирования симптомов, степени поражения органов, стабильности АГ и эффективности лечения выделяют:
•доброкачественную ГБ - медленно прогрессирующую (наиболее частый вариант);
•злокачественную ГБ - систолическое АД >220 мм рт.ст. и диастолическое АД >130 мм рт.ст. в сочетании с быстро развивающимися поражениями органов-мишеней (в частности, с нейроретинопатией); этот вариант встречается в настоящее время редко.
Существует также понятие «обезглавленная АГ», когда систолическое АД =<140 мм рт.ст., а диастолическое АД >=100 мм рт.ст., а также «изолированная систолическая АГ», когда систолическое АД >140 мм и диастолическое АД <90 мм рт.ст. (эта форма чаще встречается у лиц пожилого возраста).
Если ГБ протекает с частыми резкими подъемами АД, то говорят о «ГБ кризового течения».
307
Этиология
Причины развития ГБ все еще неясны. Среди факторов, способствующих развитию заболевания, выделяют следующие:
•наследственно-конституциональные особенности (возможно, связанные с патологией клеточных мембран);
•нервно-психическую травматизацию (острую или хроническую) - эмоциональный стресс;
•профессиональные вредности (шум, постоянное напряжение зрения, внимания);
•особенности питания (перегрузка поваренной солью, дефицит кальция);
•возрастная перестройка диэнцефально-гипоталамических структур мозга (в период климакса);
•травмы черепа;
•интоксикации (алкоголь, курение);
•нарушение жирового обмена (избыточную массу тела).
В возникновении ГБ велика роль отягощенной наследственности. На ее фоне перечисленные факторы в различных сочетаниях или в отдельности могут играть этиологическую роль.
Патогенез
Как известно, уровень АД определяется соотношением сердечного выброса крови и периферического сосудистого сопротивления. Повышение АД может быть следствием:
•роста периферического сопротивления, обусловленного спазмом периферических сосудов;
•увеличения минутного объема сердца вследствие интенсификации его работы или возрастания внутрисосудистого объема жидкости (обусловленного задержкой натрия в организме);
•сочетания увеличенного минутного объема и повышения периферического сопротивления.
В нормальных условиях рост минутного объема сочетается со снижением периферического сопротивления, в результате чего АД не повышается.
Таким образом, регуляция АД определяется оптимальным соотношением прессорной и депрессорной систем организма.
• К прессорной системе относят:
- симпатико-адреналовую (САС);
308
-РААС;
-систему антидиуретического гормона (вазопрессин);
-систему простагландина F2a и циклических нуклеотидов;
-эндотелин-1.
• Депрессорная система включает:
-аортокаротидную зону (рефлексы с которой ведут к снижению АД);
-систему депрессорных простагландинов;
-калликреин-кининовую систему (в частности, брадикинин);
-предсердные натрийуретические пептиды;
-эндотелийзависимый релаксирующий фактор (прежде всего оксид азота).
При ГБ имеется рассогласование прессорной и депрессорной систем в виде различных сочетаний повышения активности прессорной и снижения активности депрессорной систем (рис. 2-10).
309

Рис. 2-10. Схематическое изображение патогенеза гипертонической болезни
По не вполне ясным причинам у больных ГБ повышается прессорная активность гипоталамо-гипофизарной зоны, что ведет к гиперпродукции катехоламинов (повышенная активность симпатико-адреналовой системы), о чем свидетельствует повышение суточной экскреции с мочой норадреналина, что еще в большей степени возрастает в условиях физического и эмоционального стресса. Результатом активации симпатико-адреналовой системы являются следующие изменения, обусловливающие рост АД:
310
