
Lebedenko_I_Yu_Ortopedicheskaya_Stomatologia_201
.pdfРасхождение зубов с нарушением межзубных контактных пунктов считается ранним признаком пародонтоза. При первичной травматической окклюзии
может иметь место губный наклон лишь отдельных резцов. Дифференциальная диагностика, например, может основываться на выявлении деформаций окклюзионной поверхности зубных рядов и их связи с клиническими проявлениями заболевания пародонта (закон диагонали Тилмана). При первичной травматической окклюзии чаще имеет место погружение зубов в лунки, причем погружению в основном подвергаются зубы, удерживающие межальвеолярное расстояние. Чаще всего ими бывают премоляры при отсутствии боковых зубов или глубокой резцовой окклюзии. Погружение зубов в альвеолярную кость челюсти является клиническим признаком, характерным только для первичной травматической окклюзии.
Не менее важным признаком первичной травматической окклюзии является степень подвижности зубов в разных направлениях. Зубы, испытывающие повышенную функциональную нагрузку, обнаруживают большую подвижность в направлении, совпадающем с направлением действующей силы. Интересно, что при первичной травматической окклюзии можно видеть зубы, имеющие резко выраженную вертикальную подвижность, в то время как подвижность в горизонтальном направлении или совсем отсутствует, или выражена незначительно. Такая особенность проявления патологической подвижности зубов при функциональной перегрузке связана с характером окклюзионных соотношений зубов, находящихся в состоянии чрезмерного функционального напряжения. Несовпадение направления действующей силы с длинной осью зуба является причиной преобладания его подвижности в одном каком-либо горизонтальном направлении. В том случае если функциональная перегрузка совпадает с направлением длинной оси зуба, начинает преобладать вертикальная патологическая подвижность.
При пародонтозе подвижность зубов часто выражена в одинаковой степени в разных направлениях, а вертикальная подвижность проявляется только при патологической подвижности третьей степени, т.е. при далеко зашедшей дистрофии пародонта этих зубов. Если при пародонтозе вертикальная подвижность зубов свидетельствует о далеко зашедших и в большинстве своем необратимых изменениях пародонта, то при первичной травматической окклюзии появление патологической подвижности в вертикальном направлении еще не является признаком столь губительной дистрофии пародонта перегруженного зуба.
Особое значение в дифференциальной диагностике имеют данные рентгенографии, на основании которых при пародонтозе выявляют горизонтальную или вертикальную атрофию альвеолярной кости системного характера, а при первичной травматической окклюзии - очаговое поражение опорного аппарата зубов.
Таким образом, дифференциальная диагностика при травматическом синдроме в одних случаях может быть простой, а в других, наоборот, очень сложной. Она основывается на тщательном изучении анамнеза, окклюзионных взаимоотношений зубных рядов, выявлении деформаций зубных рядов или врожденных аномалий развития зубочелюстной системы. При проведении дифференциальной диагностики следует помнить, что для пародонтоза характерна распространенность процесса, а для первичного травматического синдрома, наоборот, - очаговость. В большинстве своем эту разницу удается подметить путем тщательного анализа рентгенограмм. При этом следует интересоваться
не только степенью выраженности атрофии, ее локализацией, но и характером структур альвеолярного отростка, выявляемых рентгенологически.
В клинике нередко приходится наблюдать заболевания пародонта, которые представляют собой сочетание первичной и вторичной травматических окклю-зий. В этом случае знание дифференциальной диагностики обоих видов заболевания пародонта позволяет правильно оценить сложную клиническую картину, правильно планировать терапию и оценить ее результаты, поскольку при генерализованных заболеваниях, возникших на фоне измененной реактивности организма, исходы лечения будут иными, чем при первичной травматической окклюзии.
При ортопедическом лечении первичной травматической окклюзии необходимо выполнить основное требование, а именно - уменьшить функциональную нагрузку на оставшиеся зубы. В зависимости от характера клинической картины у отдельных пациентов бывает достаточно лишь одного протезирования, у других - протезированию должны предшествовать устранение деформаций окклюзионной поверхности зубных рядов, лечение аномалий зубочелюстной системы и шинирование.
Первое решение вопроса возможно лишь для компенсированных форм функциональной перегрузки. Протезирование в этом случае позволяет предупредить развитие первичного травматического синдрома, иначе говоря, локализованного или очагового поражения пародонта.
При любом решении вопроса необходимо создать скользящую окклюзию с множественными контактами зубов в центральной окклюзии.
Функциональная недостаточность пародонта
При пародонтите снижена чувствительность тканей пародонта к действию раздражителей, отмечаются и извращения реакций. Вследствие этого, а также снижения компенсаторной реакции уменьшается резерв выносливости к функциональным нагрузкам. При непораженном пародонте величина этого резерва определяется разницей между физиологическими порогами чувствительности пародонта к жевательному давлению и давлению, развивающемуся при дроблении пищи.
•При пародонтите нарушены гистофункциональные взаимоотношения зуба с окружающими тканями. Деструкция тканей пародонта приводит к уменьшению площади связочного аппарата и стенок альвеол, изменению топографии зон сжатия и растяжения под нагрузкой, повышению удельного давления на ткани, изменению характера деформации волокон и костной ткани.
•Функция жевания является дополнительным фактором воздействия внешней среды на ткани пародонта.
•Между функцией жевания и кровообращением в тканях пародонта существует тесная связь.
•Изменение функции жевания обусловливает нарушения гистофункцио-нальных взаимоотношений в системе "зуб-пародонт", проявляющихся в первую очередь нарушением кровообращения за счет изменения тонуса сосудов, развития реактивной, а впоследствии застойной гиперемии.
•Под терминами "травма", "перегрузка" пародонта, так же как и "травматическая окклюзия" следует, понимать такое изменение функции жевания, когда зуб или группа зубов подвергаются учащенному, растянутому во времени, однотипному воздействию жевательного давления, обусловливающему извращение сосудистых реакций.
•Разрушающее действие неизмененной функции жевания может проявляться на фоне развивающегося под влиянием различных этиологических факторов воспалительнодистрофического процесса в тканях пародонта (например, при диабете).
•Патологическая подвижность зубов в начальной стадии заболевания обусловлена отеком тканей и в последующем усиливается вследствие наступающей деструкции волоконного аппарата и костной ткани пародонта.
•Патологическая подвижность при неизмененной и нарушенной функциях жевания - ведущий фактор в прогрессировании деструкции тканей паро-донта.
•Деструкция тканей пародонта значительно снижает выносливость тканей пародонта к вертикальной и особенно направленной под углом к длинной оси зуба нагрузке, снижает уровень адаптации и компенсации.
7.4. ЗАДАЧИ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА. СОСТАВЛЕНИЕ ПЛАНА КОМПЛЕКСНОГО ЛЕЧЕНИЯ ПАРОДОНТИТА
Ортопедическое лечение при заболеваниях пародонта проводится с целью профилактики, устранения или ослабления функциональной перегрузки па-родонта, которая на определенной стадии болезни является одним из главных патологических факторов, определяющих течение болезни. Устранение или уменьшение функциональной перегрузки ставит пародонт в новые условия, при которых воспаление и дистрофия развиваются медленнее. Благодаря этому терапевтические мероприятия становятся более эффективными.
Чтобы уменьшить функциональную перегрузку зубов и облегчить пораженному пародонту выполнение его функции, необходимо:
•вернуть зубной системе утраченное единство и превратить зубной ряд из отдельно действующих элементов в неразрывное целое;
•принять меры к правильному распределению жевательного давления на оставшиеся зубы и разгрузить зубы с наиболее пораженным пародонтом за счет зубов, у которых он лучше сохранился;
•предохранить зубы от травмирующего действия горизонтальной перегрузки;
•при частичной потере зубов, кроме того, необходимо равномерно распределить функциональную нагрузку между сохранившимися зубами и слизистой оболочкой протезного ложа.
Лечение проводят комплексно с применением общих и местных лечебных мероприятий. Местные лечебные мероприятия носят терапевтический, физиотерапевтический, хирургический и ортопедический характер.
Ортопедическое лечение надо начинать одновременно с терапевтическим, но после того, как будут проведены необходимые санационные процедуры (снятие зубных отложений, удаление разрушенных зубов и корней, не подле-
жащих восстановлению, снятие воспалительных наслоений). Далее проводят мероприятия по нормализации окклюзии путем сошлифовывания преждевременных контактов режущих поверхностей и бугорков зубов, ортодонтические мероприятия, протезирование дефектов зубных рядов, включающее шинирование.
Альгинатной массой снимают оттиски с верхней и нижней челюстей для диагностических моделей. По полученным оттискам отливают модели из гипса. Далее определяют центральную окклюзию. После этого необходимо фиксировать диагностические модели в артикуляторе с помощью лицевой дуги.
Далее определяют план лечения. Если у больного начальная стадия паро-донтита и выявлены преждевременные контакты, то правильно проведенное избирательное пришлифовывание зубов может предотвратить дальнейшее прогрессирование заболевания. Избирательное пришлифовывание улучшает клиническую картину заболевания, так как движения нижней челюсти становятся более физиологичными.
Если же наблюдается уже развившаяся стадия пародонтита, где имеют место подвижность зубов IIIII степени, дефекты зубного ряда, глубокие десневые карманы, только лишь избирательное пришлифовывание будет неэффективным. Его необходимо сочетать с шинированием.
Под шинированием понимают объединение нескольких зубов или всего зубного ряда в блок какимлибо ортопедическим аппаратом - шиной. Шинами могут служить спаянные вместе полные, экваторные коронки, полукоронки, кольца, колпачки и шинирующие бюгельные лечебные аппараты с различными комбинациями опорно-удерживающих кламмеров. С помощью шины удается объединить зубы в общую систему, выступающую при восприятии жевательного давления как единое целое.
Функциональная перегрузка зубов при заболевании пародонта, как уже отмечалось, возникает не сразу, а постепенно. Поэтому важно по определенным клиническим признакам установить время ее появления. Таким симптомом служит патологическая подвижность зубов, свидетельствующая о декомпенси-рованном состоянии пародонта. Шинирование можно проводить и на поздних стадиях болезни, но лучший терапевтический эффект достигается при первых признаках функциональной перегрузки.
Ортопедическое лечение - один из действенных лечебных методов, изменяющих течение болезни, и позволяет надолго сохранить зубы. Уменьшение функциональной перегрузки благоприятно сказывается на трофике пародонта, одновременно улучшается жевание, уменьшаются гноетечение и воспалительные явления в десне, изменяется самочувствие больного.
Санация зубных рядов, этапный эпикриз и уточнение плана лечения
Комплекс лечебных мероприятий в терапии болезней пародонта обязательно включает в себя санацию полости рта. Это продиктовано необходимостью устранения всех сопутствующих очагов
инфекции в полости рта, которые могут повлиять на эффективность хирургического лечения. Ликвидация кариозных полостей не может быть отложена на более поздние сроки лечения и должна
быть завершена в период базовой терапии, потому что кариес зубов создает неблагоприятные условия для поддержания эффективного уровня индивидуальной гигиены, препятствует применению хирургического лечения и не позволяет добиться полного контроля над действием микробной флоры. При проведении санации зубов врач должен уделить особое внимание диагностике кариеса на контактных поверхностях, в области шейки и корня зуба. Все установленные ранее пломбы, которые создают условия для удержания пищевых остатков в связи с отсутствием контактных пунктов или нависающими над десной краями должны быть удалены и заменены новыми. При замене пломб врач обязан следить за тем, чтобы они не препятствовали проведению пародонтальной терапии, полностью восстанавливали анатомическую форму зуба и его функцию. Формирование окклюзионных поверхностей пломб должно проводиться с учетом требований избирательного пришлифовывания зубов и иметь множественные точечные контакты с зубамиантагонистами. В противном случае выведение отдельных зубов из окклюзии или изготовление пломб с преждевременными окклюзионными контактами приведут к прогрессированию деструктивных изменений в пародонте.
Диагностика локальных факторов воспаления пародонта может быть затруднена, но в ходе реализации профессиональной гигиены (после удаления зубных отложений и в период проведения контролируемой гигиены рта) они не могут остаться незамеченными. Лечение кариеса, устранение нависающих краев пломб (коронок) и восстановление контактных пунктов между зубами может встретить препятствие в связи с отеком десны, ее гипертрофией или выраженной экссудацией из пародонтального кармана. Но это не может быть оправданием настойчивому игнорированию их ликвидации, не может оправдываться недостатком времени или трудностями выполнения лечебных манипуляций. В тех ситуациях, когда изготовление постоянной пломбы затруднено, необходимо применять временное пломбирование с обязательным требованием замены такой пломбы на постоянную после устранения препятствующих работе условий.
В ходе санации зубов следует уделять особое внимание диагностике и лечению болезней пульпы зуба и периодонта. Наличие пародонтальных карманов создает дополнительные условия для бактериального поражения пульпы зуба в связи с наличием боковых ответвлений от основного канала корня. Болевые ощущения, которые испытывает пациент в связи с обнажением корней зубов в результате воспалительной резорбции кости альвеолы и постоянное действие токсинов микроорганизмов в просвете кармана способны вызвать патологические изменения в пульпе зуба. Эти изменения могут остаться нераспознанными врачом, но в более поздние сроки привести к гибели пульпы и развитию патологических изменений в периодонте. Очаги хронического воспаления периодонта в области верхушки корня представляют дополнительную угрозу для успешной пародонтальной терапии. Поэтому при проведении санации зубов необходимо подвергать критическому анализу возможность сохранения таких зубов в каждом конкретном случае. Единственным оправданным критерием сохранения зуба может быть только возможность полной ликвидации очага хронической инфекции. Для этого на этапе базовой терапии врач использует все доступ-
ные ему средства консервативного лечения патологии пульпы и периодонта, а при отсутствии успеха такого лечения принимает решение о целесообразности удаления зуба или применения
сохраняющих зуб хирургических методов. В первом случае удаление зуба целесообразно проводить после изготовления иммедиат-протеза на этапе базовой терапии; во втором - включать его в план хирургического этапа лечения.
К вопросу удаления зубов или их сохранению следует подходить взвешенно, основываясь на особенностях клинической картины болезни, стадии ее течения и тяжести деструктивных изменений в пародонте. Для этого врач должен помнить о том, что период обострения пародонтита сопровождается усилением отека, активизацией деструктивных изменений в тканях и появлением более выраженной патологической подвижности зубов, находящихся в очаге воспаления. Показания к удалению зуба при патологии пародонта должны рассматриваться в прямой связи с патологическими изменениями, осложняющими течение основного заболевания.
Санация зубных рядов и устранение локальных факторов поражения па-родонта требуют от врача строгой организации своих действий. Поэтому для эффективного использования рабочего времени, сокращения сроков лечения и качественного выполнения задач базовой терапии болезней пародонта, помимо основного плана лечения, целесообразно формировать рабочий план санации полости рта. Такой план отличается от плана лечения тем, что предполагает конкретный объем лечебных процедур по каждому посещению. В плане санации врач определяет объем ежедневной лечебной работы с пациентом, основываясь на составленном ранее плане лечения. Это позволяет заранее информировать пациента о характере врачебных вмешательств, которые будут выполнены, дает возможность контролировать ход выполнения основного плана лечения и вносить в него своевременные изменения. План санации ограничивает процесс абстрактного лечения строгими временными рамками, что служит важным мотивирующим стимулом для пациента, делает его ответственным участником собственного выздоровления. Пациент не только осознает, что ему оказывают некоторое лечение, он понимает, зачем это лечение проводится, и когда оно будет завершено. Благодаря плану санации врач имеет возможность распределить весь запланированный им объем лечения (план лечения) на прогнозируемые временные периоды. Эти периоды в лечении и есть те реальные этапы, итог которым следует подводить в эпикризе болезни.
Этапный эпикриз фиксирует результаты лечения, которое было проведено ранее и позволяет сделать предварительные выводы о его эффективности. Кроме того, зафиксированный в эпикризе пародонтальный статус пациента отличается от состояния в период диагностики болезни. Некоторые пункты плана лечения в той части, которая характеризовала применение хирургических методов, могут не полностью соответствовать наступившим в ходе лечения изменениям. Поэтому план лечения требует коррекции в соответствии с тем уровнем здоровья, которого врач и пациент достигли на этапе базовой терапии. Вновь составленный план лечения будет полнее отражать реактологические особенности пациента, а врач с большей уверенностью может составить прогноз болезни, чем это было возможно ранее.
Ортопедические методы лечения очагового (локализованного) пародонтита. Обоснование выбора конструкции шинирующего аппарата или протеза
Лечение очагового пародонтита проводится комплексно и состоит из общего и местного. Общее лечение направлено на стимуляцию реактивности организма, противовоспалительную, десенсибилизирующую и общеукрепляющую терапию и при очаговом пародонтите применяется редко. Местное лечение заключается в устранении этиологических факторов и проведении
комплексного лечения с применением терапевтических, физиотерапевтических, хирургических и ортопедических методов, которые предусматривают:
•ликвидацию местных факторов, вызывающих и поддерживающих воспалительный процесс;
•лечение воспалительного процесса;
•стимуляцию кровотока и активацию сосудов пародонта.
Ортопедические методы позволяют нормализовать окклюзионные соотношения, снять травмирующее действие жевательного давления, восстановить непрерывность зубного ряда.
Шинирующая конструкция, объединяя в блок группу зубов, разгружает их пародонт при откусывании или разжевывании пищи. Этот эффект возрастает в связи с увеличением количества шинируемых зубов, что позволяет разгрузить зубы с пораженным пародонтом и перераспределить жевательное давление на пародонт здоровых зубов.
Ортопедическое лечение ставит своей задачей устранить или ослабить функциональную нагрузку (перегрузку) пародонта:
•снятие травматических факторов;
•функциональное уравновешивание групп зубов, равномерное распределение жевательного давления среди оставшихся зубов с наиболее пораженным пародонтом за счет зубов со здоровым пародонтом;
•восстановление анатомической формы и функции зубочелюстной системы, превращение ее в непрерывное целое.
Для лечения болезней пародонта в ортопедической стоматологии используют следующие методы:
•избирательное пришлифовывание зубных рядов;
•временное шинирование;
•ортодонтическое лечение;
•иммедиат-протезирование;
•постоянное шинирование с восстановлением непрерывности зубных рядов путем изготовления шин-протезов.
Чтобы добиться успеха в лечении, необходим индивидуальный подход. Необходимо учесть особенности течения заболевания именно у данного человека, наметить и выполнить строго индивидуальный план лечения, сочетая различные лечебные средства. Правильный выбор метода лечения и использование оптимальных ортопедических конструкций предупреждают и приостанавливают дальнейшее разрушение зубочелюстной системы. Несомненно, что основным методом ортопедической стоматологии является шинирование.
Под шинированием понимают соединение в блок подвижных зубов при помощи какого-нибудь ортопедического лечебного аппарата. В качестве шин
могут служить спаянные вместе экваторные коронки, полукоронки, коронки, кольца, колпачки, цельнолитые вкладки и др. С помощью шин удается объединить зубы в общую систему, являющуюся при восприятии жевательного давления единым целым. Шиной достигается иммобилизация зубов и перераспределение нагрузки на зубы.
Аппараты, применяемые для лечения очагового (локализованного) паро-донтита, должны:
•снижать травмирующее действие жевательного давления и патологическую подвижность зубов, вовлеченных в патологический процесс;
•нормализовать морфофункциональные нарушения тканей пародонта за счет равномерного распределения жевательного давления на пародонт пораженных и объединенных шиной зубов с неповрежденным пародонтом;
•восстанавливать функциональное физиологическое равновесие между тканями пародонта поврежденного участка и антагонирующей группой зубов;
•восстанавливать анатомическую форму зубов и зубных рядов, их окклю-зионные взаимоотношения.
Ортопедические методы лечения генерализованного пародонтита. Виды стабилизации и их обоснование
При выборе конструкции шин следует исходить из функциональной ценности каждого зуба и функциональных соотношений зубных рядов верхней и нижней челюстей.
В основе ортопедического лечения болезней пародонта лежит использование резервных сил пародонта, выравнивание функционально-силовых взаимоотношений и их перераспределение между группами зубов и зубными рядами в целом. Для этого необходим тщательный анализ одонтопародонтограммы больного.
Ортопедическое лечение при болезнях пародонта может осуществляться при сохранении всех зубов в зубных рядах. В этих случаях говорят о шинировании, иммобилизации всех зубов несъемными или съемными лечебными аппаратами.
Если болезни пародонта сопровождаются дефектами зубных рядов, то в задачу ортопедического лечения дополнительно включается необходимость восстановления отсутствующих зубов. Для этих целей используют конструкции, которые называют шинами-протезами.
Изготовление ортопедических конструкций для постоянного шинирования требует тщательного анализа и изучения зубочелюстной системы у каждого больного пародонтитом.
При планировании конструкции шинирующего протеза необходимо:
• распределить жевательную нагрузку с учетом состояния опорного аппарата каждого зуба;
•выбрать опорные, шинирующие и фиксирующие элементы и способы их соединения (жесткое, лабильное, полулабильное);
•учесть эстетические требования пациента.
Регулировать передачу жевательного давления с промежуточной части шины-протеза можно путем увеличения числа опорных зубов, выравнивая углы наклона коронковой части опорных зубов, уменьшая площадь жевательной поверхности искусственных зубов, меняя конструктивные особенности кламмеров и увеличивая площадь базиса протеза. Нивелирование функциональных возможностей между зубными рядами верхней и нижней челюстей может быть достигнуто путем обоснованного применения съемных и несъемных шин-протезов.
Топография и величина дефекта зубных рядов наряду с состоянием паро-донта зубов, граничащих с дефектом, и всех оставшихся зубов, определяют характер стабилизации и вид шины-протеза.
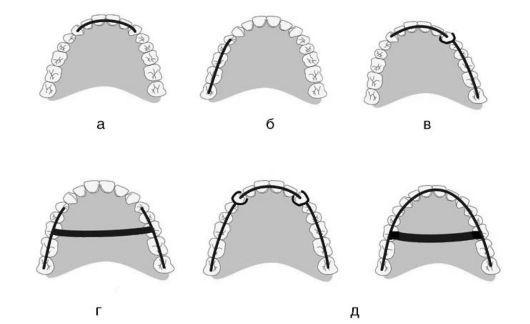
В зависимости от локализации шины различают следующие виды стабилизации (рис. 7-8): фронтальную, сагиттальную, фронтосагиттальную, парасагит-тальную, стабилизацию по дуге.
Вид стабилизации зубного ряда, т.е. протяженность шины, определяется на основании клинической ситуации и анализа пародонтограммы.
Протяженность и вид шины зависят от степени сохранности резервных сил зубов, пораженных пародонтитом, и функциональных соотношений ан-тагонирующих пар зубов. При этом следует руководствоваться следующими правилами: сумма коэффициентов функциональной значимости зубов (по па-родонтограмме) с неповрежденным пародонтом, включаемых в шину, должна в 1,5-2 раза превышать сумму коэффициентов зубов с пораженным пародонтом и быть равна 1/2 суммы коэффициентов зубов-антагонистов, принимающих участие в откусывании и разжевывании пищи. В качестве шины в этом случае может быть применена единая система экваторных коронок, коронок с обли-
Рис. 7-8. Виды стабилизации зубного ряда: а - фронтальная; б - сагиттальная; в - фронтосагиттальная; г - парасагиттальная; д - стабилизация по дуге
цовкой (металлокерамические или металлокомпозитные), клеящиеся шины, цельнолитые съемные шины и др. В случае если очаговый (локализованный) пародонтит распространяется на всю функционально ориентированную группу зубов (переднюю, боковую) и у этих зубов нет резервных сил (атрофия достигла 1/2 длины стенки лунки и более), необходимо переходить на смешанный вид стабилизации. Для группы жевательных зубов наиболее целесообразен па-расагиттальный вид стабилизации, для группы передних зубов - фронтальная стабилизация или стабилизация по дуге.
Показаниями для применения парасагиттальной стабилизации и съемных видов шин служат случаи поражения пародонта дистально расположенных зубов как при интактных зубных рядах, так и при дефектах в них. При интактных зубных рядах и очаговом пародонтите II и III степени в группе передних зубов верхней челюсти эффективным способом, уменьшающим подвижность зубов, является применение эндодонто-эндооссальных имплантатов, введенных в костную ткань периапикальной зоны через канал зуба. Такой вид шинирования позволяет укрепить зубы с подвижностью II-III степени.
7.5. БИОМЕХАНИЧЕСКИЕ ПРИНЦИПЫ И ОСНОВНЫЕ ВИДЫ ШИНИРОВАНИЯ ЗУБОВ. ИЗБИРАТЕЛЬНОЕ ПРИШЛИФОВЫВАНИЕ КАК НАЧАЛЬНЫЙ ЭТАП ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА. ОККЛЮЗИОГРАММА
Биомеханические основы шинирования
Ортопедическое лечение заболеваний пародонта предусматривает применение различных конструкций шин. Лечебный эффект той или иной шины основан на законах биомеханики, знание которых позволяет разумно применять их в соответствии с конкретной клинической картиной.
Биомеханические основы шинирования дают представление о влиянии различных элементов шинирующих приспособлений на структурно-функциональные взаимоотношения зубов и окружающих тканей, включая их влияние на пространственное смещение зубов и кровообращение в тканях пародонта, характер деформации тканей этого комплекса, а также функциональную значимость различных видов шин в нормализации кровообращения, трофики тканей, обменных процессов.
При анализе показателей напряжений в периодонте в норме и при резорбции стенок альвеол автор установил, что напряжения возрастают не пропорционально уменьшению площади периодонта, а по гиперболическому закону. Так, при атрофии альвеолы на 1/3, 1/2, 2/3 функциональные возможности пе-риодонта зубов уменьшаются соответственно на 36, 75, 89 %.
Пространственное смещение зубов при действии силы жевательного давления под углом к продольной оси в норме и при резорбции стенок альвеол в 1/4 и 1/2 длины корня зуба с помощью математического моделирования изучал В.Н. Копейкин (1979). Автор пришел к выводу, что направленная под углом к длинной оси зуба сила вызывает большую деформацию тканей, чем наклон зуба при вертикально действующей нагрузке.
