
ИНФЕКЦИОННЫЕ БОЛЕЗНИ семёнов
.pdf
|
|
|
|
|
|
|
|
|
|
|
|
|
|
171 |
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
Амикацин |
15-20 мг/кг/сут в/в, в/м в |
|
|
|
|
|
|
|
|
|
|||||
|
1-2 введение в/в, в/м |
|
|
|
|
|
|
|
|
|
|||||
Офлоксацин |
0,2-0,4 г 2 |
Детям |
стар- |
Офлоксацин |
|
0,2-0,4 г 2 |
Детям |
|
|||||||
или |
раза в су- |
ше 13 лет до- |
или |
|
раза |
в |
сутки |
старше 13 |
|||||||
|
тки в/в |
|
за для взрос- |
|
|
в/в |
|
|
лет |
доза |
|||||
Ципрофлок- |
0,2–0,4 |
г |
лых |
|
|
Ципрофлокса- |
|
0,2–0,4 |
г 2 |
для взрос- |
|||||
сацин |
2 |
раза |
в |
|
|
|
цин |
|
раза |
в |
сутки |
лых |
|
|
|
|
сутки в/в |
|
|
|
|
|
в/в |
|
|
|
|
|
|
||
Левофлокса- |
0,25-0,5 |
г |
|
|
|
левофлоксацин |
|
0,5 г 1 раза в |
|
|
|
|
|||
цин |
2 |
раза |
в |
|
|
|
|
|
сутки |
|
|
|
|
|
|
|
сутки в/в |
|
|
|
моксифлокса- |
|
0,4 г 1 раза в |
|
|
|
|
||||
|
|
|
|
|
|
|
цин |
|
сутки per os |
|
|
|
|
||
Доксициклин |
0,2 |
|
|
Старше 8 лет |
Доксициклин |
|
0,2 |
г/сутки |
Детям |
|
|||||
|
г/сутки |
|
5 мг/кг/сут в |
|
|
per os |
в 1-2 |
старше |
8 |
||||||
|
в/в в 1-2 |
2 |
введения |
|
|
приема |
|
лет |
|
5 |
|||||
|
введения |
в/в |
|
|
|
|
|
|
|
мг/кг/сут |
|||||
|
|
|
|
|
|
|
|
|
|
|
|
(до |
200 |
||
|
|
|
|
|
|
|
|
|
|
|
|
мг/сут) |
в |
||
|
|
|
|
|
|
|
|
|
|
|
|
1-2 прие- |
|||
|
|
|
|
|
|
|
|
|
|
|
|
ма |
|
|
|
Клиндамицин |
0,6-0,9 |
г |
20-40 |
|
Клиндамицин |
|
0,15-0,6 г |
10-25 |
|
|
|||||
|
в/в 3 раза |
мг/кг/сут (до |
|
|
4 раза в су- |
мг/кг/сут |
|||||||||
|
в сутки |
|
3 г/сут) в 3-4 |
|
|
тки |
|
|
(до |
200 |
|||||
|
|
|
|
введения в/м, |
|
|
|
|
|
мг/сут) |
в |
||||
|
|
|
|
в/в |
|
|
|
|
|
|
|
3-4 прие- |
|||
|
|
|
|
|
|
|
|
|
|
|
|
ма |
|
|
|
Ванкомицин |
1,0 г в/в 2 |
40 |
мг/кг/сут |
Назначается при тяжелых формах пневмо- |
|||||||||||
|
раза в су- |
(до 2 г/сут) в |
ний парентерально |
|
|
|
|
|
|
||||||
|
тки |
|
4 |
введения |
|
|
|
|
|
|
|
|
|
||
|
|
|
|
в/в |
|
|
|
|
|
|
|
|
|
|
|
Окончание таблицы 31 |
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 |
2 |
|
|
3 |
|
|
4 |
|
5 |
|
|
6 |
|
|
|
Линезолид |
0,6 |
г |
2 |
Старше 5 лет |
Линезолид |
|
0,6 г 2 раза в |
Старше |
5 |
||||||
|
раза в су- |
10 мг/кг 2 (до |
|
|
сутки |
|
|
лет |
|
10 |
|||||
|
тки в/в |
|
0,6 |
|
г/сут) |
|
|
|
|
|
мг/кг (до |
||||
|
|
|
|
раза |
в |
сутки |
|
|
|
|
|
0,6 г/сут) |
|||
|
|
|
|
в/в |
|
|
|
|
|
|
|
2 |
раза |
в |
|
|
|
|
|
|
|
|
|
|
|
|
|
сутки |
|
|
|
Рифампицин |
0,45-0,6 |
г |
10-20 мг/кг |
Рифампицин |
|
10-20 |
|
мг/кг |
сут(до |
0,6 |
|||||
|
в/в 1 раз в |
сут в 1 вве- |
|
|
г/сут) в 1 прием |
|
|
|
|||||||
|
сутки |
|
дение в/в |
|
|
|
|
|
|
|
|
|
|||
Метронидазол |
0,5 |
г |
3 |
22,5 |
|
|
Назначается в |
комбинированной |
терапии |
||||||
|
раза в су- |
мг/кг/сут в 3 |
парентерально |
|
|
|
|
|
|
|
|
||||
|
тки в/в |
|
введения в/в |
|
|
|
|
|
|
|
|
|
|||

172
Тримето- |
20 |
|
Старше 2 мес |
Тримето- |
0,96 г (по |
Старше |
2 |
|
прим/сульфам |
мг/кг/сут |
15-20 |
прим/сульфаме |
триметопри- |
мес |
8-10 |
||
етоксазол |
(по |
три- |
мг/кг/сут (по |
токсазол |
му) 1 раз в |
мг/кг/сут |
|
|
(пневмоцист- |
метопри- |
триметопри- |
(профилактика |
сутки |
(по |
три- |
||
ная пневмо- |
му) |
в 4 |
му) в 4 вве- |
певмоцистной |
|
метопри- |
|
|
ния) |
введени- |
дения |
пневмонии) |
|
му) |
в |
2 |
|
|
яв/в |
|
|
|
|
приема |
в |
|
|
|
|
|
|
|
течение |
3 |
|
|
|
|
|
|
|
дней каж- |
||
|
|
|
|
|
|
дой |
неде- |
|
|
|
|
|
|
|
ли |
|
|
Учитывая высокую резистентность респираторных патогенов применение пероральных форм для лечения внебольничной пневмонии легкой и средней тяжести нецелесообразно
Критериями перехода от парентеральной к пероральной терапии является положительная динамика, которая оценивается по нормализации температуры в течение суток и более, исчезновению одышки, тахакардии, нормализации АД, снижении лейкоцитоза и нейтрофилеза в крови, отсутствии признаков бактериемии.
Не менее важным при назначении этиотропной терапии является правильный выбор дозы и режима введения препарата. Использование недостаточно высоких доз и несоблюдения режимов приема препаратов не позволяет создать в крови и тканях дыхательных путей концентрации, превышающие МПК в отношении основных возбудителей инфекции. Это может явиться причиной клинической неэффективности препарата и способствует селекции устойчивых штаммов.
Наиболее сложным и нерешенным вопросом при лечении пневмоний является длительность этиотропной терапии.
Вбольшинстве существующих руководств указано, что антибактериальная терапия пневмококковой пневмонии должна продолжаться около 3 сут после стойкой нормализации температуры. В таком случае длительность лечения обычно составляет 7-10 дней.
Вслучае тяжелого течения пневмонии, если есть угроза развития осложнений, при пневмониях вызванных S. aureus, P. aeruginosa, Klebsiella pneumoniae, анаэробами, а также атипичными возбудителями (M. Pneumoniae, C. pneumoniae, Legionella spp.) антибактерильная терапия продолжа-
ется в течение не менее 2-3 недель. При этом не следует менять терапию при ее эффективности каждые 8-10 дней, как это принято в клинической практике. Сохранение отдельных клинических, лабораторных и/или рентгенологических признаков заболевания (крепитирущие хрипы, ускоренная СОЭ, рентгенологические признаки сохраняющейся инфильтрации в легких) не является абсолютным показанием к продолжению антибактериальной терапии или ее модификации. В подавляющем большинстве случаев их разрешение происходит самопроизвольно или под влиянием симптома-
173
тической терапии. При неосложненной пневмококковой пневмонии рентгенологические изменения могут сохраняться в течение 1 мес и более. При легионеллезной пневмонии, у половины больных изменения на рентгенограмме сохраняются до 3 мес.
После перенесенной пневмонии в ряде случаев длительное время могут сохраняться явления астенизации (слабость, потливость, субфебрильная температура), что сочетается с рентгенологическими данными в виде изменения легочного рисунка или "остаточными явлениями пневмонии". Это нестоит расценивать как проявление не полностью купированной бронхолегочной инфекции. Смена антибактериального препарата в данном случае нецелесообразна. Показанием к смене антибактериальной терапии является только ее неэффективность. При оценке эффективности антибактериальной терапии учитывается динамика общеинфекционных симптомов (снижение температуры, исчезновение симптомов интоксикации) и дыхательной недостаточности, дополнительными критериями являются показатели гемодинамики, лабораторные изменения (общий и биохимический анализ крови). Эффективность проводимой антибактериальной терапии должна оцениваться уже в первые 48-72 часа от ее начала, а при тяжелой жизнеугроржающей пневмонии – через 24-36 часов. При отсутствии эффекта или прогрессировании симптоматики необходимо решить вопрос о смене антибактериальной терапии. В том случае если возбудитель выделить не удалось, терапия подбирается по тем же клиникоэпидемиологическим и рентгенологическим критериям, как первичная терапия. Однако при этом учитываются такие факторы, как возможная резистентность возбудителя на который была направлена терапия, так и вероятность этиологической роли наименее частого в этой клиникоэпидемиологической группе патогена.
Вместе с тем следует учитывать, что при длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматике пневмония может быть маской онкологических (бронхогенный или бронхоальвеолярный рак, лимфома), аутоиммунных (васкулиты, эозинофильная пневмония и др.) заболеваний, а также сердечно-сосудистой патологии - застойной сердечной недостаточности и неинфекционныхпоражений легких (тромбоэмболия легочной артерии, инфаркт легкого, ателектаз и др.). Однако в первую очередь необходимо исключить туберкулез.
1.3.8. Туберкулез легких
Определение
Туберкулез – хроническое инфекционное гранулематозное заболевание, которое вызывается микобактериями туберкулеза (МБТ), характеризующееся многообразием клинических форм, сложным иммунопатогенезом, а также склонностью к возникновению рецидивов. В большинстве
174
случаев (90-95%) туберкулез поражает органы дыхания, однако это не исключает поражение других органов и систем (костно-суставной, нервной и др.).
Этиология
Возбудителем туберкулеза у человека наиболее часто (92%) являются Mycobacterium tuberculosis человеческого вида, относящиеся к роду Mycobacterium, семейству Actinomycetalis. Известны и другие виды микобактерий туберкулеза, которые малопатогенны для человека или практически непатогенны (M.bovis, M. avium, M.microti). МБТ представляют собой прямые или незначительно изогнутые палочки длиной 1-10 (чаще 1-4) мкм, шириной 0,2-0,6 мкм, толщиной от 0,3 до 0,5 мкм со слегка закругленными концами, лежащие по одной или несколько, параллельно либо скоплениями, а при окраске препарата по Цилю-Нильсену МБТ имеют розовокрасный цвет, при люминесцентной микроскопии - золотистую окраску. Многие особенности возбудителя связаны с его строением. Так, в клеточной стенке выделяют три слоя, в том числе поверхностный (микрокапсула), состоящий из полисахаридов, который обеспечивает устойчивость МБТ к неблагоприятным внешним воздействиям. Вирулентность возбудителя обусловлена наличием в клеточной стенке корд-фактора, который разрушает митохондрии клеток инфицированного организма, нарушая при этом процессы фосфорилирования и функцию дыхания.
Морфологические особенности, размеры бактериальных клеток значительно варьируют и определяются возрастом клеток, условиями существования, составом питательной среды. МБТ не образуют капсул, конидий, эндоспор, неподвижны. Одной из важнейших особенностей M.tuberculosis является образование L-форм с ослабленной вирулентностью под действием различных факторов (чаще длительная химиотерапия), которые могут продолжительное время персистировать в организме и при определенных условиях реверсировать в вирулентные формы. Это обусловливает склонность к возникновению латентных форм, периодические рецидивы туберкулезной инфекции. Кроме того, особенностями микобактерий являются медленный рост на питательных средах при определенных условиях (аэробных, рН 6,8-7,2, t 37-38°С), изменчивость (морфологическая, тинкториальная, биологическая, культуральная), лимфотропность, кислото-, спирто- , щелочеустойчивость, устойчивость к факторам окружающей среды, способность очень быстрого формирования лекарственной устойчивости возбудителя. Например, в процессе неадекватной химиотерапии наиболее быстро резистентность развивается к препаратам, хорошо проникающим через клеточные мембраны и тесно контактирующим с возбудителем. К таким препаратам, как рифампицин, изониазид, стрептомицин, канамицин резистентность M. tuberculosis может развиться уже в первые месяцы химиотерапии. К другим препаратам устойчивость развивается медленнее и реже.
175
Эпидемиология
Впоследние годы во всем мире наблюдается подъем заболеваемости туберкулезом. Согласно данным ВОЗ, треть населения планеты инфицирована микобактериями туберкулеза, ежегодно в мире выявляется около 8 млн больных с различными клиническими формами туберкулеза, умирает 1,5 млн. человек, причиной смерти которых являются активные формы туберкулезной инфекции. Ухудшение эпидемической обстановки по туберкулезу легких связано в первую очередь с ростом остропрогрессирующих форм туберкулеза с распространенным поражением легочной ткани, ростом смертности, преобладанием в морфологическом спектре туберкулезного воспаления экссудативных реакций с выраженным казеозным компонентом, наличием выраженного вторичного иммунодефицита, повышением патогенетической значимости экзогенной инфекции.
Различают 4 пути передачи туберкулезной инфекции: аэрогенный, алиментарный, контактный, трансплацентарный (внутриутробный). Наиболее частый путь заражения - аэрогенный с 2 типами передачи инфекции (воздушно-капельный и пылевой).
Патогенез
Различают первичный и вторичный туберкулез. Первичный туберкулез возникает в ранее неинфицированном организме, вторичный развивается у инфицированных или переболевших туберкулезом людей в результате активации эндогенной инфекции или экзогенной реинфекции.
Первичные формы туберкулеза (туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулез внутригрудных лимфатических узлов) развивается преимущественно у детей и подростков на фоне появления виража туберкулиновой пробы, характеризуется гиперчувствительностью организма к туберкулезному антигену, преимущественным поражением лимфатической системы (чаще внутригрудные лимфоузлы), благоприятным течением и исходом с образованием кальцинатов в очагах первичной инфекции (очаги Гона).
Вторичный туберкулез развивается в давно инфицированном организме или у переболевших туберкулезом лиц преимущественно пожилого
изрелого возраста, характеризуется неблагоприятным, прогрессирующим течением с поражением легочной ткани в виде очагов, фокусов инфильтрации, полостных образований и распространенных затенений, ограниченного или распространенного характера с поражением одного или обоих легких.
Клиника
Воснову клинической классификации туберкулеза положены морфологические, патогенетические, клинико-рентгенологические признаки клинических форм с учетом протяженности и локализации, фазы процесса, наличия или отсутствия бактериовыделения, осложнений и остаточных
176
изменений после излеченного туберкулеза (табл. 32). Общими признаками туберкулеза являются: хроническое течение, наличие латентных форм туберкулеза, полиморфизм клинический проявлений, многообразие клинических вариантов течения, наклонность к внутриклеточному расположению возбудителя туберкулеза. Необходимо отметить, что среди клинических форм вторичного туберкулеза наиболее распространенными, прогрессирующими и неблагоприятными для больного в прогностическом отношении являются милиарный, диссеминированный туберкулез легких, казеозная пневмония, туберкулезный менингит.
С учетом эпидемических сведений, анамнестических данных, результатов клинического обследования выделяют 4 основных группы или клинические категории больных туберкулезом (табл. 33).
В регионах с высокой распространенностью туберкулеза с множественной лекарственной устойчивостью (устойчивость М.tuberculosis к комбинации изониазида и рифампицина при наличии или отсутствии устойчивости к другим противотуберкулезным препаратам) целесообразно выделить категорию больных с эмпирической лекарственной устойчивостью, с целью проведения таким больным противотуберкулезной терапии по схемам, включающим резервные противотуберкулезные препараты уже на первом этапе лечения до получения результатов фенотипирования. В последующем проводится коррекция схемы лечения в зависимости от индивидуального фенотипа устойчивости возбудителя.
К категории с эмпирической лекарственной устойчивостью необходимо относить:
1.Больных, имеющих в анамнезе контакт с больным открытой формой туберкулеза с выделением лекарственно-резистентных МБТ;
2.Больных, заболевших туберкулезом в тюрьме или СИЗО, а также при наличии сведений о пребывании пациента в тюрьме или СИЗО;
3.Больных, ранее лечившихся противотуберкулезными препаратами;
4.Больных с остропрогрессирующими формами туберкулеза органов дыхания;
5.Больных, прервавших противотуберкулезное лечение.
Диагностика
Часто разнообразие клинико-рентгенологических проявлений тубер-
кулеза легких обусловливает установление неверного первоначального диагноза. Трудности диагностики туберкулеза состоят в том, что большинство признаков, характерных для туберкулезной инфекции, являются косвенными. Лишь обнаружение при гистологическом исследовании в биоптате специфических элементов туберкулезной гранулемы (казеозного некроза, эпителиоидных и гигантских клеток Пирогова-Лангханса), а также обнаружение в мокроте или другом патологическом материале МБТ бактериоскопическим или бактериологическим методом являются достоверными признаками туберкулеза. Решающим в диагностике туберкулеза
177
легких является выявление МБТ и обнаружение специфических морфологических признаков при гистологическом исследовании биоптата (рис. 12).
Лечение, химиопрофилактика
Как и при большинстве инфекционных болезней человека, при туберкулезе органов дыхания большое значение имеет раннее начало химиотерапии в противотуберкулезном учреждении после установления диагноза. Химиотерапия представляет собой основной компонент лечения туберкулеза и заключается в применении противотуберкулезных препаратов, оказывающий бактериостатический или бактерицидный эффект.
Эфективное лечение позволяет добиваться ликвидации клинических и лабораторных признаков туберкулезного воспаления, стойкого прекращения бактериовыделения, регрессии рентгенологических проявлений туберкулеза, восстановления функциональных возможностей и трудоспособности у пациентов. У некоторых категорий больных туберкулезом (тяжелые распространенные хронические формы) проводимое лечение имеет направленность в основном на улучшение общего состояния, прекращение или уменьшение бактериовыделения, продление жизни больного и сохранения частичной трудоспособности. Необходимо отметить, что при лечении больных туберкулезом необходимо придерживаться стандартов, которые представляют собой схемы лечения определенных групп больных с учетом формы и фазы туберкулезного процесса.
|
Таблица 32 |
|
Классификация туберкулеза |
|
|
Классифицируемые |
Клинические проявления |
признаки |
|
1 |
2 |
А. Основные |
Группа I Туберкулезная интоксикация у детей и подростков |
клинические формы |
Группа II Туберкулез органов дыхания |
|
Первичный туберкулезный комплекс |
|
Туберкулез внутригрудных лимфатических узлов |
|
Острый милиарный туберкулез легких |
|
Диссеминированный туберкулез легких |
|
Очаговый туберкулез легких |
|
Инфильтративный туберкулез легких |
|
Казеозная пневмония |
|
Туберкулема легких |
|
Кавернозный туберкулез легких |
|
Фиброзно-кавернозный туберкулез легких |
|
Цирротический туберкулез легких |
|
Туберкулезный плеврит (в том числе эмпиема) |
|
Туберкулез бронхов, трахеи, верхних дыхательных путей (носа, |
|
полости рта, глотки) и др. |
|
Туберкулез органов дыхания, комбинированный с пылевыми |
|
профессиональными заболеваниями легких |
|
Группа III Туберкулез других органов и систем |
|
Туберкулез мозговых оболочек и центральной нервной системы |
|
Туберкулез кишечника, брюшины и брыжеечных лимфатических |
|
узлов |
178
|
Туберкулез костей и суставов |
|
Туберкулез мочевых, половых органов |
|
Туберкулез кожи и подкожной клетчатки |
|
Туберкулез периферических лимфатических узлов |
|
Туберкулез глаз |
|
Туберкулез прочих органов |
|
|
Б. Характеристика туберкулез- |
По локализации и протяженности: |
ного процесса |
— в легких по долям и сегментам; |
|
— в других органах по локализации поражения |
|
По фазе: |
|
— инфильтрация, распад, обсеменение; |
|
— рассасывание, уплотнение, рубцевание, обызвествление |
|
По бактериовыделению: |
|
— с выделением микобактерий туберкулеза (БК+); |
|
— без выделения микобактерий туберкулеза (БК-) |
|
|
В. Осложнения |
Кровохарканье и легочное кровотечение, спонтанный пневмото- |
|
ракс, легочно-сердечная недостаточность, ателектаз, амилоидоз, |
|
почечная недостаточность, свищи бронхиальные, торакальные и |
|
др. |
Г. Остаточные изменения после |
Органы дыхания: |
излеченного туберкулеза |
— фиброзные, фиброзно-очаговые, буллезно-дистрофические, |
|
кальцинаты в легких и лимфатических узлах, плевропневмоскле- |
|
роз, цирроз, состояние после хирургического вмешательства и др. |
|
Другие органы: |
|
— рубцовые изменения в различных органах и их последствия, |
|
обызвествление, состояние после оперативных вмешательств |
|
|
|
Таблица 33 |
Характеристика клинических категорий больных туберкулезом |
|
|
|
Клинические категории |
Характеристика |
больных туберкулезом |
|
I категория |
Впервые выявленные больные с распространенными формами легоч- |
|
ного и внелегочного туберкулеза, включая бактериовыделителей |
II категория |
Больные с обострениями, рецидивами заболевания или неэффективно |
|
леченные больные I категории |
III категория |
Впервые выявленные больные с малыми формами туберкулеза (без |
|
деструкции легочной ткани), а также лица с сомнительной активно- |
|
стью туберкулезного процесса |
IV категория |
Больные с хроническими и лекарственно-устойчивыми формами ту- |
|
беркулеза легких при наличии признаков прогрессирования заболева- |
|
ния |
|
|
Однако, в пределах стандартов врач должен проводить индивидуализацию лечебной тактики с учетом особенностей течения заболевания, резистентности Mycobacterium tuberculosis к антибактериальным препаратам, фармакокинетики применяемых препаратов, их взаимодействия, переносимости и наличия сопутствующих заболеваний.
Существуют различные классификации противотуберкулезных препаратов в зависимости от спектра антибактериальной активности, от механизма действия препаратов на МБТ, способности препятствовать развитию
179
резистентности к другим противотуберкулезным препаратам, классификации с учетом некоторых клинических критериев (переносимость, потенциальная токсичность, приемлемость для больного). В частности, в основу классификации противотуберкулезных препаратов положена выраженность бактерицидного действия ПТП.
Выделяют 3 группы противотуберкулезных препаратов:
I группа (препараты высокой эффективности): изониазид, рифампи-
цин;
II группа (препараты средней эффективности): стрептомицин, канамицин, этамбутол, этионамид, протионамид, пиразинамид, виомицин, циклосерин;
III группа (препараты низкой эффективности): ПАСК, тиоацетазон. Согласно классификации ВОЗ, противотуберкулезные препараты
подразделяются на две группы: основные и резервные (табл. 34). Необходимо отметить, что такие резервные препараты, как флоримицин, циклосерин, капреомицин в Республике Беларусь применяются редко, другие находятся в процессе изучения (спарфлоксацин, кларитромицин). В последнее время значительно шире применяются для лечения больных туберкулезом такие резервные препараты, как рифабутин, флуренизид. Бактерицидный эффект оказывают основные противотуберкулезные препараты: изониазид, рифампицин, стрептомицин, пиразинамид (табл. 35). Препараты резервного ряда - этамбутол, этионамид, протионамид обладают бактериостатическим действием, их бактерицидный эффект незначительный
(табл. 36).
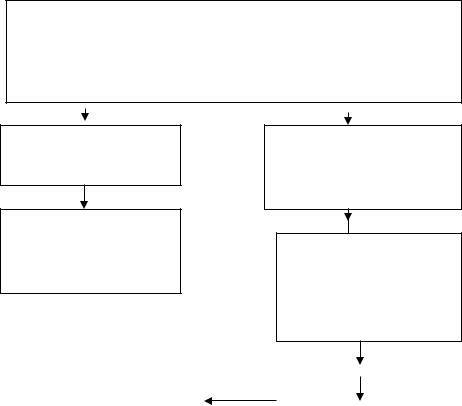
1.Анамнез с уточнением контакта с больным ТОД
2.Клиническое обследование
3.Физикальное обследование
4.Рентгенологическое обследование ОГК
5.Бактериоскопическое исследование мокроты на МБТ трехкратно
6.Бактериологическое исследование мокроты на МБТ
При обнаружении МБТ в мокроте
Консультация фтизиатра, перевод в тубдиспансер для обследования и лечения
Тест-терапия - применение антибактериальных препаратов (2 недели) при отсутствии МБТ в мокроте*
Через 2 недели повторная рентгенография ОГК, исследование мокроты на МБТ, ФБС
Повторная консультация фти- |
|
Отсутствие или отрица- |
зиатра, перевод в |
|
тельная динамика, обнару- |
туб.диспансер |
|
жение МБТ |
|
|
|
|
|
|
* При проведении неспецифической тест-терапии не следует назначать антибио-
180
Рис. 12. Алгоритм диагностики туберкулеза в стационарах общей лечебной сети.
Таблица 34 Классификация противотуберкулезных препаратов
Группы препаратов |
Представители |
Показания к |
|
|
назначению |
Основные жизненно важ- |
Изониазид, рифампицин, пиразинамид, этамбу- |
Впервые выявленные |
ные препараты |
тол, стрептомицин |
больные туберкулезом. |
|
|
Больные с рецидивами |
|
|
заболевания |
Резервные препараты (про- |
С доказанной клинической эффективностью: |
Больные хроническими |
тивотуберкулезные препа- |
протионамид, этионамид, канамицин, амикацин, |
формами туберкулеза. |
раты «второй линии») |
капреомицин, циклосерин, флоримицин, тиоаце- |
Неэффективно леченные |
|
тазон, парааминосалициловая кислота (ПАСК), |
больные с наличием |
|
фторхинолоны (офлоксацин, ципрофлоксацин, |
множественной лекар- |
|
ломефлоксацин, левофлоксацин). |
ственной устойчивости |
|
С потенциальной антимикобактериальной |
к основным препаратам |
|
активностью: клофазимин, макролидные анти- |
|
|
биотики (в наибольшей степени - кларитроми- |
|
|
цин), амоксациллин с клавулановой кислотой (или |
|
|
сульбактамом). |
|
