
Лабораторная Диагностика / учебное пособие по лаб д / Руководство по лаб. методам диагностики A.A.Кишкун
.pdf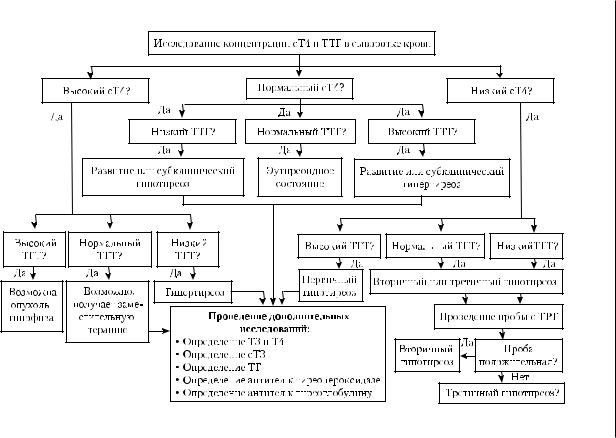
9 Глава ■ 562
Рис. 9-4. Алгоритмы оценки результатов определения концентраций ТТГ и сT4 в сыворотке крови

Гормональные исследования ■ 563
ви (адекватное лечение сопровождается её нормализацией). Определение сT4 особенно важно для мониторинга терапии гипертиреоза, поскольку для восстановления функции гипофиза может потребоваться 4−6 мес. На этой стадии выздоровления концентрация ТТГ в крови может быть снижена, несмотря на то что содержание сT4 нормально или понижено и лечение гипертиреоза адекватно.
ГИПОТИРЕОЗ
Гипотиреоз наблюдают сравнительно часто — приблизительно у 2−3% всего населения, он обусловлен уменьшением содержания в циркулирующей крови одного или обоих гормонов щитовидной железы. Гипотиреоз может быть связан с первичным поражением непосредственно щитовидной железы (первичный гипотиреоз), нарушением регуляции её функции гипоталамо-гипофизарной системой (третичный и вторичный гипотиреоз), а также вследствие нарушения транспорта, метаболизма и действия гормонов (периферический). В подавляющем большинстве случаев (90−95%) гипотиреоз обусловлен патологическим процессом в щитовидной железе, нарушающим продукцию гормонов (первичный гипотиреоз).
Определение сT4 и ТТГ в сыворотке крови — наилучшая комбинация тестов для диагностики гипотиреоза. При гипотиреозе базальный уровень ТТГ повышен вследствие первичного поражения щитовидной железы (первичный гипотиреоз) и понижен при первичной недостаточности гипофиза (вторичный, центральный гипотиреоз) или гипоталамуса (третичный, цен- трально-гипоталамический гипотиреоз), при которых нарушения функции щитовидной железы вторичны.
Характерная особенность вторичного гипотиреоза — низкая концентрация в крови ТТГ на фоне сниженных концентраций сT4, T4, T3. При третичном гипотиреозе концентрации ТТГ, сT4, T4, T3 в крови также снижены. Содержание в крови ТРГ при третичном гипотиреозе, в отличие от вторичного, снижено.
Повышение концентрации ТТГ на фоне нормального содержания гормонов щитовидной железы (сT3, сT4) в крови называют субклиническим гипотиреозом. Выделяют 3 степени (стадии) развития субклинического гипотиреоза.
■I степень — минимальная тиреоидная недостаточность (субклинический гипотиреоз, гипотиреоз с ТТГ на верхней границе нормы, компенсированный вариант субклинического гипотиреоза) — самая лёгкая
форма, для которой характерны отсутствие симптомов у пациентов, концентрация ТТГ в пределах референтных величин (2−5 мМЕ/л) или несколько повышенная (но менее 6 мМЕ/л) и гиперэргическая реакция ТТГ на стимуляцию ТРГ.
■II степень подобна I, но повышение базальной концентрации ТТГ
вкрови прогрессирует (6−12 мМЕ/л); вероятность клинической манифестации гипотиреоза значительно возрастает.
■III степень характеризуется значениями концентрации ТТГ в крови выше 12 мМЕ/л, появлением стёртой клинической картины гипотиреоза, которая прогрессирует параллельно гиперпродукции ТТГ, а также высоким риском развития явного гипотиреоза, как правило,
втечение ближайших 10−20 лет.

564 ■ Глава 9
ГИПЕРТИРЕОЗ (ТИРЕОТОКСИКОЗ)
Гипертиреоз развивается при избыточном образовании гормонов щитовидной железы (T3 и T4). В настоящее время выделяют три формы тиреотоксикоза: диффузный токсический зоб (болезнь Грейвса, базедова болезнь), токсический узловой зоб и автономную аденому щитовидной железы.
При диффузном токсическом зобе у больных, не получавших антитиреоидного лечения, в крови повышена концентрация T4, сT4, тиреоглобулина, снижена концентрация ТТГ. У этих больных тест с ТРГ отрицательный, что свидетельствует о резком угнетении тиреотропной функции и отсутствии резервов ТТГ при этом заболевании.
При (много)узловом токсическом зобе T3-токсикоз наблюдают у 50% больных (при диффузном токсическом зобе — у 15%), поэтому в крови часто выявляют повышение концентрации T3. Одной из причин нарушения соотношения T4 и T3 в щитовидной железе может быть недостаток йода, ведущий к компенсаторному синтезу наиболее активного гормона. Другой причиной изолированного повышения уровня T3 может быть ускоренный переход T4 в T3 в периферических тканях. Почти у всех больных с выраженной клинической картиной заболевания выявляют повышение концентрации сT4 и снижение концентрации ТТГ.
ТИРЕОТРОПИНСЕКРЕТИРУЮЩИЕ ОПУХОЛИ ГИПОФИЗА
ТТГ-продуцирующая аденома гипофиза развивается очень редко. Аденома гипофиза секретирует избыточные количества ТТГ, который стимулирует щитовидную железу. В результате в крови повышается концентрация сT4, T4, T3 и развиваются симптомы гипертиреоза. Основные признаки тиреотропинсекретирующей опухоли гипофиза — резкое повышение концентрации ТТГ в крови (в 50−100 раз и более по сравнению с нормой) и отсутствие реакции ТТГ на ТРГ.
ТИРЕОИДИТЫ
Подострый тиреоидит де Кервена, или гранулематозный тиреоидит, — одна из наиболее распространённых форм заболевания. Этиологические факторы тиреоидита де Кервена включают вирусы кори, инфекционного паротита, аденовирусной инфекции, гриппа. Тиреоидит развивается через 3−6 нед после перенесённых вирусных инфекций.
В течении подострого тиреоидита выделяют 4 стадии.
■Стадия I — тиреотоксическая: воспалительная деструкция фолликулярных клеток щитовидной железы приводит к высвобождению избыточного количества T4 и T3 в кровь, что может вызвать тиреотоксикоз.
■Стадия II — промежуточный период (1−2 нед) эутиреоза, наступает после выведения избыточного количества T4 из организма.
■Стадия III — гипотиреоидная, развивается в тяжёлых случаях заболевания.
■Стадия IV — восстановительная (эутиреоидное состояние).
При подостром тиреодите концентрация в крови ТТГ в норме или снижена, T4 и T3 — высокие или выше нормы, затем они нормализуются. Изменение уровня тиреоидных гормонов в крови при тиреоидите де Кервена зависит от стадии заболевания. Так, в I стадии (длительность 1−1,5 мес) наблюдается повышение концентрации сT4 (T4 и T3) в крови и нормальный

Гормональные исследования ■ 565
или сниженный уровень ТТГ. Клинически наблюдают симптомы тиреотоксикоза. Эти изменения обусловлены избыточным поступлением в кровь ранее синтезированных гормонов и тиреоглобулина, вследствие повышенной проницаемости сосудов на фоне воспаления. Через 4−5 нед нарушение синтеза гормонов в воспалённой щитовидной железе ведёт к нормализации их содержания в крови, а затем и к понижению (3−4 мес заболевания). Снижение образования T4 и T3 активирует выброс ТТГ гипофизом, его концентрация в крови увеличивается и может быть повышенной 4−6 мес. Приблизительно к концу 10-го месяца с момента заболевания концентрации ТТГ, T4 и T3 в крови нормализуются. Содержание тиреоглобулина в крови повышено в течение длительного времени. Заболевание склонно к рецидивам, что требует длительного контроля за функцией щитовидной железы. При развитии рецидива концентрация тиреоглобулина в крови вновь повышается.
Хронический лимфоцитарный тиреоидит (тиреоидит Хашимото) — заболевание, обусловленное генетическим дефектом иммунокомпетентных клеток (Т-супрессоров), приводящим к инфильтрации щитовидной железы макрофагами, лимфоцитами, плазматическими клетками. В результате этих процессов в щитовидной железе происходит образование АТ к тиреоглобулину, тиреопероксидазе, рецепторам ТТГ. Взаимодействие АТ с Аг ведёт к появлению иммунных комплексов, выделению биологически активных веществ, что в конечном счёте вызывает деструктивные изменения в тиреоцитах и ведёт к снижению функции щитовидной железы.
В процессе развития хронического аутоиммунного тиреоидита функция щитовидной железы претерпевает стадийные изменения с практически обязательным исходом в гипотиреоз. По мере прогрессирования недостаточности железы концентрации в крови T4, а затем и T3 снижаются, а содержание ТТГ постепенно нарастает. В дальнейшем развивается гипотиреоз с характерными лабораторными проявлениями. У части больных аутоиммунным тиреоидитом в дебюте заболевания возможны признаки гипертиреоза (снижение концентрации ТТГ и увеличение сT4), что обусловлено процессами деструкции ткани щитовидной железы.
РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Папиллярная карцинома составляет 60% всех случаев рака щитовидной железы и поражает наиболее молодых людей (50% больных моложе 40 лет). Новообразование состоит из цилиндрических клеток и имеет тенденцию к медленному росту.
Фолликулярная карцинома составляет 15−30% всех случаев рака щитовидной железы, гистологически напоминает нормальную ткань щитовидной железы. Опухоль часто функционирует как нормальная ткань щитовидной железы, захватывая йод по ТТГ-зависимому типу. Фолликулярная карцинома более злокачественна, чем папиллярный рак, часто даёт метастазы
вкости, лёгкие и печень.
Недифференцированная карцинома составляет 10% рака щитовидной же-
лезы, поражает больных старше 50 лет и чрезвычайно злокачественна. Характерен быстрый рост опухоли с обширными метастазами, что приводит
ксмерти в течение нескольких месяцев.
Вбольшинстве случаев рака щитовидной железы концентрация ТТГ и гормонов щитовидной железы (T4, T3) остаётся в пределах нормы. Однако при

566 ■ Глава 9
метастазах рака щитовидной железы, продуцирующих тиреоидные гормоны, их содержание в крови может быть повышенным, а концентрация ТТГ сниженной, при этом развиваются клинические признаки гипертиреоза. В крови повышена концентрация тиреоглобулина. При раке щитовидной железы существует прямая связь между концентрацией тиреоглобулина
вкрови и риском метастазирования (чем больше уровень тиреоглобулина, тем выше вероятность наличия метастазов).
После хирургического удаления опухоли щитовидной железы и лечения радиоактивным йодом больным с фолликулярным или папиллярным раком назначают пожизненное лечение высокими дозами левотироксина натрия для подавления секреции ТТГ. Задача супрессивной терапии — снижение концентрации ТТГ в крови до уровня менее 0,1 мМЕ/л. При наличии ме-
тастазов дозировку препарата не снижают, концентрация ТТГ должна оставаться в пределах 0,01−0,1 мМЕ/л.
Определение концентрации тиреоглобулина в динамике позволяет оценивать эффективность хирургического лечения опухолей щитовидной железы. Стойкое и неуклонное снижение тиреоглобулина в крови в послеоперационный период свидетельствует о радикальности хирургического лечение. Временное снижение концентрации тиреоглобулина в крови
впослеоперационный период и повышение концентрации в дальнейшем свидетельствует о нерадикальности удаления опухоли или наличии мета-
стазов. Определение концентрации тиреоглобулина в крови в послеоперационный период необходимо проводить каждые 4−6 нед. Его исследование
заменяет обычное радионуклидное сканирование у таких больных. Медуллярная карцинома составляет 5−10% случаев рака щитовидной же-
лезы. Опухоль возникает из парафолликулярных клеток (С-клетки) секретирующих кальцитонин.
При проведении провокационного теста с внутривенным введением кальция определяют повышение как базальной (выше 500 пг/мл), так и стимулированной концентрации кальцитонина в сыворотке крови. Прослеживается сильная корреляция между степенью повышения концентрации кальцитонина в крови после введения кальция и размером опухоли.
Единственный метод лечения медуллярной карциномы — оперативное удаление всей щитовидной железы. Стойкое повышенное содержание кальцитонина в крови после удаления опухоли у больных с медуллярным раком щитовидной железы может указывать на нерадикальность операции или на наличие отдалённых метастазов. Снижение, а затем быстрый подъём уровня кальцитонина после операции свидетельствуют о рецидиве заболевания. После оперативного лечения кальцитонин необходимо исследовать у всех пациентов не реже 1 раза в год, а также провести обследование родственников (включая детей от 2 лет) для ранней диагностики возможной семейной формы рака щитовидной железы.
Функциональное состояние гормональной регуляции репродуктивной системы
Репродуктивная система состоит из определённых структур гипоталамуса и гипофиза, гонад, органов мишеней (маточные трубы, матка и др.). Элементы репродуктивной системы связаны между собой информационными сигналами, позволяющими ей функционировать как единое целое.

Гормональные исследования ■ 567
Важнейшая роль в регуляции репродуктивной системы отводится гормонам. Гормоны репродуктивной системы классифицируются по их химическому строению и месту секреции. Точное определение концентрации этих гормонов в биологических жидкостях человека имеет крайне важное значение для оценки функционального состояния гормональных систем регуляции репродуктивной системы и диагностики заболеваний, вызывающих их нарушения. Определение содержания гормонов широко используют для установления причин как женского, так и мужского бесплодия, при которых во многих случаях на первом месте стоит нарушение гормональной регуляции.
Классификация важнейших гормонов, регулирующих репродуктивную функции, по месту их синтеза
■Гипоталамус: ГРГ, ПРГ, ГРИГ, ПРИГ.
■Гипофиз: ЛГ (лютропин), ФСГ (фоллитропин), пролактин.
■Яичники: эстрогены, гестагены, андрогены, ингибин.
■Плацента: эстрогены, гестагены, ХГ, пролактин.
■Семенники: андрогены, ингибин.
■Кора надпочечников: андрогены, эстрогены.
Гонадотропины
Гонадотропины — ФСГ и ЛГ — гликопротеиды, секретируемые цианофильными клетками передней доли гипофиза под действием ГРГ. Ор- ганами-мишенями для них являются гонады. Регуляция секреции ФСГ и ЛГ осуществляется механизмом обратной отрицательной связи. У мужчин высокий уровень тестостерона в крови оказывает угнетающее действие на секрецию ЛГ. Регуляция секреции гонадотропинов у женщин гораздо сложнее.
В течение менструального цикла у женщин концентрации гормонов в крови подвержены определённым ритмическим изменениям. Продолжительность менструального цикла составляет 28±4 дня, он подразделяется на следующие фазы.
■Фолликулиновая (фолликулярная) фаза включает в себя все стадии созревания фолликула.
■Фаза овуляции.
■Заключительная лютеиновая фаза, то есть стадия цикла, продолжающуюся от овуляции до момента децидуации эндометрия и таким обра-
зом отражающая полный период жизни жёлтого тела.
Началом менструального цикла считают первый день менструального кровотечения.
ФОЛЛИКУЛОСТИМУЛИРУЮЩИЙ ГОРМОН В СЫВОРОТКЕ КРОВИ
ФСГ — пептидный гормон, выделяемый передней долей гипофиза. У женщин ФСГ контролирует рост фолликулов до наступления их зрелости и готовности к овуляции. Синергическое взаимодействие ФСГ и ЛГ стимулирует синтез гранулёзными клетками эстрадиола. У мужчин ФСГ контролирует рост и функцию семенных канальцев, в особенности сперматогенез. Содержание ФСГ в сыворотке крови в норме представлено в табл. 9-18.
Изменения концентрации ФСГ в течение нормального менструального цикла приведены на рис. 9-5. В начале цикла уровень ФСГ выше, чем в заключительных стадиях менструального цикла. Пик концентрации гормона наблюдается в середине цикла, одновременно с овуляторным пиком ЛГ.
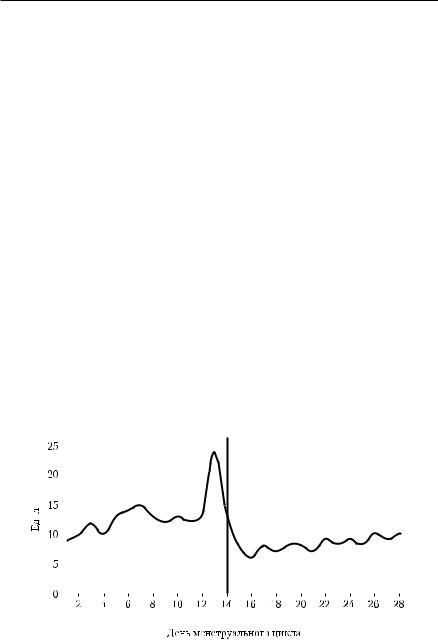
Гормональные исследования ■ 569
ЛЮТЕИНИЗИРУЮЩИЙ ГОРМОН В СЫВОРОТКЕ КРОВИ
ЛГ — пептидный гормон передней доли гипофиза. Мишени ЛГ у женщин включают клетки яичника и жёлтое тело. ЛГ стимулирует овуляцию и активизирует в клетках яичников синтез эстрогенов и прогестерона. Он активизирует синтез тестостерона в клетках Ляйдига семенников у мужчин. Референтные величины ЛГ в крови приведены в табл. 9-20.
Таблица 9-20. Референтные величины концентрации ЛГ в сыворотке крови
Возраст |
ЛГ, МЕд/л |
Дети младше 11 лет |
0,03−3,9 |
Женщины: |
|
фолликулиновая фаза |
1,68−15 |
фаза овуляции |
21,9−56,6 |
лютеиновая фаза |
0,61−16,3 |
период менопаузы |
14,2−52,3 |
Мужчины |
1,24−7,8 |
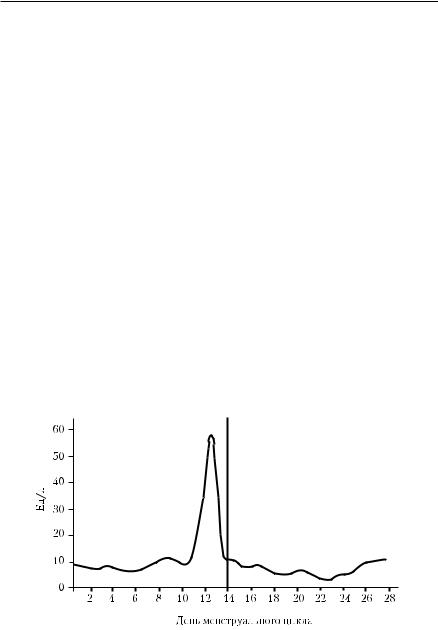
Изменения концентрации ЛГ в течение нормального менструального цикла отражены на рис. 9-6. В течение менструального цикла уровень ЛГ остаётся низким, за исключением его подъёма в середине цикла. Приблизительно за 12 ч до возникновения пика ЛГ в середине цикла ему предшествует преовуляторный пик эстрадиола, в то время как сама овуляция происходит приблизительно 12−20 ч спустя после достижения максимальной концентрации ЛГ.
Основные заболевания и состояния, при которых может изменяться концентрация ЛГ в крови, представлены в табл. 9-21.
Рис. 9-6. Изменение концентрации ЛГ в крови в течение нормального менструального цикла

570 ■ Глава 9
Таблица 9-21. Заболевания и состояния, при которых изменяется концентрация ЛГ в сыворотке крови
Увеличение концентрации |
Снижение концентрации |
|
|
|
|
Дисфункция гипофиза |
Нарушение функции гипофиза или гипо- |
|
Первичная гипофункция гонад |
таламуса (гипопитуитаризм) |
|
Атрофия гонад у мужчин после воспале- |
||
Аменорея |
||
ния яичек вследствие свинки, гонореи, |
||
Синдром Штейна−Левенталя |
||
бруцеллёза |
||
Применение кломифена, спироно- |
||
Синдром галактореи-аменореи |
||
лактона |
||
Синдром Каллмана |
||
|
||
|
Невротическая анорексия |
|
|
Задержка роста и полового созревания |
|
|
Применение дигоксина, мегестрола, фено- |
|
|
тиазинов, прогестерона, эстрогенов |
Пролактин в сыворотке крови
Пролактин синтезируется в специализированных лактогенных клетках передней доли гипофиза; его синтез и освобождение находится под стимуляционно-ингибиторным влиянием гипоталамуса. Гормон секретируется эпизодически. Кроме гипофиза, пролактин синтезируется децидуальной оболочкой (что объясняет наличие пролактина в амниотической жидкости) и эндометрием. В отличие от гонадотропинов, пролактин состоит из единственной пептидной цепи, включающей 198 аминокислотных остатков, и имеет молекулярную массу приблизительно 22 000−23 000. Органом-мишенью для пролактина является молочная железа, развитие и дифференциация которой стимулируются этим гормоном. В период беременности концентрация пролактина повышается под влиянием усиленного образования эстрогена и прогестерона. Стимулирующее воздействие пролактина на молочную железу приводит к послеродовой лактации.
Высокие концентрации пролактина оказывают ингибирующее действие на стероидогенез яичников, образование и секрецию гонадотропинов гипофизом. У мужчин функция его не известна.
Пролактин появляется в сыворотке крови в трёх различных формах. Преобладает биологически и иммунологически активная мономерная (малая) форма (приблизительно 80%), 5−20% присутствует в виде биологически неактивной димерной («большой») формы и 0,5−5% — в виде тетрамерной («очень большой») формы, имеющей низкую биологическую активность. Референтные величины концентрации мономерной формы (биологически активной) пролактина в крови представлены в табл. 9-22.
Продукция и выделение пролактина лактотропными α-клетками передней доли гипофиза находится под контролем целого ряда регуляторных центров гипоталамуса. Дофамин оказывает выраженный угнетающий эффект на секрецию пролактина. Освобождение дофамина гипоталамусом находится под контролем nucleus dorsomedialis. Помимо дофамина, ингибиторным воздействием на секрецию пролактина обладают норадреналин, ацетилхолин и γ-аминомасляная кислота. Производные ТРГ и триптофана, такие как серотонин и мелатонин, выполняют функцию ПРГ и оказывают

Гормональные исследования ■ 571
стимулирующее влияние на секрецию пролактина. Концентрация пролактина в крови увеличивается во время сна, физических упражнений, гипогликемии, лактации, беременности, при стрессе (операции).
Таблица 9-22. Референтные величины концентрации пролактина в сыворотке крови
Возраст |
Пролактин, мМЕ/л |
|
|
Дети до 10 лет |
91−526 |
Женщины |
61−512 |
беременность 12 нед |
500−2000 |
беременность 12−28 нед |
2000−6000 |
беременность 29−40 нед |
4000−10000 |
Мужчины |
58−475 |
Гиперпролактинемия (у мужчин и женщин) — одна из главных причин нарушений фертильности. Исследование пролактина используют в клинической практике при ановуляторных циклах, гиперпролактинемической аменорее и галакторее, гинекомастии и азооспермии. Пролактин определяют также при подозрении на рак молочной железы и опухоли гипофиза.
При определении пролактина следует помнить, что выявленная концентрация зависит от времени взятия крови, так как секреция пролактина происходит эпизодически и подчиняется 24-часовому циклу. Выделение пролактина стимулируется грудным кормлением и стрессом. Кроме того, повышение концентраций пролактина в сыворотке крови вызывает ряд ЛС (например, бензодиазепины, фенотиазины), ТРГ и эстрогены. Секрецию пролактина подавляют производные дофамина (леводопа) и эрготамина.
В последнее время многие авторы сообщают о наличии макропролактина в крови женщин с различными эндокринологическими заболеваниями или во время беременности. Так же описано, что имеет место различное соотношение сывороточного макропролактина («очень большого» — молекулярная масса более 160 000) и мономерного пролактина при анализе разными тест-системами. Целый ряд тест-систем суммарно определяют все варианты молекулы пролактина в широком диапазоне. Это обстоятельство может привести к получению различных результатов в зависимости от используемой тест-системы.
Пробы крови с повышенным уровнем пролактина могут содержать макропролактин (пролактин-IgG комплекс) и олигомерные формы гормона. Пациентам с показателями пролактина выше референтных значений необходимо проводить дифференциацию различных форм гормона. Макропролактин или олигомеры пролактина определяют путём предварительной обработки пробы сыворотки крови 25% раствором полиэтиленгликоля (ПЭГ−6000) и последующим анализом супернатанта на пролактин. Расхождение показателей пролактина в обработанной и нативной пробах указывает на присутствие макропролактина и/или олигомеров пролактина.
Количество макропролактина и его олигомеров определяют путём расчёта отношения концентрации пролактина в исходной пробе и после ПЭГ-пре- ципитации — [(концентрация пролактина после ПЭГ-преципитации×разве- дение)/ концентрация пролактина в исходной пробе (перед ПЭГ-преципи- тацией)]×100%. Результат исследования оценивают следующим образом.
