
- •ПРЕДИСЛОВИЕ
- •Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
- •Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
- •2.1. Видеоэндоскопическая хирургия
- •2.1.1. Видеолапароскопическая хирургия
- •2.1.2. Торакоскопическая хирургия
- •2.2. Интервенционная радиология
- •Глава 3. ШЕЯ
- •3.1. Пороки развития
- •3.2. Повреждения органов шеи
- •3.3. Абсцессы и флегмоны
- •3.4. Лимфаденит (специфический и неспецифический)
- •3.5. Опухоли шеи
- •Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
- •4.1. Методы исследования
- •4.2. Заболевания щитовидной железы
- •4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
- •4.2.2. Токсическая аденома (болезнь Пламмера)
- •4.2.3. Многоузловой токсический зоб
- •4.2.4. Эндемический зоб (йоддефицитные заболевания)
- •4.2.5. Спорадический зоб (простой нетоксический зоб)
- •4.2.6. Аберрантный зоб
- •4.2.7. Тиреоидиты
- •4.2.8. Гипотиреоз
- •4.3. Опухоли щитовидной железы
- •4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
- •4.3.2. Злокачественные опухоли.
- •4.4. Паращитовидные железы
- •4.4.1. Заболевания паращитовидных желез
- •4.4.1.1. Гиперпаратиреоз
- •4.4.1.2. Гипопаратиреоз
- •4.4.1.3. Опухоли паращитовидных желез
- •Глава 5. МОЛОЧНЫЕ ЖЕЛЕЗЫ
- •5.1. Методы исследования
- •5.2. Пороки развития
- •5.3. Повреждения молочных желез
- •5.4. Воспалительные заболевания
- •5.4.1 Неспецифические воспалительные заболевания
- •5.4.2. Хронические специфические воспалительные заболевания
- •5.5. Дисгормональные дисплазии молочных желез
- •5.5.1 Мастопатия
- •5.5.2. Выделения из сосков
- •5.5.3. Галактоцеле
- •5.5.4. Гинекомастия
- •5.6. Опухоли молочной железы
- •5.6.1. Доброкачественные опухоли
- •5.6.2. Злокачественные опухоли
- •5.6.2.2. Рак молочной железы in situ
- •5.6.2.3. Рак молочной железы у мужчин
- •5.6.2.4. Саркома молочной железы
- •Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
- •6.1. Методы исследования
- •6.2. Грудная стенка
- •6.2.1. Врожденные деформации грудной клетки
- •6.2.2. Повреждения грудной клетки
- •6.2.3. Воспалительные заболевания
- •6.2.4. Специфические хронические воспалительные заболевания грудной стенки
- •6.2.5. Опухоли грудной стенки
- •6.3. Трахея
- •6.3.1 Пороки развития
- •6.3.2. Травматические повреждения
- •6.3.3. Воспалительные заболевания
- •6.3.4. Стенозы трахеи
- •6.3.5. Пищеводно-трахеальные свищи
- •6.3.6. Опухоли трахеи
- •6.4. Легкие. Бронхи
- •6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
- •6.4.2. Пороки развития сосудов легких
- •6.4.3. Воспалительные заболевания
- •6.4.3.1. Абсцесс легкого
- •6.4.3.2. Гангрена легкого
- •6.4.3.3. Хронический абсцесс легкого
- •6.4.4. Специфические воспалительные заболевания
- •6.4.4.1. Туберкулез легких
- •6.4.4.2. Сифилис легких
- •6.4.4.3. Грибковые заболевания легких (микозы)
- •6.4.4.4. Актиномикоз легких
- •6.4.5. Бронхоэктатическая болезнь
- •6.4.6. Кисты легких
- •6.4.7. Эхинококкоз легких
- •6.4.8. Опухоли легких
- •6.4.8.1. Доброкачественные опухоли
- •6.4.8.2. Злокачественные опухоли
- •6.4.8.2.1. Рак легких
- •6.5. Плевра
- •6.5.1.1. Пневмоторакс
- •6.5.2. Воспалительные заболевания плевры
- •6.5.2.1. Экссудативный неинфекционный плеврит
- •6.5.2.2. Острая эмпиема плевры
- •6.5.2.3. Хроническая эмпиема
- •6.5.3. Опухоли плевры
- •6.5.3.1. Первичные опухоли плевры
- •6.5.3.2. Вторичные метастатические опухоли
- •Глава 7. ПИЩЕВОД
- •7.1. Методы исследования
- •7.2. Врожденные аномалии развития
- •7.3. Повреждения пищевода
- •7.4. Инородные тела пищевода
- •7.5. Химические ожоги и рубцовые сужения пищевода
- •7.6. Нарушения моторики пищевода
- •7.6.1. Ахалазия кардии (кардиоспазм)
- •7.6.2. Халазия (недостаточность) кардии
- •7.7. Рефлюкс-эзофагит (пептический эзофагит)
- •7.8. Дивертикулы пищевода
- •7.9. Опухоли пищевода
- •7.9.1. Доброкачественные опухоли и кисты
- •7.9.2. Злокачественные опухоли
- •7.9.2.2. Саркома
- •Глава 8 ДИАФРАГМА
- •8.1. Методы исследования
- •8.2. Повреждения диафрагмы
- •8.3. Диафрагмальные грыжи
- •8.4. Грыжи пищеводного отверстия диафрагмы
- •8.5. Релаксация диафрагмы
- •Глава 9. ЖИВОТ
- •9.1. Методы исследования
- •9.2. Острый живот
- •9.3. Травмы живота
- •9.4. Заболевания брюшной стенки
- •9.5. Опухоли брюшной стенки
- •Глава 10 ГРЫЖИ ЖИВОТА
- •10.1. Наружные грыжи живота
- •10.1.1. Паховые грыжи
- •10.1.2. Бедренные грыжи
- •10.1.3. Эмбриональные грыжи
- •10.1.4. Пупочные грыжи
- •10.1.5. Грыжи белой линии живота
- •10.1.6. Травматические и послеоперационные грыжи
- •10.1.7. Редкие виды грыж живота
- •10.1.8. Осложнения наружных грыж живота
- •10.2. Внутренние грыжи живота
- •Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
- •11.1. Методы исследования
- •11.2. Пороки развития
- •11.3. Инородные тела желудка и двенадцатиперстной кишки
- •11.4. Химические ожоги и рубцовые стриктуры желудка
- •11.5. Повреждения желудка и двенадцатиперстной кишки
- •11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
- •11.6.1. Осложнения язвенной болезни
- •11.6.1.1. Желудочно-кишечные кровотечения
- •11.6.1.2. Перфорация язвы
- •11.6.1.3. Пилородуоденальный стеноз
- •11.6.1.4. Пенетрация язвы
- •11.7. Острые язвы
- •11.8. Патологические синдромы после операций на желудке
- •11.9. Опухоли желудка и двенадцатиперстной кишки
- •11.9.1. Доброкачественные опухоли желудка
- •11.9.2. Злокачественные опухоли желудка
- •11.9.2.1. Рак желудка
- •11.9.2.2. Саркома желудка
- •11.9.2.3. Лимфома желудка
- •11.9.3. Опухоли двенадцатиперстной кишки
- •Глава 12. ПЕЧЕНЬ
- •12.1. Специальные методы исследования
- •12.2. Пороки развития
- •12.3. Травмы печени
- •12.4. Абсцессы печени
- •12.4.1. Бактериальные абсцессы
- •12.4.2. Паразитарные абсцессы
- •12.5. Паразитарные заболевания печени
- •12.5.1. Эхинококкоз
- •12.5.2. Альвеококкоз
- •12.5.3. Описторхоз
- •12.6. Непаразитарные кисты печени
- •12.7. Хронические специфические воспалительные заболевания
- •12.8. Опухоли печени
- •12.8.1. Доброкачественные опухоли
- •12.8.2. Злокачественные опухоли
- •12.9. Синдром портальной гипертензии
- •12.10. Печеночная недостаточность
- •Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
- •13.1. Специальные методы исследования
- •13.2. Врожденные аномалии развития желчевыводящих протоков
- •13.3. Повреждения желчных путей
- •13.4. Желчнокаменная болезнь
- •13.4.1. Хронический калькулезный холецистит
- •13.4.2. Острый холецистит
- •13.5. Бескаменный холецистит
- •13.6. Постхолецистэктомический синдром
- •13.7. Опухоли желчного пузыря и желчных протоков
- •13.8. Желтуха
- •Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- •14.1. Аномалии и пороки развития
- •14.2. Повреждения поджелудочной железы
- •14.3. Острый панкреатит
- •14.4. Хронический панкреатит
- •14.5. Кисты и свищи поджелудочной железы
- •14.6. Опухоли поджелудочной железы
- •14.6.1. Доброкачественные опухоли
- •14.6.2. Злокачественные опухоли
- •14.6.2.1. Рак поджелудочной железы
- •14.6.3. Нейроэндокринные опухоли
- •Глава 15. СЕЛЕЗЕНКА
- •15.1. Пороки развития
- •15.2. Повреждения селезенки
- •15.3. Заболевания селезенки
- •15.4. Гиперспленизм
- •Глава 16. СРЕДОСТЕНИЕ
- •16.1. Повреждения средостения
- •16.2. Воспалительные заболевания
- •16.2.1. Нисходящий некротизирующий острый медиастинит
- •16.2.2. Послеоперационный медиастинит
- •16.2.3. Склерозирующий (хронический) медиастинит
- •16.3. Синдром верхней полой вены
- •16.4. Опухоли и кисты средостения
- •16.4.1. Неврогенные опухоли
- •16.4.2. Тимомы
- •16.4.3. Дизэмбриогенетические опухоли
- •16.4.4. Мезенхимальные опухоли
- •16.4.5. Лимфоидные опухоли
- •16.4.6. Кисты средостения
- •Глава 17 СЕРДЦЕ. ПЕРИКАРД
- •17.1. Специальные методы исследования
- •17.2. Обеспечение операций на сердце и крупных сосудах
- •17.3. Ранения сердца и перикарда
- •17.4. Врожденные пороки сердца
- •17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
- •17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
- •17.4.1.2. Врожденный стеноз устья аорты
- •17.4.1.3. Открытый артериальный проток
- •17.4.1.4. Дефект межпредсердной перегородки
- •17.4.1.5. Дефект межжелудочковой перегородки
- •17.4.1.6. Тетрада Фалло
- •17.5. Приобретенные пороки сердца
- •17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
- •17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
- •17.5.3. Аортальные пороки сердца
- •17.6. Инфекционный эндокардит и абсцессы сердца
- •17.7. Хроническая ишемическая болезнь сердца
- •17.8. Постинфарктная аневризма сердца
- •17.9. Перикардиты
- •17.9.1. Острые перикардиты
- •17.9.2. Выпотные перикардиты
- •17.9.3. Хронические перикардиты
- •17.10. Нарушения ритма
- •17.10.1. Брадикардии
- •17.10.2. Тахикардии
- •Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
- •18.1. Методы исследования
- •18.2. Общие принципы лечения заболеваний артерий
- •18.3. Врожденные пороки
- •18.4. Патологическая извитость артерий (кинкинг)
- •18.5. Гемангиомы
- •18.6. Травмы артерий
- •18.7. Облитерирующие заболевания
- •18.7.1. Облитерирующий атеросклероз
- •18.7.2. Неспецифический аортоартериит
- •18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
- •18.7.4. Облитерирующие поражения ветвей дуги аорты
- •18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
- •18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
- •18.7.7. Облитерирующие заболевания артерий нижних конечностей
- •18.8. Аневризмы аорты и периферических артерий
- •18.8.1. Аневризмы аорты
- •18.8.2. Аневризмы периферических артерий
- •18.8.3. Артериовенозная аневризма
- •18.9. Тромбозы и эмболии
- •18.9.1. Эмболия и тромбоз мезентериальных сосудов
- •18.10. Заболевания мелких артерий и капилляров
- •18.10.1. Диабетическая ангиопатия
- •18.10.2. Болезнь Рейно
- •18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
- •Глава 19. ВЕНЫ КОНЕЧНОСТЕЙ
- •19.1. Методы исследования
- •19.2. Врожденные венозные дисплазии
- •19.3. Повреждения магистральных вен конечностей
- •19.4. Хроническая венозная недостаточность
- •19.4.1. Варикозное расширение вен нижних конечностей
- •19.4.2. Посттромбофлебитический синдром
- •19.4.3. Трофические язвы венозной этиологии
- •19.5. Острый тромбофлебит поверхностных вен
- •19.6. Острые тромбозы глубоких вен нижних конечностей
- •19.7. Окклюзии ветвей верхней полой вены
- •19.8. Эмболия легочной артерии
- •Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
- •20.1. Заболевания лимфатических сосудов
- •20.1.1. Лимфедема
- •20.1.2. Лимфангиомы
- •Глава 21. ТОНКАЯ КИШКА
- •21.1. Аномалии и пороки развития
- •21.2. Травмы тонкой кишки
- •21.3. Заболевания тонкой кишки
- •21.3.1. Дивертикулы тонкой кишки
- •21.3.2. Ишемия кишечника
- •21.3.3. Болезнь Крона
- •21.4. Опухоли тонкой кишки
- •21.5. Кишечные свищи
- •21.6. Синдром "короткой кишки"
- •Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
- •22.1. Острый аппендицит
- •22.1.1. Типичные формы острого аппендицита
- •22.1.2. Атипичные формы острого аппендицита
- •22.1.3. Острый аппендицит у беременных
- •22.1.4. Острый аппендицит у ВИЧ-инфицированных
- •22.1.5. Осложнения острого аппендицита
- •22.1.6. Дифференциальная диагностика
- •22.2. Хронический аппендицит
- •22.3. Опухоли червеобразного отростка
- •Глава 23. ОБОДОЧНАЯ КИШКА
- •23.1. Аномалии и пороки развития
- •23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
- •23.1.2. Идиопатический мегаколон
- •23.2. Воспалительные заболевания ободочной кишки
- •23.2.1. Неспецифический язвенный колит
- •23.3. Дивертикулы и дивертикулез
- •23.4. Доброкачественные опухоли
- •23.4.1. Полипы и пол и поз
- •23.5. Злокачественные опухоли
- •23.5.1. Рак ободочной кишки
- •Глава 24 ПРЯМАЯ КИШКА
- •24.1. Методы исследования
- •24.2. Врожденные аномалии
- •24.3. Травмы прямой кишки
- •24.4. Заболевания прямой кишки
- •24.4.1. Геморрой
- •24.4.2. Трещина заднего прохода
- •24.4.3. Парапроктит и свищи прямой кишки
- •24.4.4. Выпадение прямой кишки
- •24.5. Рак прямой кишки
- •Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
- •25.1. Острая непроходимость
- •25.1.1. Обтурационная непроходимость
- •25.1.2. Странгуляционная непроходимость
- •25.1.3. Динамическая непроходимость
- •Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
- •26.1. Брюшина
- •26.1.1. Перитонит
- •26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
- •26.1.1.2. Туберкулезный перитонит
- •26.1.1.3. Генитальный перитонит
- •26.1.2. Опухоли брюшины
- •26.2. Забрюшинное пространство
- •26.2.1. Повреждение тканей забрюшинного пространства
- •26.2.2. Гнойные заболевания тканей забрюшинного пространства
- •26.2.3. Опухоли забрюшинного пространства
- •26.2.4. Фиброз забрюшинной клетчатки
- •Глава 27 НАДПОЧЕЧНИКИ
- •27.1. Гормонально-активные опухоли надпочечников
- •27.1.1. Альдостерома
- •27.1.2. Кортикостерома
- •27.1.3. Андростерома
- •27.1.4. Кортикоэстрома
- •27.1.5. Феохромоцитома
- •27.2. Гормонально-неактивные опухоли
- •Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
- •28.1. Источники донорских органов
- •28.2. Иммунологические основы пересадки органов
- •28.3. Реакция отторжения пересаженного органа
- •28.4. Иммунодепрессия
- •28.5. Трансплантация почек
- •28.6. Трансплантация поджелудочной железы
- •28.7. Трансплантация сердца
- •28.8. Пересадка сердце—легкие
- •28.9. Трансплантация печени
- •28.10. Трансплантация легких
- •28.11. Трансплантация тонкой кишки
- •28.12. Врачебный долг и трансплантология
- •Глава 29. ОЖИРЕНИЕ
лимфоцитарной инфильтрации ацинусов, развития васкулита. Островковая ткань поджелудочной железы некоторое время не изменяется. Лимфоцитарная инфильтрация и повреждение островковой ткани наблюдаются лишь в поздней стадии реакции отторжения. Следовательно, повышение концентрации глюкозы в крови не может служить ранним критерием отторжения, уровень ее повышается только в необратимой стадии реакции отторжения. Изолированное отторжение панкреас без отторжения почки происходит крайне редко. Поэтому ранние признаки отторжения почки (олигурия, повышение креатинина и др.) являются одновременно ранними признаками отторжения поджелудочной железы. При последовательной пересадке панкреас, а затем почки о начале реакции отторжения судят по уровню амилазы в моче, что подтверждает преимущество пересадки панкреас с анастомозом протока железы с мочевым пузырем.
Морфологически отторжение проявляется набуханием трансплантата, размытостью краев пересаженной панкреас, плохой визуализацией ее хвоста при УЗИ. Магнитнорезонансная томография и различные способы УЗИ не позволяют определить отторжение панкреас. Если при пересадке был наложен анастомоз между мочевым пузырем и сегментом двенадцатиперстной кишки, окружающим головку поджелудочной железы, то представляется возможность для проведения биопсии панкреас через цистоскоп.
Иммуносупрессивная терапия проводится по общим правилам с применением 2—3 препаратов с разным механизмом действия по разработанной схеме. Осложнения в послеоперационном периоде такие же, как после пересадки почек, — возможность кровотечения, скопление жидкости вокруг трансплантата (удаляется с помощью аспирации под контролем УЗИ), инфекция.
После успешной пересадки поджелудочной железы углеводный обмен нормализуется, пациент избавляется от необходимости вводить инсулин, но зато должен принимать иммуносупрессивные препараты. Основная цель одновременной пересадки панкреас и почки заключается в том, чтобы остановить прогрессирование нефропатии, ретинопатии, нейропатии. Как правило, это удается достичь, качество жизни пациентов становится намного лучше по сравнению с жизнью на фоне гемодиализа.
Теоретически можно добиться нормогликемии путем трансплантации клеток островков Лангерганса, практически — крайне трудно. Для этого необходимо измельчить панкреас донора, подвергнуть смесь клеток воздействию коллагеназы и затем отцентрифугировать клетки островков Лангерган-са на специальной центрифуге. Из одной панкреатической железы удается получить очень мало жизнеспособных клеток для введения их в портальную вену, в ткань селезенки или под капсулу почки. Эта методика находится в начальной стадии разработки. Делаются попытки пересадки поджелудочной железы от 16 —20-недельного эмбриона. Его размер едва достигает 0,5 см, а масса поджелудочной железы 10—20 мг. Железа способна расти и выделять инсулин в течение непродолжительного времени. В мире сделано около 200 экспериментальных пересадок эмбриональной поджелудочной железы с очень ограниченным успехом.
28.7. Трансплантация сердца
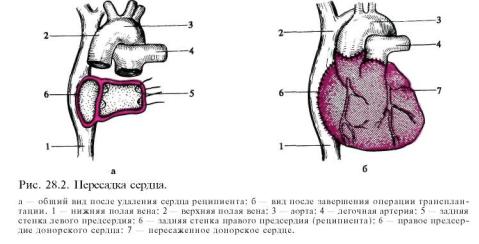
Пересадка сердца производится сравнительно часто и занимает второе место после пересадки почек. Усовершенствование методов консервации органов, подавления реакции отторжения с помощью современных препаратов, техники искусственного кровообращения и интенсивной терапии позволило шире применять пересадку сердца в клинической практике (рис. 28.2).
Показаниями к трансплантации сердца являются хроническая ишемическая болезнь сердца в терминальной стадии развития болезни (около 45% всех трансплантаций сердца), кардиомиопатия с явлениями выраженной сердечной недостаточности (45%), тяжелые комбинированные пороки сердца, значительно реже — другие виды заболеваний сердца.
Критериями отбора реципиентов для трансплантации сердца являются:
1)сердечная недостаточность IV степени по классификации Нью-Йоркской ассоциации кардиологов или предполагаемая продолжительность жизни пациента менее 6 мес;
2)возраст реципиента — от периода новорожденности до 60 лет (в некоторых центрах до 65 лет);
3)удовлетворительное состояние пациента до появления признаков конечной стадии развития сердечного заболевания; у реципиента должна быть нормальная функция или легко обратимая, временная дисфункция легких, печени, почек, ЦНС, а также эмоциональная стабильность и коммуникабельность;
4)резистентность легочных сосудов должна быть нормальной или поддающейся фармакологической коррекции;
5)у реципиента не должно быть активно развивающейся инфекции или онкологического процесса, недавно перенесенной тромбоэмболии легочной артерии, тяжелого сосудистого заболевания.
При выборе метода лечения врач должен быть уверен в том, что пересадка сердца является единственным способом продлить жизнь больного, что все возможности других методов лечения тяжелого сердечного заболевания исчерпаны.
Противопоказаниями к трансплантации сердца являются: 1) системные заболевания (например, инсулинзависимый сахарный диабет, не поддающиеся коррекции хронические заболевания почек, ЦНС, психические заболевания, активная инфекция в организме); 2) высокое давление в системе легочной артерии (легочная гипертензия); 3) выраженное ожирение, алкоголизм или наркомания.
Критерии отбора доноров. В качестве донора для пересадки сердца должен быть подобран человек со здоровым сердцем, по возможности моложе 60 лет с клинически установленной смертью мозга. Сердечная деятельность донора должна поддерживается гипертензивными препаратами непродолжительный период времени. Донор и реципиент должны иметь одинаковую группу крови. В сыворотке крови реципиента не должно быть преформированных антител против лимфоцитов донора. Донор должен иметь нормальную ЭКГ и эхокардиограмму. Размеры донорского органа могут колебаться от 20 до 50% от размеров сердца реципиента.
Пересадку сердца выполняют только в отделениях сердечной хирургии, располагающих опытом проведения искусственного кровообращения с холодовой кардиоплегией, где имеются соответствующее оснащение и квалифированный персонал.
Оперативный доступ — срединная стернотомия. После вскрытия перикарда вводят канюли в нижнюю и верхнюю полые вены для подключения аппарата искусственного кровообращения. Продолжительность искусственного кровообращения и холодовой кардиоплегии должна быть возможно короче.
Сердце донора и реципиента иссекают почти полностью, оставляя небольшие участки задних стенок обоих предсердий (места впадения полых вен в правое предсердие и место
впадения легочных артерий в левое предсердие). После осмотра подготовленного соответствующим образом сердца донора его соединяют швами с оставшейся задней стенкой левого предсердия, перегородкой между ними, остатком правого предсердия, аортой и легочной артерией реципиента. После снятия зажима с аорты принимают меры для скорейшего восстановления сокращений сердца, если оно не восстанавливается самостоятельно.
Иммуносупрессию проводят по общим правилам. В последние годы в схему иммуносупрессии включают моноклональные антитела (ОКТЗ и др.). В течение первого года после операции выживает около 80% пациентов, после 5 лет — около 64% и после 10 лет и более — 45%.
Реакция отторжения проявляется аритмией, гипотензией, повышением температуры, слабостью, нехваткой воздуха. ЭКГ недостаточно информативна. Для выявления ранних признаков реакции отторжения используют чрезвенозную эндокардиальную биопсию миокарда с последующим изучением его гистологической структуры. Рутинно используют также радиоизотопную вентрикулографию, которая позволяет следить за реакцией отторжения и изменениями в процессе лечения иммуносупрессантами.
28.8. Пересадка сердце—легкие
Некоторые пациенты одновременно нуждаются в пересадке сердца и легких в связи с тяжелым заболеванием обоих органов. В последние годы сделаны успешные операции одновременной пересадки сердца и легких. Успешная трансплантация этих органов единым комплексом была разработана Reitz и сотрудниками. Метод постепенно внедряется в клиники. Основное препятствие — недостаток подходящих доноров.
Показания к пересадке сердца и легких: 1) первичная легочная гипертензия, синдром Эйзенменгера, 2) кистозный фиброз легких, 3) дефицит а, -антитрипсина.
Выбор донора. Донор по размерам, по возможности, должен соответствовать реципиенту или быть немного меньше, иметь здоровые легкие (по данным рентгенологического исследования), нормальные показатели по газообмену. Естественно, донор должен соответствовать реципиенту по группе крови и по гистосовместимости.
Выбор реципиента. Возраст — не старше 50 лет. В качестве реципиента выбирают пациентов с заболеванием сосудов легких или паренхимы в сочетании с конечной стадией декомпенсации сердца. У реципиента не должно быть необратимых заболеваний или дисфункции других органов и ранее перенесенных торакотомии или стернотомии.
Операцию начинают так же, как при пересадке сердца. Легкие удаляют поодиночке с помощью сшивающего аппарата, накладываемого на корень легкого. Затем мобилизуют трахею с проксимальными культями бронхов и пересекают ее над кариной. После удаления легких и сердца реципиента подготовленный консервированный трансплантат помещают в грудную полость реципиента и последовательно соединяют швами. Сначала накладывается анастомоз на трахею (бронх при односторонней пересадке), после создания которого легкие начинают вентилировать. Затем накладывают анастомозы между аортой донора и правым предсердием.
Выживаемость после успешной трансплантации сердца и легких такая же, как при пересадке сердца. Иммуносупрессию проводят по тем же правилам. Возможные осложнения — реакция отторжения, кровотечение, обтурирующий бронхолитиаз, который сдерживает широкое распространение метода.
28.9. Трансплантация печени
Это одна из наиболее сложных и длительных операций, тем не менее она стала часто применяться в специальных центрах пересадки органов.
Показанием к пересадке печени является терминальная стадия развития цирроза печени,
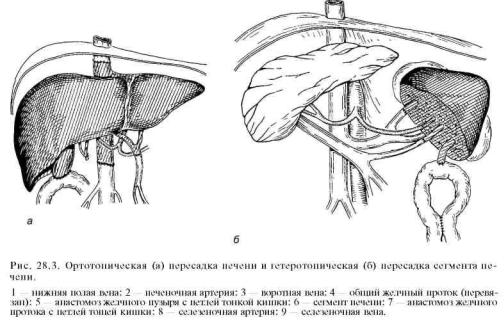
вызванного неумеренным употреблением алкоголя, гепатитом С или В, аутоиммунным гепатитом. Часто показанием к операции является первичная холестатическая болезнь печени, фульминантная печеночная недостаточность, атрезия желчных путей. Значительно реже трансплантацию печени производят при доброкачественных и злокачественных опухолях, у детей — при атрезии желчных путей и некоторых метаболических заболеваниях (рис. 28.3).
Выбор реципиента. Успешность трансплантации печени зависит от корректного выбора реципиента. Главным является состояние его здоровья к моменту пересадки, способность перенести тяжелую операцию. Реципиент не должен иметь других тяжелых заболеваний в конечной фазе их развития. За 6 мес до операции больной не должен употреблять алкоголя и наркотиков. Операция не показана при наличии внепеченочного онкологического заболевания и не поддающейся излечению инфекции.
Кандидат на пересадку печени должен быть тщательно обследован специалистами разных областей медицины, включая психиатра. До операции необходимо провести лечение имеющихся заболеваний, которые могут повлиять на успешность трансплантации.
Выбор донора. Пересаженная печень должна немедленно выполнять свою синтетическую функцию. В противном случае наступит смерть в ближайшие 72 ч, так как для поддержания ее функции нет никаких устройств, подобных искусственной почке. Нефункционирующую после трансплантации печень удаляют и производят повторную пересадку. Только здоровая печень донора способна выполнять свою функцию сразу после пересадки. Печень необходимо
брать у донора с мозговой смертью и нормально функционирующим сердцем. Трансплантат должен по размерам соответствовать или быть немного меньше печени реципиента. При значительной величине печени донора предпочтение отдают пересадке левой доли (2, 3, иногда 4 сегмента) печени. Трансплантат считается малопригодным, если при биопсии выявляется, что 40% и более паренхимы печени замещено жиром.
Пробы на совместимость органов донора и реципиента при трансплантации печени отличаются от тех проб, которые обычно проводят при пересадке почек и сердца. Проба на совместимость по HLA-антигенам не имеет того значения, как при пересадке почки, сердца, поджелудочной железы. HLA-антигены имеют физиологическое свойство представлять вирусные пептиды Т-лимфоцитам для начала процесса деструкции клеток, зараженных вирусом. Таким образом, HLA-совместимость будет потенцировать воспаление при наличии у реципиента вирусной инфекции или аутоиммунного процесса, увеличивать шанс рецидива указанных заболеваний. Не производят и перекрестную
цитолитическую пробу с лимфоцитами для прогнозирования возможности развития сверхострой реакции отторжения, так как корреляция между результатами перекрестной пробы и реакцией отторжения печени минимальная. Вместе с тем сверхострая реакция отторжения изредка наблюдается даже при обнаружении у реципиента преформированных антител против HLA донорских тканей и отсутствии совместимости по АВО антигенам. Пробу на совместимость по АВО-антигенам проводят обычно при плановой трансплантации, В экстренных случаях иногда пересаживают даже несовместимую по АВО-антигенам печень.
Пятилетняя выживаемость пациентов после такой пересадки на 15% хуже, чем при пересадке АВО совместимых органов. Отмечено также, что пересаженная печень от донора женского пола мужчине приживает хуже мужской донорской печени.
Острое отторжение, так же как и при пересадке других органов, осуществляется с помощь сложной реакции деструкции печени при участии Т-лимфоцитов. Без иммуносупрессии избежать такой реакции невозможно. Для Т-лимфоцитов первичной мишенью для распознавания HLA-антигенов являются антигены, расположенные на поверхности клеток желчных протоков и эндотелия сосудов. Острая реакция отторжения печени похожа на таковую после пересадки почки и сердца. Она возникает через 6 мес, но часто развивается в течение 4 нед после пересадки. Симптомы отторжения неспецифичны. Они проявляются слабостью, повышением температуры, ухудшением функциональных печеночных тестов — повышением в крови билирубина, щелочной фосфатазы, трансаминаз, клиническими симптомами печеночной недостаточности. Диагноз подтверждается с помощью биопсии печени.
Хроническое отторжение происходит в период от нескольких месяцев до нескольких лет. Иммуносупрессивную терапию проводят по общим правилам, подбирая препараты различного механизма действия. Существует несколько схем (протоколов) иммуносупрессии, что позволяет выбирать наиболее подходящую из них. Возникающие после трансплантации печени осложнения разделяют на 4 степени тяжести. Для лечения каждой из них предусмотрена соответствующая схема лечения.
Выживаемость после операции составляет 90%. Выживаемость в течение одного года равна 73%, в течение 5 лет приблизительно 60%. Реципиенты нуждаются в постоянном наблюдении и контроле.
Применяют в основном ортотопическую, реже гетеротопическую трансплантации (см. рис. 28.3). При ортотопической трансплантации печень реципиента удаляют, а на ее место пересаживают аллогенную печень донора. При этом соединяют выделенные кровеносные сосуды печени донора с нижней полой веной, воротной веной и печеночной артерией реципиента.
Желчный проток донорской печени соединяют анастомозом с выключенной по Ру петлей тощей кишки реципиента. При гетеротопической трансплантации печень реципиента не удаляют.
Поскольку удаление нескольких сегментов левой доли печени стало безопасным, некоторые центры отдают предпочтение пересадке левой доли (2—3, иногда 4 сегмента) печени от живого родственного донора, соединяя сосуды трансплантируемой части печени с сосудами селезенки реципиента, а желчный проток — с выключенной по Ру петлей тощей кишки. Это вмешательство менее сложно, дает отличное приживление трансплантата и отличные функциональные результаты вследствие лучшей гистосовместимо-сти и уменьшения времени ишемии пересаживаемого органа. Сложными являются этические проблемы. Ради жизни ребенка мать часто пойдет на риск для собственного здоровья. В связи с улучшением иммунодепрессив-ной терапии многие специалисты считают взятие левой доли печени у живого родственного донора неоправданным риском, поскольку левая доля печени донора с мозговой смертью может дать столь же хорошие конечные результаты.
