
Фтизиатрия / Фтизиатрия
.PDF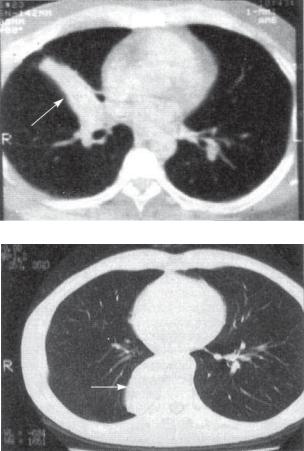
а
б
Рис. 8.25. Ателектаз долей правого легкого.
а — средней доли, б — нижней доли. КТ. Стрелки указывают тень безвоздушной доли легкого.
нарушениям функции внешнего дыхания. Вентиляционная недостаточность обструктивного и рестриктивного типа чаще возникает при нарушении бронхиальной проходимости, плеврите, бронхогенной диссеминации.
При электрокардиографии нередко отмечают уменьшение зубцов Т и S, появление отрицательного зубца Т и смещение комплекса QRS. Эти изменения подтверждают предположение об очаговом и диффузном миокардите, обусловленном пара* специфическими и дистрофическими изменениями миокарда.
Верифицировать диагноз при первичном туберкулезе довольно сложно. Наиболее убедительным подтверждением ди*
160

Рис. 8.26. Бронхогенная диссеминация в нижних отделах легких. КТ.
агноза туберкулезной интоксикации считают вираж чувствительности к туберкулину в период появления характерных клинических симптомов заболевания.
При локальных формах первичного туберкулеза бактериовы* деление бывает редко, поэтому бактериологические исследования часто не позволяют подтвердить туберкулезную этиологию поражения. В этих случаях весьма ценно бактериологическое и морфологическое исследование биоптата, полученного из зоны поражения. Обнаружение МБТ или наличие в биоптате элементов туберкулезной гранулемы свидетельствуют о туберкулезе. Однако для получения биоптата нужны инвазивные манипуляции, как правило нежелательные в подобных случаях.
161
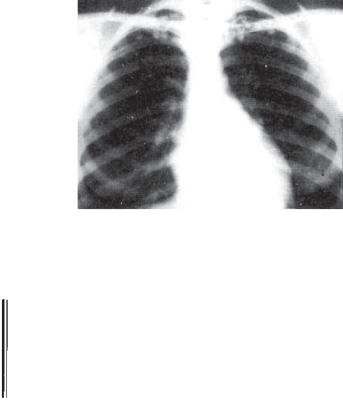
Рис. 8.27. Очаги Симона. Рентгенограмма легких в прямой проекции.
В клинических условиях особое значение придают определенным рентгенологическим признакам, которые ассоциируют с туберкулезной этиологией процесса.
Увеличение и уплотнение внутригрудных лимфатических узлов — обязательные рентгенологические признаки локальных форм первичного туберкулеза органов дыхания.
Постепенное отложение солей кальция в зоне пораже- н и я — характерный признак туберкулезной этиологии патологических изменений. Оно происходит постепенно, по мере уменьшения остроты воспалительной реакции.
В сложных диагностических ситуациях для верификации диагноза используют молекулярно*биологические методы диагностики. Проводят ПЦР со специфичным для МБТ прайме* ром. Диагностическим материалом обычно является мокрота, выделяемая больным при кашле после раздражающих ингаляций.
Дифференциальная диагностика. Наиболее часто дифференциально*диагностические трудности возникают при туберкулезной интоксикации. Эта форма туберкулеза часто остается не выявленной, а нередко ее ошибочно диагностируют при другой самой разной патологии.
Заболевают туберкулезной интоксикацией в основном дети. Для ее распознавания решающее значение имеет диагностика первичного инфицирования МБТ регулярным исследованием (1 раз в год) чувствительности к туберкулину посредством пробы Манту. При динамической оценке туберкулиновых проб важно учитывать наличие поствакцинальной аллергии и возможное влияние неспецифической сенсибилизации на выраженность ответной реакции. Чувствительность к ту*
162
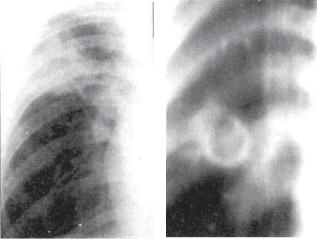
а |
б |
Рис. 8.28. Первичная легочная каверна. Фрагменты рентгенограммы
(а) и продольной томограммы (б) легких в прямой проекции.
беркулину может также меняться при острых и хронических инфекционных и инфекционно*аллергических заболеваниях, эндокринных нарушениях и опухолевом процессе.
Отрицательный результат пробы Манту с 2 ТЕ ППД*Л не всегда исключает туберкулезную интоксикацию. В сомнительных случаях рекомендуют провести пробу Манту со 100 ТЕ ППД*Л. Отрицательная реакция указывает на отсутствие инфицирования МБТ и, следовательно, туберкулезной интоксикации.
Хронический тонзиллит часто встречается в детском возрасте и нередко приводит к развитию интоксикационного синдрома. В отличие от туберкулезной интоксикации, неспецифический воспалительный процесс в миндалинах протекает волнообразно — обострения с характерной клинической картиной ангины чередуются с периодами ремиссии. При тонзиллите увеличиваются и становятся болезненными главным образом подчелюстные лимфатические узлы. У больных с туберкулезной интоксикацией обычно увеличиваются лимфатические узлы 5—7 групп, их размеры небольшие, пальпация безболезненная. Основное значение для диагностики хронического тонзиллита имеет визуальная оценка состояния миндалин, в сомнительных случаях с привлечением оториноларинголога.
Хроническое воспаление придаточных пазух носа может служить причиной повышенной температуры тела и других симптомов интоксикации у ребенка, инфицированного МБТ. Эти
163
симптомы обычно сочетаются с локальным болевым синдромом. Патологические изменения в придаточных пазухах можно обнаружить рентгенологическим и особенно четко при КТ*исследовании.
Ревматический процесс нередко сложно отличить от туберкулезной интоксикации, особенно при вялом течении и развитии параспецифических реакций (нодозной эритемы, флик* тенулезного кератоконъюнктивита). О ревматизме свидетельствуют рецидивирующее течение, признаки поражения миокарда и эндокарда, суставов, почек, нервной системы, а также специфические серологические реакции, резкое повышение СОЭ и изменение других показателей гемограммы. Важно заметить, что ревматизм может возникнуть и у детей, инфицированных МБТ. Их лечение по поводу ревматизма с использованием глюкокортикоидов необходимо проводить с осторожностью и в комплексе с противотуберкулезными препаратами.
Глистная инвазия может сопровождаться симптомами интоксикации, подобными таковой при первичном туберкулезе. Однако при глистной инвазии не бывает повышения температуры тела и увеличения периферических лимфатических узлов, в общем анализе крови может быть выявлена эозино* филия.
При тиреотоксикозе симптомы интоксикации у ребенка или подростка, инфицированного МБТ, могут быть ошибочно расценены как проявления туберкулезной интоксикации. В отличие от туберкулеза у больных тиреотоксикозом дефицит массы тела возникает на фоне нормального аппетита, а температура тела бывает стойко субфебрильной.
В детской фтизиатрической практике наблюдаются больные, у которых туберкулезная интоксикация сочетается с хронической неспецифической респираторной инфекцией. Для диагноза туберкулеза у такого ребенка важно выявить контакт с больным туберкулезом в последние два года, а также установить первичное инфицирование МБТ или постепенное нарастание чувствительности к туберкулину. Следует учитывать также размеры поствакцинального рубца и характер ответной реакции на неспецифическую антибактериальную терапию. Неспецифическое воспаление у инфицированного МБТ ребенка может привести к повышению чувствительности к туберкулину вплоть до гиперергической.
Туберкулез внутригрудных лимфатических узлов нередко приходится дифференцировать от аденопатий при саркоидозе.
Саркоидоз — заболевание неясной этиологии. Оно наблюдается чаще у женщин в возрасте 25—45 лет, но может встречаться у детей и подростков. Как и туберкулез, саркоидоз начинается постепенно и протекает без существенных нарушений в состоянии больного или с малыми симптомами интоксикации в виде слабости, утомляемости, субфебрильной тем*
164
пературы тела. Кашель и одышка присоединяются на более поздних этапах болезни. При саркоидозе органов дыхания часто отмечается поражение и других локализаций — глаз, подчелюстных, околоушных лимфатических узлов, кожи, печени, селезенки, почек, сердца, мелких костей.
Первая стадия саркоидоза характеризуется значительным увеличением лимфатических узлов корней легких и средостения. В отличие от туберкулеза при саркоидозе чаще увеличиваются все группы внутригрудных лимфатических узлов, симметрично с обеих сторон. Их гиперплазия не сопровождается перифокальной инфильтрацией. Рентгенологическая картина поражения лимфатических узлов отличается большей, чем при туберкулезе, динамичностью. Даже без лечения через 2— 3 мес лимфатические узлы нередко уменьшаются до нормальной величины, не подвергаясь кальцинации. Иногда у больных саркоидозом выявляют включения солей кальция в увеличенных лимфатических узлах, которые обусловлены ранее перенесенным туберкулезом. В отдельных случаях единичные отложения солей кальция обнаруживают и в саркоидной гранулеме. Эти отложения имеют весьма малые размеры и не определяют стадию течения заболевания.
У больных саркоидозом отмечают слабоположительную или отрицательную реакцию на туберкулин. Этот признак учитывают при дифференциальной диагностике. Некоторую полезную информацию дает и бронхоскопия. Характерны расширение и извитость сосудов в виде сплетений на слизистой оболочке бронхов. Изредка удается обнаружить бугорковые высыпания — саркоидные гранулемы. Не бывает нодулоброн* хиальных свищей, поскольку лимфатические узлы при саркоидозе не подвергаются казеозному некрозу. При радионук* лидном сканировании с 67 Ga у больных саркоидозом отмечают его накопление в пораженных лимфатических узлах, а также в печени, селезенке, околоушных железах. Верификация диагноза саркоидоза достигается биопсией и гистологическим исследованием лимфатического узла. Для получения биоптата используют по возможности малотравматичные методы. Часто пользуются пункционной биопсией через бронхоскоп. Однако более надежным методом получения биоптата при саркоидозе с поражением внутригрудных лимфатических узлов является медиастиноскопия. В биоптате находят саркоидную гранулему. По составу клеток она похожа на туберкулезную гранулему, но в ней нет элементов казеозного некроза.
Медиастинальная форма лимфогранулематоза (болезнь Ходжкина) может проявляться различной по выраженности интоксикацией с повышением температуры тела, нарастающей слабостью, похуданием. Иногда больные жалуются на кашель с небольшим количеством мокроты, в редких случаях отмечают кровохарканье. В отличие от туберкулеза для лим*
165

|
фогранулематоза |
ха- |
||||
|
рактерны волнооб- |
|||||
|
разный |
тип |
темпе- |
|||
|
ратурной |
кривой и |
||||
|
кожный |
зуд. |
Реак- |
|||
|
ция |
на |
туберкулин |
|||
|
нередко отрицатель- |
|||||
|
ная. |
|
Увеличение |
|||
|
лимфатических |
уз- |
||||
|
лов |
при |
лимфогра- |
|||
|
нулематозе |
бывает |
||||
|
односторонним |
и |
||||
Рис. 8.29. Лимфогранулематоз с двусторон- |
двусторонним. |
Ча- |
||||
ще |
поражаются |
па* |
||||
ним поражением внутригрудных лимфати- |
||||||
ратрахеальные |
и |
|||||
ческих узлов. Рентгенограмма легких в |
||||||
прямой проекции. |
бронхопульмональ* |
|||||
|
ные |
лимфатические |
||||
узлы (рис. 8.29). При лимфогранулематозе вокруг увеличенных лимфатических узлов нет признаков перифокального воспаления, но может наблюдаться распространение гранулема* тозной ткани из лимфатического узла в легкое в виде интер* стициальных тяжей. Наконец, при лимфогранулематозе наряду с поражением лимфатических узлов средостения могут поражаться и периферические узлы. Верификация диагноза ме* диастинального лимфогранулематоза достигается биопсией пораженного лимфатического узла. Морфологическая картина весьма характерна: среди различных клеточных элементов лимфатического узла обнаруживают гигантские клетки Бере- зовского—Рида—Штернберга.
Лимфолейкоз — злокачественное опухолевое поражение с двусторонним симметричным увеличением внутригрудных лимфатических узлов. Заболевание развивается медленно и характеризуется нарастающими симптомами интоксикации. На рентгенограммах лимфатические узлы имеют четкие очертания, без перифокального воспаления. Размеры внутригрудных лимфатических узлов больше, чем при туберкулезе. Могут увеличиваться периферические лимфатические узлы и селезенка. При исследовании крови отмечают резкое возрастание числа лейкоцитов с абсолютным лимфоцитозом. При исследовании костного мозга выявляют его инфильтрацию зрелыми лимфоцитами. Лимфолейкоз можно верифицировать при гистологическом исследовании пораженного лимфатического узла.
Лимфома неходжкинская (лимфосаркома, иммунобластная лимфома) — новообразование, которое может развиваться в лимфатических узлах средостения. При этом возникает необходимость дифференцировать лимфосаркому от туберкулеза внутригрудных лимфатических узлов. В начальной стадии раз*
166
вития лимфома может не иметь выраженных клинических проявлений. У части больных довольно рано появляются лихорадка, ночные поты, уменьшается масса тела. В отличие от туберкулеза при лимфоме многие группы лимфатических узлов увеличиваются значительно, опухолевая ткань нередко прорастает из пораженных узлов в прилежащие ткани и органы, в том числе в легкие. Больные с лимфосаркомой нередко отрицательно реагируют на туберкулин. Диагноз устанавливают путем биопсии и гистологического исследования пораженного лимфатического узла.
При метастазах различных злокачественных опухолей во внутригрудные лимфатические узлы последние увеличиваются, что в некоторых случаях требует дифференциальной диагностики с туберкулезным поражением. Из анамнеза необходимо выяснить, не лечился ли больной ранее по поводу какой*либо злокачественной опухоли. Необходимо также иметь в виду, что метастатическое поражение внутригрудных лимфатических узлов иногда является первым признаком злокачественной опухоли, локализацию которой еще предстоит выяснить. Всегда необходимо учитывать, что туберкулез внутри* грудных лимфатических узлов — в основном удел детей и подростков, а злокачественные опухоли чаще развиваются у взрослых и пожилых людей. Пораженные метастазами лимфатические узлы на рентгенограммах имеют четкие границы, не содержат кальцинатов. Нередко метастатические узлы одновременно имеются в легких. Подобные пациенты нуждаются во всестороннем обследовании, чтобы лучевыми и эндоскопическими методами выявить и морфологическим путем верифицировать первичную опухоль.
Необходимость дифференцировать туберкулез внутригрудных лимфатических узлов с различными опухолями, кистами и аневризмами в средостении возникает в случаях, когда у врача оказывается только обзорная рентгенограмма груди в прямой проекции. Дополнительное лучевое исследование, а при показаниях и биопсия, позволяют, как правило, уточнить диагноз.
Силикотуберкулезный бронхоаденит по клинико*иммуноло* гическим признакам близок к туберкулезу внутригрудных лимфатических узлов. У больных наблюдаются симптомы интоксикации, может быть гиперергическая реакция на туберкулин. При рентгенологическом исследовании выявляют умеренное увеличение многих групп лимфатических узлов. В отличие от туберкулеза при силикотуберкулезном бронхоадените происходит кальцинация капсулы лимфатического узла по типу «яичной скорлупы». При учете профессионального анамнеза больного диагноз силикотуберкулезного бронхоаденита обычно не вызывает затруднений. Обызвествление внутригрудных лимфатических узлов по типу «яичной скорлупы» из*
167
редка можно встретить и при других формах кониотубер* кулеза.
У детей туберкулез внутригрудных лимфатических узлов иногда приходится отличать от инородного тела в крупном бронхе. Дети могут не сообщать о попадании предмета в дыхательные пути, а некоторые экзогенные или эндогенные инородные тела могут не вызывать каких*либо субъективных симптомов. Рентгеноконтрастные инородные тела в области корня легкого распознаются легко. В случае нерентгенокон* трастного инородного тела (зерно, семечко, пластмассовый колпачок авторучки и др.) диагноз может быть поставлен только на основании бронхоскопии. Классическим примером эндогенного инородного тела является камень бронха — брон холит. Он выпадает в просвет бронха из пораженного туберкулезом кальцинированного лимфатического узла.
Иногда клинико*рентгенологическую картину туберкулеза внутригрудных лимфатических узлов может симулировать натечный абсцесс при туберкулезном спондилите. В таком случае у больного бывают симптомы интоксикации, положительная или гиперергическая реакция на туберкулин. Натечный абсцесс хорошо выявляется КТ.
Особые трудности вызывает дифференциальная диагностика малой формы туберкулезного бронхоаденита. При наличии симптомов интоксикации, положительной пробы Манту, пневмофиброза и бронхоэктазов в области корня легкого эту форму туберкулезного бронхоаденита нередко ошибочно диагностируют у больных хроническим бронхитом. Ошибки в диагнозе обычно связаны с неполным лучевым исследованием. Детально оценить состояние внутригрудных лимфатических узлов можно с помощью КТ. Отсутствие признаков воспаления внутригрудных лимфатических узлов на КТ позволяет усомниться в туберкулезной этиологии патологических изменений в области корня легкого. В неясных случаях целесообразна бронхоскопия. Эндоскопическая картина катарально* гнойного или гнойного эндобронхита соответствует хроническому неспецифическому воспалительному процессу, а обнаруженный туберкулез бронха — туберкулезному бронхоадениту. Большое значение имеет динамика рентгенологической картины: появление в области корня легкого мелких кальци* натов свойственно туберкулезу.
При дифференциальной диагностике туберкулеза внутригрудных лимфатических узлов следует также учитывать системные заболевания, сопровождающиеся внутригрудной аде* нопатией.
Основные дифференциально*диагностические критерии туберкулеза внутригрудных лимфатических узлов, центрального рака, саркоидоза I стадии и лимфогранулематоза приведены в табл. 8.1.
168
Т а б л и ц а 8.1. Дифференциальная диагностика туберкулеза внутри@
грудных лимфатических узлов
|
Туберкулез |
Саркоидоз I |
Лимфограну- |
Центральный рак |
|
||||
Признак |
лимфатиче- |
||||||||
стадии |
лематоз |
легкого |
|||||||
|
ских узлов |
||||||||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
||||
Возраст, |
Чаще дети, |
Чаще жен- |
Чаще лица |
Чаще мужчины, |
|||||
пол |
взрослые до |
щины мо- |
молодого |
и |
старше 40 лет — |
||||
|
25 лет неза- |
лодого и |
среднего |
|
курильщики |
||||
|
висимо от |
среднего |
возраста |
не- |
|
|
|
|
|
|
пола |
возраста |
зависимо от |
|
|
|
|
||
|
|
|
пола |
|
|
|
|
|
|
|
|
|
|
|
|
||||
Перифе- |
Полиадено* |
Множест- |
Множест- |
Возможно уве- |
|||||
риче- |
патия |
венные, до |
венные, |
|
личение |
пора- |
|||
ские |
|
1,5 см в |
крупные, |
|
женных |
мета- |
|||
лимфати- |
|
диаметре |
плотные — |
стазами лимфа- |
|||||
ческие |
|
|
«картофель в |
тических |
узлов |
||||
узлы |
|
|
мешке» |
|
(чаще |
надклю- |
|||
|
|
|
|
|
чичных) |
|
|
||
|
|
|
|
|
|||||
Начало и |
Чаще посте- |
Чаще скры- |
Подострое |
Чаще постепен- |
|
||||
течение |
пенное и ма* |
тое, посте- |
или острое, |
ное, прогресси- |
|||||
заболева- |
лосимптом* |
пенное, с |
прогресси- |
рующее |
|
|
|||
ния |
ное с на- |
поражени- |
рующее, |
|
|
|
|
|
|
|
клонностью |
ем других |
часто с вол- |
|
|
|
|
||
|
к самоизле- |
органов и |
нообразной |
|
|
|
|
||
|
чению |
возможно- |
лихорадкой |
|
|
|
|
||
|
|
стью спон- |
и кожным |
|
|
|
|
||
|
|
танной рег- |
зудом |
|
|
|
|
|
|
|
|
рессии |
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
Рентге- |
Преимуще- |
Двусторон- |
Двусторон- |
Ограниченное |
|||||
нологи- |
ственно од- |
нее увели- |
нее увеличе- |
затемнение в |
|||||
ческие |
носторон- |
чение брон* |
ние перед- |
корне и при- |
|||||
признаки |
нее увеличе- |
хопульмо* |
них медиа* |
корневой зоне; |
|||||
|
ние лимфа- |
нальных и |
стинальных |
локальная де- |
|||||
|
тических уз- |
паратрахе* |
и, чаще, па* |
формация и |
|||||
|
лов, чаще |
альных |
ратрахеаль* |
усиление |
легоч- |
||||
|
бронхопуль* |
лимфатиче- |
ных лимфа- |
ного рисунка; |
|||||
|
мональной |
ских узлов |
тических |
уз- |
нарушение |
||||
|
группы |
|
лов |
|
бронхиальной |
||||
|
|
|
|
|
проходимости; |
||||
|
|
|
|
|
увеличение |
||||
|
|
|
|
|
лимфатических |
||||
|
|
|
|
|
узлов |
|
|
|
|
|
|
|
|
|
|
||||
Бронхо- |
Норма. При |
Катараль- |
Выбухание |
Опухоль с эн* |
|||||
скопия |
осложнен- |
ный эндо* |
стенки |
|
до* или пери* |
||||
|
ном тече- |
бронхит, |
бронха, ка- |
бронхиальным |
|||||
|
нии — тубер- |
утолщение |
таральный |
ростом; нару- |
|||||
|
кулез брон- |
слизистой |
эндобронхит |
шение |
подвиж- |
||||
|
ха, свищ, |
оболочки |
|
|
ности |
бронха, |
|||
|
стеноз |
|
|
|
сдавление |
||||
|
|
|
|
|
бронха |
извне |
|||
|
|
|
|
|
|
|
|
|
|
169
