
3 курс / Патологическая физиология / ПАТОФИЗИОЛОГИЯ_РЕГУЛЯТОРНЫХ_СИСТЕМ_ЭНДОКРИННОЙ,_НЕРВНОЙ_И_ЭКСТРЕМАЛЬНЫХ
.pdfПатогенез гипотиреоза вытекает из эффектов тиреоидных гормонов в организме. Недостаточность выработки тиреотропного гормона или нарушение биосинтеза или йодирования тиреоидных гормонов ведет к снижению основного обмена и всех других видов обмена веществ. Это, в свою очередь, ведет к нарушению процессов роста, физического и полового развития, развития головного мозга (у взрослых – нарушению высшей НД).
Врождённый гипотиреоз у детей раннего возраста
Проявления и их выраженность зависят от возраста ребёнка, в котором диагностирован гипотиреоз, и своевременного начала его лечения.
●Отставание физического развития как в период новорождённости, так и на последующих этапах жизни. Это характеризуется:
малым ростом (нередко – карликовым),
грубыми чертами лица (что обусловлено отёчностью мягких тканей),
большим языком (часто он не вмещается во рту),
широким плоским («квадратным») носом с западанием его спинки,
далеко расставленными друг от друга глазами (глазной гипертелоризм),
большим животом (нередко с наличием пупочной грыжи),
задержкой роста и смены зубов,
длительным незаращением родничков черепа.
●Нарушения психического развития (более или менее выраженное нарушение интеллекта, вплоть до идиотии, а у детей старшего возраста – плохая успеваемость в школе).
Микседема
Микседема – тяжёлая форма гипотиреоза, развивающаяся, как правило, у взрослых и подростков.
Характерным признаком микседемы является слизистый отёк кожи и подкожной клетчатки, при котором отсутствует ямка при надавливании.
Инициальное звено патогенеза – недостаточность эффектов тиреоидных гормонов, чаще в результате первичного гипотиреоза (около 95% случаев).
Проявления гипотиреоза и их механизмы
Указанные ниже признаки характерны для всех разновидностей гипотиреоза. Однако их комбинация и выраженность у конкретных пациентов могут быть разными.
Нервная система и высшая нервная деятельность
Недостаточность эффектов тиреоидных гормонов тормозит дифференцировку нервных структур и ВНД, особенно у детей. В связи с этим развиваются:
Гипотиреоидная энцефалопатия. Она характеризуется снижением интеллекта, психической активности, замедлением мышления и речи, заторможенностью, сонливостью, медлительностью, нарушениями памяти, частыми депрессивными состояниями и гипорефлексией (например, снижением выраженности сухожильных рефлексов).
Парестезии.
Мозжечковая атаксия.
Понижение тонуса симпатико-адреналовой системы (обусловливает, помимо прочего, снижение моторики ЖКТ, запоры и уменьшение потоотделения).
Сердечно-сосудистая система
Брадикардия, снижение сердечного выброса, СН.
Кардиомегалия за счёт дилатации полостей сердца в связи со снижением сократительной функции миокарда (вызвано дистрофическими изменениями в миокарде в связи с недостаточностью метаболических эффектов тиреоидных гормонов), скопления жидкости в полости перикарда (является результатом СН).
31
Боли в сердце (кардиалгии), обусловленные недостаточностью коронарного кровотока и нарушениями обмена веществ в миокарде.
Снижение линейной и объёмной скорости кровотока.
Нарушения микрогемоциркуляции в тканях. Вызваны в основном СН.
ЖКТ при гипотиреозе
Снижение аппетита, нередко тошнота.
Нарушение пищеварения вследствие гипоацидного гастрита, гипотонии и гипокинезии кишечника и жёлчных путей (приводят к расстройствам полостного и мембранного пищеварения, частым запорам, иногда формируется кишечная непроходимость).
Почки и мочевыводящие пути
Снижение экскреторной функции, вызванное уменьшением объёма перфузии почек кровью и как следствие – фильтрационного давления, а также гипонатриемией.
Инфицирование мочевыводящих путей. Обусловлено их мышечной гипотонией, гипокинезией и как следствие – замедлением оттока мочи. В этих условиях, как правило, развиваются инфекционные уретриты, циститы, воспаления мочеточников и лоханок почек.
Метаболизм при гипотиреозе
Снижение интенсивности окислительных процессов и основного обмена. Это сопровождается падением теплопродукции и гипотермией, что проявляется у пациентов зябкостью даже при нормальной температуре воздуха.
Торможение процессов протеосинтеза, сочетающееся с активацией протеолиза.
Развитие гиперлипопротеинемии с повышением содержания в крови холестерина и триглицеридов (что способствует прогрессированию атеросклероза). Указанные изменения обусловлены в значительной мере снижением активности ферментов.
Гипогликемия вследствие снижения интенсивности всасывания глюкозы в кишечнике и нарушения мобилизации гликогена в гепатоцитах (вызвана подавлением активности фосфорилазы).
Накопление избытка кислых гликозаминогликанов в коже, подкожной клетчатке, сердце, лёгких, почках, а также в жидкости серозных полостей.
Увеличение содержания в клетках и интерстициальной жидкости Na+.
Повышение содержания жидкости в тканях. Три последних изменения лежат в основе развития особого отёка, характерного для гипотиреоза – микседемы.
Кожа, её производные, подкожная клетчатка, слизистые оболочки, серозные полости
Развитие микседемы. Причины:
Значительное повышение гидрофильности соединительной ткани вследствие увеличения со-
держания в ней глюкуроновой и хондроитинсерной кислот и накопления в клетках и межклеточной жидкости Na+ (этому способствует снижение выработки предсердного натрийуретического фактора).
Задержка жидкости в организме в связи с повышением эффектов АДГ в условиях пониженного уровня Т3 и Т4.
Связывание большого количества жидкости тканевым коллоидом (содержащим избыток гликозаминогликанов и Na+) с образованием муцина – слизеподобного соединения.
Накопление муцина приводит к утолщению кожи и подкожной клетчатки. В связи с этим кожа не собирается в складки. Поверхность её сухая, шелушащаяся, холодная, бледная с желтоватым оттенком (вследствие накопления каротина, превращение которого в витамин А в печени замедлено).
32
Образование избытка муцина в органах приводит к увеличению их размеров, нарушениям микроциркуляции крови в них и развитию дистрофических процессов.
Одутловатость (отёчность) лица, огрубление его черт, гипомимичность (маскообразность), отёк периорбитальной клетчатки.
Ломкость волос, лёгкое их выпадение, хрупкость ногтей. Обусловлены дистрофическими изменениями в коже, подкожной клетчатке, нарушением их кровоснабжения.
Отёчность голосовых связок. Язык увеличен, на боковых поверхностях его видны отпечатки зубов. В результате появляется низкий, грубый голос; нечёткая, затруднённая речь.
Асептический полисерозит. Проявляется накоплением избытка серозной жидкости в полостях перикарда, брюшной, грудной и др. Механизм: генерализованная реакция иммунной аутоагрессии по отношению к AT серозных оболочек.
Опорно-двигательный аппарат
Развитие миопатий. Они проявляются миалгиями, снижением мышечной силы, повышенной утомляемостью. Указанные изменения являются прямым следствием выпадения эффектов Т3 и Т4 в мышечной ткани.
Поражения суставов. Они характеризуются болями в суставах (артралгиями), дегенеративнодеструктивными изменениями суставных поверхностей (артрозами).
Рост организма при микседеме
У детей выявляется задержка роста в результате дефицита Т3 и Т4, а также недостаточного содержания и/или эффектов СТГ.
Содержание гормонов в крови
●Общие и свободные фракции Т3 и Т4 снижены. Исключение составляет постжелезистый (рецепторный) вариант гипотиреоза. При нём уровень тиреоидных гормонов находится в пределах нормы, но чувствительность тканей к ним значительно понижена.
●Уровень ТТГ.
Повышен при первичном гипотиреозе.
Понижен при вторичном (гипофизарном и гипоталамическом) гипотиреозе.
Может быть нормальном или несколько повышенным при снижении чувствительности тироцитов к ТТГ.
●Проба с введением в организм экзогенного тиролиберина.
При первичном гипотиреозе положительна – секреторная реакция аденогипофиза на тиролиберин не нарушена.
При гипофизарном гипотиреозе отрицательна – отсутствует или существенно снижена.
При гипоталамическом гипотиреозе прирост концентрации ТТГ значительно растёт во времени и достигает максимума более чем через 6080 мин (в норме – до 30 мин).
Гипотиреоидная кома
Гипотиреоидная (микседематозная) кома – крайне тяжёлое, нередко смертельное проявление гипотиреоза (летальность при ней достигает 75%).
Является конечным этапом любой разновидности гипотиреоза при его неправильном или отсутствующем лечении.
Провоцирующие факторы:
переохлаждение (особенно при малой подвижности пациента),
НК любого генеза,
острые инфекции (например, грипп, пневмония, менингит),
интоксикации (в том числе транквилизаторами, опиатами, барбитуратами, анестетиками),
стрессовые ситуации,
33
кровотечения (например, желудочно-кишечные, маточные, носовые),
состояния, приводящие к гипогликемии и/или гипоксии (например, длительное голодание, дыхательная недостаточность, хронические анемии, сердечная недостаточность).
Проявления и их механизмы
●Значительная брадикардия. Обусловлена недостаточностью кардиостимулирующего действия Т3 и Т4 в условиях их низкой концентрации и снижением кардиотропных эффектов катехоламинов (что характерно для гипотиреоза вообще).
●Выраженная артериальная гипотензия, вплоть до коллапса.
●Дыхательная недостаточность при гипотиреоидной коме. Вызвана:
снижением альвеолярной вентиляции (в результате уменьшения возбудимости дыхательного центра, нарушения проходимости дыхательных путей из-за отёка их стенок);
уменьшением лёгочного кровотока (в связи с недостаточностью кровообращения); затруднением диффузии газов через аэрогематическую мембрану вследствие отёка.
●Нарастающие гипоксия и ацидоз при гипотиреоидной коме. Обусловлены: дыхательной недостаточностью, недостаточностью кровообращения;
анемией (часто развивающейся при гипотиреозе в результате нарушения всасывания в ЖКТ
витамина В12, фолиевой кислоты, железа; развития аутоагрессивных иммунных реакций; расстройств кроветворения);
нарушением аэробного обмена веществ; снижением функции почек по компенсации сдвигов КОС.
●Почечная недостаточность при гипотиреоидной коме. Является результатом нарушения кровообращения.
●Прогрессирующая гипотермия. Вызвана нарастающим снижением эффективности экзотермических реакций организма. В связи с этим гипотиреоидную кому нередко называют гипотермической.
●Угнетение сознания, вплоть до полной его потери.
Патофизиология паращитовидных желез
Четыре небольшие паращитовидные железы расположены на задней поверхности и под капсулой щитовидной железы.
Функция железы – синтез и секреция Са2+-регулирующего пептидного паратиреоидного гормона – паратиреокрина (ПТГ).
ПТГ вместе с кальцитонином и катакальцином, а также витамином D регулирует обмен кальция и фосфатов.
Гомеостаз кальция и фосфора
Гомеостаз кальция и фосфора поддерживается адекватным поступлением в организм кальция, фосфора и витамина D, нормальной минерализацией скелета, основного резервуара фосфатов и кальция.
Гомеостаз кальция
Кальций находится в сыворотке в трёх формах. Около 40% связано с белком, около 10% находится в комплексе с такими анионами, как цитрат и фосфат, а оставшаяся часть находится в несвязанной форме в виде ионов кальция (Са2+). Кальций сыворотки в ионизированной форме имеет наиболее важное клиническое значение. Уровень сывороточного кальция в норме достигает 10,5 мг% у мужчин и 10,2 мг% у женщин.
Гипокальциемия – концентрация кальция сыворотки менее: 8,9 мг% (2,23 ммоль/л) – общего, 4,6 мг% (1,15 ммоль/л) – свободного.
34
Дефицит ПТГ – главный фактор гипокальциемии.
Гиперкальциемия – концентрация кальция сыворотки более: 10,3 мг% (2,57 ммоль/л) – общего, 5,1 мг% (1,27 ммоль/л) – свободного.
Гиперкальциемия – результат нарушений, вызывающих повышенное всасывание кальция в ЖКТ или повышенную резорбцию кальция из костей.
Гиперсекреция ПТГ – основная причина гиперкальциемии.
Эндокринные регуляторы обмена кальция
Сывороточную концентрацию Са2+ и фосфатов регулируют:
ПТГ,
антагонистичный ему по эффектам кальцитонин,
гормональные формы витамина D,
отчасти эстрогены.
ПТГ увеличивает содержание кальция в сыворотке, усиливая его вымывание из костей и канальцевую реабсорбцию в почках. ПТГ также стимулирует образование кальцитриола.
Кальцитонин подавляет резорбцию костей и усиливает экскрецию кальция в почках; его эффекты на сывороточный кальций противоположны эффекту ПТГ.
Кальцитриол усиливает всасывание кальция и фосфатов в кишечнике. Образование кальцитриола стимулируют ПТГ и гипофосфатемия, подавляет – гиперфосфатемия.
Нарушения метаболизма витамина D, кальцитонина, ПТГ оказывают глубокое влияние на множество органов и систем, в том числе на костный скелет и почки.
Гомеостаз фосфата – равновесие между поступлением и выведением фосфата (внешний баланс), а также поддержание нормального распределения фосфата в организме (внутренний баланс).
Внешний баланс фосфата
Поступление фосфата в норме – 1200 мг/сут. Нормальный уровень экскреции фосфата – 1200 мг/сут (800 мг с мочой и 400 мг с калом). ЖКТ – пассивный компонент внешнего баланса фосфата, в то время как экскреция фосфата в почках тщательно контролируется:
В норме 90% фильтрующегося фосфата реабсорбируются в проксимальных канальцах, очень малая часть реабсорбируется дистальнее.
Высокий уровень ПТГ ингибирует реабсорбцию фосфата.
Низкий уровень ПТГ стимулирует реабсорбцию фосфата.
На ПТГ-независимую регуляцию реабсорбции фосфата влияют содержание фосфата в пище, кальцитонин, тиреоидные гормоны и гормон роста.
Внутренний баланс фосфата
Уровни внутриклеточного фосфата – 200-300 мг%, внеклеточного – 3-4 мг%. Повышение содержания инсулина, дисбаланс ионов водорода и внутриклеточные метаболические нарушения изменяют распределение фосфата в организме.
Гипофосфатемия может развиться в результате внепочечных или почечных потерь фосфата.
Эндокринные регуляторы фосфора
Адреналин стимулирует потребление фосфата клетками, что может привести к гипофосфатемии.
ПТГ. Любое состояние, сочетающееся с повышенным уровнем ПТГ, может вызвать потерю фосфата почками.
Гиперфосфатемия развивается при почечной недостаточности, синдромах лизиса клеток и гипопаратиреозе. Так как уровень ПТГ определяет реабсорбцию фосфата в почках, любое состояние, сочетающееся с недостаточностью паращитовидных желёз или с недостаточным ответом на ПТГ, может характеризоваться гиперфосфатемией.
35
Типовые формы патологии паращитовидной железы
Различные заболевания, обусловленные изменением уровня и/или эффектов ПТГ, можно рассмотреть как гиперпаратиреоидные (гиперпаратиреозы) или гипопаратиреоидные (гипопаратиреозы) состояния.
Гиперпаратиреоз
Гиперпаратиреозы характеризуются повышением содержания ПТГ в сыворотке крови и/или увеличением эффектов ПТГ.
Различают первичные (железистые), вторичные (гиперкальциемические) и третичные гипер-
паратиреозы, а также псевдогиперпаратиреоз.
Первичный гиперпаратиреоз
Первичные гиперпаратиреозы – патология самих паращитовидных желёз. Причины:
Автономно функционирующая аденома (или несколько аденом, наблюдается в 75-80% случаев первичного гиперпаратиреоза).
Первичная гиперплазия желёз (10-15% пациентов с гиперпаратиреоидизмом).
Карцинома паращитовидной железы (менее 5% случаев).
Вторичный гиперпаратиреоз
Вторичный гиперпаратиреоз обусловлен длительной гипокальциемией, как правило, в сочетании с гиперфосфатемией и вторичным развитием гиперфункции и гиперплазии паращитовидных желёз. Причины:
●Патология почек, приводящая к гипокальциемии (наиболее частая причина):
Хроническая почечная недостаточность. Сопровождается снижением экскреции фосфатов и развитием гиперфосфатемии. Это приводит к снижению уровня Са2+ в крови и стимуляции функции паращитовидных желёз.
Тубулопатии и почечный рахит.
●Патология кишечника:
Синдром мальабсорбции, сопровождающийся нарушением всасывания кальция в кишечнике.
Стеаторея — повышенное выведение с калом жира, жирных кислот, их соединений, а также связанных с ними солей кальция.
●Патология костной ткани:
Остеомаляция – размягчение костей и деформация их в связи с дефицитом в них солей кальция и фосфорной кислоты.
Деформирующая остеодистрофия (болезнь Педжета). Характеризуется резорбцией костной ткани, дефицитом в ней кальция, деформацией костей.
●Гиповитаминоз D.
Третичный гиперпаратиреоз
Причина: длительно протекающий вторичный гиперпаратиреоз. Последний приводит к развитию аденомы (или аденом), приобретающей свойство автономного функционирования и гиперпродукции ПТГ. В этих условиях разрушается обратная связь между уровнем Са2+ в крови и секрецией ПТГ.
Проявления гиперпаратиреоза
Изменения костной ткани
Остеопороз – генерализованное уменьшение объёма и плотности костной ткани, в том числе в результате потери солей кальция.
Деформация костей. Является результатом остеопороза. Кости изогнуты и уплощены. В наибольшей мере деформируются бедренные и тазовые кости, грудина, рёбра, грудные и поясничные позвонки.
36
Множественные переломы костей. Обычно переломы происходят в трубчатых костях, рёбрах, позвонках.
Расшатывание и выпадение зубов. Является следствием остеопороза челюстей и образования в них кист.
Изменения в почках
Изменения в почках обусловлены гиперкальциемией и повышенным выведением кальция с мочой. Это сопровождается повреждением эпителия почечных канальцев, нарушением их экскреторной функции и проявляется полиурией, вторичной полидипсией, нефро- и уролитиазом.
Полиурия – значительное увеличение суточного диуреза. Причины:
o Повышенная экскреция кальция с мочой. Помимо стимуляции осмотического диуреза, из-
быток кальция повреждает эпителий почечных канальцев. Это потенцирует полиурию, уже независимую от экскреции Са2+.
o Нарушение реабсорбции воды в почках. Обусловлено дистрофическими и структурными изменениями в клетках канальцев почек.
o Снижение чувствительности канальцевого эпителия к АДГ. Является следствием повышенной концентрации в крови ПТГ.
Вторичная полидипсия. Обусловлена потерей значительного количества жидкости с мочой и гиперосмией (в результате гиперкальциемии).
Образование множественных камней в ткани почки и/или мочевыводящих путях (нефро- и уролитиаз соответственно). Встречается у 20-25% пациентов. Кроме того, соли кальция могут откладываться в паренхиме почек, приводя к нефрокальцинозу. Причины: гиперкальциемия и гиперкальциурия.
В целом, совокупность указанных изменений в почках нередко приводит к развитию прогрессирующей почечной недостаточности и уремии.
Нервно-мышечные расстройства при гиперпаратиреозе
Мышечная слабость (миастения) и в связи с этим – быстрая физическая утомляемость.
Боли в отдельных группах мышц (миалгии), чаще в нижних конечностях. У пациентов развивается «утиная походка» («переваливание» с одной ноги на другую), плоскостопие.
Оба изменения являются результатом гиперкальциемии и увеличения содержания Са2+ во внеклеточной среде.
Желудочно-кишечные расстройства при гиперпаратиреозе
Причины: расстройство кровоснабжения и трофики стенки ЖКТ в результате кальцификации стенок сосудов и расстройств микрогемоциркуляции и обмена веществ в стенках желудка и кишечника.
Проявления: язвенная болезнь (преимущественно ДПК), гастриты, энтероколиты (нередко с множественными эрозиями и язвами), нарушения аппетита, тошнота, рвота.
Сердечно-сосудистые расстройства при гиперпаратиреозе
Признаки стеноза и/или недостаточности аортального и/или митрального клапанов. Причина: кальцификация створок клапанов и деформация их.
АГ, обычно почечного генеза. Причины: активация РААС, включение ренопривного механизма в связи с нефрокальцинозом и нефросклерозом (приводят к уменьшению массы почечной ткани и образованию в ней вазодепрессорных Пг и кининов).
Сердечная недостаточность.
Нарушения ВНД
Быстрая психическая истощаемость (психастения).
Повышенная раздражительность.
Плаксивость.
37
Депрессивные состояния, сменяющиеся психическим возбуждением.
Нарушения сна, сонливость днём.
Гиперпаратиреоидный гиперкальциемический криз.
Гиперпаратиреоидный гиперкальциемический криз
Гиперпаратиреоидный гиперкальциемический криз – наиболее тяжёлое, чреватое смертью пациента проявление (осложнение) гиперпаратиреоза. Летальность достигает 50%.
Причины: состояния приводящие к повышению уровня Са2+ в крови:
переломы костей,
обогащенная кальцием пища,
гипогидратация,
приём ощелачивающих, антацидных и содержащих кальций ЛС,
инфекции и интоксикации.
Инициальные патогенетические факторы:
острое значительное повышение Са2+ крови до 3,5-5 ммоль/л (14-20 мг%) и выше,
снижение содержания фосфатов, К+, Mg2+ в сыворотке крови.
Проявления:
Острые желудочно-кишечные расстройства: тошнота, рвота, диарея, сильная жажда, острые боли в животе.
Почечная недостаточность с развитием уремии и комы.
Прогрессирующие нарушения психики (с развитием заторможенности и ступора либо с возбуждением, галлюцинациями и бредом).
Недостаточность кровообращения, вплоть до коллапса.
Гипопаратиреоз
Гипопаратиреоидные состояния (гипопаратиреоз, гипопаратиреоидизм, недостаточность паращитовидных желёз) характеризуются снижением содержания в крови и/или выраженности эффектов ПТГ в организме.
Различают гипопаратиреоз железистый и внежелезистый (псевдогипопаратиреоз).
Первичный (железистый) гипопаратиреоз обусловлен отсутствием, повреждением или удалением паращитовидных желёз.
Причины:
Врождённое отсутствие или недоразвитие желёз.
Иммунная аутоагрессия (развитие аутоиммунного тиреоидита).
Хирургическое удаление или повреждение желёз.
Нарушение кровообращения и/или иннервации желёз.
Повреждение желёз химическими, физическими или биологическими факторами.
Внежелезистый (периферический) гипопаратиреоз называют также псевдогипо-
паратиреозом. Псевдогипопаратиреоз (например, болезнь Олбрайта) – наследуемое заболевание, характеризующееся резистентностью органов-мишеней к ПТГ.
Проявления гипопаратиреоза
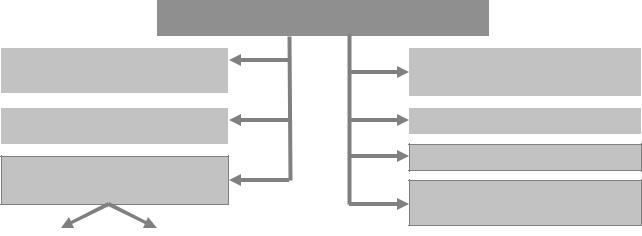
Проявления гипопаратиреоза представлены на рисунке 17.
●Гипокальциемия. Гипокальциемия, как правило, сочетается с гиперфосфатемией. Причины:
Нарушение абсорбции Са2+ в кишечнике.
Торможение мобилизации Са2+ из костей.
Уменьшение реабсорбции Са2+ в канальцах почек.
Дефицит активной формы витамина D3 (холекальциферола).
Последствия:
Расстройство трансмембранного распределения и соотношения кальций/фосфат, натрий/калий между цитоплазмой и интерстицием.
38
Уменьшение содержания Mg2+ в межклеточной жидкости и крови (гипомагниемия). Это потенцирует транспорт Na+ в клетки и выход из них К+.
Нарушения электрогенеза возбудимых структур.
Генерализованное повышение возбудимости нервных и мышечных клеток, формирование состояния «судорожной готовности», развитие тетануса и судорог.
|
|
Гипопаратиреоз |
|
|
|
|
|
|
|
|
|
|
||
Гипокальциемия в сочетании |
|
Нервно-психические |
||
с гиперфосфатемией |
|
расстройства |
||
|
|
|
||
|
|
|
|
|
|
|
|
|
|
Катаракта |
|
Нарушения мочеиспускания |
||
|
|
|
|
|
|
|
|
|
|
Расстройства дыхания
Повышение нервно-мышечной возбудимости Желудочно-кишечные
расстройства
Тетанус |
|
Судороги различных групп |
|
|
мышц |
|
|
|
|
|
|
Рис. 17. Основные проявления гипопаратиреоза
●Повышение нервно-мышечной возбудимости, тетанус и судороги при гипопаратиреозе.
Тетанус – состояние длительного сокращения, максимального напряжения мышц, обычно – симметричных групп (сгибателей конечностей) в тяжёлых случаях – мышц лица. Возникает в связи с высокой частотой импульсов возбуждения, поступающих к мышце по нервным волокнам. В этих условиях расслабления мышечных волокон нет. Наблюдается примерно у 90% больных.
Судороги – непроизвольное сокращение групп мышц, сменяющееся их расслаблением (клонические судороги), либо продолжающееся в течение длительного времени (тонические судороги). Сопровождаются сильной болью и наблюдаются более чем у 50% пациентов. Судороги определённых групп мышц приводят к характерным последствиям.
o Лицевая мускулатура. Возникает сардоническая гримаса. o Мышцы спины. Развивается опистотонус.
oДыхательные мышцы и диафрагма. Возможны нарушения дыхания и дыхательная гипоксия.
o Мышцы гортани и бронхов. Ларингоспазм и бронхоспазм могут привести к асфиксии.
oМышцы пищевода, желудка, кишечника, мочевого пузыря. Их сокращения сопровождаются болями, нарушениями прохождения пищи по пищеводу, поносами или запорами, расстройствами мочеиспускания.
●Расстройства функций органов, тканей и их физиологических систем:
Нервно-психические нарушения
oРазвитие эпилептиформных эпизодов, нейрогенных нарушений чувствительности и движений вследствие кальцификация структур мозга (чаще – диэнцефальной области, базальных ганглиев, мозжечка) и отёка мозга (наблюдается при затянувшихся приступах тетании в связи с нарушением мозгового кровообращения, развитием гипоксии, расстройствами обмена ионов и жидкости).
oПовышенная нервная возбудимость (сочетается с высокой мышечной возбудимостью). Проявляется положительными симптомами Хвостека и Труссо.
39
oПсихические расстройства. Наблюдаются при длительной и выраженной гипокальциемии. Проявляются бессонницей, депрессией, приступами тоски, развитием невротических состояний.
Расстройства кровообращения при гипопаратиреозе. Характеризуются нарушением цен-
тральной и органотканевой гемодинамики, а также микрогемоциркуляции вследствие изменения сердечного выброса, колебаний тонуса артериол, изменений ОЦК. Указанные показатели меняются по-разному в зависимости от доминирования симпатико-адреналовой или парасимпатической системы. У каждого пациента они могут колебаться (вплоть до альтернативных изменений) как при различных эпизодах тетании и судорог, так и в межприступный период. Так, тахикардия и АГ могут смениться брадикардией и артериальной гипотензией и коллапсом.
Нарушения дыхания. Проявляются альвеолярной гиповентиляцией, иногда признаками асфиксии (при ларингоспазме, бронхоспазме).
Расстройства функций пищеварения. Характеризуются нарушениями глотания, признаками пилороспазма, рвотой, болями в животе, запорами, сменяющимися поносами. Наблюдаются обычно при явлениях тетании. Причины: спазм мышц ЖКТ и нарушение сбалансированности симпатических и парасимпатических влияний на органы пищеварения. Преобладание тех или других может меняться у одного и того же пациента.
Нарушения мочеиспускания. Наблюдаются при спазме мышц мочевого пузыря.
Катаракта. Обусловлена кальцификацией хрусталиков при длительном течении гипопаратиреоза.
Другие расстройства обычно не носят обязательного характера и могут встречаться с разной частотой у различных пациентов. Как правило, они развиваются при длительном течении гипопаратиреоза. К ним относятся:
oизменения в костях (остеосклероз, периостоз трубчатых костей, обызвествление рёберных хрящей);
o кальцификация стенок артерий, связок, сухожилий; o нарушения роста зубов,
o дефекты эмали, кариес;
oизменения производных эктодермы (шелушение кожи, ранняя седина, выпадение волос) и многие другие.
Патофизиология половых желез
Эндокринные заболевания, связанные с нарушением гормональной активности половых желёз, обусловлены либо повышением, либо понижением (или отсутствием) их гормональной активности.
Гипофункция половых желёз
Гипофункция половых желез обозначается как гипогонадизм. Различают первичный и вторичный гипогонадизм.
Первичный гипогонадизм связан с непосредственным поражением половых желез,
вторичный (гипогонадотропный, внеяичниковый)– с нарушением их регуляции со стороны гипоталамо-гипофизарно-надпочечниковой системы (обусловлен дефицитом гонадотроп-ных гормонов (ФСГ, ЛГ) транзиторного (преходящего) или постоянного (хронического) характера).
Причины первичного гипогонадизма:
Травмы половых желез.
Инфекционно-воспалительные процессы.
Генетические нарушения.
Эмбриональные нарушения.
Опухоли половых желез.
Крипторхизм.
40
