
3 курс / Патологическая физиология / ПАТОФИЗИОЛОГИЯ_РЕГУЛЯТОРНЫХ_СИСТЕМ_ЭНДОКРИННОЙ,_НЕРВНОЙ_И_ЭКСТРЕМАЛЬНЫХ
.pdf
Виды гипопитуитаризма
Парциальный |
|
Тотальный |
|
|
|
Гипофизарное ожирение
Гипофизарная кахексия
Гипофизарный гипогонадизм
Послеродовой гипопитуитаризм
Гипофизарная карликовость |
|
|
|
Гипоталамо-гипофизарная |
|
|
|
|
|
||
|
|
недостаточность |
Гипофизарный гипокортицизм |
|
|
|
|
|
|
|
|
Гипофизарный гипотиреоидизм
Адипозогенитальная дистрофия
Рис. 1. Основные виды аденогипофизарной недостаточности
Парциальный гипопитуитаризм
«Чистых» парциальных форм аденогипофизарной недостаточности не встречается. Как правило, у каждого пациента лишь доминируют признаки недостаточности одного из гормонов аденогипофиза.
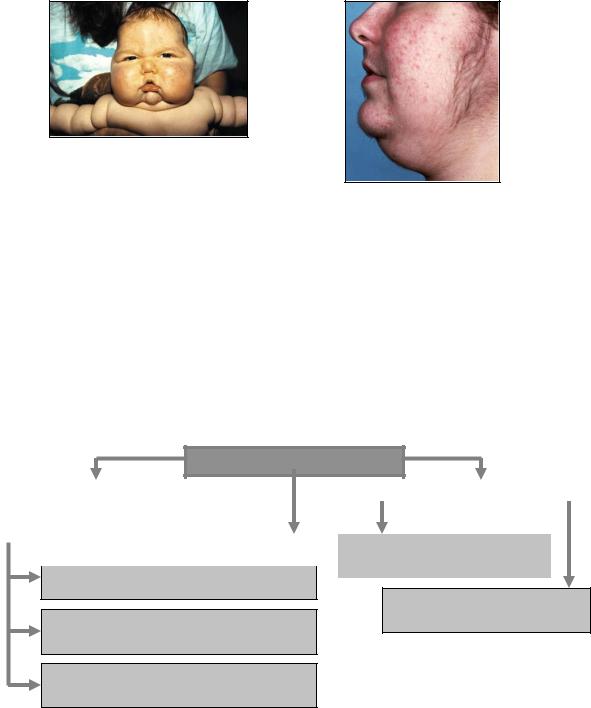
Гипофизарная карликовость (гипофизарный нанизм, микросомия, наносомия). Развивается при дефиците СТГ и/или соматолиберина.
Гипофизарный гипогонадизм (гипофизарный евнухоидизм) развивается при дефектах ФСГ, лютропина и их рецепторов.
Гипофизарное (нейроэндокринное) ожирение
Нарушения половой дифференцировки
Гипофизарный нанизм
Недостаточность функции передней доли гипофиза в период роста проявляется гипофизарной карликовостью, или нанизмом (недостаточность СТГ). Наблюдается:
снижение синтеза белка (задержка и остановка роста и развития костей, внутренних органов и мышц, потеря эластичности соединительной ткани и развитие ее дряблости);
преобладание инсулинового эффекта (гипогликемия);
выпадение жиромобилизующего действия (ожирение);
половое недоразвитие (недостаточное образованием гонадотропных и, соответственно, половых гормонов).
Укарликов детские черты лица, что наряду с дряблостью кожи придает им вид «старообразного юнца (юноши)» (рис. 2). Снижение синтеза белка лежит также в основе недостаточности синтеза гормонов коры надпочечников и ЩЖ.
Гипофизарное (нейроэндокринное) ожирение (рис. 3).
Адипозогенитальная дистрофия
Адипозогенитальная дистрофия (dystrophia adiposogenitalis; лат. adiposus жирный + genitalis
половой, детородный; синоним синдром Пехкранца-Бабинского-Фрелиха)- нейро-эндокринный син-
дром, характеризующийся прогрессирующим ожирением и недоразвитием половых органов. Причина. Поражение гипоталамуса или гипофиза результате нейроинфекции, воспалительно-
го или опухолевого процесса, травмы и др., приводящее к развитию гипогонадотропного гипогонадизма и булимии (волчьего аппетита). Иногда имеется снижение продукции АДГ и ТТГ.
11
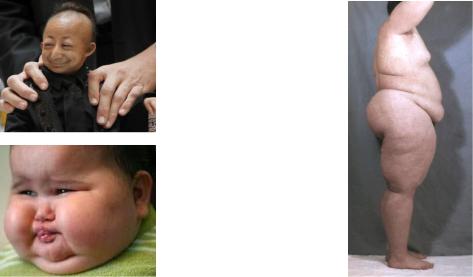
Этот синдром чаще диагностируют у мальчиков в возрасте 10-12 лет (рис. 4). Характерны общее ожирение, ложная гинекомастия, слабая выраженность вторичных половых признаков. Задержки роста не наблюдается. Яички и мошонка недоразвиты, встречается одноили двусторонний крипторхизм; размеры полового члена уменьшены; у девочек отсутствуют менструации. Умственное развитие больных обычно не нарушено. Иногда отмечают сахарный диабет и гипотиреоз.
Рис. 2. Гипофизарный
нанизм Рис. 4. Адипозогенитальная дистрофия
Рис. 3. Гипофизарное ожирение
Пангипопитуитаризм
Понятие «тотальный гипопитуитаризм (пангипопитуитаризм)» применяют при повреждении 75-90% паренхимы аденогипофиза.
Проявления пангипопитуитаризма
Гипопитуитарные синдромы клинически весьма вариабельны, зависят от масштаба и степени поражения гипофиза, основной патологии и многих других факторов. Однако всегда имеются три группы признаков:
1)полигормональной недостаточности,
2)нейросоматических расстройств,
3)психических нарушений.
Признаки полигормональной недостаточности
Являются результатом дефицита конкретных аденогипофизарных гормонов:
Дефицит СТГ
Прогрессирующая потеря массы тела (в среднем 2-6 кг в месяц, в тяжёлых случаях – до 25-30 кг).
Изменения кожи и её производных (сухость, морщинистость кожи, ломкость волос и ногтей).
Дистрофические и дегенеративные изменения костной ткани (декальцификация, остеопороз, повышенная ломкость, выпадение зубов).
Дефицит ТТГ
Развитие гипотиреоза (что проявляется вялостью, апатией, гиподинамией, снижением интеллекта и физической активности, дистрофическими изменениями в органах).
Дефицит гонадотропинов
Характеризуется признаками евнухоидизма и инфантилизма.
Атрофия внутренних и наружных половых органов.
Инволюция характерных половых признаков (у женщин – молочных желёз; у мужчин – яичек, предстательной железы, пениса; у тех и других – исчезновение характерного оволосения). Указанные расстройства потенцируются дефицитом андрогенных стероидов коры надпочечников.
12
Утрата полового чувства, снижение половой потенции.
Отсутствие лактации и восстановления менструации у женщин при развитии синдрома после родов. Послеродовая недостаточность или отсутствие лактации усиливается дефицитом пролактина.
Дефицит АКТГ
Развитие гипофизарного гипокортицизма, проявляющегося дефицитом глюко- и минералокортикоидов, а также андрогенных стероидов. Для гипокортицизма характерны:
общая слабость,
мышечная гипотония,
гиподинамия,
снижение резистентности организма к возбудителям инфекций,
артериальная гипотензия,
гипогликемия на фоне относительного гиперинсулинизма,
диспептические расстройства (отсутствие аппетита, тошнота и рвота, боли в животе в связи со спазмом гладкомышечных клеток кишечной трубки).
Нейросоматические расстройства
Обусловленные поражением ядер гипоталамуса:
гипотермия (редко – субфебрильное повышение температуры),
вегетативные расстройства (преходящие гипогликемия, полиурия, гипотензивные реакции, коллапсы, тетанические судороги и др.).
Вызванные повышением внутричерепного давления (при внутричерепном росте новообразования или кровоизлиянии):
ограничение полей зрения,
снижение остроты зрения,
головные боли.
Психические нарушения
Наблюдаются при всех указанных выше разновидностях гипоталамо-гипофизарной недостаточности. Чаще всего они характеризуются:
апатией и безучастным отношением к происходящему вокруг,
депрессией,
снижением эмоционального уровня оценки событий,
психическими расстройствами (например, галлюцинациями, параноидным психозом).
Примеры пангипопитуитаризма: послеродовой гипопитуитаризм (синдром Шеана) и гипофизарная кахексия (болезнь Симмондса).
Гипофизарная кахексия
Острая гипофункция называется гипофизарной кахексией, или болезнью Симмондса. Её причины – разрушение гипофиза (туберкулез, сифилис), травмы основания черепа, тромбоз или эмболии кавернозного синуса, опухоли. Характерны резкое исхудание, атрофия костей, выпадение волос и зубов, атрофия половых органов, уменьшение щитовидной железы и коры надпочечников.
Гиперпитуитаризм
Гиперпитуитаризм – избыток содержания и/или эффектов одного либо нескольких гормонов аденогипофиза.
Причины гиперпитуитаризма
В большинстве случаев гиперпитуитаризм является результатом аденомы передней доли гипофиза (реже злокачественных опухолей), патологии гипоталамуса, сопровождающейся гиперпродукцией либеринов и/или гипопродукцией статинов.
13
Виды гиперпитуитаризма
Гиперпитуитаризм характеризуется, как правило, парциальной патологией (рис. 5).
Гиперпитуитаризм
Парциальный |
|
|
Тотальный |
|
||
|
|
|
|
|
? |
|
|
|
|
|
|
|
|
Гипофизарный гигантизм |
|
|
|
Акромегалия |
|
|
|
|
|
|
|
||
|
|
|
|
|||
Синдром гипофизарного («истин- |
|
|
Гипермеланотропинемия |
|
||
ного») преждевременного созре- |
|
|
|
|
|
|
|
|
|
|
|||
вания |
|
|
Гиперпролактинемия |
|
||
|
|
|
|
|
||
|
|
|
|
|||
Гипофизарный гиперкортицизм |
|
|
Гипофизарный гипертиреоидизм |
|
||
(болезнь Иценко-Кушинга) |
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
Рис. 5. Наиболее частые виды гиперпитуитаризма
1. Гипофизарный гигантизм
Макросомия – чрезмерное увеличение роста, размеров тела и внутренних органов – по времени возникновения в онтогенезе является ранней формой эндокринопатии.
Инициальные звенья патогенеза:
центрогенные (результат поражений нейронов коры и/или гипоталамуса, приводящих к гиперпродукции соматолиберина и СТГ и/или снижению выработки соматостатина),
первично-железистые (гипофизарное): следствие повышенного синтеза СТГ ацидофильными клетками аденогипофиза,
постжелезистые (среди них наиболее часто встречается рецепторный, обусловленный повышенной чувствительностью тканей и органов к СТГ).
Проявления и их механизмы
Увеличение роста, превышающее норму (обычно выше 200 см у мужчин и 190 см у женщин). Описаны случаи роста 190 см в 10 лет и 250 см в 18 лет. Механизмы: интенсивное эпифизарное и периостальное увеличение размера костей (главным образом линейного) под действием СТГ.
Несоответствие величины и массы внутренних органов размерам тела (чаще органы также увеличены – спланхномегалия, реже – относительно уменьшены в сравнении со значительно возросшим ростом). В связи с этим возможно развитие функциональной недостаточности отдельных органов (например, сердца и печени). Ведущий механизм развития: разная чувствительность клеток, органов и тканей к СТГ. В органах с высокой чувствительностью интенсивно гипертрофируется паренхима и фиброзная ткань.
Непропорциональное развитие мышц. При возникновении заболевания степень развития мышц обычно соответствует размерам тела. Затем начинает отставать. Развивается слабость мышц, их гипотония, нередко – гипотрофия. При физической нагрузке наступает быстрое утомление. Механизм: дегенеративные изменения миофибрилл, разрастание соединительной ткани.
Гипергликемия, нередко СД. Механизмы: прямое гипергликемизирующее действие СТГ и развитие относительного или абсолютного гипоинсулинизма на фоне повышенного уровня СТГ.
Гипогенитализм. Характеризуется недоразвитием внутренних и внешних половых органов, нередко бесплодием. Механизм: недостаточность синтеза и/или эффектов гонадотропинов.
14
Психические расстройства (эмоциональная неустойчивость, раздражительность, нарушение сна, снижение умственной работоспособности, психастения). Возможные механизмы: поражение нейронов коры и подкорковых центров, определяющих эмоциональное состояние индивида; длительная негативная стресс-реакция, вызванная у пациента фактом заболевания; гипертиреоз, который нередко сочетается с гигантизмом.
2.Акромегалия
Акромегалия (от гр. akros – крайний, отдалённый, megas – огромный) – диспропорциональное увеличение размера отдельных частей тела (чаще кистей рук, стоп, внутренних органов), сочетающееся с существенными нарушениями жизнедеятельности организма.
По времени возникновения в онтогенезе акромегалия – поздняя форма эндокринопатии. Она развивается после завершения окостенения эпифизарных хрящей. В основе механизмов развития большинства проявлений акромегалии лежит повышение уровня и/или эффектов СТГ.
Инициальные звенья патогенеза те же, что и при гипофизарном гигантизме (см. выше).
Проявления и их механизмы:
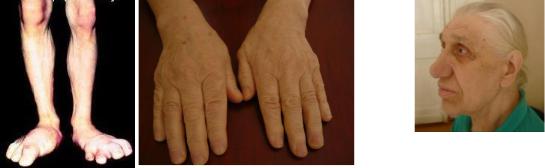
Увеличение размеров кистей и стоп за счёт периостального роста костей, стимулируемого СТГ (рис. 6).
Огрубление черт лица (увеличение нижней челюсти, носа, надбровных дуг, скул; формирование толстых кожных складок) (рис. 7).
Увеличение размеров внутренних органов (сердца, лёгких, печени, почек, селезёнки). На раннем этапе болезни функция их адекватна, но постепенно развиваются признаки полиорганной недостаточности, сочетающиеся с гиперплазией элементов соединительной ткани.
Утолщение кожи, уплотнение мягких тканей в связи с разрастанием их соединительнотканных элементов.
Увеличение языка (макроглоссия) с отпечатками зубов на нём.
Расстройства обмена веществ:
o Углеводного. Характеризуются стойкой гипергликемией (более чем у 50% пациентов) и нередко – СД (примерно у 10% больных).
o Жирового. Проявляются повышением в крови уровня холестерина, лецитина, высших жирных кислот, кетоновых тел, ЛП. Механизм: липолитическое, анаболическое, контринсулярное действие избытка СТГ.
Половые расстройства (снижение полового влечения, импотенция, у женщин – дисменорея и нередко галакторея). Механизмы: недостаточность синтеза и/или эффектов гонадотропинов, при галакторее – гиперсекреция пролактина.
Парестезии, особенно в области кистей и стоп (акропарестезий): Механизмы: сдавление нервных стволов, проходящих в костных каналах или углублениях, в связи с периостальным утолщением костей, гипертрофией и уплотнением мягких тканей.
|
|
|
|
|
|
|
|
|
|
|
Рис. 7. |
||
|
|
|
|
Огрубление черт лица при |
||
|
|
|
|
|||
Рис. 6. Увеличение размеров кистей и стоп при акромегалии |
акромегалии |
|||||
|
|
|
|
|
|
|
15
3.Гиперпролактинемия
4.Синдром гипофизарного преждевременного полового развития
Характеризуется появлением отдельных или всех вторичных половых признаков, в некоторых случаях – наступлением половой зрелости (у девочек до 8-летнего, у мальчиков до 9-летнего возраста). Развивается вследствие преждевременной секреции гонадолиберинов или гиперсекреции гонадотропинов.
5. Гипофизарный гиперкортицизм (болезнь Иценко-Кушинга)
Базофильная аденома передней доли или межуточно-гипофизарное поражение лежит в основе болезни Иценко-Кушинга (усиление продукции АКТГ и вторично – глюкокортикоидов). Для неё характерно ожирение (лица, шеи и туловища, но не конечностей), повышение АД, гипергликемия и глюкозурия. Увеличено выделение 17-кетостероидов с мочой.
Рис. 8, 9. Болезнь Иценко-Кушинга
6. Гипофизарный гипертиреоидизм
Патология нейрогипофиза
Патология нейрогипофиза приводит к нарушениям водного баланса в результате АДГэндокринопатий (недостаточность или избыточность эффектов АДГ). К ним относятся центральные формы несахарного диабета (недостаточность эффектов АДГ) и синдром неадекватной секреции АДГ (избыточность эффектов АДГ).
Несахарный диабет
Несахарный диабет (несахарное мочеизнурение) развивается в результате недостаточности эффектов АДГ.
Поражения нейрогипофиза, супраоптического и паравентрикулярного ядер гипоталамуса, ги- поталамо-нейрогипофизарного нервно-проводникового пути сопровождаются недостатком АДГ и развитием несахарного диабета (несахарное мочеизнурение, diabetes insipidus)
Патогенез несахарного диабета. Инициальные звенья патогенеза представлены на рисунке 10.
Звенья патогенеза
|
Центрогенное |
|
|
|
Постжелезистое |
||
|
(нейрогенное) |
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
Гипоталамо-гипофизарное |
|
Гипосенситизация рецепто- |
|
||
|
|
|
|
||||
|
|
|
|
|
|
ров АДГ в почке |
|
|
|
|
|
|
|
|
|
|
|
Нарушение синтеза АДГ |
|
|
|||
|
|
|
|
|
|||
|
|
|
|||||
Повышение инактивации Нарушение транспорта АДГ АДГ в тканях
к нейрогипофизу
Расстройства накопления и выделения АДГ в кровь
Рис. 10. Патогенез несахарного диабета
16
Основные проявления несахарного диабета
Полиурия. Суточный диурез составляет обычно 3-15 л, иногда до 20-30 л. При этом моча имеет очень низкую осмоляльность. Механизм: недостаточность эффектов АДГ обусловливает снижение реабсорбции жидкости в дистальных отделах канальцев почек. Это приводит к выведению почками большого количества неконцентрированной мочи (относительная плотность всех порций равна обычно 1,000-1,005).
Гиперосмоляльность плазмы крови (более 290 мосм/кг Н20) внутриклеточной и других биологических жидкостей. Механизмы: повышенная фильтрация в клубочках почек жидкости при нормальной реабсорбции ионов, неорганических и органических соединений, гипогидратация клеток и тканей, гемоконцентрация, обусловленная полиурией.
Гипернатриемия. Механизмы: активация выработки, высвобождения и эффектов альдосте-
рона в условиях нарастающей значительной гипогидратации организма и развития гиповолемии. Это ведёт к увеличению реабсорбции Na+ в почках и увеличению его содержания в плазме крови.
Полидипсия – повышенное потребление жидкости, обусловленное патологически усиленной жаждой. Количество выпиваемой пациентами жидкости колеблется от 3 до 15, иногда 30 л в сутки. При отсутствии возможности восполнения утраты жидкости развивается угрожающая жизни гиперосмоляльная гипогидратация организма. Механизм: активация нейронов центра жажды гипоталамуса вследствие гиперосмоляльности плазмы крови и гипогидратации клеток организма. Известно, что дефицит уже 1-2% воды в организме формирует ощущение жажды, особенно при гиперосмоляльности крови.
Синдром неадекватной секреции антидиуретического гормона
Синдром неадекватной секреции АДГ развивается вследствие избыточности эффектов антидиуретического гормона и характеризуется олигурией и отёками.
Патогенез синдрома неадекватной секреции АДГ
Ведущую роль в развитии синдрома неадекватной секреции антидиуретического гормона играют два взаимосвязанных инициальных звена: центрогенное и первично-железистое:
Центрогенное. Характеризуется нейрогенной корково-подкорковой стимуляцией образования АДГ в гипоталамусе и его транспорта в нейрогипофиз.
Первично-железистое. В данном случае речь идет о двух вариантах патогенеза: 1) избыточной продукции и нейросекреции АДГ нейронами гипоталамуса и 2) эктопической секреции АДГ (например, мелкоклеточными карциномами лёгких).
Основные проявления синдрома неадекватной секреции АДГ
Олигурия. Механизм: значительная активация реабсорбции жидкости в дистальных отделах
почечных канальцев под влиянием АДГ. Последний взаимодействует с V2-рецепторами эпителия дистальных отделов канальцев и собирательных трубочек почек. Это обусловливает образование цАМФ, встраивание водных каналов в цитолемму и торможение экскреции жидкости, что приводит к увеличению реабсорбции воды и снижению диуреза.
Нарастание массы тела. Механизм: задержка жидкости в организме (гипергидратация). Во-
да накапливается в тканях и сосудистом русле, что и увеличивает массу тела. Важно, что отёки при этом не развиваются в связи с уменьшением Na+ в интерстиции.
Гипонатриемия. Считается кардинальным признаком синдрома. Na+ снижается до 130-135 мэкв/л, а осмоляльность плазмы до 270 носмоль/кг.
Повышение содержания натрия в моче (обычно более 20 мэкв/л). Механизм: гипергидрата-
ция организма, стимулирующая экскрецию Na+ почками.
Психоневрологические расстройства. Характеризуются апатией, вялостью, нарушением сознания, нередко судорогами. Механизм: набухание нейронов мозга, что характерно для состояния так называемого «водного отравления».
17
Избыточная секреция АДГ наблюдается при эмоциональном возбуждении, введении никотина и ацетилхолина. Она может вызвать рефлекторную анурию (болевой шок), отёки (недостаточная инактивация АДГ – цирроз печени, токсикозы беременности), повышение тонуса сосудов.
Патофизиология надпочечников
Надпочечники – парные эндокринные железы – состоят из коркового вещества (мезодермального происхождения) и мозгового (нейроэктодермального генеза). Фактически это две железы: кора (на долю коры приходится около 80% массы железы) и мозговая часть.
Кора надпочечников синтезирует кортикостероиды, хромаффинные клетки мозговой части – катехоловые амины.
Каждый надпочечник в норме имеет массу около 4 г как у мужчин, так и у женщин. При остром стрессе или гиполипидемии масса надпочечников может существенно уменьшаться. Напротив, при длительном стрессе или некоторых хронических заболеваниях наблюдается гипертрофия и гиперплазия надпочечников с увеличением массы в 1,5-2 раза.
Кортикостероиды В коре надпочечника синтезируются минералокортикоиды, глюкокортикоиды и дегидроэпи-
андростерон.
Минералокортикоиды. Альдостерон – основной минералокортикоид.
Глюкокортикоиды. Основной глюкокортикоид – кортизол (на его долю приходится 80% всех глюкокортикоидов) Остальные 20% - кортизон, кортикостерон, 11-дезокси-кортизол и 11дезоксикортикостерон.
Дегидроэпиандростерон. Дальнейшие превращения этого предшественника андрогенов происходят вне надпочечника.
Катехоловые амины (КА)
КА (преимущественно адреналин) синтезируют хромаффинные клетки – основной клеточный элемент мозговой части надпочечников и параганглиев, расположенных по ходу крупных артериальных стволов (например, каротидное тело). Мелкие скопления и одиночные хромаффинные клетки находят также в сердце, почках, симпатических ганглиях.
Адреналин и норадреналин выбрасываются в кровь из хромаффинных клеток при активации симпатической НС.
КА имеют широкий спектр эффектов (воздействие на гликогенолиз, липолиз, глюконеогенез, влияние на сердечно-сосудистую систему). Вазоконстрикция, параметры сокращения сердечной мышцы и другие эффекты КА реализуются через α- и β-адренорецепторы на поверхности клетокмишеней (ГМК, секреторные клетки, кардиомиоциты). Недостаточность КА крайне редко приводит к развитию серьёзной патологии, но чрезмерная продукция адреналина (например, при феохромоцитоме) гарантирует развитие АГ.
Типовые формы патологии надпочечников
Типовые формы патологии надпочечников подразделяются на две большие группы: гиперфункциональные и гипофункциональные состояния (рис. 11).
Гиперальдостеронизм
Гиперальдостеронизм – общее название синдромов, возникающих вследствие гиперсекреции или нарушений обмена альдостерона и характеризующихся наличием отёков, асцита, гипокалиемии и реноваскулярной артериальной гипертензии.
Синдром гиперальдостеронизма может быть первичным или вторичным. В некоторых случаях развивается псевдогиперальдостеронизм.
18
|
|
|
|
|
Этиологические факторы |
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
Гиперфункциональные состояния |
|
|
|
Гипофункциональные состояния |
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
Парциальные |
|
|
|
|
|
Парциальные |
|
|
Тотальные |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
Гиперкортицизм |
|
Гиперпродукция КА |
|
|
Гипоальдостеронизм |
|
|
|
||||||||||
|
|
|
|
|
мозговым веществом |
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
Надпочечниковая недостаточ- |
||||||
|
|
Гиперальдостеронизм |
|
|
|
|||||||||||||
|
|
|
|
|
|
ность (болезнь Аддисона) |
||||||||||||
|
|
Синдром/болезнь |
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
Иценко-Кушинга |
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
Кортикогенитальный синдром |
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 11. Типовые формы патологии надпочечников
Первичный гиперальдостеронизм
Причины гиперальдостеронизма:
Альдостеронпродуцирующая аденома клубочковой зоны коры одного из надпочечников.
Первичная гиперплазия клубочковой зоны коры надпочечников.
При этих состояниях развивается синдром Конна (около 80% всех случаев первичного гиперальдостеронизма). Синдром Конна – расстройство, вызывающее чрезмерную секрецию альдостерона и характеризующееся головными болями, полиурией, слабостью, артериальной гипертензией, гипокалиемическим алкалозом, гиперволемией и пониженной активностью ренина.
Проявления и механизмы гиперальдостеронизма.
Высокий уровень альдостерона в крови в связи с его гиперпродукцией в клубочковой зоне коры надпочечников.
Снижение содержания (активности) ренина и ангиотензина II в плазме крови. Является результатом подавления активности ренин-ангиотензиновой системы в условиях гиперальдостеронизма и гиперволемии, потенцирующей торможение синтеза и секреции ренина.
Гипернатриемия и гипокалиемия вследствие активации реабсорбции Na+ и стимуляции экскреции К+ в канальцах почек в результате непосредственного влияния на них избытка альдостерона.
Артериальная гипертензия. Развивается вследствие увеличение [Na+] в плазме крови (гиперосмия), что обусловливает цепь следующих явлений:
активация осморецепторов и стимуляция секреции АДГ в гипофизе,
повышение реабсорбции жидкости в дистальных отделах канальцев почек, пропорциональное гиперосмии,
увеличение ОЦК в суженном сосудистом русле,
увеличение сердечного выброса и повышение АД.
Снижение остроты зрения (иногда слепота). Механизм: нарушение кровоснабжения сетчатки глаза в связи с изменениями в её микрососудах (утолщение стенки, микроаневризмы, повышенная извитость) и расстройствами микрогемоциркуляции (замедление тока крови, ишемия, стаз).
Нарушения функции почек:
19
гипостенурия (из-за низкого содержания Na+ в моче),
олигурия на начальном этапе болезни (в связи с повышенной реабсорбцией Na+),
полиурия и никтурия на последующих этапах заболевания,
протеинурия.
Указанные изменения являются результатом дистрофии эпителия почечных канальцев и гипосенситизации рецепторов эпителия канальцев почек к АДГ вследствие снижения уровня К+
в клетках.
Расстройства нервно-мышечной возбудимости, парестезии, мышечная слабость и гипотония,
судороги, вялые (нейрогенные) параличи. Механизмы: гипернатриемия, увеличение уровня Na+ в миоцитах и нервных клетках, гипокалиемия, дефицит К+ в клетках, алкалоз. Указанные отклонения приводят к нарушениям электрогенеза и дистрофическим изменениям.
Вторичный гиперальдостеронизм
Причины вторичного гиперальдостеронизма – состояния, вызывающие снижение ОЦК и/или АД.
Это обусловливает активацию ренин-ангиотензиновой системы и вторично – гиперпродукцию альдостерона обоими надпочечниками. Наиболее часто к этому приводят СН, нефроз (с гипоальбуминемией), сопровождающиеся ишемией почечной ткани гломерулонефрит, гидронефроз, нефросклероз, цирроз печени, полиурия.
Последствия гиперальдостеронизма. Названные и другие состояния приводят к стимуляции синтеза ренина и избыточному образованию ангиотензина (в отличие от первичного гиперальдостерониз-
ма!).
Проявления вторичного гиперальдостеронизма и их механизмы: высокий уровень альдостерона в крови, повышенная активность ренина плазмы крови. Другие проявления аналогичны тем, которые наблюдаются при первичном альдостеронизме.
Гиперкортизолизм
Синдромы гиперкортизолизма (гиперкортицизма) возникают в результате существенного увеличения уровня глюкокортикоидов (в первую очередь – кортизола) в крови.
Виды и причины (гиперкортизолизма) гиперкортицизма
Синдром Иценко-Кушинга. Характеризуется высоким уровнем кортизола в крови при низком содержании в ней АКТГ. Обусловлен гиперпродукцией глюкокортикоидов в пучковой зоне коры надпочечников.
Болезнь Иценко-Кушинга. Характеризуется высоким содержанием в крови АКТГ и глюкокортикоидов.
Синдромы эктопической (гетеротопной) гиперсекреции АКТГ.
Ятрогенный синдром Иценко-Кушинга. Развивается при длительном введении в организм препаратов глюкокортикоидов с лечебной целью. При этом, как правило, наблюдается гипотрофия коркового вещества обоих надпочечников.
Основные проявления (гиперкортизолизма) гиперкортицизма:
Артериальная гипертензия. Выявляется в среднем у 75% пациентов с гиперкортизолизмом. Причины: сосудистые и другие эффекты кортизола (включая задержку натрия), увеличение выработки альдостерона в коре надпочечника и его уровня в крови (наблюдается при опухолях, гипертрофии и гиперплазии коры надпочечников с поражением клубочковой и пучковой его зон).
Кушингоидная внешность. Наблюдается не менее чем у 85-90% пациентов. При избыточном образования жира происходит его перераспределение с накоплением в области шеи («бизоний горб»), живота и груди (при уменьшении жира на конечностях). Лицо при этом приобретает округлую (лунообразную) форму.
Мышечная слабость, гиподинамия. Наблюдаются более чем у 80% пациентов. Причины: гипокалиемия, уменьшение внутриклеточного К+ и увеличение внутриклеточного Na+, снижение содержания глюкозы в мышечных волокнах (обусловлено контринсулярным эффектом
20
