
2 курс / Гистология / Гистология,_цитология_и_эмбриология_Зиматкин_С_М_Ред_
.pdfФункция. В собирательных трубках с помощью светлых клеток завершается пассивное обратное всасывание из мочи в кровь части воды (водные каналы образованы белками аквапоринами 2 и 3), а за счет темных эпителиоцитов происходит подкисление мочи (секреция ионов Н+ приводит к появлению слабокислой реакции мочи), вероятно, предотвращая образование мочевых конкрементов. Антидиуретический гормон гипоталамуса стимулирует реабсорбцию воды в собирательных трубочках, что и определяет окончательный объем мочи.
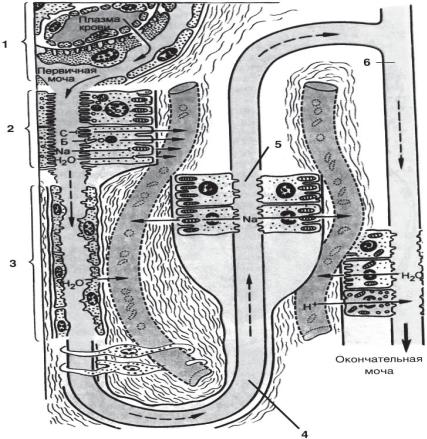
Таким образом, мочеобразование – сложный процесс, который осуществляется в нефронах. В почечных тельцах происходит первая фаза этого процесса – фильтрация, в результате чего образуется первичная моча (более 100 л в сутки). В канальцах нефронов протекает вторая фаза мочеобразования, т. е. реабсорбция, следствием чего является качественное и количественное изменение мочи. Из нее полностью исчезают сахар и белок, а также вследствие обратного всасывания большей части воды до 1,5–2 л в сутки снижается количество мочи, что приводит к резкому возрастанию в окончательной моче концентрации выделяемых шлаков: мочевины, мочевой кислоты, креатининовых тел, аммиака и т. д. Заключительная (третья) секреторная фаза мочеобразования осуществляется в дистальных канальцах (секреция ионов К+ и H+ в обмен на реабсорбцию Na+) и в собирательных трубках (окончательная реабсорбция воды, секреция ионов Н+), в результате реакция мочи становится слабокислой. Все фазы образования мочи – результат активной деятельности клеток нефронов (рис. 15.5).
Васкуляризация. Кровь поступает к почкам по почечным артериям, которые, войдя в почки, распадаются на междолевые артерии, идущие между мозговыми пирамидами. На границе между корковым и мозговым веществом они разветвляются на дуговые. От них в корковое вещество отходят междольковые артерии. От междольковых артерий в стороны расходятся
внутридольковые артерии, от которых начинаются принося-
щие артериолы. От верхних внутридольковых артерий приносящие артериолы направляются к корковым нефронам, от нижних – к юкстамедуллярным. В связи с этим в почках условно
351
различают кортикальное кровообращение, обслуживающее корковые нефроны, и юкстамедуллярное, связанное с околомозговыми нефронами.
Рисунок 15.5 – Схема функционирования почек:
1 – почечное тельце (происходит фильтрация плазмы крови из капилляров в просвет капсулы). Суточный объём фильтрата – около 180 л;
2 – проксимальныи извитой каналец (активная и пассивная реабсорбция всех белков (путём пиноцитоза), аминокислот, глюкозы, значительной части ионов; 3 – тонкий каналец (реабсорбция воды); 4 и 5 – дистальный прямой и дистальный извитой канальцы активная (реабсорбция оставшихся электролитов; 6 – собирательный проток (пассивная реабсорбция воды, секреция NН4+) (по Е.Ф. Котовскому)
В кортикальной системе кровообращения приносящие артериолы распадаются на капилляры, образующие сосуди-
стые клубочки почечных телец корковых нефронов. Капилляры клубочков собираются в выносящие артериолы, которые несколько меньше по диаметру, чем приносящие артериолы. За счет такой разницы в диаметре приносящих и выносящих ар-
териол в капиллярах клубочков корковых нефронов кровяное
352
давление необычайно высокое – свыше 50 мм рт. ст. Это являет-
ся важным условием для первой фазы мочеобразования – процесса фильтрации жидкости и веществ из плазмы крови в полость капсулы. Выносящие артериолы, пройдя короткий путь, вновь распадаются на капилляры, оплетающие канальцы нефрона и образуют перитубулярную капиллярную сеть. В этих «вторичных» капиллярах давление крови, наоборот, относи-
тельно низкое – около 10–12 мм рт. ст., что способствует вто-
рой фазе мочеобразования – процессу обратного всасывания части жидкости и веществ из канальцев нефрона в кровь. Из капилляров перитубулярной сети кровь собирается в верхних отделах коркового вещества и по системе вен выходит из ворот почек через почечную вену. Таким образом, корковые нефроны в результате особенностей кортикального кровообращения (высокое кровяное давление в капиллярах сосудистых клубочков и наличие перитубулярной сети капилляров с низким давлением крови) активно участвуют в мочеобразовании.
В юкстамедуллярной системе кровообращения приносящие и выносящие артериолы сосудистых клубочков почечных телец околомозговых нефронов примерно одинакового диаметра. Поэтому кровяное давление в капиллярах этих клубочков низкое и фильтрация не происходит. Околомозговые нефроны играют роль шунта, по которому проходит сброс крови через почки в условиях сильного кровенаполнения, например, при выполнении человеком тяжелой физической работы.
Иннервация. Иннервацию почки осуществляют симпатические и парасимпатические нервы.
Эндокринная система почек
Она представлена ренин-ангиотензин-альдостероновой, простагландиновой и калликреин-кининовой системами.
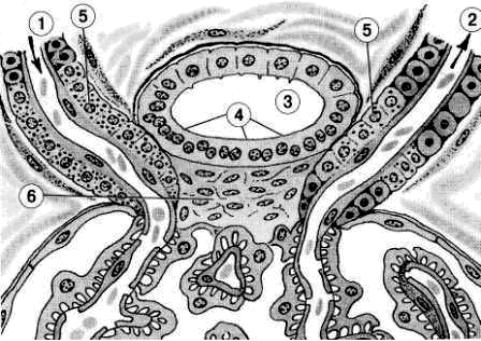
Ренин-ангиотензин-альдостероновая система в почках представлена юкстагломерулярным аппаратом (ЮГА)
(рис. 15.6). В состав ЮГА входят:
− юкстагломерулярные клетки (миоидные эндокрино-
циты). Это видоизмененённые гладкие миоциты, находящиеся под эндотелием в стенке приносящих и выносящих артериол, имеют овальную или полигональную форму. В их цитоплазме
353
происходит образование ренина, который находится в крупных секреторных гранулах. Эти клетки, вероятно, являются и барорецепторами, регистрирующими давление крови в приносящей артериоле. При этом стимуляция данных клеток происходит при понижении указанного давления;
Рисунок 15.6 – Схема строения юкстагломерулярного аппарата:
1 – приносящая артериола; 2 – выносящая артериола; 3 – просвет дистального извитого канальца; 4 – клетки плотного пятна; 5 – юкстагломерулярные клетки; 6 – юкставаскулярные клетки
(по Е.Ф. Котовскому)
−плотное пятно – участок стенки дистального отдела нефрона, находящегося рядом с почечным тельцем между приносящей и выносящей артериолами. Считается, что плотное
пятно является осморецептором: его эпителиальные клетки раздражаются при повышении концентрации Na+ в первичной моче
истимулируют при этом ренинпродуцирующие юкстагломерулярные клетки;
−юкставаскулярные клетки (клетки Гурмагтига) – ле-
жат в треугольном пространстве между приносящей и выносящей артериолами и плотным пятном. Считают, что эти клетки включаются в продукцию ренина при истощении юкстагломерулярных клеток;
354
−некоторые авторы причисляют к ЮГА также мезангиальные клетки сосудистых клубочков, располагающиеся в тех местах, где между капиллярами сосудистых клубочков отсутствуют подоциты (экстагломерулярный мезангиум). Предполагают, что мезангиоциты включаются в продукцию ренина при истощении юкстагломерулярных и юкстоваскулярных клеток.
Роль ЮГА. Ренин, вырабатываемый в клетках ЮГА, представляет собой фермент, который в крови воздействует на ангиотензиноген (секретируемый клетками печени), превращая последний в ангиотензин 1. Под влиянием протеолитического
ангиотензин-1-превращающего фермента (содержащегося в ка-
пиллярах легких), ангиотензин 1 переходит в ангиотензин 2, действие которого сводится к двум эффектам:
−сужению мелких артерий, что повышает давление крови;
−усилению выделения альдостерона корой надпочечников, что стимулирует реабсорбцию Na+, и, соответственно, воды
вдистальных канальцах почек.
Простагландиновый аппарат. В его состав входят: интер-
стициальные клетки и светлые клетки собирательных трубочек.
Интерстициальные клетки располагаются в строме мозговых пирамид. Часть отростков этих клеток оплетает канальцы петель нефронов, а вторая их часть – кровеносные капилляры. Функция данного аппарата заключается в продукции одного из видов простагландинов (Е2), оказывающего действие, противоположное ренину – расширяя сосуды, снижает артериальное давление.
Калликреин-кининовый аппарат обладает сильным сосудорасширяющим действием и повышает натрийурез и диурез путем угнетения реабсорбции натрия и воды в канальцах нефронов. Кинины – это пептиды, образующиеся под влиянием ферментов калликреинов из белков-предшественников кининогенов, содержащихся в плазме крови. В почках калликреины выявляются в клетках дистальных канальцев и на этом уровне происходит высвобождение кининов. Вероятно, свое действие кинины оказывают через стимуляцию секреции простогландинов.
Эритропоэтин – гормон, синтезируемый подоцитами и мезангиальными клетками почек. Он стимулирует образование эритроцитов в красном костном мозге.
355
Таким образом, в почках существует эндокринный комплекс, участвующий в регуляции общего и почечного кровообращения, а через него оказывающий влияние на мочеобразование. Непосредственно на функцию нефронов воздействует альдостерон (надпочечники) и вазопрессин, или антидиуретический гормон (гипоталамус). Под влиянием первого гормона усиливается реабсорбция натрия в дистальных отделах нефронов, а под влиянием второго – реабсорбция воды в собирательных трубочках.
Мочевыводящие пути
К мочевыводящим путям относятся: почечные чашечки и лоханки; мочеточники; мочевой пузырь; мочеиспускательный канал. Строение стенок почечных чашечек и лоханок, мочеточников и мочевого пузыря в общих чертах сходно это слоистые структуры и органы. В них различают слизистую, мышечную и адвентициальную (или серозную) оболочки.
Почечные чашечки и лоханки
Это система внутрипочечных мочевыводящих путей. Различают малые чашечки (8–9), которые сливаются в большие (2–3), а последние образуют лоханку, в воротах почки переходящую в мочеточник. В строении их стенки выделяют три оболочки: слизистая оболочка состоит из: многослойного переходного эпителия (уротелий) и собственной пластинки слизистой оболочки (рыхлая волокнистая соединительная ткань); мышечная оболочка представлена двумя тонкими слоями гладких миоцитов, – внутреннийпродольный слой и наружный циркулярный; адвентициальная оболочка, без резких границ переходящая в рыхлую соединительную волокнистую ткань, окружающую крупные почечные сосуды.
Мочеточники
Слизистая оболочка мочеточника образует глубокие продольные складки и состоит из трех слоев: эпителиального, представленного переходным эпителием (уротелием); соб-
ственной пластинки слизистой оболочки; подслизистой ос-
новы, в рыхлой соединительной ткани которой в нижней части мочеточников располагаются мелкие альвеолярно-трубчатые
356
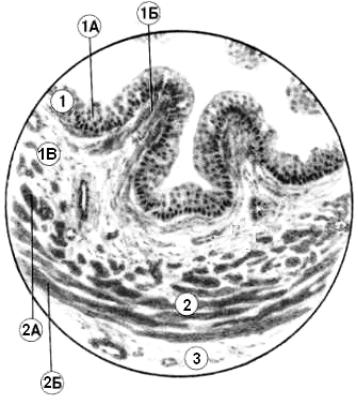
железы. Мышечная оболочка в верхней половине мочеточника состоит их двух слоев гладких мышечных клеток: внутреннего продольного и наружного циркулярного мышечных пластов, а в нижней части имеет три слоя: внутренний и наружный слои гладких миоцитов продольного и средний – циркулярного направления. Наружная оболочка – адвентициальная (рыхлая волокнистая соединительная ткань) (рис. 15.7).
Рисунок 15.7 – Строение мочеточника:
1 – Слизистая оболочка; 1А – Переходный эпителий (уротелий); 1Б – Собственная пластинка слизистой оболочки; 1В – Подслизистая основа; 2 – Мышечная оболочка; 2А – Внутренний слой;
2Б – Наружный слой; 3 – Адвентициальная оболочка; (по В.Г. Елисееву, Ю.И. Афанасьеву, Е.Ф. Котовскому)
Мочевой пузырь Слизистая оболочка мочевого пузыря в зависимости от
топографического расположения имеет некоторые особенности своего строения. Так, в переднем отделе дна пузыря, в участке имеющем форму треугольника, где в мочевой пузырь впадают мочеточники и выходит мочеиспускательный канал, слизистая оболочка лишена складок и состоит из двух слоев – эпителиаль-
357
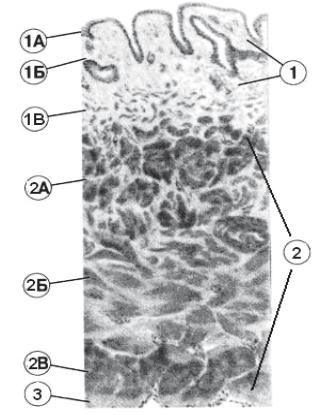
ного (переходный эпителий) и собственной пластинки слизистой оболочки, в рыхлой соединительной ткани которой располагаются железы, напоминающие железы нижней части мочеточника. Во всех остальных участках мочевого пузыря слизистая оболочка образует множество складок и состоит из трех слоев: эпителиального (переходный эпителий), собственной пластинки слизистой оболочки и подслизистой основы, построенных из рыхлой соединительной ткани (рис. 15.8).
Рисунок 15.8 – Строение мочевого пузыря:
1 – Слизистая оболочка; 1А – Переходный эпителий (уротелий); 1Б – Собственная пластинка слизистой оболочки; 1В – Подслизистая
основа; 2 – Мышечная оболочка; 2А – Внутренний слой; 2Б – Средний слой; 2В – Наружный слой; 3 – Серозная оболочка
(по В.Г. Елисееву, Ю.И. Афанасьеву, Е.Ф. Котовскому)
Мышечная оболочка имеет три не резко отграниченных слоя гладких мышечных клеток: внутренний и наружный слои продольного направления и средний слой – циркулярного. Прослойки соединительной ткани разделяют мышечную ткань в этой оболочке на отдельные крупные пучки, что обеспечивает
358
возможность сильного расширения пузыря при его переполнении. В шейке мочевого пузыря циркулярный слой образует мышечный сфинктер.
Наружная оболочка на верхнезадней и частично боковых поверхностях мочевого пузыря образована серозной оболочкой, а на остальных – адвентициальной.
Стенка мочевого пузыря обильно снабжена кровеносными и лимфатическими сосудами и иннервируется как симпатическими, парасимпатическими, так и спинальными (чувствительными) нервами.
Мочеиспускательный канал описан в теме, посвящённой половой системе.
Развитие
В течение эмбрионального периода последовательно закладываются три парных выделительных органа: предпочка, первичная и постоянная почка. Источником их является та часть мезодермы, которая расположена между сомитами и спланхнотомами. В верхней половине тела зародыша она сегментирована и образует нефрогонотом (сегментные ножки), а в нижней по-
ловине не сегментирована и называется нефрогенный тяж.
Передняя почка, или предпочка (пронефрос) образуется на 4-й неделе развития из 8–10 передних нефрогонотомов среднего зародышевого листка. У зародыша человека предпочка не функционирует в качестве мочеотделительного органа и вскоре после закладки подвергается обратному развитию. Одновременно с предпочками и латеральнее от них появляется парный мезонефральный проток – зачаток мочевыводящих путей. В то время, как его верхняя (краниальная) часть запустевает, нижняя продолжает расти в каудальном направлении и вступает в контакт с канальцами последующих пар почек.
Первичная почка (мезонефрос). Ее эпителиальные канальцы формируются из 20–25 сегментных ножек (нефрогонотомов) туловищной области зародыша. Почечные тельца образуются в результате встречного роста слепых концов эпителиальных канальцев и мелких сосудов, которые первоначально отходят от аорты, постепенно разветвляются и распадаются на мелкие ка-
359
пилляры, образуя сосудистые клубочки почечных телец. Канальцы своим слепым концом обрастают клубочки, образуя их капсулы. Другим концом канальцы впадают в мезонефральный проток. Последний выполняет роль мочеточника и открывается в клоаку.
Первичные почки достигают максимальной величины к середине 2-го месяца и функционируют как органы выделения в течение первой половины внутриутробного периода.
Постоянная, или окончательная, почка (метанефрос) за-
кладывается у зародыша на 2-м месяце, но развитие ее заканчивается лишь после рождения ребенка. Функционировать она начинает во второй половине внутриутробного периода. Эта почка образуется из двух источников – мезонефрального протока и нефрогенной ткани, представляющей собой не разделенные на сегментные ножки участки мезодермы в каудальной части зародыша. Мезонефральный проток дает начало мочеточнику, почечной лоханке, почечным чашечкам, сосочковым каналам и собирательным трубочкам. Образовавшись, окончательная почка начинает быстро расти, и, начиная с 3-го месяца, оказывается лежащей выше первичной почки, которая во второй половине эмбриогенеза подвергается обратному развитию.
360
