
5 курс / Госпитальная хирургия / Кузин_Учебник_Хирургические_болезни
.pdf
|
ские узлы. Для выявления метастазов в |
|||||
|
малом тазу необходимо произвести ис |
|||||
|
следование per rectum, а у женщин, кро |
|||||
|
ме того, — per vaginum. |
|
|
|
||
|
С и м п т о м а т и к а |
р а к а |
желуд |
|||
|
ка в з н а ч и т е л ь н о й с т е п е н и |
|||||
|
з а в и с и т |
о т л о к а л и з а ц и и |
опу |
|||
|
х о л и . При раке кардиального |
отдела |
||||
|
пациенты предъявляют жалобы на слю |
|||||
|
нотечение, |
затруднение |
при |
прохожде |
||
|
нии грубой пищи. Дисфагия нарастает |
|||||
|
по мере прогрессирования болезни и су |
|||||
|
жения просвета пищевода (рис. 11.26). |
|||||
|
На этом фоне появляются срыгивание |
|||||
Рис. 11.26. Рак кардиального отдела же |
пищей, тупые боли или ощущение дав |
|||||
лудка. Деформация газового пузыря за |
ления за грудиной, в области сердца или |
|||||
счет дефекта наполнения по медиально |
в межлопаточном пространстве. Причи |
|||||
му контуру. Рентгенограмма желудка. |
||||||
ной этих симптомов может быть застой |
||||||
|
||||||
пищи в пищеводе, расширение его. При локализации рака в антральном отделе (рис. 11.27) сравнительно рано появ ляется чувство тяжести в эпигастральной области, рвота пищей, съеденной накануне, неприятный тухлый запах рвотных масс, шум плеска в желудке. Иногда через брюшную стенку бывают видны перистальтические сокраще ния желудка.
При раке тела желудка, даже при значительных размерах опухоли, мест
ные симптомы болезни длительное время отсутствуют, преобладают общие
симптомы — слабость, анемия, похудание и т. п.
Язвенно-инфильтративные формы рака проявляются выраженными мест ными симптомами. При экзофитных опухолях обычно наблюдается изъязв ление, скрытое и явное кровотечение, анемия, общие симптомы рака. Мест ные симптомы слабо выражены.
О с л о ж н е н и я . Наиболее частыми осложнениями являются желудочное кровотечение с более или менее выра женной анемией. При массивном кро вотечении возникает необходимость в оперативном вмешательстве. При раке III—IV стадии может возникнуть пер форация опухоли с типичной картиной острого живота и необходимость сроч ного оперативного вмешательства. Иногда распадающаяся опухоль инфи цируется, что проявляется повышением температуры тела, значительным ухуд шением общего состояния больного.
Рутинные лабораторные тесты долж ны включать развернутую гемограмму,
включать развернутую гемограмму,
определение белков крови, щелочной
определение белков крови, щелочной
. л? VWMW.4 j^-v^Ti, iii,wjivj-Lii^jri
фосфатазы, тестов,, отражающиххфунк- циюЦИЮ печени, почек, свертывающей СИСсис-
Р и с - и -2 7 - Р а к антрального отдела же-
лудка, экзофитная форма с изъязвлени- eM g антральном отделе дефект напол-
н е Н ия с большим депо бария - блюдде-
образный рак. Рентгенограмма желудка.
340

|
|
|
|
|
темы крови, состояние водно-электро |
||||||||
|
|
|
|
|
литного и кислотно-основного состоя |
||||||||
|
|
|
|
|
ния, исследование кала на скрытую |
||||||||
|
|
|
|
|
кровь. В III—IV стадии болезни отмеча |
||||||||
|
|
|
|
|
ются уменьшение гемоглобина, гематок- |
||||||||
|
|
|
|
|
рита, |
числа |
эритроцитов, |
повышение |
|||||
|
|
|
|
|
СОЭ, |
склонность к |
гиперкоагуляции, |
||||||
|
|
|
|
|
повышение щелочной фосфатазы. Про |
||||||||
|
|
|
|
|
бы для обнаружения |
геликобактерной |
|||||||
|
|
|
|
|
инфекции часто бывают положительны |
||||||||
|
|
|
|
|
ми. К сожалению, в настоящее время |
||||||||
|
|
|
|
|
нет маркера рака желудка для выявле |
||||||||
|
|
|
|
|
ния ранних форм его. Использование |
||||||||
|
|
|
|
|
молекулярно-биологической |
техники |
|||||||
|
|
|
|
|
для выявления ранних форм рака пока |
||||||||
|
|
|
|
|
недоступно для клинического примене |
||||||||
|
|
|
|
|
ния. В этом направлении проводятся |
||||||||
|
|
|
|
|
|
интенсивные исследования в ряде цен |
|||||||
|
|
|
|
|
тров. |
|
|
|
|
|
|
||
|
|
|
|
|
|
Для диагностики рака желудка ис |
|||||||
Рис. 11.28. Рак тела желудка, инфильт- |
|
пользуются |
различные инструменталь |
||||||||||
ративно-язвенная форма. В средней |
ные методы: рентгенологическое иссле |
||||||||||||
трети тела по малой кривизне дефект |
дование с двойным контрастированием |
||||||||||||
наполнения с подрытыми границами, с |
желудка взвесью бария, гастроскопия с |
||||||||||||
депо бария, не выходящими за контуры |
|||||||||||||
|
биопсией, эндоскопическое |
ультразву |
|||||||||||
желудка. Рентгенограмма желудка. |
|
|
|||||||||||
|
|
|
|
|
|
ковое |
исследование, |
компьютерная и |
|||||
|
|
|
|
|
|
магнитно -резонансная томография. |
|||||||
Рентгенологическое |
исследование |
|
|
|
|
|
|
||||||
позволяет выявить дефект наполнения, |
|
|
|
|
|
|
|||||||
язву, дно которой обычно не выходит |
|
|
|
|
|
|
|||||||
за пределы стенки желудка (рис. |
11.28). |
|
|
|
|
|
|
||||||
При этом обычно отсутствует конвер |
|
|
|
|
|
|
|||||||
генция складок к кратеру язвы. Сама |
|
|
|
|
|
|
|||||||
раковая язва обычно имеет более 1 см в |
|
|
|
|
|
|
|||||||
диаметре, края ее приподняты, слизи |
|
|
|
|
|
|
|||||||
стая оболочка вокруг язвы ригидная на |
|
|
|
|
|
|
|||||||
большем |
или |
меньшем |
протяжении. |
|
|
|
|
|
|
||||
Рентгенологическое исследование |
по |
|
|
|
|
|
|
||||||
зволяет выявить стеноз (рис. 11.29), оп |
|
|
|
|
|
|
|||||||
ределить сократительную |
способность |
|
|
|
|
|
|
||||||
стенок желудка. Отсутствие ее на боль |
|
|
|
|
|
|
|||||||
шем протяжении является одним из |
|
|
|
|
|
|
|||||||
признаков |
подслизистой |
раковой |
ин |
|
|
|
|
|
|
||||
фильтрации. |
Рентгенологическое |
ис |
|
|
|
|
|
|
|||||
следование важно для определения вре |
|
|
|
|
|
|
|||||||
мени, необходимого для опорожнения |
|
|
|
|
|
|
|||||||
желудка. С помощью этого метода |
|
|
|
|
|
|
|||||||
трудно выявить ранние формы рака или |
|
|
|
|
|
|
|||||||
отличить злокачественную язву или по |
|
|
|
|
|
|
|||||||
лип от доброкачественной. По мере |
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
||||||||
внедрения |
эндоскопических |
методов |
|
Рис. 11.29. Рак тела желудка (скирр). |
|||||||||
рентгенологический отходит на |
второй |
|
В теле желудка циркулярное сужение |
||||||||||
план, он |
используется как |
начальное |
|
просвета до антрального отдела. Рентге |
|||||||||
|
нограмма желудка. |
|
|||||||||||
341
исследование у больных с диспепсией, болями в верхней половине жи вота.
Широкое применение эндоскопических методов коренным образом ска залось на повышении качества диагностики, позволяя выявить как ранние, так и поздние формы рака, удалить полип, взять материал для гистологиче ского и цитологического исследований, произвести остановку кровотече ния. Эндоскопия в сочетании с биопсией позволяет точно диагностировать рак более чем у 98 % обследованных пациентов. Это самый информативный метод, с которым может конкурировать только ультразвуковое эндоскопи ческое исследование, позволяющее определить глубину проникновения опухоли в толщу стенки желудка.
УЗИ позволяет определить изменения в толщине стенок желудка, обу словленные опухолью, выявить метастазы и скопление жидкости в брюш ной полости.
Компьютерную и магнитно-резонансную томографию также с успехом используют для диагностики рака. Оба этих метода более подходят для оп ределения локализации и распространенности опухоли, инвазии ее в окру жающие ткани. Они могут дать некоторое представление о возможности оперативного удаления опухоли. Метастазы в лимфатических узлах и пе чени почти с одинаковой точностью выявляют ультразвуковое, компьютер ное, томографическое и магнитно-резонансное исследования.
Лапароскопию производят преимущественно для выявления диссеминации рака по брюшине, метастазов в печень, а также для определения опе рабельное™ опухоли. Иногда для этих целей прибегают к пробной лапаротомии.
Лечение. Хирургическое удаление рака желудка остается до настоящего времени единственным достаточно эффективным методом лечения. Поэто му при установлении диагноза операция безусловно показана. Объем и ха рактер оперативного вмешательства зависят от многих причин: стадии раз вития рака, объема поражения желудка, наличия метастазов и прорастания опухоли в окружающие органы и ткани, общего состояния больного, его способности без большого риска перенести оперативную травму и возмож ные осложнения.
Различают радикальные и паллиативные операции. В настоящее время радикальными считают такие операции, при которых желудок единым бло ком удаляется вместе с большим и малым сальником, с одновременным уда лением регионарных лимфатических узлов (лимфаденэктомией). При одно временном поражении раковым процессом соседних органов, если позволя ют условия, их удаляют вместе с желудком (например, с селезенкой, левой долей печени или пораженным сегментом ее, хвостом поджелудочной же лезы, поперечной ободочной кишкой). Такие операции называют расши ренными.
Японские хирурги убедительно показали, что резекция желудка и гастрэктомия с расширенной лимфаденэктомией обеспечивают значительно бо лее высокую пятилетнюю выживаемость оперированных больных по срав нению со стандартными операциями. У расширенной лимфаденэктомии имеется достаточно большое число оппонентов, скептически настроенных хирургов, которые считают подобную операцию травматичной, связанной с опасностью увеличения послеоперационной летальности и осложнений.
Перед операцией необходимо оценить тяжесть сопутствующих заболева ний сердечно-сосудистой системы, легких, почек, метаболических рас стройств. Это важно для определения степени риска оперативного вмеша тельства.
342
Онкологические больные часто нуждаются в специальной предопераци онной подготовке для того, чтобы в пределах возможного скорригировать имеющиеся нарушения и провести оперативное вмешательство с меньшим риском. Противопоказаниями общего характера являются резкая кахексия, тяжелые сопутствующие заболевания жизненно важных органов (легкие, сердце, почки, печень).
Оперативное вмешательство начинают с тщательной ревизии органов малого таза, нижней части живота и его верхних отделов. При ревизии оп ределяют подвижность опухоли, наличие метастазов в регионарных лимфа тических узлах и отдаленных органах, возможность радикального удаления опухоли.
При инфильтративно-язвенном раке линия пересечения желудка должна отстоять проксимальнее от определяемой фаницы опухоли на 8—10 см и на 2—3 см ниже привратника, при отграниченном экзофитно растущем раке — на 6—8 см проксимальнее и 2 см ниже привратника. Пересечение пищевода при гастрэктомии производят не менее чем на 3 см выше пальпируемой верхней границы опухоли при экзофитной и на 5—6 см при инфильтративной форме рака. Ткань удаляемой части желудка по линии разреза необхо димо взять для срочного гистологического и цитологического исследова ния, для того чтобы убедиться в отсутствии раковых клеток.
Радикальность удаления опухоли принято оценивать не только по рас стоянию линии пересечения желудка от края опухоли, но и по радикально сти удаления регионарных лимфатических узлов. Резекция не может счи таться радикальной, если не удалены регионарные лимфатические узлы, расположенные не только по большой и малой кривизне вблизи желудка, но и по ходу сосудов. Таков современный взгляд на радикальную операцию. Несмотря на убедительные данные о целесообразности расширенной лимфаденэктомии, представленные японскими, европейскими, американскими и русскими хирургами, есть еще немало хирургов, которые считают такой подход к резекции желудка не совсем оправданным. В ряде стран стандарт ной радикальной резекцией считают такую, при которой вместе с резеци руемым желудком удаляются большой и малый сальник, лимфатические уз лы, расположенные вдоль большой и малой кривизны, а также супра- и инфрапилорические узлы. Это так называемая стандартная операция.
Радикальность резекции желудка в настоящее время принято оценивать по обширности диссекции лимфатических узлов (от DO до D3—D4).
DO — оценивается как паллиативная резекция, так как не удалены лим фатические узлы желудка, расположенные вблизи большой и малой кри визны.
D1 — означает резекцию желудка с удалением регионарных лимфатиче ских узлов по большой и малой кривизне вместе с большим и малым саль ником, супра- и инфрапилорическими узлами (стандартная операция).
D2 — предусматривает резекцию желудка, удаление не только указанных лимфатических узлов (в пределах D1), но и регионарных узлов, располо женных по ходу артерий желудка в зоне оперативного вмешательства.
D3 — удаляются лимфатические узлы, как при D2, плюс лимфатические узлы, расположенные по ходу чревного ствола.
D4 — включает удаление узлов, как при D3, плюс удаление парааортальных лимфатических узлов.
Dn — означает резекцию желудка с удалением всех регионарных лимфа тических узлов, резекцию других органов, вовлеченных в опухоль.
Основными типами стандартных радикальных операций при раке явля ются субтотальная резекция и гастрэктомия.
343
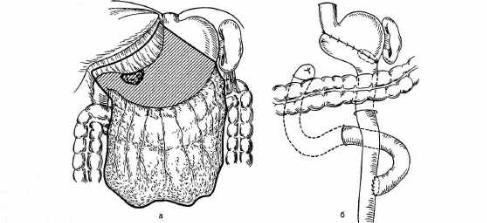
Рис. 11.30. Дистальная субтотальная резекция желудка при раке антрального отдела.
а — объем резекции; б — гастроеюнальный анастомоз по Ру.
При поражении антрального и пилорического отделов желудка в Япо нии, странах Западной Европы, США, России и ряде других стран сторон ники расширенной лимфаденэктомии производят резекцию дистального отдела желудка с удалением регионарных лимфатических узлов в пределах D2—D3. Многие хирурги, не согласные с этой точкой зрения, ограничи ваются диссекцией лимфатических узлов в рамках Dl—D2.
При локализации опухоли в теле желудка выше угла его рекомендуется производить гастрэктомию с лимфаденэктомией в пределах D3—Dn.
Воздержание от расширенной лимфаденэктомии обосновывают тем, что операция делает стандартную резекцию желудка более сложной и травма тичной, что может увеличить послеоперационную смертность и число по слеоперационных осложнений. Этот тезис опровергнут не только статисти ческими данными японских авторов, но и хирургов Германии, Голландии, США, России и других стран. J. R. Siewert и соавт. (1993) провели сравни тельное проспективное изучение результатов более 1600 операций, из кото рых 558 было стандартными и 1096 — с радикальной лимфаденэктомией. Летальность в обеих группах оперированных была одинаковой — 5,2 и 5 % соответственно. Пятилетняя выживаемость после радикальных операций при II стадии ра'ка возросла более чем в два раза — с 27 % после стандарт ной резекции до 55 % после резекции с расширенной лимфаденэктомией. В опытных руках резекция с лимфаденэктомией в пределах D2—D3 так же безопасна, как резекция с лимфаденэктомией в пределах D1.
В случае прорастания опухоли в окружающие органы и ткани производят резекцию рядом расположенных органов и расширенную лимфаденэктомию.
Восстановление непрерывности желудочно-кишечного тракта после дистальной резекции желудка (рис. 11.30) производят чаще по Бильрот-И в мо дификации Гофмейстера—Финстерера или Бильрот-I. В настоящее время после резекции желудка по Бильрот II и гастрэктомии (рис. 11.31) рекомен дуется накладывать гастроеюнальный (эзофагоеюнальный при гастрэкто мии) анастомоз на выключенной по Ру петле тощей кишки с целью профи-
344
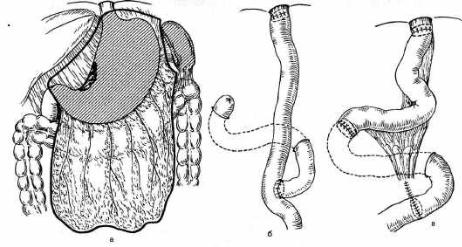
Рис. 11.31. Гастрэктомия при раке тела желудка.
а — удаление желудка вместе с большим и малым сальником и регионарными лимфатическими узлами; б — эзофагоеюнальный анастомоз по Ру; в — эзофагоеюнодуоденопластика.
лактики рефлюкс-гастрита (рефлюкс-эзофагита). Длина выключенной пет ли от гастроеюнального анастомоза до энтероэнтероанастомоза не должна быть меньше 40—60 см. Это позволяет более надежно предотвратить попа дание содержимого приводящей петли в культю желудка. Резекцию желудка по Бильрот-П в модификации Гофмейстера—Финстерера большинство хи рургов в последнее время считают порочной, так как при ней создаются благоприятные условия для заброса содержимого двенадцатиперстной киш ки в культю желудка, что приводит к щелочному (билиарному) рефлюкс-га- стриту, синдрому приводящей петли, демпинг-синдрому.
Проксимальную резекцию желудка (резекция кардии) в настоящее время большинство хирургов считают недостаточно радикальной. Вместо нее ре комендуют производить гастрэктомию.
Химиотерапия рака остается пока безуспешной, несмотря на примене ние современных препаратов и полихимиотерапии, хотя имеются отдельные сообщения японских авторов о положительном влиянии на течение рака митомицина С в сочетании с 5-фторурацилом и его аналогами.
Лучевые методы лечения используют при раке кардии у неоперабельных больных. Иногда это дает временное уменьшение размеров опухоли и вос становление проходимости. Возможность применения интраоперационного облучения опухоли для улучшения результатов находится в стадии клиниче ских испытаний.
В настоящее время операбельность больных достигает 60—80 % от числа госпитализированных для хирургического лечения.
Послеоперационная летальность при дистальной субтотальной резекции равна 5—10 %, при гастрэктомии 5—15 %, при расширенной гастрэктомии 8—20 %, при резекции кардии 10—20 %, при паллиативных операциях 10—
30%.
Пятилетняя выживаемость зависит от стадии роста опухоли, наличия от
даленных метастазов, от радикальности вмешательства, технических возмож ностей и доброй воли хирурга произвести адекватную лимфаденэктомию.
345
П ри р а н н и х ф о р м а х р а к а (микрокарциномы) пятилетняя выжи ваемость после операции достигает 85—95 %, а при поражении только сли зистой оболочки — 96—100 %. В более поздних стадиях рака (макрокарци нома) пятилетняя выживаемость еще недавно составляла 20—35 %. За пери од с 1970 по 1990 г. пятилетняя выживаемость в европейских странах воз росла до 39,4 %, в Японии — до 60,4 %. Даже при III стадии в отдельных сериях наблюдений пятилетняя выживаемость достигает 25—38 % [Siewert J. R. et al, 1993]. Выживаемость всех заболевших раком желудка (абсолютная выживаемость) составляет 10—15 %.
Качество жизни больных зависит от типа операции, предотвращения возможности развития тяжелых пострезекционных синдромов (рефлюкс-га- стрит, рефлюкс-эзофагит, демпинг-синдром, синдром приводящей петли и др.). С этой точки зрения в последние годы отдается предпочтение резек ции по Бильрот-П с гастроеюнальным У-образным анастомозом по Ру или энтероэнтероанастомозом по Брауну.
Наиболее благоприятные результаты оперативного лечения рака могут быть получены только при ранних формах (поражение слизистой оболочки и подслизистого слоя), ранней операции с расширенной лимфаденэктомией.
Паллиативные операции можно разделить на 2 группы: 1) паллиативные резекции желудка; 2) паллиативные шунтирующие операции, когда не уда ется удалить желудок. В этих крайних по тяжести поражения случаях опе рация сводится лишь к гастроэнтеростомии, гастростомии или еюностомии, для того чтобы избавить больного от голодания, тягостных симптомов (дисфагии, рвоты), обеспечить кормление пациента, минуя препятствие, вы званное разрастанием опухоли.
Больных с множественными метастазами в брюшную полость, в надклю чичные и паховые области, с тяжелыми метаболическими нарушениями, рез ким похуданием, при отсутствии непроходимости или кровотечении не сле дует подвергать лапаротомии. Однако даже и в этих крайне тяжелых условиях, при непроходимости в антральном или кардиальном отделе или кровотечении показан доступный в данных условиях тип паллиативной операции.
Если опухоль подвижна и может быть удалена, то предпочтение следует отдать паллиативной резекции желудка. Паллиативные резекции на некото рое время улучшают состояние пациента, уменьшают раковую интоксика цию, вселяют надежду на улучшение здоровья и качества жизни. В ряде слу чаев паллиативная резекция желудка может на некоторое время продлить жизнь пациента.
О с л о ж н е н и я . Наиболее частыми осложнениями, встречающимися в III—IV стадии рака, являются кровотечение из распадающейся опухоли и перфорация.
Скрытое кровотечение является одной из причин анемии. Массивное кровотечение с рвотой кровью и дегтеобразным стулом возникает при рас падающихся опухолях, расположенных на малой кривизне желудка, в об ласти крупных ветвей сосудов желудка.
При кровотечении в случае неэффективности консервативной терапии по казана паллиативная резекция желудка или перевязка сосудов на протяжении.
Перфорация опухоли в свободную брюшную полость сопровождается клиническими признаками острого живота: внезапной резкой болью в жи воте, напряжением мышц брюшной стенки, выраженной болезненностью при пальпации, положительным симптомом Щеткина—Блюмберга и други ми признаками перитонита.
Лечение. Необходима экстренная минимальная операция — тампонада перфорационного отверстия прядью большого сальника. При относительно
346
благоприятных условиях (отсутствие признаков гнойного распространенно го перитонита, подвижности опухоли) целесообразно произвести резекцию желудка.
Инфицирование опухоли, лимфатических путей и лимфатических узлов проявляется лихорадочным состоянием вплоть до развития сепсиса. В по добных случаях показана антибиотикотерапия.
Прорастание рака желудка в соседние органы утяжеляет течение заболе вания. При сдавлении желчевыводящих путей метастазами или опухолью, прорастающей в головку поджелудочной железы, в печеночно-двенадцати- перстную связку, появляется механическая желтуха. Прорастание рака в по перечную ободочную кишку может привести к непроходимости толстой кишки, а в более поздних случаях — к образованию желудочно-толстоки- шечного свища. Признаками его являются каловый запах изо рта, рвота с примесью каловых масс (каловая рвота), наличие в каловых массах недавно принятой пищи.
Мезенхимальные опухоли желудка. Доброкачественные мезенхимальные (неэпителиальные) опухоли желудка характеризуются интрамуральным рос том. К ним относят липомы, фибромы, миолипомы, нейрофибромы, невриномы. Обычно они растут субсерозно или в подслизистой основе, иногда достигают значительных размеров (5—10 см и более), выпячивая в просвет желудка неизмененную слизистую оболочку. Под давлением опухоли она изъязвляется, что может стать причиной серьезного кровотечения. Добро качественные мезенхимальные опухоли желудка необходимо дифференци ровать от саркомы.
Клиническая картина и диагностика. Больные жалуются на ощущение пол ноты и тяжести в эпигастрии. При стенозировании выхода из желудка появ ляется рвота, а при изъязвлении — скрытое или массивное кровотечение.
При рентгенологическом исследовании выявляют характерный для этих опухолей округлый дефект наполнения, четко отграниченный, с гладкими контурами, при эндоскопии — покрытое слизистой оболочкой выпячивание стенки желудка, изъязвление слизистой оболочки в центре выпячивания (кровоточащие опухоли). Биопсия опухоли часто бывает затруднена.
Лечение. При интрамуральных опухолях стенки желудка их иссекают (при малых размерах опухоли без вскрытия просвета) или производят резек цию желудка.
11.9.2.2. Саркома желудка
В зависимости от анатомического типа роста редко встречающейся опу холи различают экзогастральные, эндогастральные, смешанные и интрамуральные саркомы, растущие в толще стенки желудка (инфильтративный тип). Преобладают ретикуло-, мио-, фибро- и нейросаркомы. Клинические проявления такие же, как при других неэпителиальных опухолях.
Лечение. Производят резекцию желудка по онкологическим правилам.
11.9.2.3. Лимфома желудка
Опухоли лимфатической системы желудка занимают небольшое место среди опухолей этого органа. Лимфомы представляют собой нелейкемические опухоли лимфоидной ткани желудка, способные к злокачественному росту или изначально злокачественные.
347
Первичная лимфома очень похожа на рак желудка. Так же как аденокарциномы, локализуется в дистальной части желудка. По макроскопическому виду она похожа на рак: выделяют язвенную, полипоидную, узловую, инфильтративную и смешанную формы. Инфильтративная диффузная лимфо ма поражает всю слизистую оболочку желудка и подслизистый слой.
При гистологическом исследовании определяется скопление лимфоидной ткани в слизистой оболочке и подслизистом слое, инфильтрация желу дочных желез центральными клетками лимфоидных фолликулов с образо ванием патогномоничного лимфоэпителиального поражения. Точность гис тологической и цитологической диагностики лимфомы желудка в зависи мости от используемой методики варьирует в пределах от 35 до 80 %. Пер вичная лимфома не связана с поражением костного мозга (нелейкемическая лимфома) и периферических лимфатических узлов. Она дает метастазы в регионарные лимфатические узлы и узлы в грудной клетке.
П с е в д о л и м ф о м а относится к доброкачественным поражениям же лудка, составляет 10 % лимфом желудка, представляет собой желудочный лимфоматоз, характеризующийся инфильтрацией стенки желудка, преиму щественно подслизистого слоя и слизистой оболочки, не дает метастазов в лимфатические узлы. Возможно злокачественное перерождение. При гисто логическом исследовании препарата иногда обнаруживают сочетание псевдолимфомы и злокачественной лимфомы. Поэтому рекомендуется удалять ее путем экономной резекции желудка. Адъювантная терапия обычно не требуется.
В - к л е т о ч н а я л и м ф о м а состоит из лимфоэпителиальной ткани, происходит из низкодифференцированных В-клеток. Развитие этого вида опухолей связывают с инфекцией Н. pylori. Этот вид лимфомы часто сосу ществует с лимфомой и поэтому подлежит удалению, если эрадикация геликобактерной инфекции окажется неэффективной.
Клиническая и диагностика. Клинические симптомы похожи на рак же лудка. У большинства больных основной жалобой являются тупые боли в эпигастральной области, раннее насыщение, тошнота, иногда рвота, анорексия, потеря массы тела. Общие симптомы такие же, как при раке желуд ка. При диффузной лимфоме бывает повышение температуры, усиленное потоотделение ночью, резкое похудание. Лимфомы могут сопровождаться осложнениями: стенозом выходного отдела желудка, кровотечением, пер форацией опухоли. Осложнения проявляются типичными симптомами.
Диагноз первичной лимфомы устанавливают путем исключения лимфом в других органах. Наиболее ценную для диагностики информацию дает био псия с последующим цитологическим и гистологическим исследованием. Очень важно отличить первичное поражение желудка от вторичного его по ражения. По рентгенологическим данным не представляется возможным отличить лимфому от карциномы желудка. Лимфома обычно выглядит как язва, достигающая часто больших размеров. Обращает на себя внимание значительное утолщение складок слизистой оболочки. Лимфоматозная ин фильтрация часто распространяется на всю слизистую оболочку желудка. У 20 % больных с первичной лимфомой слизистая оболочка может выгля деть нормальной. УЗИ в сочетании с гастроскопией дает возможность отли чить опухоль от диффузного поражения. При гастроскопии удается выявить злокачественное поражение желудка в виде поверхностных звездчатой фор мы язв, занимающих значительную поверхность слизистой оболочки. В от личие от карциномы края язв четко очерчены. При гистологическом иссле довании материала, взятого при биопсии, часто бывает трудно отличить доброкачественную лимфому от злокачественной и от рака желудка. С по-
348
мощью эндоскопического УЗИ можно выявить глубину поражения слоев стенки желудка и метастазы в близко расположенные перигастральные лим фатические узлы. Компьютерно-томографическое исследование позволяет отличить диффузное поражение от ограниченной опухоли, выявить пора женные метастазами крупные лимфатические узлы.
Лечение. Рекомендуется хирургическое лечение. При лапаротомии необ ходимо осмотреть все лимфатические узлы в брюшной полости и селезенку для определения стадии поражения. У 50 % больных обнаруживают I—II стадию (поражение только желудка или желудка и лимфатических узлов). Для этой категории больных показана резекция желудка или гастрэктомия в зависимости от обширности поражения. Резектабельность достигает 75 %. Пятилетняя выживаемость коррелирует с размерами опухоли. При I стадии она достигает 95 %, при II — 78 %, при IV — 25 %, в среднем 34—50 %. Уда ление опухоли улучшает возможности проведения паллиативного лечения.
Послеоперационная адъювантная терапия показана всем оперирован ным независимо от стадии. Применение лучевой или химиотерапии суще ственно улучшает результаты оперативного лечения. Для химиотерапии ис пользуют циклофосфан, винкристин, доксорубицин и преднизолон. Облу чению подвергается вся брюшная полость с акцентом на области желудка в дозе до 3700 кГр. Согласно последним данным, агрессивная химиотерапия в сочетании с облучением по эффективности может конкурировать с хирур гическим лечением, особенно при I стадии. Однако этот вид терапии пока не подтвержден отдаленными результатами. Поэтому для I и II стадий ре комендуется хирургическое лечение в сочетании с химиотерапией, лучевой терапией или сочетанием обоих методов. При III и IV стадиях, часто сопро вождающихся осложнениями (стеноз, кровотечение, перфорация), также показана резекция желудка или гастрэктомия, в сочетании с адъювантной терапией. При отсутствии осложнений сначала проводится химиотерапия и лучевая терапия, а затем резецируют желудок. Если диагноз не удалось ус тановить, то во время диагностической лапаротомии, предпринятой для оп ределения стадии заболевания, целесообразно произвести резекцию желуд ка независимо от стадии заболевания.
11.9.3. Опухоли двенадцатиперстной кишки
Доброкачественные опухоли. Чаще других развиваются аденоматозные полипы, затем — липома, миома, невринома, гемангиома и др. Основные клинические проявления — кровотечение, сопровождающееся меленой. Диагностику проводят на основании данных рентгенологического исследо вания с применением контрастного вещества. Более информативным мето дом является гастродуоденоскопия.
Лечение. Доброкачественные опухоли подлежат удалению, так как воз можно их злокачественное перерождение. Кроме того, увеличиваясь в раз мерах, они неизбежно нарушают проходимость кишки. Небольшие опухоли на длинной ножке могут быть удалены при дуоденоскопии с помощью диатермокоагуляции; большие опухоли — оперативным путем. Операция за ключается в обнажении двенадцатиперстной кишки, рассечении ее стенки и иссечении опухоли.
Злокачественные опухоли. Первичный рак является редким заболеванием и составляет 0,04 % всех опухолей кишечника. Опухоль локализуется в нис ходящей или нижней горизонтальной части, реже — в области верхней го ризонтальной части двенадцатиперстной кишки.
349
