
5 курс / Госпитальная хирургия / Кузин_Учебник_Хирургические_болезни
.pdf
Рис. 11.8. Язва луковицы двенадцатиперстной кишки. Депо бария на рельефе с конвергенцией складок слизистой оболочки в деформированной луковице. Прицельная рентгенограмма луковицы двенадцатиперстной кишки.
ленные промежутки времени измеряют активность над желудком, что позволяет судить о скорости эвакуации принятого "завтрака".
Дифференциальная диагностика. Нет сомнений в том, что для дифференци альной диагностики важно учитывать жалобы и анамнез заболевания. Харак тер болей, время их появления, связь с приемом пищи, сезонность обострений, возраст пациента — все эти данные по зволяют поставить предварительный ди агноз, но не избавляют от возможных ошибок. Решающее значение в диагно
стике язвенной болезни желудка имеет эндоскопическое исследование с прицельной биопсией и гистологическим исследованием биоптатов. Гисто логическое исследование биоптатов дает точный диагноз в 95 %, цитологи ческое — в 70 % случаев. Однако возможны ложноотрицательные результа ты (5—10 %), когда злокачественное поражение не подтверждается данны ми гистологического исследования. Это может быть обусловлено неадекват ной биопсией вследствие подслизистого роста опухоли.
Диагноз язвенной болезни двенадцатиперстной кишки в типичных кли нических наблюдениях не представляет трудностей. Однако надо иметь в виду, что болевой синдром, свойственный язве двенадцатиперстной кишки, может наблюдаться при локализации язвы в препилорической части желуд ка, а боли при первично-язвенной форме рака желудка, часто локализую щейся в антральном отделе, нельзя отличить от болей, характерных для же лудочной язвы. Только сочетание рентгенологического исследования с эн доскопическим и прицельной гастробиопсией может гарантировать правиль ный диагноз.
Болевой синдром при язвенной бо лезни двенадцатиперстной кишки мо жет иметь сходство с болями, возникаю щими при хроническом холецистите и хроническом панкреатите, которые мо гут ей сопутствовать. Для дифференци ального диагноза важны результаты ультразвукового сканирования печени, желчного пузыря, поджелудочной желе зы. Следует также учитывать возмож-
Рис. 11.9. Пилоробульбарный стеноз. Желудок расширен. Над бариевой взвесью жидкость. Пилорический канал сужен. В двенадцатиперстной кишке небольшое количество контраста. Рентге нограмма желудка.
290
ность частого сочетания различных заболеваний органов пищеварительной системы.
Течение язвенной болезни без лечения практически не изучено, терапев тические вмешательства изменяют естественное развитие процесса. Для яз венной болезни характерно циклическое течение, при котором период обо стрения сменяется периодом ремиссии. Выделяют три фазы заболевания: острую (активную) фазу, или обострение, неполную ремиссию (затухающее обострение), полную ремиссию. В острой фазе и при обострении у больного имеются типичные симптомы язвенной болезни, при обследовании выявля ется язвенный дефект слизистой оболочки с выраженным воспалением во круг. Затухающее обострение (неполная ремиссия) характеризуется свежи ми рубцами на месте язвы, сохраняющимся воспалением (наличием бульбита или антрального гастрита), отсутствием клинических симптомов обо стрения. Это состояние поддерживается лечением, при отмене которого на блюдается быстрый возврат объективных и субъективных клинических при знаков обострения. Фаза ремиссии характеризуется отсутствием клиниче ских симптомов, стойким заживлением язвы с образованием зрелого рубца, исчезновением активного геликобактерного воспаления и колонизации слизистой ободочки Н. pylori.
По клиническим проявлениям болезни принято различать легкую, среднетяжелую и тяжелую формы. При легкой форме болезни обострения воз никают не чаще одного раза в год, они легко купируются под влиянием ле чения, проявляются немногочисленными легкими симптомами. Среднетяжелая болезнь характеризуется обострениями, возникающими 2—3 раза в год, которые купируются только при полноценном курсе противоязвенной терапии. Тяжелая (агрессивная) форма проявляется типичными частыми обострениями, отсутствием стойкой ремиссии, выраженной клинической симптоматикой, сочетанием с другими заболеваниями органов брюшной полости (панкреатит, желчнокаменная болезнь и др.). Часто рецидивирую щее тяжелое течение болезни может быть связано с неадекватной медика ментозной терапией.
Различают также неосложненную и осложненную (стеноз, кровотечение, перфорация) формы язвенной болезни.
Лечение. Общие принципы консервативного и хирургического лечения язвенной болезни желудка и двенадцатиперстной кишки основаны прежде всего на устранении этиологических факторов (рис. 11.10; 11.11).
К о н с е р в а т и в н о е л е ч е н и е должно быть спланировано так, чтобы воздействовать на основные механизмы язвообразования. Для этого необ ходимо:
1) подавить воздействие агрессивного желудочного сока на слизистую оболочку и добиться уничтожения инфекции Н. pylori;
2)нормализовать моторно-эвакуаторную функцию желудка и двенадца типерстной кишки прокинетиками (бромприд-бимарал, мотилиум, координакс и др.) и спазмолитиками;
3)снизить уровень психомоторного возбуждения (покой, легкие тран квилизаторы).
В настоящее время при лечении язвенной болезни не придерживаются столь строгого режима питания, как раньше. Диета не оказывает существен ного влияния на течение язвенной болезни. Однако настоятельно рекомен дуется 5-разовое питание пищей, приготовленной на пару, исключение из рациона острых блюд, маринадов и копченостей, кофе, алкоголя; прекра тить курение, прием нестероидных противовоспалительных препаратов (ас пирин, бутадион, индометацин, волтарен и др.).
19* |
291 |
\
Рис. 11.10. Алгоритм лечения язвы двенадцатиперстной кишки.
Эффективная эрадикация геликобактерной инфекции, подавление про дукции соляной кислоты и заживление язвы достигается при триплекснои терапии, т. е. сочетании антисекреторных препаратов (омепразол, ранитидин, фамотидин) с двумя антибиотиками (наиболее часто кларитромицин +
292
Рис. 11.11. Алгоритм лечения язвы желудка.
амоксициллин) или сочетании де-нола, обладающего цитопротективным действием, с амоксициллином и метронидазолом. Хороший эффект дости гается при поддержании рН желудочного сока на уровне 4,0—6,0. Эрадикация геликобактерной инфекции приводит к тому, что частота рецидива яз венной болезни после адекватного медикаментозного курса лечения снижа ется до 4—6 % в течение первого года после лечения.
293
При н е о с л о ж н е н н о й язвенной болезни двенадцатиперстной кишки рано начатое адекватное медикаментозное лечение у большинства больных обеспечивает стойкую ремиссию при впервые выявленной язве, рецидивах до 2 раз в год, а также у пациентов с неизлеченной инфекцией Н. pylori. Но даже при этих условиях остается группа больных, которым непрерывная поддерживающая терапия противоязвенными препаратами показана: 1) при безуспешности прерывистого курса лечения с рецидивами язвы 3 раза и бо лее в год; 2) при осложненном течении болезни (кровотечение или перфо рация в анамнезе); при эрозивном рефлюкс-эзофагите, а также грубых Руб цовых изменениях в стенках двенадцатиперстной кишки и желудка в анам незе.
Резистентные к медикаментозной терапии язвы требуют более настойчи вого длительного лечения с заменой применявшихся препаратов более эф фективными или увеличением дозы и длительности лечения.
Столь настойчивое медикаментозное лечение привело к тому, что число плановых операций по поводу язвенной болезни резко сократилось, а число больных, поступающих в хирургические стационары с кровотечением, пер форацией и стенозом, значительно возросло, операции приходится прово дить по неотложным показаниям, на фоне опасных для жизни осложнений. Этот факт отмечается повсеместно как в России, так и за ее пределами. Об щеизвестно, что летальность при оперативных вмешательствах по поводу кровотечения, перфорации или стеноза в 10—15 раз выше, чем при плано вых операциях. С учетом этих обстоятельств возникает вопрос о целесооб разности оперативного лечения больных, нуждающихся в дорогостоящем непрерывном или поддерживающем повторном противоязвенном лечении, для того чтобы предупредить развитие опасных для жизни осложнений (кровотечение, перфорация, стеноз). Оперативное лечение целесообразно проводить в плановом порядке, до развития осложнений. Чем чаще возни кают обострения заболевания, тем более выраженными становятся сопутст вующие нарушения функций поджелудочной железы, печени, желчного пу зыря, уменьшаются шансы на хороший результат плановой операции.
Своевременная плановая операция предупреждает развитие опасных для жизни больного осложнений. Одновременно с этим она резко уменьшает риск хирургического вмешательства.
Показания к хирургическому лечению разделяют на абсолютные и отно сительные. Абсолютными показаниями считают перфорацию язвы, профузное или рецидивирующее гастродуоденальное кровотечение, пилородуоденальный стеноз и грубые рубцовые деформации желудка, сопровождающие ся нарушениями его эвакуаторной функции.
Относительным показанием к операции является безуспешность полно ценного консервативного лечения:
1) часто рецидивирующие язвы, плохо поддающиеся повторным курсам консервативной терапии;
2)длительно не заживающие вопреки консервативному лечению (рези стентные) язвы, сопровождающиеся тяжелыми клиническими симптомами (боли, рвота, скрытое кровотечение);
3)повторные кровотечения в анамнезе, несмотря на адекватное лечение;
4)каллезные и пенетрирующие язвы желудка, не рубцующиеся при аде кватном консервативном лечении в течение 4—6 мес;
5)рецидив язвы после ранее произведенного ушивания перфоративной
язвы;
6)множественные язвы с высокой кислотностью желудочного сока;
7)социальные показания (нет средств для регулярного полноценного ме-
294
дикаментозного лечения) или желание больного избавиться от язвенной бо лезни хирургическим способом;
8) непереносимость компонентов медикаментозной терапии.
Если 3—4-кратное лечение в ста ционаре в течение 4—8 нед при адек ватном подборе лекарственных препа ратов не приводит к излечению или длительным ремиссиям (5—8 лет), то следует настоятельно ставить вопрос о хирургическом лечении, чтобы не под вергать пациентов риску появления опасных для жизни осложнений.
Современные плановые операции типа ваготомии не калечат больных, как ранее широко применявшиеся резек ции желудка, летальность менее 0,3 %. Вовремя сделанная ваготомия, помимо обеспечения безопасности больного, экономит его личные и государствен ные средства, улучшает качество жизни.
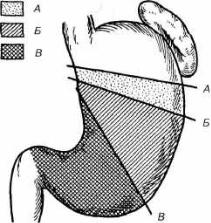
Рис. 11.12. Размеры удаляемой части же лудка.
А — субтотальная резекция желудка; Б — резек ция Уз желудка; В — антрумэктомия.
Врач должен помнить, что он не имеет права подвергать пациента риску возникновения опасных для жизни осложнений.
Хирургическое лечение язвенной болезни двенадцатиперстной кишки пресле дует те же цели, что и консервативное. Оно направлено на устранение аг рессивного кислотно-пептического фактора и создание условий для свобод ного прохождения пищи в нижележащие отделы желудочно-кишечного тракта. Эта цель может быть достигнута различными способами.
1. Пересечение стволов или ветвей блуждающего нерва, т. е. в а г о т о м и я . При этом типе операции желудок не удаляют, поэтому различные ви ды ваготомии получили название органосберегающих операций.
2. Р е з е к ц и я |
2/3—3/4 желудка. При этом придерживаются принципа: |
чем выше кислотность желудочного сока, тем выше уровень резекции же |
|
лудка (рис. 11.12). |
|
3. С о ч е т а н и е |
о д н о г о из видов в а г о т о м и и с э к о н о м н о й |
р е з е к ц и е й ж е л у д к а ( а н т р у м э к т о м и е й ) . При этой операции по давляются вагальная и гуморальная фазы секреции при сохранении резервуарной функции желудка.
Наиболее часто применяют следующие виды оперативных вмешательств: а) с т в о л о в у ю в а г о т о м и ю с п и л о р о п л а с т и к о й (по Гейнеке—
Микуличу, Финнею, Жабуле) (рис. 11.13; |
11.14; 11.15) или, что наиболее |
выгодно, с дуоден о п л а с т и к о й ; б) в |
а г о т о м и ю с а н т р у м э к т о |
м и е й |
и |
а н а с т о м о з о м по Б и л ь р о т - I , |
Б и л ь р о т - П |
или |
по |
Ру; |
в) |
с е л е к т и в н у ю п р о к с и м а л ь н у ю |
в а г о т о м и ю ; |
г) |
р е |
з е к ц и ю ж е л у д к а ; д ) г а с т р э к т о м и ю . |
|
|
|
||
При резекции желудка удаляют обычно дистальную часть его (дистальная резекция) (рис. 11.16). Непрерывность желудочно-кишечного тракта восста навливают по различным модификациям Бильрот-I, Бильрот-П или по Ру. Удаление значительной части тела желудка производят для снижения кислотопродукции за счет уменьшения зоны расположения обкладочных кле ток, продуцирующих соляную кислоту. Естественно, при этом удаляют язву и весь антральный отдел, продуцирующий гастрин.
295
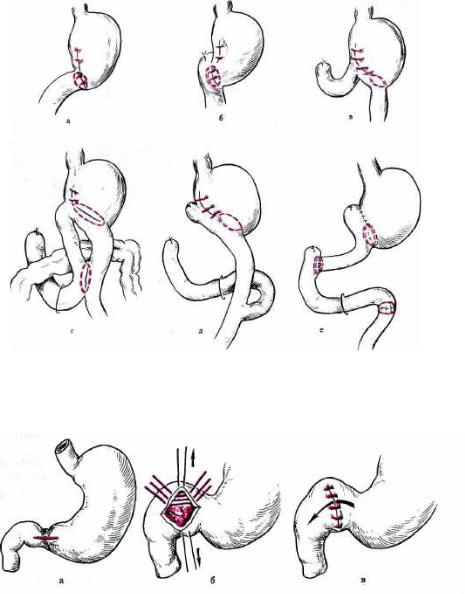
Рис. 11.13. Методы дисталъной резекции желудка.
а — по Бильрот-1 ; б — по Габереру—Финнею; в — по Гофмейстеру—Финстереру; г — по Бальфуру; д — по Ру; е — гастроеюнодуоденопластика.
Рис. 11.14. Пилоропластика по Гейнеке—Микуличу.
а — рассечение стенки желудка и двенадцатиперстной кишки в продольном направлении; б — сшивание краев разреза в поперечном направлении; в — сформированное соустье.
При резекции желудка во время его мобилизации неизбежно пересекают^ желудочные ветви блуждающих нервов вместе с сосудами малой и большой кривизны. Резекция желудка практически всегда сопровождается селектив ной ваготомией, выполняемой вслепую, без выделения пересекаемых желу дочных ветвей вагуса.
После удаления 2/3 желудка раньше, как правило, накладывали гастроею-
296
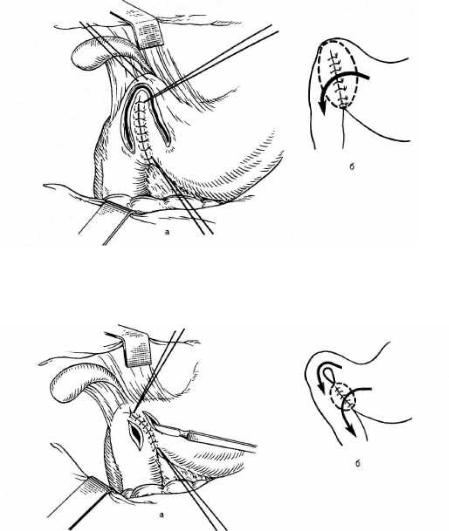
Рис. 11.15. Пилоропластика по Финнею.
а — швы между передней стенкой желудка и двенадцатиперстной кишкой, дугообразный разрез через при вратник; б — сформированное соустье.
Рис. 11.16. Пилоропластика по Жабуле.
а — разрезы на передних стенках желудка и двенадцатиперстной кишки для соустья; б — сформированное соустье.
нальный анастомоз позади поперечной ободочной кишки на короткой пет ле (по Бильрот-Н в модификации Гофмейстера—Финстерера). Это в боль шинстве случаев приводит к рефлюксу содержимого двенадцатиперстной кишки в желудок, к развитию рефлюкс-гастрита и рефлюкс-эзофагита. Не которые хирурги предпочитают накладывать анастомоз впереди ободочной кишки, используя длинную петлю тонкой кишки. Между приводящей и от водящей петлями (по Бальфуру) накладывают энтероэнтероанастомоз для устранения рефлюкса содержимого приводящей петли кишки (желчь, пан креатический сок) в культю желудка. Однако и в этом случае наблюдается,
297
хотя и менее выраженный, рефлюкс. В последние годы предпочтение отда ют гастроеюнальному Y-анастомозу на выключенной по Ру петле. Этот спо соб более надежно предотвращает рефлюкс желчи и панкреатического сока в культю желудка, возникновение рефлюкс-гастрита и последующую мета плазию эпителия, уменьшает вероятность развития рака культи желудка в последующем.
Позадиободочный гастроеюнальный анастомоз (по Гофмейстеру—Фин- стереру) на короткой петле многие хирурги считают порочным, устарев шим, так как он способствует рефлюксу желчи и панкреатического сока в культю желудка, развитию рефлюкс-гастрита, метаплазии эпителия желудка и в ряде случаев возникновению рака культи. У больных, оперированных по этому способу, чаще всего появляются тяжелые пострезекционные син дромы.
Преимуществом резекции желудка по Бильрот-I является сохранение физиологического прохождения пищи через двенадцатиперстную кишку. Однако этот метод также не предотвращает возможность рефлюкса дуоде нального содержимого в культю желудка и не всегда выполним (инфильт рат, рубцовая деформация двенадцатиперстной кишки, возможность натя жения тканей соединяемых органов и опасности расхождения швов анасто моза).
Для обеспечения пассажа пищи по двенадцатиперстной кишке при ре конструктивных операциях по поводу демпинг-синдрома используют ин терпозицию петли тощей кишки длиной 15—20 см между маленькой куль тей желудка и культей двенадцатиперстной кишки (гастроеюнодуоденопластика). Это увеличивает резервуарную функцию культи желудка, предупре ждает рефлюкс-гастрит и устраняет некоторые пострезекционные син дромы.
Комбинированные операции, при которых сочетают стволовую ваготомию с антрумэктомией и анастомозом на выключенной по Ру петле или гастроеюнальным анастомозом по Бильрот-I, Бильрот-П, позволяют даже при очень высокой секреции соляной кислоты сохранить резервуарную функ цию желудка и подавить условнорефлекторную и желудочную фазы секре ции желудочного сока.
Антрумэктомию в сочетании со стволовой ваготомией часто используют при лечении больных язвенной болезнью двенадцатиперстной кишки. В ря де стран этот тип операции применяется наиболее часто, его называют "зо лотым стандартом".
При хронической дуоденальной непроходимости целесообразно завер шить стволовую ваготомию с антрумэктомией гастроеюнальным анастомо зом на выключенной по Ру петле тощей кишки. Многие хирурги предпочи тают накладывать этот тип анастомоза при всякой резекции желудка. По слеоперационная летальность при этом методе составляет около 1,5 %, что значительно ниже, чем после обширной дистальной резекции. Рецидивы пептических язв после этой операции очень редки. Частота и выраженность постгастрорезекционных синдромов после антрумэктомии или гемигастрэктомии в сочетании со стволовой ваготомией значительно меньше, чем по сле обширной (2/3—3Д желудка) дистальной резекции желудка с гастроею нальным анастомозом по Гофмейстеру—Финстереру.
После обширной дистальной резекции желудка летальность составляет 3—5 %. У большинства больных наступает ахлоргидрия. Тем не менее ре цидивы язв возникают у 1—7 % больных. В первый год после резекции же лудка около половины больных находятся на инвалидности, а 15—30 % становятся инвалидами пожизненно и вынуждены менять профессию. У
298
10—15 % перенесших резекцию желудка развиваются постгастрорезекционные синдромы, резко ухудшающие качество жизни. Тя жесть течения некоторых постре зекционных синдромов значитель но превосходит тяжесть симптомов язвенной болезни, больные нужда ются в повторных реконструктив ных операциях.
Высокая послеоперационная ле тальность, большой процент не удовлетворительных результатов после обширной дистальной резек ции желудка, особенно по методу Бильрот-П с позадиободочным ана стомозом по Гофмейстеру—Фин- стереру, явились причиной поиска менее травматичных и более фи зиологичных операций.
Из нерезекционных (органосохраняющих) методов в настоящее время широко применяют различ ные варианты ваготомии. В клини ческой практике распространены стволовая ваготомия с пилоропла-
стикой по Гейнеке—Микуличу или Финнею или гастродуоденоанастомоз по Жабуле.
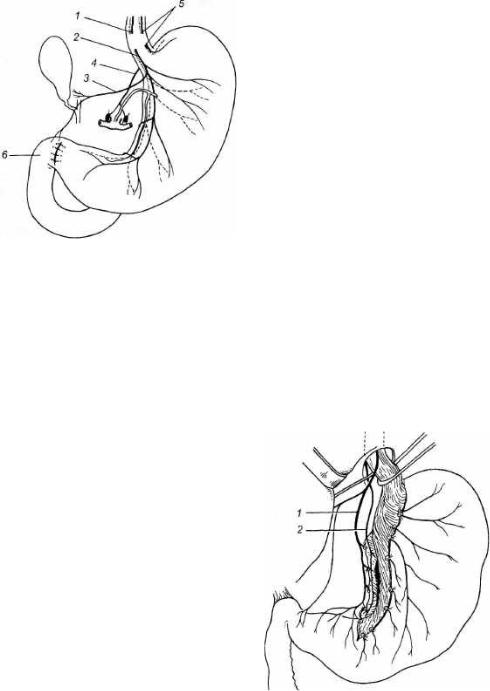
Стволовая ваготомия заключается в пересечении стволов блуждающих нервов и пересечением мелких вет вей по всей окружности пищевода на протяжении не менее 6 см выше отхождения от них печеночной и чрев ной ветвей (рис. 11.17).
Стволовая ваготомия в сочетании с пилоропластикой в плановой хи рургии язвенной болезни сопровож дается низкой послеоперационной летальностью (менее 1 %). Частота рецидивов язв при ней составляет в среднем 8—10 %. Обычно рецидивы язв легко поддаются медикаментоз ному лечению и редко служат пово дом для повторных операций.
Селективная проксимальная ваго томия (рис. 11.18) заключается в пе ресечении мелких ветвей желудочно го нерва Латарже, иннервирующих тело и свод желудка, где расположе ны кислотопродуцирующие обкладочные клетки. Дистальные ветви нерва Латарже, иннервирующие ан-
Рис. 11.18. Селективная проксимальная ва готомия (объяснение в тексте).
I — передний ствол (левый); 2 — задний ствол (правый).
299
