
3 курс / Патологическая анатомия / Струков_Серов_Патологическая_анатомия
.pdf540 |
Частная патологическая анатомия |
фологическим типам нефрита. Фибропластическая трансформация большинства клубочков — диффузный фибропластический гломерулонефрит, части клубочков — очаговый фибропластический гломерулонефрит. При фибропластическом гломерулонефрите, особенно диффузном, выражены дистрофия и атрофия канальцев, склероз стромы и сосудов почек.
Почки при фибропластическом (диффузном) гломерулонефрите несколько уменьшены, с намечающимися мелкими западениями на поверхности, обычно плотные, серо-красные.
Хронический гломерулонефрит, как правило, претерпевает эволюцию во вторичное (нефритическое) сморщивание почек — вторично-сморщенные почки (рис. 16-6). Почки уменьшены, плотные, поверхность их мелкозернистая, при равномерном сморщивании — гладкая. Зернистый характер поверхности почек обусловлен чередованием участков склероза и атрофии (западения) с участками гипертрофированных нефронов (выбухания). На разрезе слой почечной ткани тонкий, причем особенно истончено корковое вещество; ткань почек сухая, малокровная, серого цвета.
При микроскопическом исследовании в запавших участках отмечают атрофию клубочков и канальцев, замещение их соединительной тканью. Клубочки превращены в рубчики (гломерулосклероз) или гиалиновые шарики (гломерулогиалиноз). В выбухающих участках клубочки несколько гипертрофированы, капсула их утолщена, капиллярные петли склерозированы. Просвет канальцев расширен, эпителий их уплощен. Артериолы склерозированы и гиалинизированы. В мелких и средних артериях наблюдают фиброз и гиалиноз интимы, выражены склероз и гистиолимфоцитарная инфильтрация стромы.
При гломерулонефрите, особенно хроническом, страдают не только почки, но и появляется ряд внепочечных изменений. АГ приводит к гипертрофии сердца, преимущественно левого желудочка, изменениям сосудов — артерий (эластофиброзу, атеросклерозу) и артериол (артериолосклерозу) мозга, сердца, почек, сетчатки глаза и др. В связи с этим следует подчеркнуть, что изменения почек при хроническом гломерулонефрите связаны не только с гломерулитом и его эволюцией в гломерулосклероз, но и с нефрогенной АГ, артериолосклерозом. При вторичном сморщивании почек, АГ, гипертрофии сердца и склерозе сосудов дифференциальная диагностика хронического гломерулонефрита и почечной формы ГБ иногда затруднена.
Осложнение. Осложнением гломерулонефрита при его остром и подостром течении может быть острая почечная недостаточность. Для хронического течения гломерулонефрита характерна хроническая почечная недостаточность с проявлениями азотемической уремии. Возможны сердечно-сосудистая недостаточность, кровоизлияние в мозг, которые становятся причиной смерти.
Исход острого гломерулонефрита обычно благоприятный — выздоровление, подострого и хронического — неблагоприятный. Хронический гломерулонефрит — самая частая причина хронической почечной недостаточности. Пересадка почки и хронический гемодиализ — единственно возможные способы продления жизни больного.

Глава 16. Болезни почек |
541 |
а |
|
б |
в |
|
г |
Рис. 16-6. Вторично-сморщенная почка как исход хронического гломерулонефрита. Вид почки с поверхности (а), на разрезе (б) и микроскопическая картина (в, г)
Нефротический синдром
Нефротический синдром характеризуется высокой протеинурией, диспротеинемией, гипопротеинемией, гиперлипидемией (гиперхолестеринемией) и отеками.
542 |
Частная патологическая анатомия |
Классификация. Различают первичный, или идиопатический, нефротический синдром, который является самостоятельным заболеванием,
ивторичный нефротический синдром — выражение почечного заболевания, например гломерулонефрита, амилоидоза.
Первичный нефротический синдром может быть представлен тремя заболеваниями — липоидным нефрозом (нефропатия с минимальными изменениями), мембранозной нефропатией (мембранозный гломерулонефрит)
ифокальным сегментарным склерозом (гиалиноз).
Липоидный нефроз
Этиология липоидного нефроза неизвестна, не исключена дисплазия подоцитов. Патогенез липоидного нефроза подобен патогенезу нефротического синдрома любой этиологии. В связи с изменениями гломерулярного фильтра вторично возникают дистрофия и некробиоз эпителия канальцев, которые играют ведущую роль и в значительной мере определяют все клинические проявления нефротического синдрома.
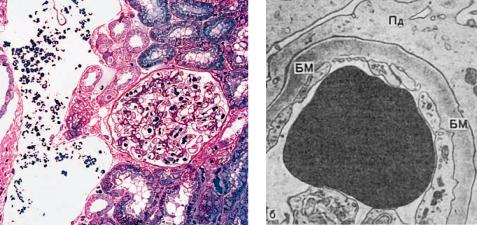
Патологическая анатомия. Для липоидного нефроза характерны минимальные изменения гломерулярного фильтра, которые выявляются только при электронно-микроскопическом исследовании. Они выражаются потерей подоцитами их малых отростков — болезнью малых отростков подоцитов (рис. 16-7). Базальная мембрана не изменена, реакция гломерулярных клеток отсутствует, иммунные комплексы в клубочках, как правило, не выявляют. Под микроскопом мембрана выглядит несколько утолщенной в результате слияния ее с подоцитами, отмечают незначительное расширение мезангия. В связи с повреждением гломерулярного фильтра, повышением его проницаемости значительно изменены канальцы главных
а |
|
б |
Рис. 16-7. Липоидный нефроз: а – гистологическая картина не изменена; полутонкий срез; б – сохранность базальной мембраны (БМ) капилляров, отсутствие малых отростков подоцитов (Пд). Электронограмма, ×24 000
Глава 16. Болезни почек |
543 |
отделов нефрона. Они расширены, эпителий набухший, содержит гиалиновые капли, вакуоли, нейтральные жиры, холестерин (преобладает жировая дистрофия). Дистрофия, некробиоз, атрофия и десквамация эпителия канальцев сочетаются с его регенерацией. В просвете канальцев много гиалиновых, зернистых и восковидных цилиндров. Строма отечна, лимфатические сосуды расширены. В интерстиции много липидов, особенно холестерина, липофагов, лимфоидных элементов.
Почки при липоидном нефрозе увеличены, дряблые, капсулу снимают легко, обнажая гладкую желтоватую поверхность. Корковый слой на разрезе широкий, желто-белый или бледно-серый, пирамиды серо-крас- ные — большие белые почки.
Течение. Липоидный нефроз при своевременном лечении стероидными гормонами протекает благоприятно. Однако возможны эволюция минимальных изменений в фокальный сегментарный гломерулярный склероз (гиалиноз) и развитие в поздних стадиях болезни вторичного сморщивания почек.
Мембранозная нефропатия
Мембранозную нефропатию называют также мембранозным гломерулонефритом, хотя воспаление, как таковое, в гломерулах отсутствует. Заболевание характеризуется хроническим течением, клинически проявляется нефротическим синдромом или только протеинурией, имеет типичную светооптическую и электронно-микроскопическую картину.
Этиология болезни неизвестна. Патогенез хорошо изучен. Мембранозная нефропатия связана с поражением гломерулярного фильтра циркулирующими иммунными комплексами, часто с неизвестным антигеном; иногда антигеном (гаптеном) являются лекарственные средства (D-пеницилламин, препараты золота).
Патологическая анатомия. Для мембранозной нефропатии характерно диффузное утолщение стенок капилляров клубочков при отсутствии или крайне слабой пролиферации мезангиоцитов. Стенки капилляров утолщены вследствие накопления вещества базальной мембраны, образованного подоцитами в ответ на отложение в стенке капилляров субэпителиально иммунных комплексов. Отсутствие воспалительной реакции на иммунные комплексы обусловлено наследственным или приобретенным дефицитом Fc-рецепторов мезангиальных клеток, играющих роль макрофагов.
Под микроскопом новообразованное вещество определяют в виде выростов мембраны в сторону подоцитов между отложениями иммунных комплексов — шипиков на базальной мембране (рис. 16-8). Эти изменения базальной мембраны, выявляемые при электронно-микроскопическом исследовании, называют мембранозной трансформацией, которая завершается склерозом и гиалинозом капилляров клубочков. Как правило, изменения клубочков сочетаются с выраженной дистрофией эпителия канальцев.
Почки при мембранозной нефропатии увеличены, бледно-розовые или желтые, поверхность их гладкая.
Исходы — сморщивание почек и хроническая почечная недостаточность.

544 |
Частная патологическая анатомия |
|||||||||
|
|
|
Фокальный сегментарный |
|||||||
|
|
|
гломерулярный склероз |
|||||||
|
|
|
Фокальный |
сегментарный |
||||||
|
|
|
гломерулярный |
склероз |
(гиа- |
|||||
|
|
|
линоз) может быть первичным |
|||||||
|
|
|
(идиопатическим), |
выявля- |
||||||
|
|
|
емым в период формирования |
|||||||
|
|
|
нефротического |
синдрома, |
||||||
|
|
|
и |
вторичным, |
связанным |
|||||
|
|
|
с липоидным нефрозом. |
|
||||||
|
а |
|
|
|||||||
|
|
Этиология и патогенез неиз- |
||||||||
|
|
|
||||||||
|
|
|
||||||||
|
|
|
вестны. Предполагают, что он |
|||||||
|
|
|
отражает |
вторичные метабо- |
||||||
|
|
|
лические нарушения в участ- |
|||||||
|
|
|
ках |
повреждения |
и |
коллапса |
||||
|
|
|
капиллярных петель юкстаме- |
|||||||
|
|
|
дуллярных клубочков. |
|
||||||
|
|
|
Патологическая |
|
анатомия. |
|||||
|
|
|
Склероз и гиалиноз развива- |
|||||||
|
|
|
ются избирательно в юкстаме- |
|||||||
|
|
|
дуллярных клубочках, причем |
|||||||
|
б |
|
||||||||
|
|
поражаются лишь |
отдельные |
|||||||
|
|
|
||||||||
|
|
|
||||||||
|
|
|
клубочки |
(фокальные |
изме- |
|||||
Рис. 16-8. Мембранозный гломерулонефрит |
нения), |
в |
которых |
склерозу |
||||||
(мембранозная нефропатия): а — шипики на |
и гиалинозу подвержены еди- |
|||||||||
базальной мембране гломерулярных капил- |
ничные сегменты сосудистого |
|||||||||
ляров (указаны стрелками), полутонкий срез |
пучка |
(сегментарные |
изме- |
|||||||
(гистологическая картина); б — субэпите- |
нения), |
остальные |
клубочки |
|||||||
лиальные отложения иммунных комплек- |
интактны. Особенность этого |
|||||||||
сов (ИК), отделенные друг от друга вырос- |
вида гломерулопатии — посто- |
|||||||||
тами базальной мембраны (БМ) (показаны |
янное |
обнаружение |
липидов |
|||||||
стрелками); подоциты (Пд) лишены малых |
в гиалиновых массах, обычно |
|||||||||
отростков — мембранозная трансформация. |
связанных с капсулой клу- |
|||||||||
Электронограмма, ×24 000 |
бочков, |
где находят |
синехии, |
|||||||
|
|
|
и в мезангиоцитах, приобре- |
|||||||
|
|
|
тающих вид пенистых клеток. |
|||||||
Пролиферация мезангиоцитов отсутствует. Ультраструктурные особенности — изменения эндотелиальной поверхности базальной мембраны гломерулярных капилляров в участках их коллапса, поверхность ее становится как бы обтрепанной.
Исход фокального сегментарного склероза (гиалиноза) — обычно хроническая почечная недостаточность.
Редко встречается наследственный нефритический синдром, который, по-видимому, имеет иммунологический механизм развития, так как у матери и ребенка обнаруживают антиплацентарные и антипочечные антитела. Изменения почек в виде продуктивного интракапиллярного гломерулонеф-
Глава 16. Болезни почек |
545 |
рита и кистозного превращения канальцев нередко сочетаются с аномалиями развития почек. Дети умирают от хронической почечной недостаточности.
Амилоидоз почек
Амилоидоз почек — одно из проявлений общего амилоидоза с яркой клинико-морфологической и нозологической спецификой — нефропатического амилоидоза.
Этиология. Особенно часто нефропатический амилоидоз находят при АА-амилоидозе — вторичном амилоидозе, осложняющем ревматоидный артрит, туберкулез, бронхоэктазы, и наследственном амилоидозе, точнее, при периодической болезни. Из этого следует, что амилоидоз почек — часто вторая болезнь.
Патогенез. Механизм развития амилоидоза почек подчинен закономерностям развития АА-амилоидоза. Избирательность поражения почек можно объяснить тем, что сывороточный предшественник белка фибрилл амилоида — SAA, содержание которого в плазме крови при амилоидозе увеличено в сотни раз; фильтруясь в почечных клубочках, расходуется на построение фибрилл амилоида мезангиоцитами.
Патологическая анатомия. В течении амилоидоза почек различают латентную, протеинурическую, нефротическую и азотемическую (уремическую) стадии. В разных стадиях изменения почек различны и отражают динамику процесса.
Влатентной стадии внешне почки изменены мало, хотя в пирамидах (сосочках) обнаруживают склероз и амилоидоз по ходу прямых сосудов
исобирательных трубок. Изменения клубочков — утолщение и двуконтурность мембран их капилляров, просветы которых аневризматически расширены. Цитоплазма эпителия канальцев, особенно проксимальных,
ипросветы канальцев забиты белковыми гранулами. В интермедиарной зоне и пирамидах строма пропитана белками плазмы.
Впротеинурической стадии амилоид появляется не только в пирамидах, но и в клубочках в виде небольших отложений в мезангии и отдельных капиллярных петлях, а также в артериолах. Склероз и амилоидоз пирамид
ипограничного слоя значительно выражены и ведут к выключению и атрофии многих глубоко расположенных нефронов, редукции путей юкстамедуллярного кровотока и лимфотока в мозговом веществе почек. Эпителий канальцев главных отделов в состоянии гиалиново-капельной или гидропической дистрофии; в просвете канальцев обнаруживают цилиндры. Почки увеличены, плотные, поверхность их бледно-серая или желто-серая. На разрезе корковый слой широкий, матовый, мозговое вещество серорозовое, сального вида, нередко цианотичное — большая сальная почка.
Внефротической стадии содержание амилоида в почках увеличено. Его обнаруживают во многих капиллярных петлях большинства клубочков, в артериолах и артериях, по ходу собственной мембраны канальцев, однако выраженный склероз коркового вещества отсутствует. В пирамидах
546 |
Частная патологическая анатомия |
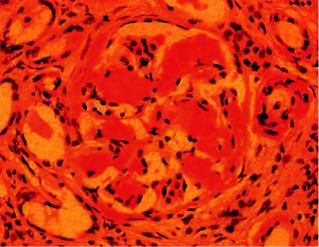
Рис. 16-9. Амилоидное сморщивание почек. Отложение масс амилоида в клубочке, разрастание и склероз стромы
и интермедиарной зоне, наоборот, склероз и амилоидоз имеют диффузный характер. Канальцы расширены, забиты цилиндрами. В эпителии канальцев, в строме много липидов (холестерина). Почки имеют вид, типичный для амилоидно-липоидного нефроза. Они становятся большими, плотными, восковидными — большая белая амилоидная почка.
В азотемической (уремической) стадии в связи с нарастающим амилоидозом и склерозом наблюдают гибель большинства нефронов, их атрофию, замещение соединительной тканью. Почки обычных размеров или несколько уменьшены. Они очень плотные, с множеством рубцовых западений на поверхности — амилоидно-сморщенные почки (рис. 16-9). В этой стадии нередко развивается гипертрофия сердца, особенно левого желудочка, что связано с нефрогенной АГ.
Осложнение амилоидоза почек — инфекция (пневмония, рожа, паротит), которая появляется вследствие резкого снижения сопротивляемости организма на фоне иммунной недостаточности и обменных нарушений. Возможны осложнения, связанные с нефрогенной АГ, — ИМ, инсульт, сердечная недостаточность. Сравнительно редко встречается двусторонний тромбоз венозной системы почек. Больному амилоидозом в любой стадии угрожает острая почечная недостаточность. К ней приводят избыточное накопление в крови продуктов белкового распада, редукция почечного кровообращения при шокоподобном снижении АД, сосудистые расстройства в связи с тромбозом почечных вен, интеркуррентные заболевания.
Смерть больного при амилоидозе почек наступает обычно вследствие хронической почечной недостаточности и уремии в финальной стадии забо-
Глава 16. Болезни почек |
547 |
левания. Однако иногда ее причина — острая почечная недостаточность или присоединившаяся инфекция.
К гломерулопатиям относят и диабетический гломерулосклероз — основное выражение диабетической нефропатии, и печеночный гломерулосклероз при хроническом гепатите и циррозе печени.
ТУБУЛОПАТИИ
Острая почечная недостаточность
Острая почечная недостаточность — синдром, морфологическими характеристиками которого являются некроз эпителия канальцев и глубокие нарушения почечного крово- и лимфообращения. Острую почечную недостаточность отождествляют с некротическим нефрозом — некронефрозом.
Этиология. Основными причинами являются интоксикации и инфекции.
Кнекротическому нефрозу могут вести отравления:
–солями тяжелых металлов (ртутью, свинцом, висмутом, хромом, ураном);
–кислотами (серной, хлористоводородной, фосфорной, щавелевой);
–многоатомными спиртами (этиленгликолем, или антифризом);
–веществами наркотического ряда (хлороформом, барбитуратами);
–сульфаниламидами (сульфаниламидная почка).
Острая почечная недостаточность развивается при ряде тяжелых инфекций (холере, брюшном тифе, паратифе, дифтерии, сепсисе). Она может осложнять заболевания печени (гепаторенальный синдром) и почек (гломерулонефрит, амилоидоз, мочекаменную болезнь). Некронефроз возникает при травматических повреждениях (синдроме длительного раздавливания), после операции, при обширных ожогах, массивном гемолизе (гемолитическая почка), обезвоживании и обесхлоривании (хлорогидропеническая почка).
Патогенез. Острая почечная недостаточность тесно связана с механизмами шока любой этиологии — травматического, токсического, гемолитического, бактериального. Любой шоковый раздражитель, способный вызвать острое нарушение кровообращения, гиповолемию и падение артериального давления, может быть причиной развития острой почечной недостаточности. В связи с этим основным звеном ее патогенеза становятся нарушения почечной гемодинамики. Они отражают общие гемодинамические сдвиги при шоке: спазм сосудов коркового слоя и сброс основной массы крови на границе коры и мозгового вещества в вены по почечному шунту. Редуцированное кровообращение в почках определяет прогрессирующую ишемию коркового вещества и нарушения почечного лимфотока с развитием отека интерстиция. В связи с нарастанием ишемии коры развиваются глубокие дистрофические и некротические изменения канальцев главных отделов с разрывом канальцевой базальной мембраны (тубулорексис). В развитии дистрофии и некроза канальцев большую роль игра-
548 |
Частная патологическая анатомия |
ет и непосредственное действие на эпителий преимущественно проксимальных канальцев циркулирующих в крови нефротоксических веществ.
Некроз канальцев и разрывы их базальной мембраны определяют возможность неадекватной канальцевой реабсорбции, поступление клубочкового ультрафильтрата плазмы в почечный интерстиций. Это способствует нарастанию отека почечной ткани, повышению внутрипочечного давления. С некрозом канальцев, разрывом их базальной мембраны, тубуловенозным рефлюксом связана закупорка канальцев пигментным детритом, кристаллами миоглобина, погибшими клетками. Канальцевая обструкция и прогрессирующий отек интерстиция — основные причины роста внутрипочечного давления, усугубляющего состояние тканевой гипоксии и аноксии.
На смену деструктивным процессам в канальцах приходят репаративные. Однако полного восстановления почечной паренхимы не происходит: развивается очаговый нефросклероз, поэтому наступает выздоровление со структурным ущербом.
В различные стадии циклического течения острой почечной недостаточности патологическая анатомия неоднозначна. Различают начальную (шоковую), олигоанурическую и стадию восстановления диуреза. Внешний вид почек независимо от стадии заболевания одинаков: они увеличены, набухшие, отечные, фиброзная капсула напряжена, легко снимается. Широкий бледно-серый корковый слой резко отграничен от темно-красных пирамид, в интермедиарной зоне почки и лоханке нередко видны кровоизлияния.
При гистологическом исследовании в разные стадии заболевания
впочках находят различные изменения. Динамику этих изменений удается проследить при пункционных биопсиях почки.
Вначальной (шоковой) стадии отмечают резкое, преимущественно венозное полнокровие интермедиарной зоны и пирамид при очаговой ишемии коркового слоя, где капилляры клубочков находятся в спавшемся состоянии. Отек интерстиция сопровождается лимфостазом, наиболее выраженным в интермедиарной зоне. Эпителий канальцев главных отделов
всостоянии гиалиново-капельной, гидропической или жировой дистрофии. Просветы канальцев неравномерно расширены, содержат цилиндры, иногда кристаллы миоглобина.
Волигоанурической стадии выражен очаговый некроз канальцев главных отделов с деструкцией базальных мембран преимущественно дистальных канальцев — тубулорексис. Цилиндры обтурируют нефрон на разных уровнях, что ведет к застою клубочкового ультрафильтрата в полости клубочковой капсулы. Отек интерстиция усилен, к нему присоединяются лейкоцитарная инфильтрация, геморрагии. Значительно выражен и венозный застой, на фоне которого нередко происходит тромбоз вен.
Встадии восстановления диуреза многие клубочки полнокровны, а отек и инфильтрация почки значительно уменьшены.
Участки некроза эпителия канальцев чередуются с островкамирегенераторами из светлых эпителиальных клеток. Некротизированные
Глава 16. Болезни почек |
549 |
канальцы, мембрана которых сохранена, регенерируют полностью. В участках, где некроз канальцев сопровождается разрушением базальной мембраны, на месте погибшего нефрона разрастается соединительная ткань, образуются очаги склероза.
Морфология почек при острой почечной недостаточности разной этиологии одинакова, хотя и имеет некоторую специфику в зависимости от причины. Так, при отравлении сулемой (сулемовая почка) появляются массивные отложения солей кальция в участках некроза. Для гемолитической почки характерны скопления гемоглобина в канальцах в виде аморфных масс и гемоглобиновых цилиндров. При отравлении антифризом в просвете канальцев обнаруживают кристаллы оксалата кальция, а при отравлении сульфаниламидами — сульфаниламидные кристаллы.
Тяжелое осложнение острой почечной недостаточности — сегментарный или тотальный некроз коркового вещества почек. В его возникновении основную роль играют длительность почечной ишемии и глубина циркуляторных нарушений, хотя нельзя исключить и аллергические механизмы.
Исход. Выздоровление при использовании гемодиализа — обычное явление. Однако иногда острая почечная недостаточность ведет к смерти от уремии, которая часто наступает в шоковой или олигоанурической стадии. Некроз коркового вещества почек в подавляющем большинстве случаев заканчивается летально, хотя жизнь больного можно продлить, применяя гемодиализ. Иногда, спустя многие годы после острой почечной недостаточности, развивается рубцовое сморщивание почек, и больные погибают от хронической почечной недостаточности.
Хронические тубулопатии
Хронические тубулопатии обструктивного генеза — миеломная и подагрическая почка.
Основа характерных для миеломной почки изменений — парапротеинемический нефроз, связанный с «засорением» стромы почки и закупоркой канальцев секретируемым миеломными клетками низкомолекулярным белком парапротеином. Финал — вторичное сморщивание почек, иногда присоединяется амилоидоз. Больные умирают от хронической почечной недостаточности.
В подагрической почке «засорение» интерстиция и обструкция канальцев связаны с повышением выделения мочевой кислоты — гиперурикурией. Если содержание ее в крови повышено, развивается гиперурикемия. В результате повреждения почечной ткани мочевой кислотой и ее солями и аутоинфекции в почках и лоханках часто развивается пиелонефрит.
Наследственные тубулопатии связаны с недостаточностью определенных ферментов для функции канальцев. Наследственные канальцевые ферментопатии:
–тубулопатии с полиурическим синдромом: почечная глюкозурия, несахарный диабет, солевой диабет;
