
3 курс / Патологическая анатомия / Струков_Серов_Патологическая_анатомия
.pdf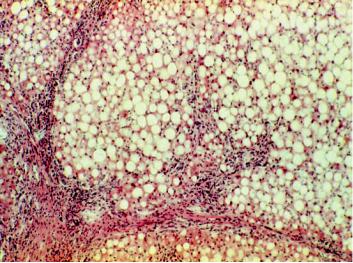
520 |
Частная патологическая анатомия |
Рис. 15-6. Хронический персистирующий алкогольный гепатит (биопсия печени). Ожирение гепатоцитов, склероз и лимфогистиоцитарная инфильтрация стромы портальных трактов
ЦИРРОЗ ПЕЧЕНИ
Цирроз печени — хроническое заболевание, характеризующееся нарастающей печеночной недостаточностью вследствие рубцового сморщивания и структурной перестройки печени. Термин «цирроз печени» (от греч. kirrhos — рыжий) употребил Р. Лаэннек (1819), имея в виду особенности морфологических изменений печени — плотную бугристую печень рыжего цвета.
Современные классификации цирроза печени учитывают этиологические, морфологические, морфогенетические и клинико-функциональные критерии.
Этиология. В зависимости от причины различают слеующие циррозы печени:
–инфекционный (вирусный гепатит, паразитарные заболевания печени, инфекции желчных путей);
–токсический и токсико-аллергический (алкоголь, промышленные и пищевые яды, лекарственные вещества, аллергены);
–билиарный (холангит, холестаз различной природы);
–обменно-алиментарный (недостаточность белков, витаминов, липотропных факторов, цирроз накопления при наследственных нарушениях обмена);
–циркуляторный (хронический венозный застой в печени);
–криптогенный цирроз.
Глава 15. Болезни печени, желчного пузыря и поджелудочной железы |
521 |
Основное клиническое значение имеют вирусный, алкогольный и билиарный цирроз печени. Вирусный цирроз печени развивается обычно после гепатитов В и С, алкогольный, как правило, после множественных атак алкогольного гепатита. В развитии первичного билиарного цирроза придают значение как аутоиммунной реакции на эпителий внутрипеченочных желчных протоков, так и нарушению обмена желчных кислот; не исключена связь с вирусным гепатитом (холестатическая форма) и лекарственными средствами.
Среди обменно-алиментарных особую группу составляют циррозы накопления, или тезаурисмозы, которые встречаются при гемохроматозе
игепатоцеребральной дистрофии — болезни Вильсона–Коновалова. Патологическая анатомия. Характерные изменения печени при циррозе:
дистрофия и некроз гепатоцитов, извращенная регенерация, диффузный склероз, структурная перестройка и деформация органа.
Печень при циррозе плотная и бугристая, размеры ее часто уменьшены, реже — увеличены.
Руководствуясь морфологическими особенностями цирроза, различают его макро- и микроскопические виды. Макроскопически, в зависимости от наличия или отсутствия узлов-регенераторов, их величины и характера, выделяют неполный септальный, мелкоузловой, крупноузловой, смешанный (мелко- и крупноузловой) цирроз.
При неполном септальном циррозе узлы-регенераторы отсутствуют, паренхиму печени пересекают тонкие септы, часть которых заканчивается слепо. При мелкоузловом циррозе узлы регенерации одинаковой величины, обычно диаметром не более 1 см, имеют, как правило, монолобулярное строение; септы в них узкие. Для крупноузлового цирроза характерны узлы регенерации разной величины, диаметр больших из них составляет 5 см. Многие узлы мультилобулярные, с широкими септами. При смешанном циррозе сочетаются признаки мелко- и крупноузлового цирроза.
Гистологически определяют нарушение долькового строения печени с интенсивным фиброзом и формированием узлов регенерации (ложных долек), состоящих из пролиферирующих гепатоцитов и пронизанных соединительнотканными прослойками. В ложных дольках обычная радиарная ориентация печеночных балок отсутствует. Сосуды расположены неправильно: центральная вена отсутствует, портальные триады обнаруживают не всегда.
Среди гистологических видов цирроза, исходя из особенностей строения узлов-регенератов, выделяют монолобулярный цирроз, если узлы-регенераторы захватывают одну печеночную дольку, мультилобулярный, если они строятся на нескольких печеночных дольках, и мономультилобулярный — при сочетании первых двух видов цирроза.
Морфогенез. Ключевой момент в генезе цирроза — дистрофия (гидропическая, баллонная, жировая) и некроз гепатоцитов в результате действия различных факторов. Гибель гепатоцитов ведет к усиленной их регенерации (митозам, амитозам) и появлению узлов-регенераторов (ложных долек), окруженных со всех сторон соединительной тканью. В синусоидах ложных долек появляется соединительнотканная мембрана (капилляризация сину-
522 |
Частная патологическая анатомия |
соидов), в результате связь гепатоцита со звездчатым ретикулоэндотелиоцитом прерывается. Поскольку кровоток в псевдодольках затруднен, основная масса крови воротной вены устремляется в печеночные вены, минуя ложные дольки. Этому способствует и появление в соединительнотканных прослойках, окружающих псевдодольки, прямых связей (шунтов) между разветвлениями воротной вены и печеночных вен — внутрипеченочных портокавальных шунтов. Нарушения микроциркуляции в ложных дольках ведут к гипоксии их ткани, дистрофии и некрозу гепатоцитов. С нарастающей дистрофией и некрозом гепатоцитов связана печеночно-клеточная недостаточность.
Формирование узлов-регенераторов сопровождается диффузным фиброзом. Развитие соединительной ткани обусловлено многими факторами: некрозом гепатоцитов, нарастающей гипоксией из-за сдавления сосудов печени экспансивно растущими узлами, склерозом печеночных вен, капилляризация синусоидов. Фиброз образуется внутри долек и в перипортальной ткани. Соединительная ткань внутри долек образуется в результате коллапса стромы на месте фокусов некроза (склероза после коллапса), активации синусоидальных липоцитов (клеток Ито), которые претерпевают фибробластические превращения. В дольку вклиниваются соединительнотканные перегородки, или септы, из портальных и перипортальных полей — септальный склероз. В перипортальной ткани фиброз связан с активацией фибробластов. Выраженный склероз перипортальных полей и печеночных вен обусловливает развитие портальной гипертензии, в результате которой воротная вена разгружается через внутрипеченочные и внепеченочные портокавальные анастомозы. С декомпенсацией портальной гипертензии связаны асцит, варикозное расширение вен пищевода, желудка, геморроидального сплетения и кровотечение из этих вен.
Следовательно, к структурной перестройке и деформации печени ведут ее регенерация и склероз, причем перестройка затрагивает все элементы печеночной ткани — дольки, сосуды, строму. Структурная перестройка печени замыкает порочный круг при циррозе: блок между кровью и гепатоцитами становится причиной гибели последних, а гибель гепатоцитов поддерживает мезенхимально-клеточную реакцию и извращенную регенерацию паренхимы, что усугубляет существующий блок.
Различают три морфогенетических типа цирроза печени: постнекротический, портальный и смешанный.
Постнекротический цирроз — результат массивного некроза печеночной паренхимы. В участках некроза происходят коллапс ретикулярной стромы
иразрастание соединительной ткани (цирроз после коллапса), образующей широкие фиброзные поля (рис. 15-7). В результате коллапса стромы портальные триады и центральные вены сближены, в одном поле зрения обнаруживают более трех триад — патогномоничный морфологический признак постнекротического цирроза. Ложные дольки состоят в основном из новообразованной печеночной ткани, которая содержит большое количество многоядерных печеночных клеток. Характерны белковая дистрофия
инекроз гепатоцитов; липиды в печеночных клетках обычно отсутствуют.

Глава 15. Болезни печени, желчного пузыря и поджелудочной железы |
523 |
а
б
Рис. 15-7. Постнекротический цирроз печени: а — разрастание фибробластов (Фб) и коллагеновых волокон (КлВ) между гепатоцитами; ЖК — желчный капилляр; БМ — базальная мембрана капилляра. Электронограмма, ×14 250 (по Штайнеру); б — несколько триад в поле соединительной ткани (микроскопическая картина)
Нередко встречается пролиферация холангиол, картина холестаза. Печень при постнекротическом циррозе плотная, уменьшена, с крупными узлами, разделенными широкими и глубокими бороздками, — крупноузловой или смешанный цирроз (рис. 15-8).
Постнекротический цирроз развивается быстро, иногда в течение нескольких месяцев, вследствие разнообразных причин, ведущих к некрозу ткани печени, часто — токсической дистрофии печени, вирусного гепатита с обширными некрозами, редко — алкогольного гепатита. Для него характерны ранняя печеночно-клеточная недостаточность и поздняя портальная гипертензия.
Портальный цирроз формируется вследствие вклинивания фиброзных септ в дольки из расширенных и склерозированных портальных и пери-

524 |
Частная патологическая анатомия |
Рис. 15-8. Постнекротический цирроз печени. Поверхность печени крупнобугристая. Справа — увеличенная вследствие цирроза печени селезенка
портальных полей. Это ведет к соединению центральных вен с портальными сосудами и появлению мелких (монолобулярных) ложных долек. В отличие от постнекротического цирроза, для него характерна однородность микроскопической картины — тонкопетлистая соединительнотканная сеть и малая величина ложных долек. Обычно портальный цирроз — финал хронического гепатита алкогольной или вирусной природы и жирового гепатоза. Морфологические признаки хронического воспаления и жировой дистрофии гепатоцитов встречаются при этом циррозе часто. Печень при портальном циррозе маленькая, плотная, зернистая или мелкобугристая (мелкоузловой цирроз) (рис. 15-9).
Портальный цирроз развивается медленно, в течение многих лет, главным образом при хроническом алкоголизме (алкогольный цирроз) и обменноалиментарных нарушениях, пищевом дисбалансе («пищевой» цирроз). Для него характерны относительно ранние проявления портальной гипертензии и сравнительно поздняя печеночно-клеточная недостаточность.
Истинный портальный цирроз — первичный билиарный цирроз, в основе которого лежат деструктивный (некротический) холангит и холангиолит. Эпителий мелких желчных протоков некротизирован, стенка их и соеди-

Глава 15. Болезни печени, желчного пузыря и поджелудочной железы |
525 |
а
б
Рис. 15-9. Портальный цирроз печени: а — фибробласты (Фб) и пучки коллагеновых волокон (КлВ) в перисинусоидальном пространстве (ПсП); синусоид (СД) сдавлен; в цитоплазме гепатоцитов капли липидов (Л). Электронограмма, ×6000 (по Давиду); б — поверхность печени мелкобугристая (мелкоузловой цирроз)
нительная ткань, окружающая протоки, инфильтрированы лимфоцитами, плазматическими клетками и макрофагами. Нередко отмечают образование саркоидоподобных гранулем из лимфоцитов, эпителиоидных и гигантских клеток. Такие гранулемы появляются не только в местах деструкции желчных протоков, но и в лимфатических узлах ворот печени, в сальнике. В ответ на деструкцию происходят пролиферация и рубцевание желчных протоков, инфильтрация и склероз перипортальных полей, гибель гепатоцитов на периферии долек, образование септ и ложных долек — изменения, характерные для портального цирроза. Печень при первичном билиарном

526 |
Частная патологическая анатомия |
Рис. 15-10. Биллиарный цирроз печени. Поверхность печени местами мелкозернистая, местами гладкая
циррозе увеличена, плотная, на разрезе серо-зеленого цвета, поверхность ее гладкая или мелкозернистая (рис. 15-10).
Помимо первичного, выделяют вторичный билиарный цирроз, связанный с обструкцией внепеченочных желчных путей (камнем, опухолью), которая ведет к холестазу, — холестатический цирроз, либо с инфекцией желчных путей и развитием бактериального, обычно гнойного холангита и холангиолита — холангиолитический цирроз. Однако это деление в значительной мере условно, так как к холестазу, как правило, присоединяется холангит, а холангит и холангиолит ведут к холестазу. Для вторичного билиарного цирроза характерны расширение и разрывы желчных капилляров, холангит и перихолангит, развитие соединительной ткани в перипортальных полях и внутри долек с их разделением и формированием псевдодолек — цирроз портального типа. Печень при этом увеличена, плотная, зеленого цвета, на разрезе видны расширенные, переполненные желчью протоки.
Смешанный цирроз обладает признаками как постнекротического, так и портального цирроза. Смешанный цирроз связан в одних случаях
сприсоединением массивных некрозов печени (часто дисциркуляторного генеза) к изменениям, свойственным портальному циррозу, в других —
снаслоением мезенхимально-клеточной реакции на очагово-некротические изменения, характерные для постнекротического цирроза, что ведет к образованию септ и дроблению долек.
Глава 15. Болезни печени, желчного пузыря и поджелудочной железы |
527 |
При циррозе печени характерны внепеченочные изменения: желтуха и геморрагический синдром как проявление гепатоцеллюлярной недостаточности, холестаза и холемии; склероз (иногда атеросклероз) воротной вены как следствие портальной гипертензии, расширение и истончение портокавальных анастомозов (вен пищевода, желудка, геморроидальных, передней стенки живота); асцит. Селезенка в результате гиперплазии ретикулоэндотелия и склероза увеличена, плотная — спленомегалия (см. рис. 15-8). В почках при гепаторенальном синдроме на фоне цирроза печени находят проявления острой недостаточности — некроз эпителия канальцев. В ряде случаев обнаруживают печеночный гломерулосклероз (точнее, иммунокомплексный гломерулонефрит), который имеет определенное значение в патогенезе цирроза, и известковые метастазы. В головном мозге — дистрофия паренхиматозных клеток.
Клинико-функциональная характеристика цирроза печени учитывает:
–степень печеночно-клеточной недостаточности — холемия и холалемия, гипоальбуминемия и гипопротромбинемия, наличие вазопаралитической субстанции, гипоонкия, гипотония, геморрагии, печеночная кома;
–степень портальной гипертензии — асцит, пищеводно-желудочные кровотечения;
–активность процесса — активный, умеренно активный и неактивный цирроз;
–характер течения — прогрессирующее, стабильное, регрессирующее. По выраженности печеночно-клеточной недостаточности и портальной
гипертензии определяют компенсированный и декомпенсированный цирроз печени. Об активности цирроза судят по данным гистологического и гистоферментохимического исследования печеночной ткани (биоптата печени), клиническим признакам, показателям биохимического исследования. Активация цирроза печени обычно ведет к его декомпенсации.
Осложнения цирроза печени: печеночная кома, кровотечения из расширенных вен пищевода или желудка, переход асцита в перитонит (асцитперитонит), тромбоз воротной вены, рак. Многие из этих осложнений становятся причиной смерти больного.
РАК ПЕЧЕНИ
Рак печени — сравнительно редкая опухоль, обычно развивающаяся на фоне цирроза печени, который считают предраковым состоянием. Из предраковых изменений печени наиболее значительна дисплазия гепатоцитов. В Азии и Африке — регионы земного шара с высокой распространенностью рака печени — рак развивается часто в неизмененной печени. В регионах с низкой распространенностью рака печени — Европе и Северной Америке — рак развивается обычно в цирротической печени.
528 |
Частная патологическая анатомия |
Морфологическая классификация рака печени учитывает форму, характер и особенности роста опухоли, гистогенез, гистологические типы.
Патологическая анатомия. Макроскопические формы рака печени:
–узловой рак — опухоль состоит из одного или нескольких узлов;
–массивный рак — опухоль занимает основную часть печени;
–диффузный рак — вся печень занята многочисленными сливающимися опухолевыми узлами;
–особые формы — маленький и педункулярный рак печени.
Печень при раке резко увеличена, иногда в 10 раз и более, масса ее может составлять несколько килограммов. При узловатом раке она бугристая, умеренно плотная, при диффузном — нередко каменистой плотности.
Характер роста опухоли: экспансивный, инфильтрирующий и смешанный (экспансивно-инфильтративный). Особенности роста рака печени — рост по ходу синусоидов и замещающий рост.
Взависимости от особенностей гистогенеза рак печени делят:
–на печеночно-клеточный (гепатоцеллюлярный);
–рак из эпителия желчных протоков (холангиоцеллюлярный);
–смешанный (гепатохолангиоцеллюлярный);
–гепатобластому.
Гистологические типы рака печени: трабекулярный, тубулярный, ацинозный, солидный и светлоклеточный. Каждый из гистологических типов имеет разную степень дифференцирования.
Метастазирует рак печени лимфогенно (околопортальные лимфатические узлы, брюшина) и гематогенно (легкие, кости). Метастазы, как и основной узел гепатоцеллюлярного рака, иногда зеленого цвета, что связано с сохранившейся способностью раковых клеток к секреции желчи.
Наиболее частые осложнения и причины смерти: гепатаргия, кровотечение в брюшную полость из распадающихся узлов опухоли, кахексия.
БОЛЕЗНИ ЖЕЛЧНОГО ПУЗЫРЯ
В желчном пузыре наблюдаются воспаление, образование камней, опухоли.
Холецистит — острое и хроническое воспаление желчного пузыря, возникает по различным причинам.
Острый холецистит — катаральное, фибринозное или гнойное (флегмонозное) воспаление. Он осложняется прободением стенки пузыря и желчным перитонитом. При закрытии пузырного протока и скоплении гноя в полости возникают эмпиема пузыря, гнойный холангит и холангиолит, перихолецистит с образованием спаек.
Хронический холецистит — следствие острого холецистита, происходят атрофия слизистой оболочки, гистиолимфоцитарная инфильтрация, склероз, нередко петрификация стенки пузыря.
Камни желчного пузыря — причина желчнокаменной болезни, калькулезного холецистита (рис. 15-11). Возможно прободение стенки пузыря с развитием

Глава 15. Болезни печени, желчного пузыря и поджелудочной железы |
529 |
Рис. 15-11. Калькулезный холецистит
желчного перитонита. В тех случаях, когда камень из желчного пузыря спускается в печеночный или общий желчный проток и закрывает его просвет, развивается подпеченочная желтуха. В ряде случаев камень желчного пузыря не вызывает ни воспаления, ни приступов желчной колики и его обнаруживают случайно при аутопсии.
Рак желчного пузыря нередко развивается на фоне калькулезного холецистита, локализуется в области шейки или дна желчного пузыря и имеет обычно строение аденокарциномы.
БОЛЕЗНИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наиболее часто в поджелудочной железе возникают воспаление и опухоли.
Панкреатит
Панкреатит — острое или хроническое воспаление поджелудочной железы.
Острый панкреатит развивается при нарушении оттока панкреатического сока (дискинезии протоков), заброса желчи в выводной проток железы (билиопанкреатическом рефлюксе), отравлении алкоголем, алиментарных нарушениях (переедании). Изменения железы: отек, появление бело-желтых участков некроза (жировых некрозов), кровоизлияний, фокусов нагноения, ложных кист, секвестров. При преобладании геморрагических диффузных изменений говорят о геморрагическом панкреатите, гнойного воспаления — об остром гнойном панкреатите, некроза — о панкреонекрозе.
