
Полезные материалы за все 6 курсов / Учебники, методички, pdf / Овсянников_учебник-2-ч.-2018
.pdfИнтересны изменения со стороны бета-клеток островков Лангерганса. Так, при диабете 1 типа отмечается почти тотальное уменьшение количества бета-клеток, тогда как при диабете 2 типа количество бета-клеток или увеличено на 20-40 % (например, при ожирении), или же несколько уменьшено, но в крови наблюдается нормальное или повышенное количество инсулина. Он связан с нарушением инсулиновых рецепторов. 2 тип сахарного диабета подразделяется еще на диабет без ожирения и с ожирением.
ЭТИОЛОГИЯ этих двух форм также различна. Диабет 1 типа развивается при панкреатитах вирусного или интоксикационного происхождения, гипоксии, длительном и избыточном приеме углеводов и жиров.
Большое значение в развитии диабета 1 типа принадлежит аутоиммунным повреждениям бета-клеток островков Лангерганса. Хотя эти изменения расцениваются как вторичные, возникающие на фоне первичного повреждения клеток. Так, клеточно-поверхностные аутоантитела выявлены у 32-87% больных с первично выявленным инсулинезависимым диабетом, в то время как цитоплазматические у 70-80 % таких больных (М.И.Балабакин). Причем в 100 % случаев выявляются моноклональные антитела к белковому антигену мембраны бета-клеток, а также антитела к инсулину. Вначале при инсулинозависимом диабете появляются антитела к белковому антигену мембраны бета-клеток, затем цитоплазматические и, наконец, к инсулину. Первые два типа антител обнаруживаются у больных в течение многих лет.
Важнейшей особенностью диабета 2 типа являются первичная гиперинсулинемия (она наиболее часто наблюдается при ожирении больных). Нарушение рецепторного аппарата клеток-мишеней наблюдается также при лечении больных инсулином, особенно пролонгированного действия, а также в обычных случаях, когда больной, как правило, вводит дозу инсулина значительно большую, чем содержится в крови в физиологических условиях.
Считают, что при избытке инсулина уменьшается в тканях количество и качественно меняются инсулиновые рецепторы. Чтобы достичь, вероятно, необходимого метаболического эффекта компенсаторно увеличивается секреция инсулина. В самой поджелудочной железе в 70 % случаев наблюдается амилоидная дегенерация.
Во многом это связано или с блокадой антителами инсулиновых рецепторов, уменьшением их образования на мембранах клеток или каче-
ственными изменениями их структуры.
ПАТОГЕНЕЗ САХАРНОГО ДИАБЕТА. Развитие сахарного диабе-
та и появление его клинико-лабораторных признаков обусловлено превалированием эффектов контринсулярных гормонов. Важным доказательством этого положения является то, что проявления диабета значительно ослабляются на фоне удаления гипофиза, что в первую очередь сказывается на функции щитовидной, половых желез, образовании соматотропина и, особенно, коры надпочечников, где образуются основные контринсулярные гормоны - глюкокортикоиды. Важное значение в развитии сахарного диабета принадлежит повреждению глюкорецепторов бета-клеток островков Лангерганса. Отсюда нарушается освобождение бета-клетками адекватного количества инсулина.
211
Учитывая это, при сахарном диабете необходимо ожидать нарушений углеводного, белкового, липидного обмена, с последующими расстройствами аппетита, водного обмена, нарушениями со стороны сосудов (ангиопатии и атеросклероз), иммунитета.
В таблице 30 приведены основные клинико-лабораторные симптомы при сахарном диабете.
Вне зависимости от типа спонтанного сахарного диабета прогрессивно нарастают поражения сосудов и нервной системы.
Понять происхождение приведенных в таблице клиниколабораторных признаков сахарного диабета можно на основании знания биологических эффектов инсулина и контринсулярных гормонов.
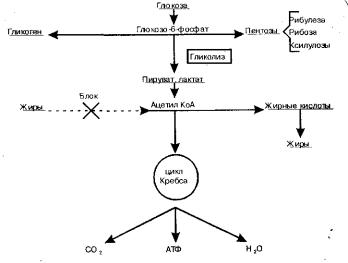
Обмен глюкозы в норме представлен на рисунке 27.
Гипергликемия - основной и наиболее главный признак сахарного диабета. Формирование ее, прежде всего, связано с избыточным образованием глюкагона, под влиянием которого тормозится активность гексокиназы (и, следовательно, нарушается образование из глюкозы глюкозо-6- фосфата), активируется глюкозо-6-фосфатаза (под влиянием этого фермента глюкозо-6-фосфат распадается до глюкозы), в два раза усиливается глюконеогенез в печени, почках, эпителии кишечника. Источником новообразования глюкозы являются пируват, лактат, глицерин, аминокислоты, жирные кислоты с нечетным количеством углеродных атомов (рис. 28).
|
|
|
|
|
Таблица 30 |
|
|
|
Основные клинико-лабораторные проявления |
|
|
||
|
|
при сахарном диабете |
|
|
||
|
|
1 тип диабета |
2 тип диабета |
|
Норма |
|
|
|
(инсулинопенический) |
(инсулиноплетори- |
|
|
|
|
|
|
ческий) |
|
|
|
|
|
|
|
|
|
|
1. |
Полифагия |
|
|
|
|
|
2. |
Полидипсия |
|
|
|
|
|
3. |
Полиурия |
|
|
|
|
|
4. |
Слабость |
Ожирение в 80% |
|
|
|
|
5. |
Исхудание |
|
|
|
|
|
6. |
Гипергликемия (до 27 мМ/л) |
|
|
3,3-5,5 |
||
7. |
Глюкозурия (до 10-12%) |
|
|
мМ/л |
||
8. |
Гиперазотемия (до 36-43 мМ/л) |
|
|
следы |
||
9. |
Склонность к инфекциям |
|
|
10-29 |
мМ/л |
|
10. |
Гиперлипидемия (до50-80 г/л) |
|
|
|
|
|
(общие липиды) |
|
|
|
|
||
11. |
Кетонемия (до 5-7 мМ/л) |
|
|
3-8 |
г/л |
|
12. |
Ацидоз |
|
|
|
|
|
13. |
Ангиопатии |
|
|
меньше 0,17 |
||
14. |
Атеросклероз |
|
|
мМ/л |
||
15. |
Дегидратация |
|
|
|
|
|
16. Рвота |
|
|
|
|
||
17. |
Кома |
|
|
|
|
|
18. Антитела к островковым клеткам |
меньше 10% |
|
|
|
||
50-80% |
|
|
|
|
||
19. |
Лечение инсулином необходимо |
обычно не требуется |
|
|
|
|
20. |
Осложнения - часто |
часто |
|
|
|
|
|
|
|
|
|
|
|
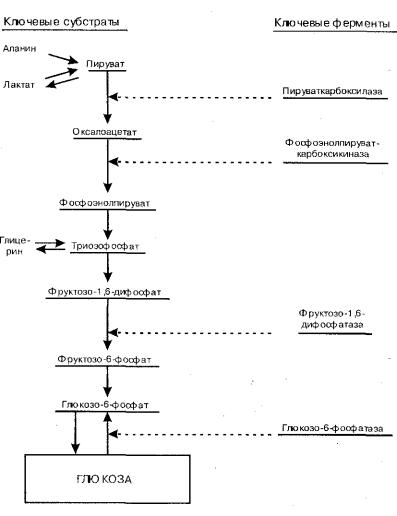
Глюкокортикоиды опосредованно через катехоламины и глюкагон (синтез которого при дефиците инсулина возрастает) вызывают распад гликогена в печени с образованием глюкозы. Кроме того, раз нарушается процесс фосфорилирования глюкозы и одновременно снижается проницаемость мембран клеток для глюкозы, ее утилизация в клетках уменьшается. Глюкокортикоиды и глюкагон усиливают глюконеогенез, активируя
212
превращение пирувата в фосфоэнолпируват. Кроме того, глюкокортикоиды, влияя с одной стороны на распад белка в тканях, а с другой стороны на мобилизацию жира из депо, обеспечивают увеличение таких субстратов, как аминокислоты, глицерин, жирные кислоты. Все это ведет к увеличению концентрации глюкозы в крови выше физиологических колебаний
(3,33 - 5,55 ммоль/л).
Рис. 27 Обмен глюкозы в норме
Важное значение в формировании гипергликемии принадлежит соматостатину, т.к. он ингибирует секрецию инсулина за счет стимуляции альфа-рецепторов бета-клеток.
Глюкозурия возникает при повышении уровня глюкозы в крови свыше 170 - 180 мг % (9,5-10 ммоль/л), вследствие чего глюкоза в почках полностью реабсорбироваться не может и выделяется с мочой. Развивается так называемый осмотический диурез. Количество выделяемой окончательной мочи больше, чем в норме (свыше 2-2,5 л), что проявляется в виде полиурии. В связи с потерей большого количества жидкости и увеличением уровня глюкозы, электролитов в крови формируется дегидратация, а вследствие этого повышенная жажда - ПОЛИДИПСИЯ. Дегидратация усиливается за счет развивающейся рвоты.
Учитывая, что усиливаются процессы гликолиза, причем в анаэробных условиях конечным продуктом гликолиза является пируват, а в аэробных -лактат, в крови при сахарном диабете увеличивается количество молочной кислоты - лактацидемия.
В связи с превалирование эффектов глюкокортикоидов наблюдается торможение синтеза и, особенно, усиление распада эндогенного белка, за счет активации тканевых энзимов. Поэтому наблюдается торможение митозов в лимфоидных узлах и тимусе, угнетение фагоцитоза. Это является основой для формирования иммунодефицита, нарушения фагоцитоза и
213
объясняет склонность больных сахарным диабетом к инфекционным и грибковым заболеваниям.
Кроме того, в связи с катаболизмом эндогенных белков в крови накапливаются аминокислоты, и количество теряемого с мочой небелкового азота увеличивается - формируется отрицательный азотистый баланс. Количество азотистых продуктов в крови возрастает, в связи с этим формируется гиперазотемия. Рациональная терапия диетой и сахароснижающими препаратами предупреждают распад тканей, мобилизацию жира из жировых депо и таким образом предотвращают снижение массы тела - исхудание.
Рис. 28 . Глюконеогенез. (Ф.Фелиг)
214
Одновременно в клетках и крови уменьшается калий, который как и другие электролиты в избытке выводится с мочой.
Очень сложные метаболические нарушения претерпевают липиды. В связи с нарушением образования инсулина нарушается липогенез и одновременно за счет контринсулярных гормонов (глюкокортикоидов, глюкагона, катехоламинов и др.) активируется липаза клеток жировых депо и усиливается мобилизаций жира. В крови увеличивается количество свободных жирных кислот, глицерина, холестерина. Одновременно в крови подавлена активность липопротеиновой липазы (фактор просветления). Поэтому количество липидов в крови возрастает с развитием гиперлипидемии. Таким образом, при сахарном диабете в крови увеличиваются все энергетические субстраты - глюкоза, аминокислоты, жирные кислоты.
В связи с тем, что, хотя при сахарном диабете основного энергетического субстрата - глюкозы много, но он плохо утилизируется, организм переходит на использование запасного энергетического субстрата – жирных кислот, которые, поступая в печень, интенсивно окисляются. Образовавшийся в избытке ацетил-КоА превращается частично в кетоновые тела (ацетон, ацетоуксусную, бета-оксимасляную кислоты), и холестерин. Так как ацетоновые тела используются в других органах ограничено, количество их в крови увеличивается - формируется явление кетоза. В связи с увеличением синтеза холестерина в печени количество его в крови также нарастает, что ведет при сахарном диабете достаточно быстро к атеросклерозу.
Известно, что мобилизация жира из печени происходит в виде беталипопротеидов. Для их образования необходимы фосфолипиды, образование которых осуществляется с участием липокаина, образующегося в протоках поджелудочной железы. Если при поражении поджелудочной железы уменьшается не только образование инсулина, но и липокаина (тотальный диабет), нарушается образование фосфолипидов и, как результат, мобилизация бета-липопротеидов из печени. А так как в печень поступает большое количество жирных кислот, и они не только интенсивно подвергаются бета-окислению, но ресинтезируются в жир, наблюдается ожирение печени. Если же имеется инсулярная недостаточность без нарушения образования липокаина, то такой диабет получил название островкового, и он не сопровождается ожирением печени.
Учитывая, что при нарушениях углеводного, белкового, липидного обмена накапливаются кислоты (молочная, аминокислоты, жирные кислоты, ацетоуксусная, бета-оксимасляная) становится понятным формирование ацидоза.
Достаточно сложный генез имеют диабетические микроангиопатии, что ведет к нарушению зрения (диабетическая ретинопатия), почек (диабетическая нефропатия), нервов (диабетическая невропатия), сосудов конечностей (облитерирующий эндоартериит). Полагают, что нарушения сосудистой стенки связаны с расстройствами всех видов обмена, особенно большое значение придают гликосиляции протеинов, т.е. соединению углеводов с молекулами разных белков. Этот процесс резко возрастает при
215
гипергликемии. При отложении их в стенке сосудов ее структура нарушается. Об интенсивности гликосиляции протеинов судят по количеству гликогемоглобинов. При диабете их количество в крови увеличивается в 2-3 раза. По их уровню можно судить об интенсивности диабета и интенсивности нарушения белков при нем (В.Шрейберг).
В результате мобилизации запасов гликогена и особенно жира из жировых депо происходит изменение массы тела - исхудание, что наиболее характерно для диабета 1 типа (инсулинопенического).
Достаточно сложен механизм формирования повышенного аппетита и потребления большого количества пищи - полифагии. Кстати, этот симптом характерен для диабета 1 типа и связан, как считается, с уменьшением количества инсулина в крови. По данным В.Шрейберг, инсулин в крови является сигналом для ЦНС (при избытке, например, после приема пищи сигналом "насыщения", а при его дефиците - голода). Эти соотношения не являются простыми, ибо при большой гиперинсулинемии, за счет гипогликемического эффекта, аппетит также повышается.
Слабость при сахарном диабете связана с уменьшением синтеза белка в мышцах, снижением утилиации глюкозы, расстройствами электролитного баланса и склонностью к гипотензии или гипертензии.
Опасность сахарного диабета заключается и в целом ряде неблагоприятных для жизни осложнений - развитие инфаркта, кровоизлияния в мозг, облитерирующих изменений со стороны сосудов нижних конечностей, развитии диабетической комы, атеросклероза.
Диабетическая кома характеризуется нарушением сознания и возникает в результате сложных нарушений всех видов обмена веществ с накоплением в крови глюкозы до 25-55 ммоль/л, ацетоновых тел до 10 ммоль/л, остаточного азота до 40 ммоль/л, некомпенсированного ацидоза. В связи со сгущением крови, диурез может быть нарушен, и полиурия сменяется снижением диуреза.
Показано, что потеря сознания при диабетической коме не обязательна, и поэтому это состояние предлагают назвать диабетическим ацидозом.
ОСОБЕННОСТИ ДИАБЕТА В ЗАВИСИМОСТИ ОТ ВОЗРАСТА.
Сахарный диабет у пожилых встречается в 8 раз чаще, нежели у молодых людей. У детей и юношей диабет очень скоро переходит в инсулинозависимую форму, в то время как у пожилых диабет развивается медленно, протекает доброкачественно и в течение достаточно длительного времени не требует инсулинтерапии.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ДИАБЕТА.
Учитывая, что основу сахарного диабета составляют метаболические нарушения углеводного, белкового, жирового обмена, важнейшее значение в лечении всех типов диабета придается диете. Сбалансированная диета является важнейшим элементом эффективного лечения диабета и включает в себя необходимое количество белков с ограничением приема углеводов и жиров. Такая диета, с одной стороны, уменьшает уровень глюкозы в крови, а с другой - риск развития атеросклероза и ангиопатий.
216
При инсулинозависимом типе диабета основное значение принадлежит замещающей терапии инсулином. При инсулинонезависимом типе диабета с ожирением используется только диета, позволяющая уменьшить массу тела, и одновременно восстановить чувствительность инсулиновых рецепторов клеток-мишеней. При инсулинонезависимом типе диабета без ожирения, кроме диеты, эффективны оральные антидиабетические средства типа толбутамида, толазамида, ацетогексамида, эффекты которых кратковременны, или же хлориронамид, с большей продолжительностью действия. Все они или увеличивают секрецию инсулина и его эффекты, или тормозят всасывание глюкозы в ЖКТ, глюконеогенез в печени. При выраженном дефиците инсулина пероральные диабетические средства неэффективны.
Кроме этого, больным сахарным диабетом рекомендуют умеренные физические упражнения, исключение курения, сильных стрессовых влияний и инфекционных заболеваний. Умеренная физическая нагрузка уменьшает уровень глюкозы в крови, курение способствует ускорению атеросклеротических изменений, а присоединенные инфекции ухудшают течение диабета из-за уже существующей слабости защитных механизмов.
ГИПЕРИНСУЛИНИЗМ. Увеличение инсулина в крови в условиях патологии имеет место при опухолях бета-клеток поджелудочной железы - инсуломах. Такая патология встречается достаточно редко и проявляется обычно пароксизмальными гипогликемиями, связанными с нарушением равновесия между инсулином и контринсулярными гормонами или вызванными внешними факторами.
ЭФФЕКТЫ ИЗБЫТКА ГЛЮКАГОНА.
При поражении опухолью альфа-клеток увеличивается образование глюкагона, что сопровождается понижением веса, стоматитом и некротической мигрирующей эритемой кожи.
7.4 ПАТОЛОГИЯ МУЖСКИХ ПОЛОВЫХ ЖЕЛЕЗ
Семенники выполняют двойную функцию - продукцию сперматозоидов и гормонов.
В семяобразовательных канальцах имеются клетки Сертоли, выполняющие трофическую функцию и сперматoгeнные клетки, где в течение 74 дней образуются сперматозоиды. Эндокринная функция связана с интерстициальными (лейдиговскими) клетками, регулируемыми лютропином. Количество лейдиговских клеток велико к концу внутриутробного развития и сразу же после рождения. У детей количество их уменьшается, и вторичное увеличение регистрируется в период полового созревания. В семенниках образуется С-19 -стероиды (андрогены), основным представителем которых является тестостерон, а также небольшое количество эстрогенов.
Биологические эффекты адрогенов различны в зависимости от этапов развития организма (табл. 31).
217
Указанные выше биологические эффекты связаны в первую очередь со стимулирующим действием тестостерона и его метаболитов - андростерона, дегидроэпиандростерона на белковый обмен в организме, в результате чего и возникают ростовые и дифференцировочные эффекты. Кроме того, за счет протеоанаболического действия тестостерона улучшается отложение кальция в костях и удержание его в организме. Вероятно, этот механизм лежит в основе благотворного эффекта тестостерона при лечении остеопороза. Тестостерон замедляет рост, ибо способствует раннему закрытию эпифизарных хрящей. При дефиците андрогенов, наоборот усиливается рост за счет более позднего закрытия эпифизарных хрящей, поэтому в организме наблюдаются евнухоидные пропорции тела. Нарушение функции мужских половых желез проявляется в виде гипофункции (гипогонадизм) и гиперфункции (гипергонадизм). По своему происхождению они бывают первичными и вторичными. Первичный гипогонадизм или периферический связан с первичными нарушениями семенников. Наблюдается при кастрации, рентгеновском облучении, фиброзе яичек после вирусных процессов. При недостаточности печени (вероятно, в связи с нарушением метаболизма тестостерона в ней, и как следствие этого, развивается атрофия семенников), формируется вторичный гипогонадизм, или центральный. Он связан также с поражением гипоталамуса и гипофиза с нарушением образования ФСГ, ЛТГ и ЛГ Изменения со стороны семенников развиваются вторично.
|
|
|
|
Таблица 31 |
|
Биологические эффекты андрогенов |
|
||
Период развития |
Биологические эффекты |
|
||
|
|
|||
Внутриутробный |
1. Мужская дифференциация внутренних и наружных |
|||
|
половых органов (полового члена, мошонки, предста- |
|||
|
тельной железы, семенных пузырьков) вторичных поло- |
|||
|
вых признаков, а также ЦНС (при отсутствии или не- |
|||
|
чувствительности рецепторов дифференциация идет по |
|||
|
женскому типу - |
феминизация). |
|
|
|
2. Обеспечивает |
дифференциацию гипоталамического |
||
|
центра по мужскому типу регулирования секреции го- |
|||
|
надотропинов, для которого характерна ацикличность, |
|||
|
т.е. постоянный ток гонадотропинов, а при отсутствии |
|||
|
андрогенов формируется типичная для женского пола |
|||
|
цикличность образования гонадотропинов. |
|
||
Период полового |
Формирование |
полового |
влечения |
(психофизи- |
созревания |
ологическое действие, проявляемое в поддержании пси- |
|||
|
хической и половой активности) и вторичных половых |
|||
|
признаков (стимуляция сперматогенеза вместе с ФСГ, |
|||
|
увеличение мышечной массы) |
|
|
|
Такие расстройства образования гонадотропинов наблюдаются при длительной тяжелой работе, а также голодании. Отличительной особенно-
218
стью гипогонадизма является низкий уровень тестостерона в крови и уменьшение выделения с мочой его метаболитов (17-кетостероидов). Одновременно с этим, при периферическом гипогонадизме в крови увеличены гонадотропины, в то время как при центральном, уменьшены.
Основными проявлениями гипогонадизма являются евнухизм и евнухоидизм. При первом - семенники полностью удалены (например, при кастрации), а при втором - функция их понижается. Клинические проявления гипогонадизма представлены в таблице 32.
Гипергонадизм может быть также периферическим или центральным. Основными причинами являются опухоли или воспаление гипоталамуса, гипофиза, семенников. Редко наследственно обусловленное раннее образование гонадотропинов. В этом случае уровень тестостерона в крови и выделение 17-кетостероидов повышено (табл. 33).
|
Таблица 32 |
Клинические проявления гипогонадизма |
|
Период развития |
Клинические признаки |
|
|
До полового созрева- |
Не развиваются вторичные половые признаки |
ния |
(уменьшен половой член, мошонка, отсутствует |
|
оволосение по мужскому типу). Вследствие по- |
|
зднего закрытия диафизарных хрящей наблюда- |
|
ются евнухоидные пропорции тела (удлинение |
|
конечностей и туловища). Отсутствие полового |
|
влечения, изменения психики. Уменьшение массы |
|
мускулатуры, остеопороз. Крайний вариант - |
|
мужской псевдогермафродитизм, когда при нали- |
|
чии семенников и уменьшения андрогенов или |
|
нечувствительности к ним рецепторов развивают- |
|
ся матка и влагалище. Фенотипически это женщи- |
|
на. Поэтому, если эти изменения врожденные, то |
|
такие индивидуумы рекомендуют воспитывать |
|
девочками. |
|
Уменьшение полового влечения, потенции, инво- |
После полового со- |
люция наружных половых органов, изменение |
зревания |
психики, остепороз, уменьшение массы мускула- |
|
туры. |
|
Таблица 33 |
Клинические проявления гипергонадизма |
|
Этапы развития орга- |
Клинические проявления |
низма |
|
До полового созре- |
Раннее половое созревание (мальчик-геркулес)- |
вания |
увеличение полового члена и мошонки, сперма- |
|
тогенез, половое влечение (при центрального ги- |
|
пергонадизме), хорошо развитая мускулатура |
|
оволосинение по мужскому типу, прекращение |
|
219 |

Этапы развития орга- |
Клинические проявления |
низма |
|
роста.
Кроме увеличения массы мускулатуры, другие После полового сопризнаки отсутствуют, в том числе и кахексия зревания (опухоли даже в терминальной стадии опухоли.
семенников)
7.5 ПАТОЛОГИЯ ЖЕНСКИХ ПОЛОВЫХ ЖЕЛЁЗ
Яичники, кроме участия в репродуктивной функции, заключающейся в выработке овоцитов, обладают и эндокринной функцией. Основные половые гормоны женщин, в том числе и в период беременности представлены в таблице 34.
Важной особенностью является циклический характер гормональной функции женщин, связанный с центральной регуляцией.
|
|
|
|
|
|
|
Таблица 34 |
|
|
Основные женские половые гормоны |
|
||||||
|
|
Характер гормональной активности |
|
|||||
Орган |
I фаза |
II фаза |
В различные |
|
|
|||
этапы бере- |
После родов |
|
||||||
|
цикла |
цикла |
|
|||||
|
менности |
|
|
|
||||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
Уровень эстрогена, |
|
Яичники |
эстрогены |
|
|
|
|
|
прогестерона, |
го- |
(фолликулы) |
|
|
|
|
|
надотропина |
ги- |
|
|
|
|
|
|
|
|
пофиза низкий |
|
|
|
эстрогены |
|
|
|
|
|
|
Яичники |
|
прогесте- |
|
|
|
|
|
|
(желтое тело) |
|
рон |
ре- |
|
|
|
|
|
|
|
лаксин |
|
|
|
|
|
|
|
|
|
|
Хориальный |
го- |
Релаксин |
ис- |
|
|
|
|
|
надотропин, |
|
чезает |
|
|
Плацента |
|
|
|
пролактин, |
ре- |
|
|
|
|
|
|
лаксин, |
проге- |
|
|
||
|
|
|
|
|
|
|||
|
|
|
|
стерон, |
эстроге- |
|
|
|
|
|
|
|
ны |
|
|
|
|
В яичниках после рождения имеются основные функциональные элементы - фолликулы (около 2 млн.), а к периоду полового созревания их 200-300 тысяч. Установлено, что за весь половозрелый период у женщин возможно около 500 овуляций, однако только некоторые фолликулы, развиваясь, заканчиваются циклом менструаций. В первой его половине - фолликулярной фазе, фолликулы развиваются до формирования овуляции, а во второй половине - лютеальной фазе образуется, а в последующем исчезает желтое тело. Причем в фолликулярной фазе яичники образуют эстрогены, а в лютеальной - желтое тело секретирует эстрогены и прогесте-
220
