- •Линии разрезов
- •Современные методы соединения краев операционной раны
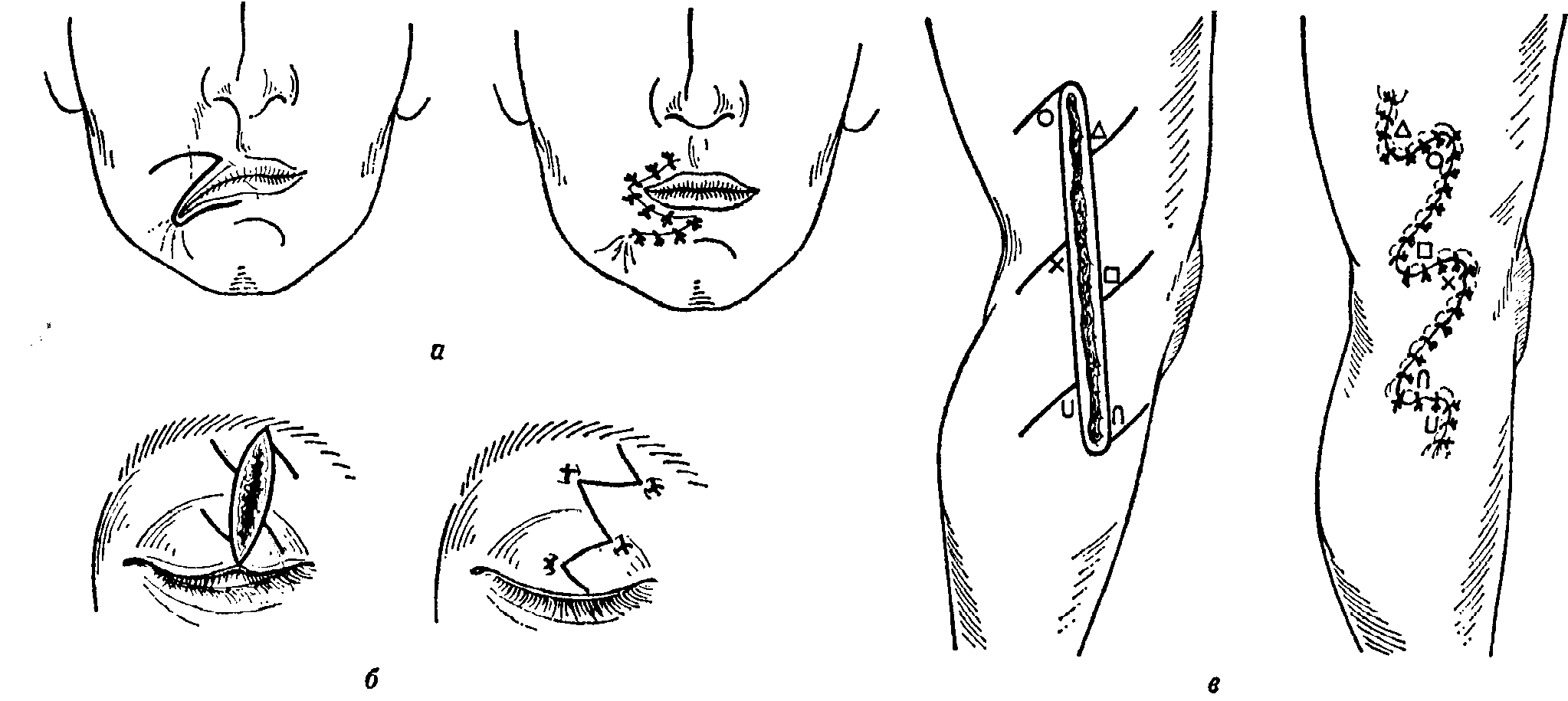
- •Двухрядный непрерывный шов по Halsted
- •Одиночные швы
- •Пластика рубцовой ткани
- •Оперативная коррекция втянутых рубцов
- •Оперирование при склонности больного к образованию келоида
- •Замещение кожных дефектов
- •Лоскут на одной питающей ножке из тканей, расположенных рядом с дефектом
- •Лоскут-артерия
- •Замещение кожного апителия
- •Пересадка собственно кожи (куше)
- •Пересадка жировой ткани
- •Пересадка фасции
- •Пересадка сухожилий
- •Лечение пролежней
шении они полноценны,
так как идут параллельно сосудам и не
нарушают кровообращение (рис.
10-2). Более глубокие
стежки непрерывного шва проходят в
подкожной клетчатке, примерно в сере-дине
жирового слоя. Второй, поверЖостный
ряд —
внутрикожный. Оба ряда швов располагаются
параллельно кожной поверхности. При каждом вколе
захватывается необходимое количество
тканей соответственно изгибу и величине
иглы. Вколы иглы должны быть равномерными,
симметричными и полностью соответствовать
местам их выхода. Оба конца нитки
выводятся в конце раны на кожную
поверхность, где они связываются друг
с другом. Для достижения
полной адаптации краев раны двухрядный
непрерывной шов дополняется несколькими
тонкими адаптационными швами. Вместо
этих швов можно применять и современные
пластыри, которые вообще могут заменить
наружный ряд швов. В ряде случаев, когда
нет большого натяжения, можно при
небольших травматических, в том числе
и операционных ранах, а также для
фиксации свободных кожных лоскутов
применять специальный пластырь, не
накладывая швов.
Одиночные швы
являются наиболее распространенными.
Простой
узловой шов
должен' быть наложен при тщательной
адаптации краев раны
рис.
10-3.
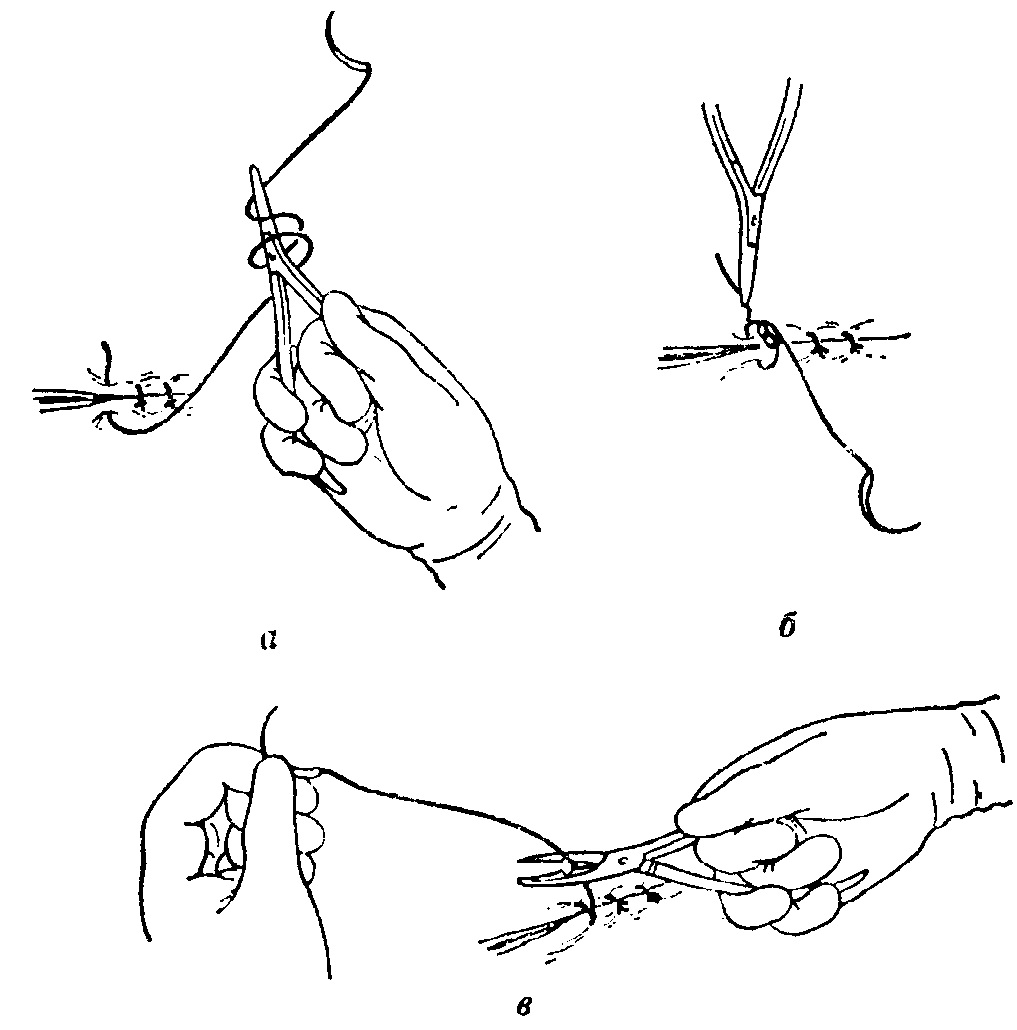
Инструментальное завязывание одиночных
узловых швов комбинированным инструментом
по
Crile
и
Zol-tdn,
выполняющим роль иглодержателя и
ножниц, а)
Завязывание узла: кончик инструмента
обвивается дважды по часовой стрелке
ниткой, б)
Завязанная нитка натягивается, в)
длинный конец ннт1Ш срезается
Рис.
10-4.
Специальные адаптационные швы. а)
Вертикальные матрацные швы (выкол шва
в обратном направлении по
Donati),
этот шов лучше всего выполнять нитью
с двумя иглами на концах; б)
угловой шов, проходящий параллельно
кровеносным сосудам и поэтому не
нарушающий кровоснабжение тканей
(без травмы
пинцетами) симметричным им проведением
иглы. Для наложения швов в настоящее
время используются синтетические нити,
фиксируемые концом к иглодержателю,
что обеспечивает быстрое шитье и
экономию шовного материала на
60—70%. Для
этой цели удобным является иглодержатель
Crile,
который модифицировал
Zoltun
(1960), снабдив
его в области замка браншей ножниц
протяженностью
15 мм
(рис. 10-3).
В. тех местах, где
обычный узловой шов не обеспечивает
хорошей адаптации краев раны, накладываются
специальные адаптационные швы. Вертикальные
матрацные швы
(возвратный шов по
Donati)
выполняют три различные задачи: смыкание
краев раны в глубине, поднятие линии
швов и точная их адаптация (рис.
10-4). При наложении
швов важное значение имеет соединение
углов
лоскутов разреза. В этих местах шов не
должен нарушать кровообращение, проходя
параллельно субпапилляриому сплетению
(см. рис.
10-4). Если в такой лоскут
игла вкалывается вертикально по
отношению к кожной поверхности, то
может очень легко возникнуть локальное
нарушение кровоснабжения в этом лоскуте.
Весьма важной
задачей в пластической хирургии является
устранение функциональных и косметических
нарушений, вызванных грубым рубцом.
Одиночные швы

Пластика рубцовой ткани
Кожные рубцы
нередко бывают глубоко втянуты и плотно
фиксированы к опорно-двигательным
тканям. Для того, чтобы ликвидировать
этот
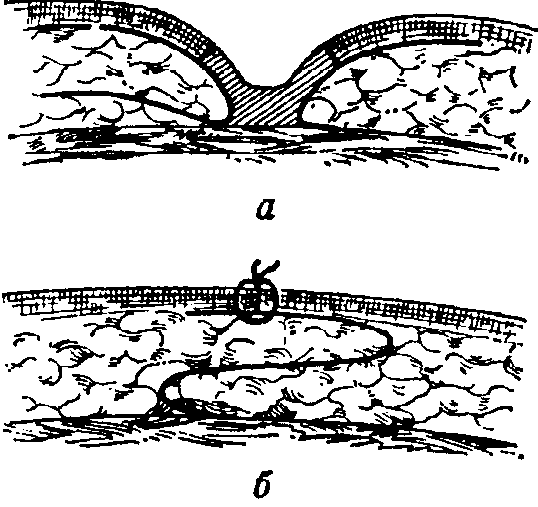
Рис.
10-5.
Коррекция втянутого рубца, а)
Проведение разреза и иссечение рубца
(заштриховано), б)
Смещение лоскута подкожной жировой
клетчатки и линия швов дефект, рубец
отделяют от его основания, с двух сторон
от рубца отпрепаровывают лоскуты из
подкожной жировой клетчатки и помещают
их один поверх другого. Такая ступенчатая
реконструкция линии раневого разреза
может быть также использована для
разъединения различных элементов
тканей, а также и линии наложенных швов
(рис.
10-5). Z-образная
пластика
Применяется
простая коррекция рубца, простирающегося
в нежелательном направлении. В направлении
наибольших изменений рубца производится
прямой разрез, от концов которого
производят два дополнительных боковых
разреза
одинаковой длины,
направленных в разные стороны под углом
в
60°.
Образовавшиеся в связи с такой формой
разреза два кожных треугольника
смещаются после их отделения, и одним
из них замещают место другого, после
чего их края фиксируются швами (рис.
10-6). Этот вид пластики
применяется в целом ряде случаев. Кроме
коррекции рубца, простирающегося в
неправильном направлении,
Z-образная пластика
производится для коррекции тяжистых
рубцов, вызывающих контрактуру, а также
для восстановления нормальных соотношений
частей тела, измененных Рубцовыми
сращениями
fpuc.
10-7).
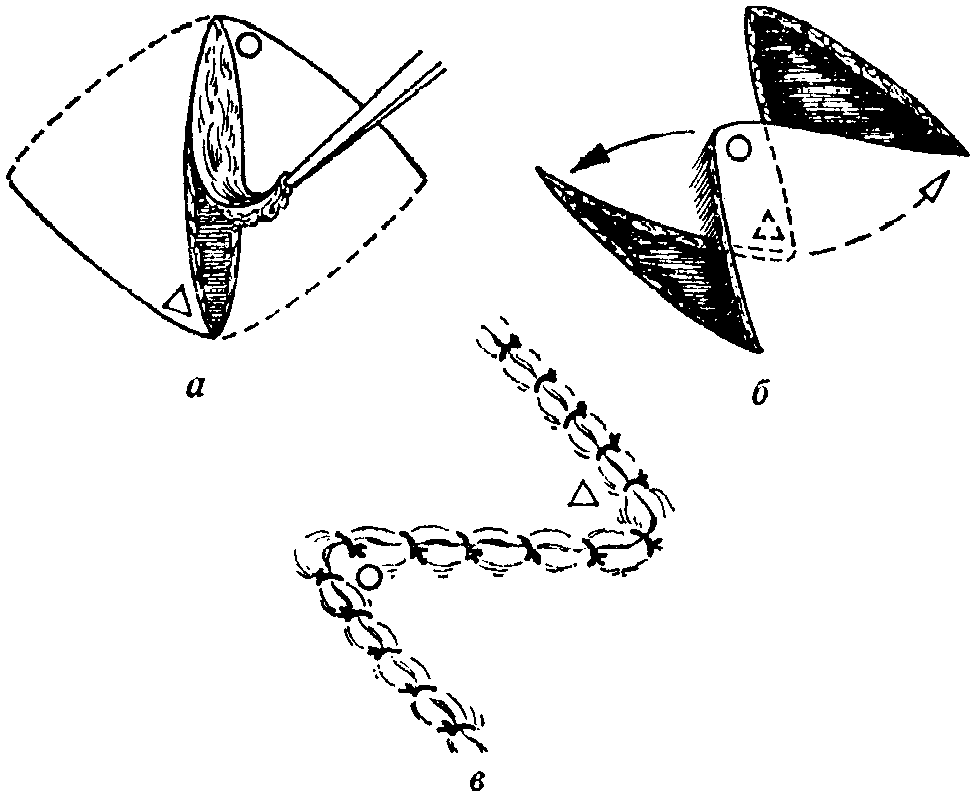
Рис.
10-6.
Принцип
Z-образной
пластики, а)
Удаление сморщенного рубца, направления
вспомогательных разрезов и границы
препаровки (отмечены пунктирной линией);
б)
смещение треугольных лоскутов; в)
линия швов
Рис.
10-7. Различные
применения
Z-образной
пластики, а)
Восстановление нормального положения
при рубцо-вых деформациях, б)
Исправление деформации, вызванной
неправильным разрезом, что могло
привести к функциональным и косметическим
нарушениям, в)
Устранение контрактуры смещением и
удлинением разреза после иссечения
стягивающего рубца соединенной
Z-образной
пластикой
Оперативная коррекция втянутых рубцов
Возможны таюкс
случаи, когда длина линии рубца
превосходит ширину поврежденной части
тела. В этом случае применение простой
Z-образ-ной
пластики
не может обеспечить необходимую
коррекцию, так как не представляется
возможным выкроить треугольники
необходимой величины. Тогда следует
разделить длинную линию рубца на многие
Z-образные
отрезки, чтобы
Z-об-разная
пластика на всем протяжении корригируемого
участка вместо однократной простой
Z-образной
пластики производилась многократно,
как несколько
Z-образных
пластик
(см. рис.
10-7).
В клиническом
отношении следует отличать келоид от
гипертрофического рубца, что имеет
существенное значение для результатов
терапии. Типичный келоид, как правило,
в большом проценте случаев дает рецидив.
При гистологическом исследовании
трудно дифференцировать келоид-ный
рубец от гипертрофического, однако
макроскопически можно провести
отчетливое разграничение. Гипертрофический
рубец никогда не распространяется за
пределы границ раны, тогда как келоид,
подобно злокачественной опухоли,
прорастает в окружающие ткани и имеет
характерные ракоподобные контуры.
Келоид по сравнению с гипертрофическим
рубцом не обладает тенденцией к
спонтанному обратному развитию.
До настоящего
времени не удалось найти достаточно
эффективного метода лечения при келоиде,
который можно было бы применять с
хорошим косметическим эффектом, без
рецидива процесса. Единственным
направлением, при котором можно
предполагать возможность успеха,
является сочетание хирургического,
медикаментозного и физиотерапевтического
методов лечения. Применение одного
лишь хирургического лечения с иссечением
рубца повсеместно считается
профессиональной ошибкой. При наличии у
больного склонностл к келоиду оперативное
вмешательство должно бить выполнено
чрезвычайно тщательно. Следует стремиться
производить это оперативное вмешательство
под наркозом (общим обезболиванием).
Если же применяется местная анестезия,
то тогда следует производить вколы
иглой всегда в тех частях кожи, которые
затем будут удалены. Развитию келоида
благоприятствует диспозиция и
травматизация среднего и глубокого
слоев кожи. Нарушения происходят в
папиллярной и ретикулярной частях
кожи, затрагивая сосудистую сеть и
потовые железы. Поэтому, по возможности,
следует этот слой не затрагивать и не
травмировать. Если же возникнет
необходимость пройти через этот слой,
то должен применяться очень острый
нож. В процессе препаровки или
Рис.
10-8. Наложение
швоп и фиксация расщепленных кожных
лоскутов при закрытии дефекта у больного
со склонностью к келоидозу. Чрезкожные
швы и фиксация края трансплантата
стерильными полосками лейкопластыря
накладывания
следует очень осторожно касаться
инструментами кожного покрова. При
необходимости приподнять края раны
для препаровки в более глубоких слоях
крючки следует фиксировать в подкожной
клетчатке, не травмируя кожу, должна
быть полностью исключена возможность
разрезания кожи ножницами. Края раны
можно соединять швами только тогда,
когда они легко и без всякого натяжения
могут соприкасаться друг с другом.
Закрытие раны осуществляется однорядным
непрерывным швом в подкожной клетчатке.
Хорошая адаптация при наложении этого
шва подкрепляется наложенным на кожу
специальным пластырем. Внутрикожные
швы применять не следует. Если при
закрытии раны возникает натяжение, то
дефект между краями должен быть восполнен
расщепленным лоскутом. Категорически
запрещается применять для закрытия
кожных дефектов вспомогательные разрезы
или пластику лоскутом. Сначала трасплантат
приготовляют так, чтобы поверхность
его оказывалась больше и заходила за
края дефекта, который он будет закрывать.
Затем трасплантат, расправляя, помещают
на дефект, его края должны заходить за
края раны не менее, чем на
1 см.
После этого трансплантат фиксируют
.узловыми швами вокруг краев дефекта,
прошивая подкожную жировую клетчатку
основания раны. Несколько швов для
фиксации накладываются также по середине
трансплантата. Выходящие за края раны
края трансплантата приклеивают к
соседней коже специальным пластырем
(рис.
10-8).
Оперирование при склонности больного к образованию келоида