
9.6.2. Мрт-динамика
МРТ является чувствительным методом в выявлении контузионных очагов, особенно в подострой стадии [73, 74, 91]. Они обычно характеризуются гетерогенно измененной интенсивностью сигнала на томограммах по Т1 и на томограммах по Т2 за счет наличия геморрагических участков (рис. 9—23, см. рис. 9-16, 12-11) [11, 51, 65, 74, 80, 91, 130, 144, 149, 152].
В зависимости от выраженности деструктивных изменений, отека мозга, а также количества излившейся крови выделяют три вида очагов ушиба мозга [12, 17, 19, 47, 64, 73].
При ушибе мозга легкой степени на МР-томог-раммах выявляется участок патологического сигнала, отражающий ограниченную зону отека, который часто подвергается обратному развитию без остаточных структурных изменений.
Ушибы мозга средней степени на МРТ выявляются в виде очаговых изменений гетерогенной или гомогенной структуры, что определяется особенностями кровоизлияний в зоне ушиба и их давно-
256
Очаговые ушибы головного мозга


стью, отражая ситуацию геморрагического пропитывания мозговой ткани без грубой ее деструкции. Ушибы мозга тяжелой степени, содержащие мозговой детрит, излившуюся кровь и отечную жидкость, на МРТ гетерогенны. В динамике МРТ-исследований их структура становится более однородной. Объемный эффект патологического субстрата регрессирует медленнее, свидетельствуя, что в очаге ушиба еще имеются нерассосавшаяся размозженная ткань и сгустки крови. Исчезновение по данным МРТ объемного эффекта к 30—40 сут после ЧМТ указывает на рассасывание патологического субстрата и формирование на его месте кистозно-атрофических зон (см. рис. 12—13).
9.7. Лечение
Объем, интенсивность и длительность фармакотерапии и других слагаемых консервативного лечения определяются тяжестью ушиба мозга, выраженностью его отека, внутричерепной гипертензии, нарушений микроциркуляции и ликворотока, а также наличием осложнений ЧМТ, особенностями преморбидного состояния и возрастом пострадавших [12, 26, 68, 104, 112, 135].
Лечебные воздействия при ушибах мозга легкой и средней степени включают следующие основные направления: 1) улучшение мозгового кровотока; 2) улучшение энергообеспечения мозга; 3) вос-
257
Клиническое руководство по черепно-мозговой травме
становление
функции ГЭБ; 4) устранение патологических
сдвигов водных секторов в полости
черепа;
5) метаболическая терапия; 6)
противовоспалительная терапия.
Восстановление церебральной микроциркуляции — важнейший фактор, определяющий эффективность прочих лечебных мероприятий. Основным приемом здесь является улучшение реологических свойств крови — повышение ее текучести, снижение агрегационной способности форменных элементов, что достигается внутривенными капельными вливаниями реополиглюкина, кавинтона, производных ксантина (эуфиллин, теоникол) под контролем гематокрита. Улучшение микроциркуляции способствует усилению энергообеспечения мозга и предотвращению его гипоксии. Это особенно важно для восстановления и поддержания функции клеточных структур, составляющих ГЭБ. Таким образом осуществляется неспецифический мембраностабилизирующий эффект. В свою очередь, стабилизация мембранных структур нормализует объемные соотношения внутриклеточных, межклеточных и внутрисосудистых водных секторов, что необходимо для коррекции внутричерепной гипер-тензии. В качестве энергетического субстрата используют глюкозу в виде поляризующей смеси. Наличие в ней инсулина способствует не только переносу глюкозы в клетки, но и ее утилизации по энергетически выгодному пентозному циклу. Введение глюкозы содействует угнетению глюконеогенсза, функционально защищая гипоталамо-гипофизар-но-надпочечниковую систему (уменьшение выброса кортикостероидов) и паренхиматозные органы (снижение уровня азотистых шлаков).
Тканевая гипоксия при легких и среднетяжелых ушибах мозга развивается лишь в случаях несвоевременного или неполноценного устранения дыхательных нарушений в ранние сроки после ЧМТ или при развитии пневмонии.
Специфическое влияние на функцию ГЭБ оказывают эуфиллин, папаверин, способствующие накоплению циклического аденозинм оно фосфата, стабилизирующего клеточные мембраны. Учитывая многофакторное влияние эуфиллина на мозговой кровоток, функции клеточных мембран, проходимость дыхательных путей, то есть на те процессы и структуры, которые являются особо уязвимыми при острой ЧМТ, применение данного препарата при любом виде повреждения мозга является оправданным. Устранение резких колебаний АД также способствует поддержанию функции ГЭБ (предотвращение вазогенного отека или циркуляторной гипоксии мозга). В связи с тем, что при ушибе мозга
происходит механический «прорыв» ГЭБ в зоне повреждения, а нервная ткань является чужеродной для иммунокомпетентной системы, с развитием в ряде случаев реакции аутоиммунной агрессии, в лечебный комплекс целесообразно включать гипосенси-билизирующие препараты (димедрол, пипольфен, супрастин в инъекциях, тавегил, препараты кальция).
Своевременное и рациональное использование многих из выше перечисленных средств при нетяжелых ушибах мозга часто предотвращает или устраняет нарушения распределения воды в различных внутричерепных секторах. Если они все же развиваются, то речь обычно идет о внеклеточном скоплении жидкости или об умеренной внутренней гидроцефалии. При этом традиционная дегидратациониая терапия салуретиками, а в более тяжелых случаях — осмодиуретиками (маннитол, глицерин) дает быстрый эффект. Дегидратационная терапия требует контроля осмолярности плазмы крови (нормальные показатели — 285—310 мосмоль/л).
При наличии массивного субарахноидального кровоизлияния в лечебный комплекс включают гемостатическую антиферментную терапию: 5% раствор аминокапроновой кислоты, контрикал, трасилол, гордокс. Последние три препарата обладают более мощным антигидролазным действием, и их использование блокирует многие патологические реакции, обусловленные выходом ферментов и других биологически активных веществ из очагов разрушения мозга. Препараты вводят внутривенно по 25—30 тыс. ЕД 2—3 раза в сут. Используют также дицинон и аскорутин.
Если при ушибах мозга имеются раны на голове, субарахноидальное кровоизлияние, и, особенно, ликворея, возникают показания к противовоспалительной терапии, в том числе предупредительной.
В лечебно-восстановительный комплекс обычно включают метаболическую терапию (ноотропы, церебролизин), а также вазотропные препараты, улучшающие церебральную микроциркуляцию (ка-винтон, циннаризин, сермион и др.).
При ушибах мозга легкой и средней степени широко используют анальгетики и седативные, снотворные и гипосенсибилитирующие препараты. Порой возникают показания к назначению про-тивосудорожных средств (депакин, фенобарбитал, клоназепам, карбамазепин и др.).
Длительность стационарного лечения, разумеется, при неосложненном течении ушибов легкой степени до 10—14 сут, при ушибах средней степени до 14—21 сут.
При ушибах мозга тяжелой степени (размозже-ниях его вещества) консервативное лечение осу1
258
Очаговые ушибы головного мозга
 ществляется
под контролем мониторинга общемозговой,
очаговой и стволовой симптоматики,
деятельности
сердечно-сосудистой и дыхательной
систем,
температуры тела, важнейших критериев
состояния гомеостаза, данных ЭЭГ, УЗДГ,
КТ и др,
а при показаниях и прямого измерения
внутричерепного
давления.
ществляется
под контролем мониторинга общемозговой,
очаговой и стволовой симптоматики,
деятельности
сердечно-сосудистой и дыхательной
систем,
температуры тела, важнейших критериев
состояния гомеостаза, данных ЭЭГ, УЗДГ,
КТ и др,
а при показаниях и прямого измерения
внутричерепного
давления.
Интенсивная терапия тяжелых повреждений головного мозга специально рассмотрена в главе 7. Здесь лишь кратко укажем основные группы рекомендуемых при этом препаратов.
1. Дегидратанты: а) салуретики (лазикс — 0,5— 1 мг на 1 кг массы тела в сут. внутримышечно); б) осмотические диуретики (маннитол — внутри венно капельно в разовой дозе 1 — 1,5 г на 1 кг мас сы тела); в) альбумин, 10% раствор (внутривенно капелъно 0,2—0,3 г на 1кг массы тела в сут.).
Применение для борьбы с отеком мозга при тяжелых его ушибах кортикостероидных гормонов в настоящее время исключено из признанных стандартов лечения ЧМТ, хотя кооперативные исследования в этом направлении вновь продолжены.
Ингибиторы протеолиза: а) контрикал (гор- докс, трасилол) — вводят внутривенно капельно на 300—500 мл 0,9% раствора хлорида натрия в дозе до 100000-150000 ЕД в сут. (разовая доза 20000- 30000 ЕД) в течение первых 3—5 сут.
Антиоксиданты: а) эмоксипин 1 % раствора внут ривенно капельно на 200 мл 0,9% раствора хлорида натрия в дозе 10—15 мг на 1 кг массы тела в сутки в течение 10—12 сут.; б) альфа-токоферола ацетат — до 300—400 мг в сутки внутрь в течение 15 сут.
Антигипоксанты — активаторы электрон- транспортной системы митохондрий: а) цитохром С — внутривенно капельно в дозе 50—80 мг в сутки на 200 мл 0,9% раствора хлорида натрия в течение 10—14 сут; б) рибоксин до 400 мг в сутки внутри венно капельно на 250—500 мл изотонического ра створа хлорида натрия в течение 10 сут.
Средства, способствующие регулированию агрегатного состояния крови: а) антикоагулянты прямого действия — гепарин (внутримышечно или подкожно до 20000—40000 ЕД в сутки в течение 3—5 дней), после отмены которого переходят на прием непрямых антикоагулянтов; б) стимулято ры (компламин по 5—6 мл 15% раствора внутри венно капельно (медленно) на 100—200 мл 5% ра створа глюкозы; амбен — внутривенно капельно на 200 мл изотонического раствора хлорида натрия в разовой дозе 50—100 мг); в) средства, обладающие дезагрегирующими свойствами (трентал внутривен но капельно в дозе 0,1—0,2 г в сут на 250—500 мл 0,9% раствора хлорида натрия, реополиглюкин
внутривенно капелъно 400—500 мл 5—10 сут, ре-оглюман внутривенно капельно в течение 4—5 дней из расчета 10 мл на 1 кг массы тела в сутки); г) нативная плазма (100—150 мл в сутки).
Антипиретики — реопирин, аспирин, лити- ческие смеси и парацетамол, анальгин.
Вазоактивные препараты — эуфиллин, кавин- тон, сермион.
Нормализаторы обмена нейромедиаторов и стимуляторы репаративных процессов: а) Л-ДОПА (наком, мадопар) — внутрь по схеме до 3 г в сут ки; б) ноотропы (ноотропил, пирацетам) — внутрь в суточной дозе 2,4 г, либо внутримышечно и внут ривенно до 10 г в сутки; в) глиатилин — внутрь в суточной дозе 1,2 г, либо внутримышечно и внут ривенно по 1 г; г) церобролизин — по 1—5 мл внутримышечно или внутривенно.
Витамины: витамин В1 (исходя из суточной потребности, равной для взрослого человека 2—3 мг), витамин В6 (в суточной дозе 0,05—0,1 г) внут римышечно 20—30 сут; витамин С (0,05—0,1 г 2—3 раза в сут парентерально 15—20 сут).
Средства, снижающие иммунную реактив ность организма по отношению к антигенам не рвной ткани: дипразин (по 0,025 г 2—3 раза в сут), супрастин (по 0,02 г 2—3 раза в сут), димедрол (по 0,01 г 2—3 раза в сут), по показаниям — иммуно- модуляторы (декарис, тималин, Т-активин, пен- таглобулин и др.).
Антиконвульсанты: депакин, фенобарбитал, карбамазепин и др.
Перенесшие ушибы мозга подлежат длительному диспансерному наблюдению и — по показаниям — восстановительному лечению. Наряду с методами лечебной физкультуры, физиотерапии и трудовой терапии применяют метаболические (ноотропил, глиатилин, пирацетам, аминалон, пири-дитол и др.), вазоактивные (кавинтон, сермион, циннаризин, теоникол и др.), витаминные (В1, В6, В12, С, Е и др.), общетонизирующие препараты и биогенные стимуляторы (алоэ, стекловидное тело, ФиБС, актовегин, солкосерил, когитум, апилак, жень-шень, семакс и др.).
С целью предупреждения эпилептических припадков после ушибов мозга, в случаях, когда риск их развития обоснован, назначают препараты, содержащие фенобарбитал (паглюферал-1, 2, 3, глю-ферал и др.). Под контролем ЭЭГ показан их длительный однократный прием на ночь.
При возникновении эпилептических припадков терапию подбирают индивидуально с учетом характера и частоты пароксизмов, их динамики, возраста, преморбида и общего состояния больного.
259
Клиническое руководство по черепно-мозговой травме
 Используют
различные лротивосудорожныс и се-дативные
средства, а также транквилизаторов. В
последние годы, наряду с барбитуратами,
часто применяют
карбамазепин, тегритол, финлепсин и
вальпроаты
(конвулекс, депакин), а также ламик-тал
и габопентин.
Используют
различные лротивосудорожныс и се-дативные
средства, а также транквилизаторов. В
последние годы, наряду с барбитуратами,
часто применяют
карбамазепин, тегритол, финлепсин и
вальпроаты
(конвулекс, депакин), а также ламик-тал
и габопентин.
К базисной терапии относят сочетание ноотроп-ных и вазотропных препаратов. Ее предпочтительно проводить 2-х месячными курсами с интервалами 1—2 мес на протяжении 1—2 лет с учетом, разумеется, динамики клинического состояния.
Для профилактики и лечения посттравматических и постоперационных спаечных процессов целесообразно дополнительно использовать средства, влияющие на тканевой обмен: аминокислоты (це-ребролизин, глютаминовая кислота и др.), биогенные стимуляторы (алоэ, стекловидное тело и др.), ферменты (лидаза, лекозим и др.). По показаниям в амбулаторных условиях осуществляют также лечение различных синдромов послеоперационного периода — общемозговых (внутричерепной гипер-тензии или гипотензии, цефалгического, вестибулярного, астенического, гипоталамического и др.) и очаговых (пирамидного, мозжечкового, подкоркового, афазии и др.). При головных болях, наряду с традиционными анальгетиками, применяют та-накан. При головокружении эффективен бетасерк. При нарушениях психики к наблюдению и лечению больных обязательно привлекают психиатра. У лиц пожилого и старческого возраста, оперированных в связи с ЧМТ, целесообразно усиление противосклеротической терапии.
Ушибы легкой степени подлежат только консервативному лечению. При ушибах мозга средней степени, как правило, показаний к хирургическому лечению не возникает. Ушибы мозга тяжелой степени или размозжения представляют собой субстрат, который может быть предметом оперативного вмешательства. Однако обоснована и концепция расширения показаний к консервативному лечению тяжелых ушибов мозга. Часто собственные саногенные механизмы организма при адекватной медикаментозной поддержке, способны лучше, чем хирургическая агрессия, справиться с грубыми повреждениями мозгового вещества. Защитную роль играют также «амортизирующий» эффект неповрежденного вещества мозга, особенно при локализации ушиба на отдалении от стволовых структур, дренирование избыточной жидкости вместе с продуктами распада в желудочковую систему или субарахноидальные пространства [20 [. Очевидно, до определенных пределов консервативное лечение лучше способствует развертыванию
саногенных механизмов и компенсаторных возможностей пострадавшего мозга, чем хирургическое вмешательство [20, 24J.
Хирургическая агрессия не избавляет от неизбежных морфологических последствий очаговых повреждений вещества мозга. Вместе с тем она нередко влечет за собой дополнительную травмати-зацию мозга, особенно при радикальном удалении очагов размозжения. Выдвинутый для обоснования этого постулат «удаление очага ушиба мозга в пределах здоровых тканей» ошибочен, свидетельствуя о механистическом перенесении общих хирургических принципов оперирования патологических процессов (воспалительных, опухолевых и иных) мягких тканей, костей, внутренних органов на травматические поражения центральной нервной системы [7]. Разные органы и разная природа поражения требуют различных подходов.
Результаты лечения как ближайшие, так и отдаленные, очевидно, являются наиболее объективным критерием — что обоснованней при очагах размозжения головного мозга: расширение сферы их радикального удаления, либо расширение сферы консервативной терапии.
Ю.В. Зотов и соавторы [9], анализирующие свой большой опыт хирургии очагов размозжения, где у 42% пострадавших было осуществлено их радикальное удаление (т.е. не только зоны деструкции мозгового вещества, но и так называемой переходной зоны, ширина которой колеблется в пределах 0,5—4 см), сообщают следующие данные. В Российском нейрохирургическом Институте им. А.Л. Поленова с 1974 по 1993 гг. было прооперировано 964 пострадавших с очагами размозжения головного мозга. Компьютерно-томографическая характеристика их не приводится. Общая летальность составила 45%. У 55% оперированных отмечены, как пишут авторы, благоприятные результаты. «При анализе результатов в зависимости от объема удаленного очага размозжения выявлено, что летальность при удалении очага размозжения до 20 см3 составляет 36%.»
При изучении катемнеза оперированных пострадавших по параметру трудовой адаптации Ю.В. Зотовым с соавторами установлено, что стойкая утрата трудоспособности — инвалиды 1 и II групп — наблюдается у 33%, снижение трудоспособности — инвалиды III и «рабочей» II группы — у 25%, восстановление трудоспособности с работой в прежних условиях у 39%; 3% — являются пенсионерами, не нуждающимися в постороннем уходе.
По данным Э.И. Гайтура [3], анализирующего гораздо более скромный опыт (81 наблюдение) Института нейрохирургии им. Н.Н. Бурденко за
260
Очаговые ушибы головного мозга
 1987—1996
гг. по дифференцированному лечению
верифицированных
на КТ очагов размозжения мозга,
получены следующие результаты.
Оперировано 20 пострадавших; летальность
составила 30%, грубая
инвалидизация — 15%, умеренная
инвалиди-зация
— 20%, хорошее восстановление — 35%,
1987—1996
гг. по дифференцированному лечению
верифицированных
на КТ очагов размозжения мозга,
получены следующие результаты.
Оперировано 20 пострадавших; летальность
составила 30%, грубая
инвалидизация — 15%, умеренная
инвалиди-зация
— 20%, хорошее восстановление — 35%,
Консервативное лечение проведено 61 пострадавшему (если объем очага размозжения не превышал 30 мл при височной локализации и 50 мл при лобной), из них умерло 11%, грубая инвалидизация — 15%, умеренная инвалидизация — 18%, хорошее восстановление — 56%.
Институтом нейрохирургии им. Н.Н. Бурденко [2, 3, 4, 12, 16, 17, 20, 70, 122] на основании прерывистого КТ-МРТ-мониторинга в сопряжении с комплексным клиническим анализом и изучением катамнеза разработаны и апробированы следующие показания для консервативного лечения ушибов головного мозга тяжелой степени: 1) пребывание пострадавшего в фазе субкомпенсации или умеренной клинической декомпенсации; 2) состояние сознания в пределах умеренного или глубокого оглушения; при этом допустимо углубление нарушений сознания на короткий срок до сопора (по шкале
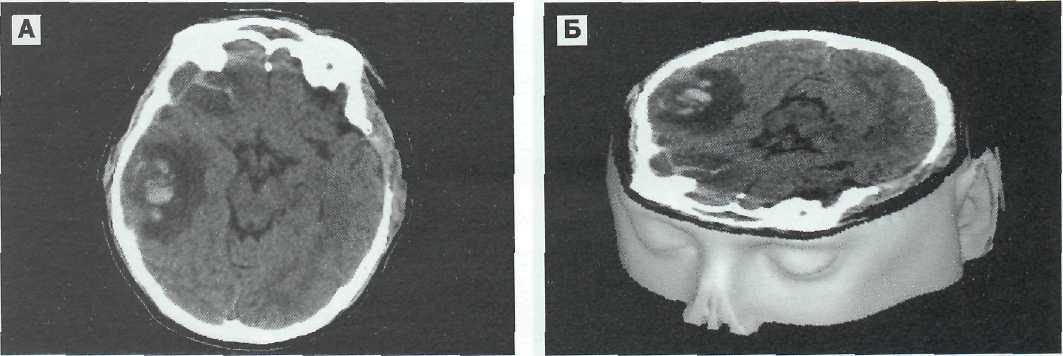

261
Клиническое руководство по черепно-мозговой травме
 комы
Глазго не менее 10 баллов); 3) отсутствие
выраженных
клинических признаков дислокации
ствола; 4) объем очага размозжения
по КТ или МРТ данным
менее 30 см3
для височной локализации и менее 50
см3
для лобной локализации; 5) отсутствие
выраженных
КТ или МРТ признаков боковой (смещение
срединных структур не больше 5—7 мм) и
аксиальной
(сохранность или незначительная
деформация охватывающей
цистерны) дислокации мозга.
комы
Глазго не менее 10 баллов); 3) отсутствие
выраженных
клинических признаков дислокации
ствола; 4) объем очага размозжения
по КТ или МРТ данным
менее 30 см3
для височной локализации и менее 50
см3
для лобной локализации; 5) отсутствие
выраженных
КТ или МРТ признаков боковой (смещение
срединных структур не больше 5—7 мм) и
аксиальной
(сохранность или незначительная
деформация охватывающей
цистерны) дислокации мозга.
Показаниями для хирургического вмешательства при размозжениях мозга являются: 1) стойкое пребывание пострадавшего в фазе грубой клинической декомпенсации; 2) состояние сознания в пределах сопора или комы (по шкале комы Глазго ниже
10 баллов); 3) выраженные клинические признаки дислокации ствола; 4) объем очага размозжения по данным КТ или МРТ больше 30 см3 (при височной локализации) и больше 50 см3 (при лобной локализации) при гомогенности его структуры; 5) выраженные КТ или МРТ признаки боковой (смещение срединных структур свыше 7 мм) и аксиальной (грубая деформация охватывающей цистерны) дислокации мозга.
Следует помнить, что значительная часть пострадавших с тяжелыми ушибами мозга относятся к так называемой группе риска. Они требуют интенсивной терапии при клиническом наблюдении в динамике с повторными КТ или МРТ (рис. 9—24, 9—25).


262
Очаговые ушибы головного мозга
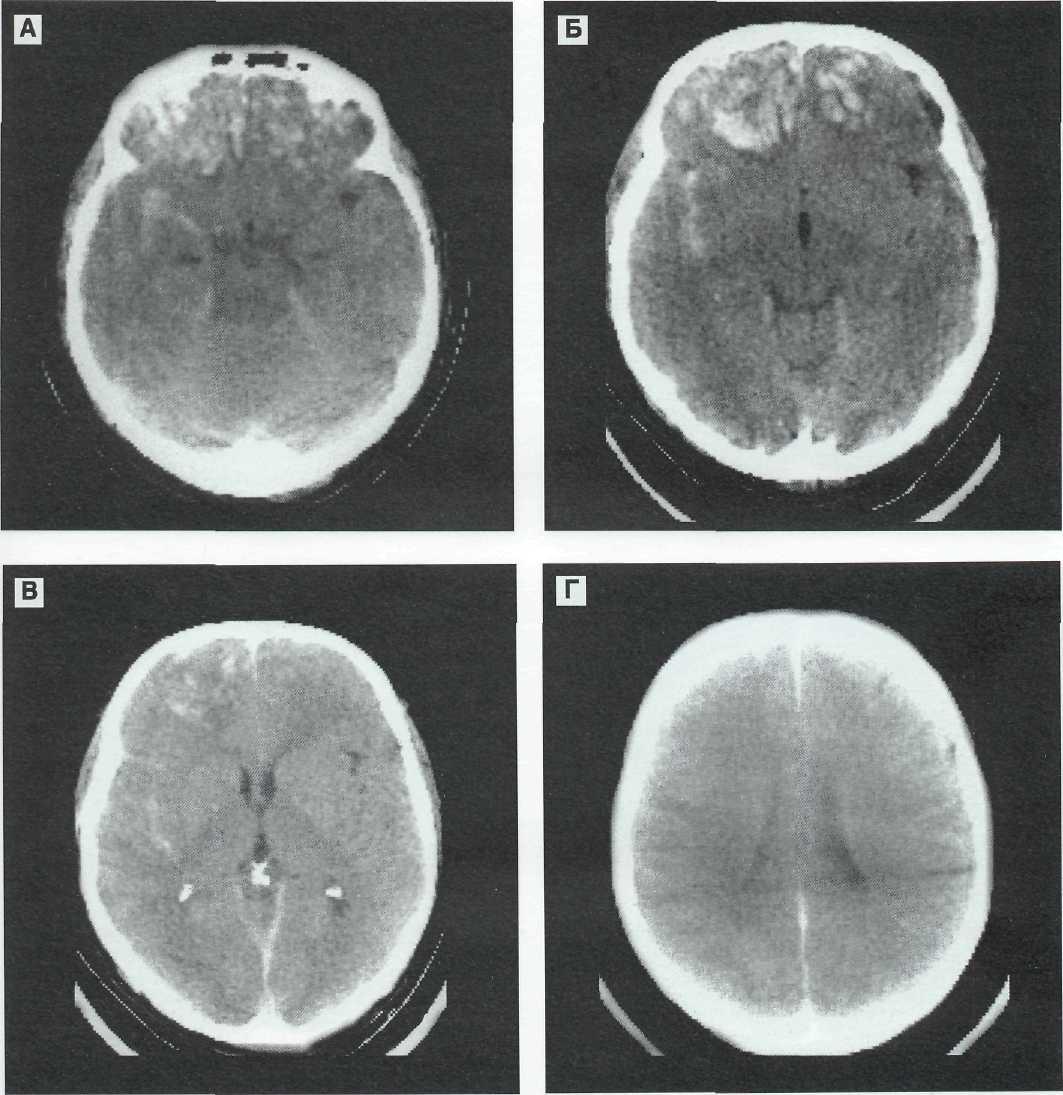
Рис. 9—25. Пострадавший 70 лет с тяжелой ЧМТ — падение на затылок, перелом чешуи затылочной кости, очаги размозжения
в базальных отделах лобных долей, больше справа, по механизму противоудара. Консервативное лечение. КТ динамика.
А, Б, В, Г — 1-е сутки после ЧМТ выявляются очаги размозжения в базальных отделах лобных долей больше справа.Умеренное
оглушение.
263
Клиническое руководство по черепно-мозговой травме
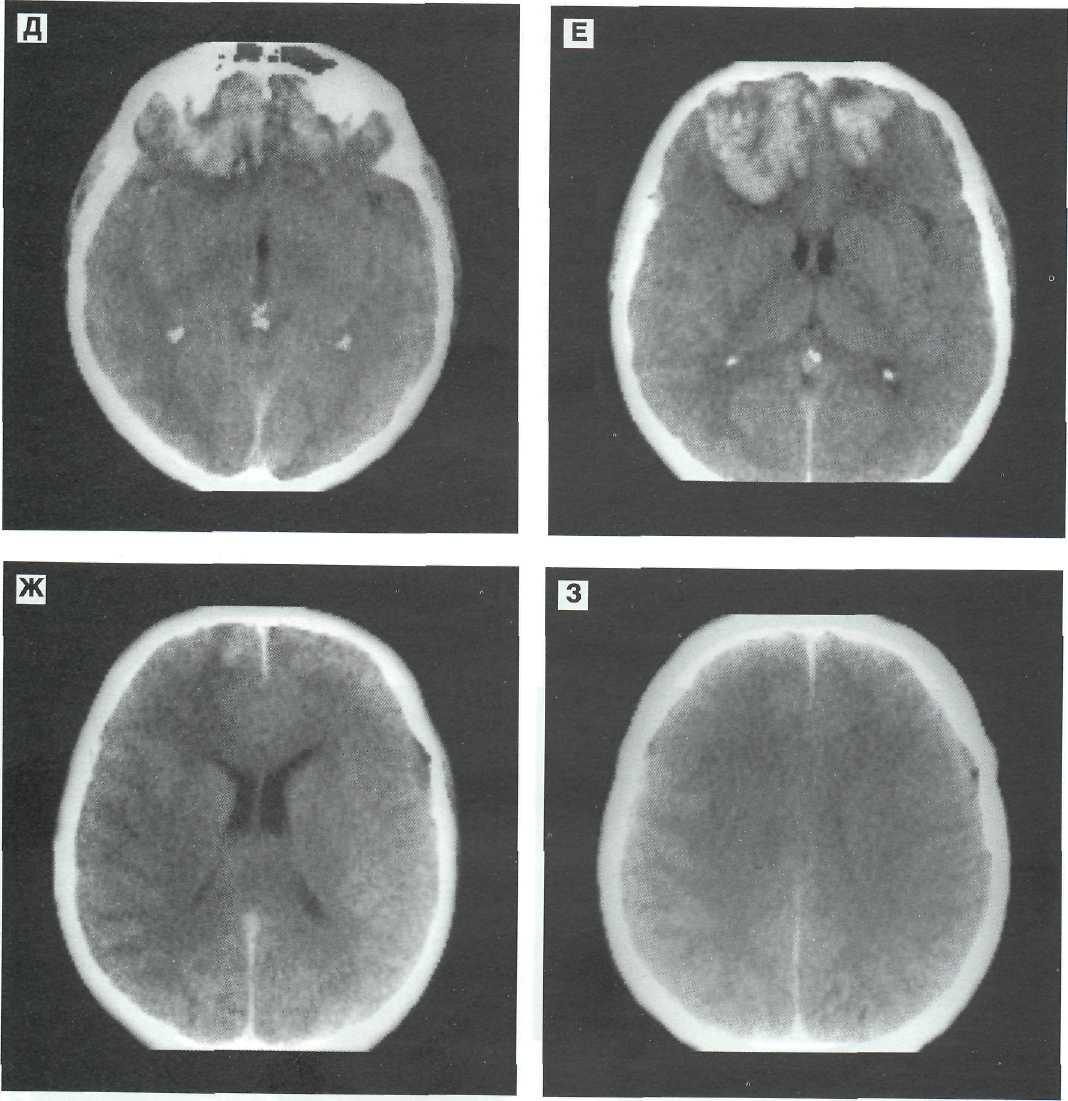
Рис. 9 25 (продолжение). Д, Е, Ж, 3 - 2-е сутки после ЧМТ - нарастание объема и плотности очагов раз.чозжения с развитием перифокального отека. Глубокое оглушение.
264
Очаговые ушибы головного мозга

Рис. 9—25(]фодолжение). И, К, Л, М — 4-е сутки после ЧМТ. Дальнейшее увеличение очагов размозжения в сторону конвекси-тальных отделов лобных долей с признаками дальнейших кровоизлияний и объемного воздействия на передние рога боковых желудочков. Глубокое оглушение.
265
Клиническое руководство по черепно-мозговой травме

Рис. 9-25 (продолжение). Н, О, ГТ, Р - 14-е сутки. Постепенное понижение плотности очагов размозжения начиная с периферических отделов при прежней выраженности долевого отека. Умеренное оглушение.
266
Очаговые ушибы головного мозга

Рис. 9—25 (продолжение). С, Т, У, Ф — 31-е сутки после ЧМТ. На месте очагов размозжения обширные гиподенсивные зоны. Расправление желудочковой системы, визуализация субарахноидальных пространств. Значительное клиническое улучшение.
267
Клиническое руководство по черепно-мозговой травме

Рис. 9—25 (окончание). X, Ц, Ч, Ш — 11-й месяц после ЧМТ. Очаговый спаечно-атрофический процесс в зоне расположения бывших очагов размозжения в лобных долях. Клиническое выздоровление.
268
Очаговые ушибы головного мозга
 Разумеется,
представленные показания для
дифференцированного
лечения ушибов головного мозга
применяются
с учетом индивидуальных особенностей
пострадавшего, оставляя врачу возможность
принимать
— при необходимости — нестандартные
решения.
Разумеется,
представленные показания для
дифференцированного
лечения ушибов головного мозга
применяются
с учетом индивидуальных особенностей
пострадавшего, оставляя врачу возможность
принимать
— при необходимости — нестандартные
решения.
Методика и техника операций при ушибах мозга описаны в главе 1.
