
9.5. Диагностика
Прижизненная диагностика ПЦ состоит из трех основных методов: 1) клинического — симптом «шума плеска воды», др. косвенные признаки, 2) рентгенологического — краниография, КТ-голов-ного мозга, МРТ, 3) хирургического.
Наиболее доступна краниография, которая позволяет определить объем и проследить динамику внутричерепного накопления воздуха [1, 23]. Краниографию удобно выполнять с меткой, что точнее позволит определить объем воздуха.
Эпидуральная ПЦ обычно располагается с одной стороны и менее выражена, чем субдуральная ПЦ [26], а к характерной ее особенности относят протяженные трабекулы внутри эпидуральной воздушной полости.
Субдуральная ПЦ представлена на рентгенограммах воздушной тенью, расположенной над полушариями либо рассеянно, либо на ограничен-
ном участке, иногда она повторяет очертания фаль-кса или тенториума.
Субарахноидальные и внутрижелудочковые ПЦ легко различить по характерной локализации и форме скопления воздуха. Часто видны оба боковых желудочка, иногда совместно с третьим, в четвертом желудочке скопление воздуха обнаруживается редко.
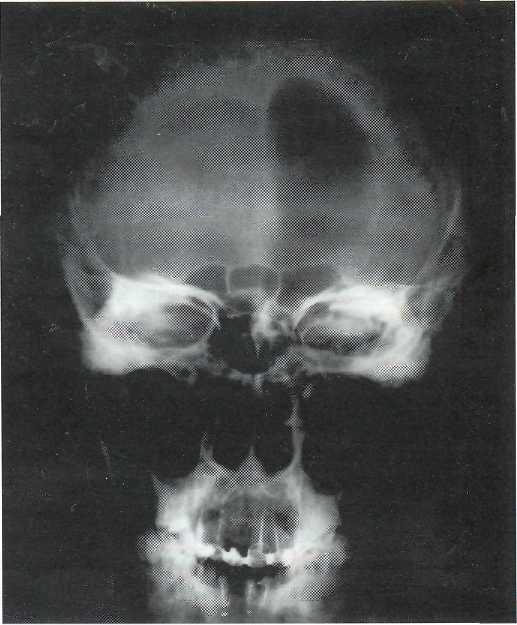
При внутримозговой ПЦ часто обнаруживают уровень жидкости в кисте, которая имеет воздушное сообщение с боковым желудочком, хотя при хирургическом обследовании кисты сообщение с желудочком иногда выявить не удается (рис.9-7). Внутримозговая ПЦ обычно односторонняя и почти всегда располагается в лобной доле. Она может развиваться в височной доле, иногда выявляется в теменной или затылочной доле.
Рис. 9-7. Крапиограмма б-го Б. 24 года с диагнозом: тяжелая ЧМТ, перелом основания черепа, назальная ликворея. Определяется воздушная полость с уровнем жидкости в правой лобной доле.
С помощью КТ и МРТ могут быть определены даже самые маленькие воздушные пузыри, что не всегда удается при краниографии. Также у врача появляется возможность представить механизм проникновения воздуха, выявить место сообщения мозга с внешней средой и разработать адекватную тактику лечения. Достоверность выявления ПЦ при проведении первого КТ после получения травмы черепа определяется с учетом всасывания внутри-
204
Травматическая пневмоцефалия
 черепного
воздуха [11], что чаще наблюдается при
переломе
придаточных пазух носа [ 11, 26]. Чем раньше
пациентам с ушибом мозга проводят КТ,
тем больше
вероятность обнаружения ГЩ, что
объясняется
резорбцией воздуха в течение от 24 часов
до 8
суток [10, 19].
черепного
воздуха [11], что чаще наблюдается при
переломе
придаточных пазух носа [ 11, 26]. Чем раньше
пациентам с ушибом мозга проводят КТ,
тем больше
вероятность обнаружения ГЩ, что
объясняется
резорбцией воздуха в течение от 24 часов
до 8
суток [10, 19].
Понятно, что с развитием неинвазивных методов диагностики сокращаются показания к диагностическим оперативным вмешательствам, но достоверное обнаружение источника поступления воздуха возможно лишь при хирургическом обследовании.
9.6. Осложнения
Опасность развития П обусловлена следующим:
ПЦ при Ч МТ является показателем ее откры того характера, что может способствовать разви тию гнойных внутричерепных осложнений;
нахождение воздуха в интрокраниальном про странстве вызывает синдромы раздражения оболо чек и коры головного мозга;
наличие односторонней внутрижел уд очковой ПЦ может явиться фактором разобщения боковых желудочков за счет блокады отверстия Монро воз душным пузырем;
развитие напряженной ПЦ приводит к масс- эффекту и дислокационному синдрому.
Представленные виды осложнений уже были подробно разобраны. Рассмотрим здесь односторонюю внутричерепную ПЦ. Авторы наблюдали ряд больных, у которых была выявлена одностороняя внут-рижелудочковая ПЦ (рис. 9-8). В клинической картине у таких больных наблюдалась картина нарастающего гипертензионного синдрома. При КТ головного мозга отмечено пролабирование воздушного пузыря в отверстие Монро с образованием «воздушного колокола» и увеличением объема желудочка. Лечение данного состояния рассмотрено ниже.
