
диссертации / 37
.pdf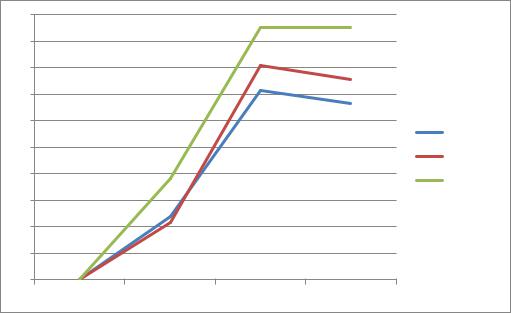
71
Таблица 13 – Динамика результатов тестирования пациентов в группах по срокам наблюдения по шкале OKS – оценка «хорошо» (в %)
Группа |
3 мес |
6 мес |
18 мес |
|
|
|
|
I (n=63) |
19,1 |
47,6 |
47,6 |
|
|
|
|
II (n=74) |
10,9 |
40,5 |
37,8 |
|
|
|
|
III (n=84) |
11,9 |
35,8 |
33,3 |
|
|
|
|
50 |
|
|
|
45 |
|
|
|
40 |
|
|
|
35 |
|
|
|
30 |
|
|
Группа III |
|
|
|
|
25 |
|
|
Группа II |
|
|
|
|
20 |
|
|
группа I |
|
|
|
|
15 |
|
|
|
10 |
|
|
|
5 |
|
|
|
0 |
|
|
|
До операции |
3 мес |
6 мес |
18 мес |
Рис. 28. Динамика результатов тестирования пациентов в группах по срокам |
|||
наблюдения по шкале OKS – оценка «хорошо» (в %) |
|||
Заканчивая рассмотрение анализа результатов ТЭКС и продленной СРМ-терапии, переходим к анализу отличных результатов по шкале OKS.
Необходимо отметить, что отличные результаты появляются только через
6 мес после операции, что особенно интересно – количество подобных результатов около 22% и в сравниваемых группах почти не отличалось.
Однако при опросе пациентов через 18 мес в контрольных группах отмечен незначительный (2-4%) прирост отличных результатов, в то время как в группе пациентов с применением продленной СРМ-терапией количество оценок «отлично» возросло на 11% и достигло 33,3% (табл. 14), что говорит об эффективности данного вида реабилитационного лечения.
72
Таблица 14 – Динамика результатов тестирования пациентов в группах по срокам наблюдения по шкале OKS – оценка «отлично» (в %)
Группа |
|
6 мес |
|
18 мес |
|
|
|
|
|
I (n=63) |
|
22,3 |
|
33,3 |
|
|
|
|
|
II (n=74) |
|
20,2 |
|
24,3 |
|
|
|
|
|
III (n=84) |
|
21,4 |
|
22,6 |
|
|
|
|
|
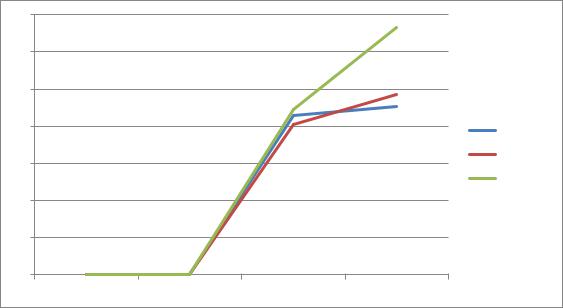
Графическая иллюстрация |
данного результата |
представлена на |
||
рис. 29, где четко прослеживается преимущество продленной СРМ-терапии при тестировании пациентов по шкале OKS на протяжении всего периода наблюдения.
35 |
|
|
|
30 |
|
|
|
25 |
|
|
|
20 |
|
|
Группа III |
|
|
|
|
15 |
|
|
Группа II |
|
|
|
|
|
|
|
Группа I |
10 |
|
|
|
5 |
|
|
|
0 |
|
|
|
До операции |
3 мес |
6 мес |
18 мес |
Рис. 29. Динамика результатов тестирования пациентов в группах по срокам |
|||
наблюдения по шкале OKS – оценка «отлично» (в %) |
|||
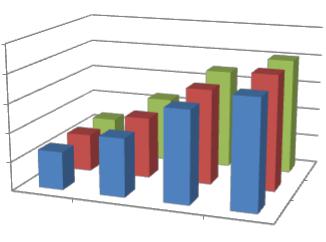
Не столь показательны преимущества результатов ТЭКС с применением продленной СРМ-терапии по шкале MOS SF-36 с точки зрения КЖ по физическому и психологическому компонентам, что представлено на рис. 30 и 31. Данная шкала хорошо показывает прирост КЖ пациентов до протезирования коленного сустава и в процессе реабилитации по
73
физическому компоненту с 26,2 до 78,5 балла (примерно в 3 раза –
2,99 балла). Однако и здесь мы видим, что в группе с применением продленной СРМ-терапии промежуточные и конечный результаты на 3-5%
выше, чем в контрольных группах. Та же тенденция сохраняется при анализе психологического компонента качества жизни по шкале MOS SF-36 (рис. 30).
100 |
|
|
|
|
|
|
69,3 |
80,6 |
|
|
|
|
||
|
|
|
|
|
|
|
79,8 |
|
|
|
|
|
||
80 |
|
|
|
|
45,3 |
66,2 |
75,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
63,5 |
|
|
|
|
|
|
|
||
60 |
26,1 |
26,2 42,4 |
|
|
|
|
|
|
|
III группа |
||||
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
||||||||
40 |
40,2 |
|
|
|
|
|
|
|
|
|
II группа |
|||
|
|
|
|
|
|
|
|
|
||||||
26,3 |
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
||||
20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
I группа |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
I группа |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|||
0 |
|
|
|
|
|
|
|
|
|
II группа |
||||
|
|
|
|
|
|
|
|
|
||||||
|
|
|
До опер. |
3 мес |
|
6 мес |
|
|
|
III группа |
||||
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
18 мес |
||||||||
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 30. Физический компонент здоровья по шкале MOS SF-36
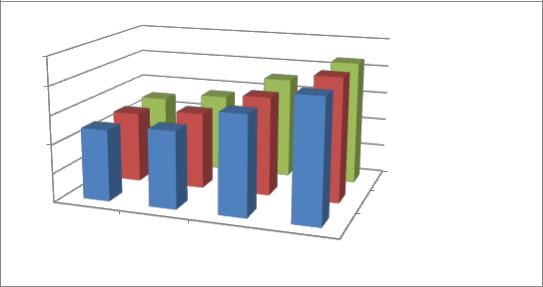
До операции пациенты всех трех групп оценивали КЖ по психологическому компоненту здоровья одинаково на уровне 49,5-49,8 (в
среднем 49,6) балла, через 18 мес после операции КЖ по психологическому компоненту возрастает в среднем до 85,8 балла (в 1,7 раза). Столь значительный прирост данного показателя на сроках наблюдения в 3,6 и
18 мес после операции во всех группах в большей мере говорит об эффективности методики эндопротезирования, однако в основной группе он на 2-3% превышал показатели контрольных групп, что подтверждает вклад продленной СРМ-терапии в окончательный результат хирургического лечения пациентов с гонартрозом II-III стадии.
Необходимо отметить, что никому из пациентов не выполняли каких-
либо манипуляций с применением анестезии (редрессации), чтобы улучшить
74
окончательный результат лечения. Как мы уже отмечали, через 3, 6 и 18 мес после операции результаты были оценены у всех пациентов. В противном случае пациент попадал под критерии исключения и его результаты не участвовали в сравнительном статистическом анализе.
100 |
|
|
|
|
|
|
|
|
|
|
|
86,7 |
|
|
|||
|
|
|
|
|
|
|
|
|
71,3 |
86,3 |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
80 |
|
|
|
|
|
|
49,8 |
|
55,1 |
68,9 |
84,3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
49,5 |
53,5 |
68,9 |
|
|
|
|
|
|
|
|
60 |
|
|
49,6 |
53,5 |
|
|
|
|
|
|
|
|
|
III группа |
|||
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
II группа |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
I группа |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
I группа |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
II группа |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
До опер. |
3 мес |
|
6 мес |
|
|
|
|
|
III группа |
||
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
18 мес |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|||||||
Рис. 31. Психологический компонент здоровья по шкале MOS SF-36
4.2. Осложнения
Ни у одного из пациентов основной и контрольных групп на сроках наблюдения не выполнялось каких-либо ревизионных операций, ранних и поздних глубоких инфекционных осложнений области хирургического вмешательства, асептической нестабильности, остеолиза, износа или поломки компонентов эндопротеза, сером и гематом.
Имели место краевые некрозы, которые относятся к классу поверхностных инфекций области хирургического вмешательства
(некоторые исследователи относят их к классу проблем с заживлением послеоперационной раны) и тромбоэмболические осложнения.
Анализируя краевые некрозы мы отметили, что в I группе заживление первичным натяжением имело место у 61 (96,8%) пациентов, а у 2 (3,2%)
75
пациентов заживление послеоперационной раны частично осуществлялось вторичным натяжением. Во всех случаях имелся сухой краевой некроз, а
средняя площадь некроза в I группе составила 1,6±0,3 см2. Во II группе краевой некроз имел место у 3 (4,1%) пациентов, соответственно у 71 (95,9%)
пациента было первичное заживление раны, при этом у 1 (1,4%) пациента некроз был мокнущим (рис. 32). Средняя площадь некроза во II группе составила 1,7±0,5 см2. В III группе первичное заживление раны имело место у
82 (97,6%) пациентов, у 2 – сухой краевой некроз площадью около 2,1±1,0 см2.
Методом непараметрического статистического анализа мы выяснили, что частота краевых некрозов в группах была одинаковой (χ2 =0,01, df=1; p=0,92).
Повторных операций во всех случаях краевых некрозов у пациентов,
направленных на устранение мягкотканого дефекта (наложение вторичных швов, кожная пластика местными лоскутами, аутодермопластика расщепленным кожным аутотрансплантатом и др.), не выполнялось, и
эпителизация была достигнута благодаря консервативным мероприятиям.
Ни у одного из наших пациентов не было клинических и инструментальных признаков тромбоэмболии легочной артерии (ТЭЛА)
(всем пациентам в нашем исследовании перед выпиской выполнялось электрокардиографическое исследование, которое косвенно может иллюстрировать ТЭЛА). В рамках настоящего диссертационного исследования для оценки тромбозов вен в послеоперационном периоде мы выполняли ультразвуковую допплерографию (УЗДГ) вен нижних конечностей перед выпиской из стационара, показаний для экстренной ультрасонографии не было.
Ни у одного из наших пациентов не было случаев проксимального тромбоза вен, также не было случаев симптомного тромбоза дистальных вен.
Асимптомные тромбозы дистальных вен с помощью ульрасонографии были верифицированы у 3 (4,8%) пациентов I группы, у 5 (6,8%) пациентов II
группы и у 6 (7,1%) пациентов III группы (p>0,05). Во всех случаях тромбоз локализовался в мышечно-венозных синусах голени (рис. 33).
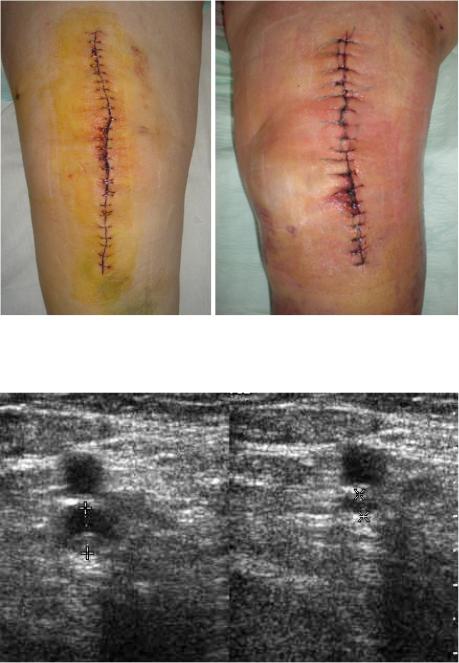
76
Рис. 32. Слева – сухой некроз краев послеоперационной раны у пациента I группы, справа – мокнущий краевой некроз у пациента II группы
Рис. 33. Ультрасонографическая картина тромбоза мышечно-венозного синуса
Статистическое сравнение частоты описанных нами осложнений в основной и контрольных группах мы посчитали нецелесообразным ввиду разной структуры осложнений. В любом случае отсутствие статистической разницы по частоте осложнений в нашем исследовании должно рассматриваться как непреложное доказательство равной безопасности продленной и короткой CPM-терапии по сравнению с обычной реабилитацией.
77
ЗАКЛЮЧЕНИЕ
В заключение хотелось бы снова подчеркнуть, что заболевания и повреждения коленного сустава являются одной из наиболее важных и трудных проблем в травматологии и ортопедии. Тотальное эндопротезирование коленного сустава является высокоэффективным методом восстановления функции конечности, позволяет уменьшить и даже вовсе купировать болевой синдром, устранить имеющуюся деформацию.
Основной задачей эндопротезирования является не только восстановление функции сустава и всей конечности, улучшение общего физического состояния, но и увеличение сроков выживания протеза. Поэтому реабилитация очень важна для получения хороших результатов.
Восстановление должно быть безопасным и эффективным, а также постепенно прогрессирующим. Методы восстановительного лечения должны быть индивидуализированы соответственно к массе тела пациента,
деятельности, методу операции и типу используемого протеза. Среди методов классической физиотерапии в послеоперационном периоде в основном применяются различного вида аппаратный вено- и лимфодренаж,
массаж, методы электростимуляции мышц и ультразвуковые аппараты, а
также аппараты криотерапии в раннем послеоперационном периоде.
Тепловые и электромагнитные процедуры не показаны.
Применение длительной пассивной двигательной терапии (СРМ-
терапии) в программе послеоперационного лечения после тотального эндопротезирования коленного сустава имеет большой практический интерес. Современное состояние проблемы реабилитации, роль и место СРМ-терапии в программе восстановления после тотального эндопротезирования коленного сустава мы исследовали в данной работе. При множестве клинических, функциональных, биомеханических, анатомо-
морфологических исследований большинство авторов соглашаются с идеей применения данной методики, видя ее перспективы для улучшения
78
результатов эндопротезирования, и в то же время понимают необходимость ее дальнейшего изучения для внедрения в клиническую практику.
Нормальное функционирование тотального протеза коленного сустава возможно только после правильно проведенного реабилитационного лечения, которое закладывает основы профилактики инфекционных и тромбоэмболических осложнений, первичного заживления раны и снижает вероятность возникновения многих причин неудачных исходов оперативного лечения деформирующего гонартроза.
Наиболее частыми причинами ревизионных операций в первые годы после тотального эндопротезирования являются инфекционные осложнения,
износ компонентов эндопротеза, прогрессирующий остеолиз, асептическое расшатывание, передняя боль коленного сустава, нестабильность и переломы надколенника, разрыв разгибательного механизма и другие проблемы,
которые могут неблагоприятно влиять на результаты тотального эндопротезирования коленного сустава.
В каждой клинике существует стандартный протокол лечения, но программа реабилитации должна быть адаптирована к потребностям каждого пациента. Психологические и физические изменения с пациентами происходят в послеоперационном периоде постоянно и непрерывно и по-
разному трактуются персоналом и самими пациентами. Все эти патологические и физиологические изменения требуют интерпретации и постоянных изменений в программе.
Послеоперационное лечение является многокомпонентным и включает плавный переход от операции к заживлению послеоперационной раны, от пассивных движений к активным, от упражнения по обучению самообслуживанию (передвижение с помощью костылей), подготовке к амбулаторному восстановлению и выписке из стационара, где происходит окончательная реабилитация, адаптация к повседневному досугу,
профессиональное обучение и в некоторых случаях к занятиям спортом.
79
Все больше пациентов задают вопросы о возвращении к спортивным занятиям и даже состязаниям, несмотря на то что это может вызвать нестабильность связок, расшатывание и износ компонентов протеза.
Поэтому функциональные запросы пациентов подталкивают хирургов к детальному изучению воздействия различных спортивных видов состязаний на оперированный сустав. Должно быть понятно, что такие виды спорта, как футбол, бейсбол, волейбол, гандбол, теннисные одиночные игры и хоккей, а также единоборства, невозможны на сегодняшнем этапе развития имплантологии, хирургии и реабилитации и чаще всего запрещаются. Однако уже сегодня езда на велосипеде по равнине, бальные танцы, игра в гольф,
катание на лыжах по пологим склонам, плавание не удивляют пациентов и могут быть разрешены. Игра в шары, джазовые танцы, быстрая ходьба могут быть также рекомендованы, однако катание на коньках, велосипедный спорт,
настольный теннис, скоростной бег на коньках и лыжный спорт должны быть позволены только тем пациентам, у которых есть предыдущий опыт этих спортивных состязаний. Аэробика и теннис могут быть позволены с разрешения хирурга в каждом конкретном случае. Применение длительной пассивной двигательной терапии в послеоперационном периоде после тотального эндопротезирования коленного сустава имеет большой практический интерес для улучшения результатов эндопротезирования и рассматривается как один из методов, который может это позволить.
Очень важна роль регулярных консультаций для оценки боли и функции сустава. В послеоперационном периоде боль должна прогрессивно уменьшаться, в других случаях необходимо выяснять причины и назначать соответствующее лечение. Если пациент не может достигнуть необходимого объема движений и более активные упражнения не помогают, необходимо рассмотреть варианты временного снижения активных нагрузок и применения СРМ-терапии, что, по данным авторов, снижает процент редрессаций, артроскопических и ревизионных хирургических вмешательств.
80
Современное понимание процессов регенерации тканей коленного сустава было заложено R.B. Salter (1989). Его исследования в области патологического влияния иммобилизации конечности на состояние тканей сустава привели к биологическому понятию непрерывного пассивного движения (CPM) синовиальных суставов. Это было подтверждено многочисленными научными исследованиями на большом количестве экспериментальных моделей коленного сустава.
Многочисленные научные публикации в разных странах по поводу использования непрерывного пассивного движения после тотального эндопротезирования коленного сустава на различных модификациях аппаратов и методик проведения СРМ-терапии, отсутствие в наблюдениях какого-либо неблагоприятного эффекта подтолкнуло нас к проведению собственного исследования.
На первом этапе мы сравнивали результаты исходов тотального эндопротезирования коленного сустава при применении стандартного короткого курса СРМ-терапии и общепринятой физиотерапии. На втором этапе исследования был разработан и апробирован продленный курс СРМ-
терапии и изучены ее результаты при эндопротезировании коленного сустава. На третьем этапе мы провели сравнение короткой и продленной СРМ-терапии с физиотерапией, изучали влияние различных параметров у пациентов на результаты лечения, затем сформулировали показания к применению СРМ-терапии при эндопротезировании коленного сустава.
Основными критериями эффективности СРМ-терапии считали:
оценку болевой чувствительности по визуальной аналоговой шкале,
отечность тканей в области коленного сустава (в сантиметрах) методом измерения длины окружности на уровне верхнего полюса надколенника и объем движений. Для оценки восстановления функции коленного сустава после эндопротезирования в отдаленном периоде применяли шкалу Oxford Knee Score (OKS) и оценивали качество жизни пациента по общему
