
диссертации / 37
.pdf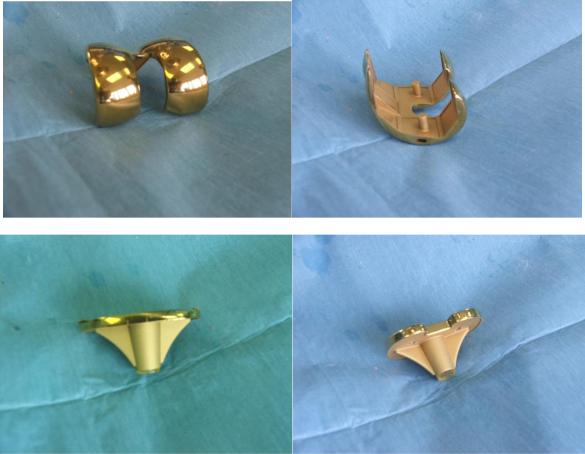
51
Рис. 8. Вид протеза коленного сустава ACS c TiN-покрытием (Implantcast)
Все операции проводились под общим обезболиванием, с
использованием турникета (рис. 9) и стандартного медиального парапателлярного доступа. Оперативная техника включала: иссечение крестообразных связок, наружную ротацию бедренного компонента на 3°,
латерализацию бедренного и тибиального компонентов, а также медиализацию пателлярного компонента, которая заключалась в расположении компонентов вдоль латерального и медиального краев резецированных костей соответственно. Ход операции представлен на рис. 10-20. Особенное внимание уделялось правильности оси коленного сустава, балансу связочного аппарата (см. рис. 14 и 15) и свободе сгибательно-разгибательных движений (см. рис. 18 и 19). Фиксация компонентов протеза была цементная.

52
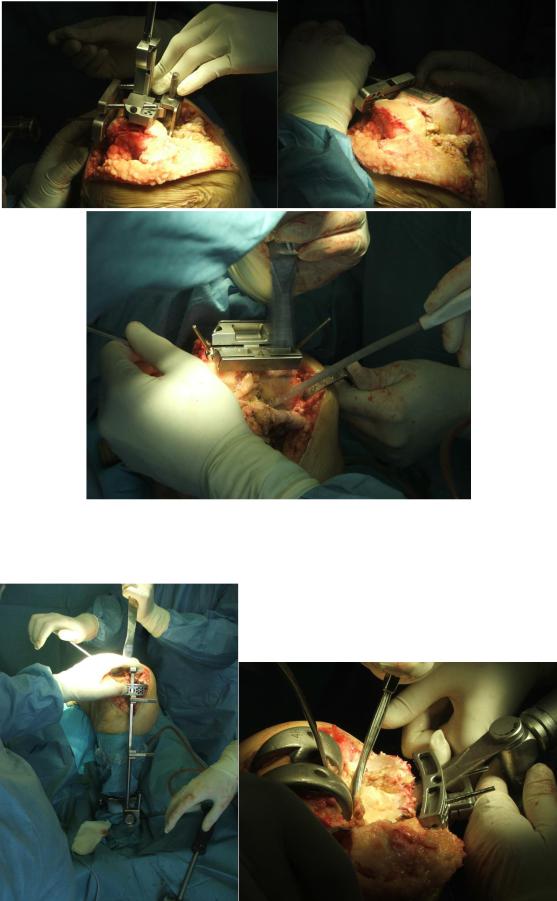
Рис. 9. Вид конечности перед операцией (наложен жгут)
Рис. 10. Типичные изменения суставных поверхностей во время операции
53
Рис. 11. Выполняются стандартные опилы бедренной кости
Рис. 12. Резекция большеберцовой кости в ходе операции
54
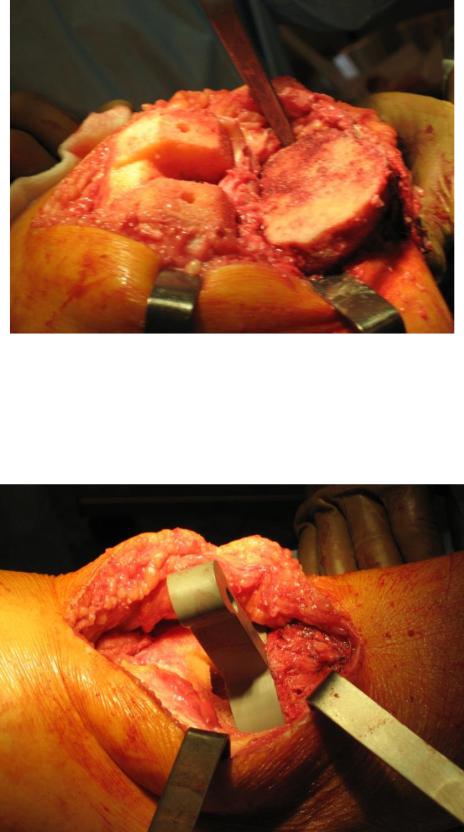
Рис. 13. Внешний вид опилов бедренной кости и резекции большеберцовой кости
Рис. 14. Подбор прокладки и баланс связок
55
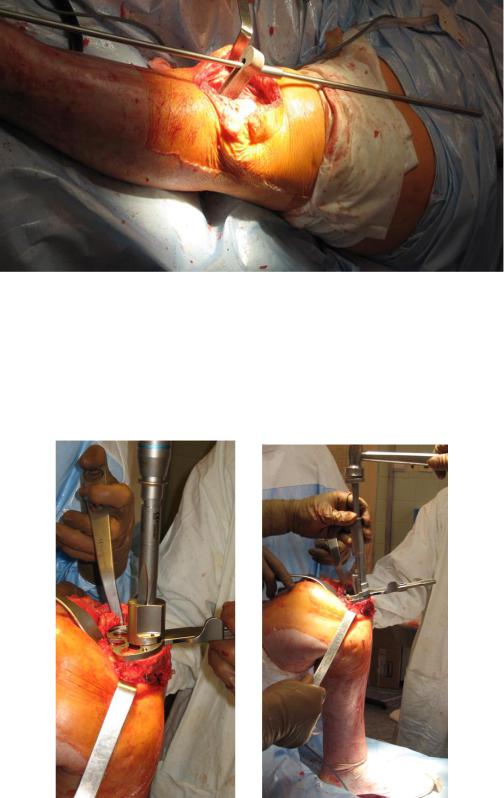
Рис. 15. Проверка оси конечности и баланс связок
Рис. 16. Подготовка большеберцовой кости к имплантации тибиального компонента
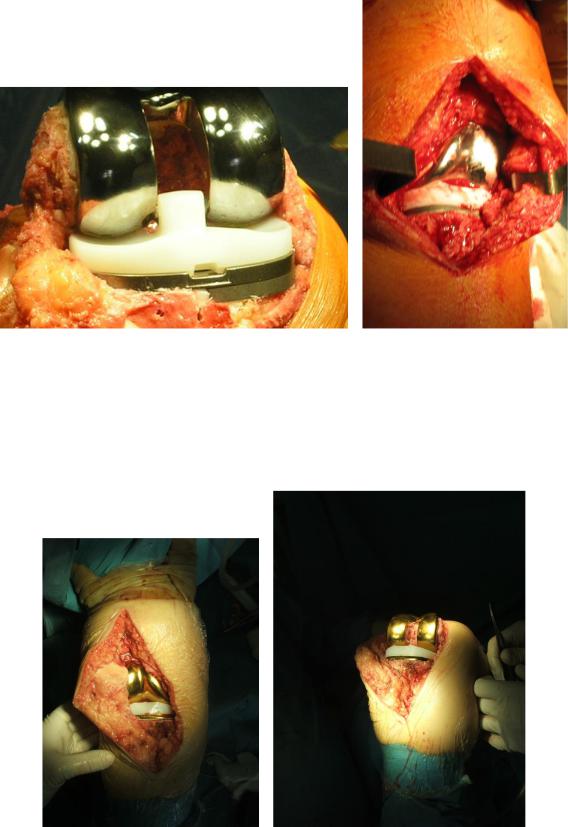
56
Рис. 17. Вид протеза после имплантации в положении сгибания и разгибания
Sigma (DePuy Johnson&Johnson)
Рис. 18. Вид протеза после имплантации в положении сгибания и разгибания
ACS c TiN-покрытием (Implantcast)
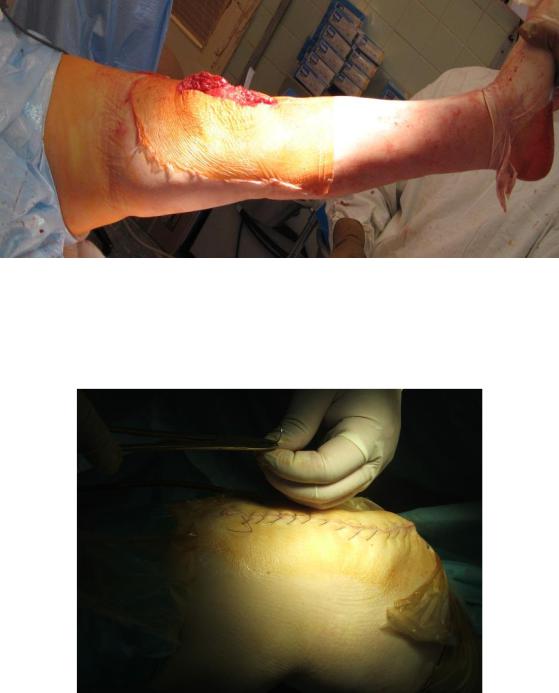
57
Рис. 19. Вид полного свободного разгибания конечности
Рис. 20. Ушивание послеоперационной раны
Послеоперационный протокол, включающий антибиотикопрофи-
лактику (цефалоспорины I или III поколения внутривенно за 30 мин до разреза, далее 2 раза в сутки в течение 2-3 дней) и профилактику
58
тромбоэмболических осложнений (низкомолекулярные гепарины за 12 ч до операции и далее 1 раз в сутки минимум 10 дней), был одинаков у всех пациентов. Дренаж удаляли на следующий день после операции, швы снимали на 12-14-е сутки.
3.2. Протокол послеоперационного лечения
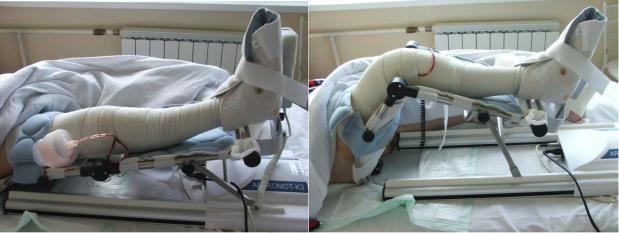
Пациенты обеих групп (I и II) использовали аппарат для СРМ-терапии в течение первых 7 дней после операции по методике D.P. Johnson и соавт.
(1992) [Johnson D.P., 1992]. В течение первых 3 дней пациенты пользовались аппаратом 6 ч в день, далее – 4 ч в день, в течение 4 дней. СРМ-режим был спроектирован так, что ограничивал раннее послеоперационное сгибание колена, когда рана более всего подвержена разрыву. Исходный объем движений составлял 0-40°, его увеличивали на 10° каждый день до 90° на 6-й
день.
Рис. 21. Вид пациента в послеоперационной палате
У пациентов I группы продолжали применение СРМ-терапии до
30 сут, ежедневно по 2-3 ч (после 10-12 сут амбулаторно) объем движений от
0 до 110°, в остальное время назначали активные движения в коленном суставе. Данный курс СРМ-терапии считали продленным (табл. 6).
59
Таблица 6 – Послеоперационный протокол продленной СМР-терапии у больных I группы
День |
|
Протокол |
|
|
|
||
0 |
СРМ после операции с анестезией и седацией, объем 0-40° |
||
|
|
|
|
1-й |
Объем 0-40°, |
СРМ использовались по 6 |
ч. Подъем |
|
выпрямленной ноги два периода по 1 ч |
|
|
|
|
|
|
2-й |
Объем 0-50°, |
СРМ использовались по 6 |
ч. Подъем |
|
выпрямленной ноги. Повязки снимали, осматривали раны, |
||
|
меняли повязки |
|
|
|
|
|
|
3-й |
Объем 0-60°, |
СРМ использовались по 6 |
ч. Подъем |
|
выпрямленной ноги. Разрешали мобилизовать сустав в |
||
|
экстензорной шине |
|
|
|
|
|
|
4-й |
Объем 0-70°, |
СРМ использовались по 4 |
ч. Подъем |
|
выпрямленной ноги |
|
|
|
|
|
|
5-й |
Объем 0-80°, |
СРМ использовались по 4 |
ч. Подъем |
|
выпрямленной ноги |
|
|
|
|
|
|
6-й |
Объем 0-90°, |
СРМ использовались по 4 |
ч. Подъем |
|
выпрямленной ноги |
|
|
|
|
||
7-й |
СРМ отменили во II группе пациентов. Назначили только |
||
|
активные сгибания в коленном суставе |
|
|
|
|
||
с 8-го |
В I группе пациентов СРМ-терапия применялась по 1 ч. 3 раза |
||
по 30-й |
в день, объем 0-110°. В остальное время назначали активные |
||
|
движения |
|
|
|
|
|
|
Во II группе применение аппарата заканчивали на 7-й день. Дважды в день аппарат снимали и выполняли упражнения на полное разгибание под контролем методиста ЛФК. Применение тяжести начинали на 3-й день, но полное активное сгибание не разрешали до 7-го дня – данный курс СРМ-
терапии считали коротким (табл. 7).
60
Таблица 7 – Послеоперационный протокол короткой СМР-терапии у больных II группы
День |
|
Протокол |
|
|
|
||
0 |
СРМ после операции с анестезией и седацией, объем 0-40° |
||
|
|
|
|
1-й |
Объем 0-40°, |
СРМ использовались по 6 |
ч. Подъем |
|
выпрямленной ноги два периода по 1 ч |
|
|
|
|
|
|
2-й |
Объем 0-50°, |
СРМ использовались по 6 |
ч. Подъем |
|
выпрямленной ноги. Повязки снимали, осматривали раны, |
||
|
меняли повязки |
|
|
|
|
|
|
3-й |
Объем 0-60°, |
СРМ использовались по 6 |
ч. Подъем |
|
выпрямленной ноги. Разрешали мобилизовать сустав в |
||
|
экстензорной шине |
|
|
|
|
|
|
4-й |
Объем 0-70°, |
СРМ использовались по 4 |
ч. Подъем |
|
выпрямленной ноги |
|
|
|
|
|
|
5-й |
Объем 0-80°, |
СРМ использовались по 4 |
ч. Подъем |
|
выпрямленной ноги |
|
|
|
|
|
|
6-й |
Объем 0-90°, |
СРМ использовались по 4 |
ч. Подъем |
|
выпрямленной ноги |
|
|
|
|
||
7-й |
СРМ отменили во II группе пациентов. Назначили только |
||
|
активные сгибания в коленном суставе |
|
|
|
|
|
|
Пациентам III (контрольной) группы проводили комплексное лечение по общепринятой методике лечебно-реабилитационных мероприятий с участием соответствующих специалистов. Суть методики приведена в приложении 4.
Отсутствие первичного заживления раны фиксировали тогда, когда имелось асептическое расхождение краев раны, если отделяемое из раны имело место после 5 сут послеоперационного периода или при высевании инфекции из раны. Объем движений документировали общепринятым угломером на 7, 10 и 14-е сутки. Всех пациентов осматривали на 6-й неделе,
в срок 3, 6, 12 и 18 мес. Выполняли осмотр, измеряли объем движений и проводили опросы, заполняли соответствующие протоколы и электронную базу данных.
