
Методичка 8 сем
.pdf
Доброкачественные заболевания вульвы, влагалища, шейки матки
ЗАДАЧА № 2
Пациентка обратилась с жалобами на зуд в области вульвы в течение последних 2 месяцев. При осмотре преддверия влагалища визуалируются единичные экзофитные образования небольших размеров, имеющие цвет слизистых. Жалобы появились после смены полового партнера.
Предварительный диагноз? Какие методы диагностики целесообразны для постановки диагноза?
ЗАДАЧА № 3
Больная 32 лет обратилась к гинекологу с жалобами на мажущие кровянистые выделения из половых путей после полового акта. Из анамнеза: о «псевдоэрозии» пациентке сказал доктор еще 3 года назад. К врачу после этого не обращалась. При осмотре с помощью зеркал обнаружено: шейка матки цилиндрической формы, вокруг наружного зева на передней и задней губе шейки матки имеется эктопия цилиндрического эпителия ярко-красного цвета с зернистой поверхностью, контактно кровоточащая. При двуручном влагалищном исследовании патологических изменений внутренних половых органов не обнаружено.
Каков диагноз? Что следует предпринять?
33

Рак шейки матки
РАК ШЕЙКИ МАТКИ
Цель занятия: изучить эпидемиологию, этиологию, патогенез рака шейки матки, классификацию, клиническую картину, диагностику, дифференциальную диагностику, лечение и профилактику рака шейки матки.
Студент должен знать: стадии распространения рака шейки матки, гистологические формы, пути метастазирования, международную классификацию по системе TNM, клинические формы, методы диагностики, клинику, дифференциальную диагностику, лечение, профилактику рака шейки матки.
Студент должен уметь: на основании данных анамнеза, объективного исследования, дополнительных методов обследования поставить диагноз, провести дифференциальный
диагноз, разработать тактику лечения больной.
Место проведения занятия: учебная комната, гинекологическое отделение.
Оснащение: мультимедийная презентация, клинические задачи, система для интерактивного опроса.
План организации занятия:
Продолжительность занятия — 225 мин.
Организационные вопросы, обоснование темы занятия Контроль исходного уровня знаний студентов (интерактивный опрос) Теоретическийразбортемы Работа в приемном отделении, гинекологическом отделении Итогизанятия,домашнеезадание
Терминология. Эпидемиология
Рак шейки матки (РШМ) — злокачественная опухоль, развивающаяся из эпителия шейки матки. На долю РШМ приходится от 12 до 20% всех злокачественных новообразований женской половой сферы. Статистические показатели свидетельствуют о неуклонном росте РШМ. В структуре смертности от всех опухолей среди женщин РШМ занимает 4 место, в структуре онкологических заболеваний репродуктивной системы находится на 3 месте. Наиболее часто РШМ выявляют в старшей возрастной группе с пиком заболеваемости в 40 лет, однако отмечается неблагоприятная тенденция роста заболеваемости РШМ среди молодых женщин в возрасте 15–24 лет в 4 раза; в возрасте 25–34 года в 2,5 раза. У значительной части пациентокРШМ обнаруживают уже на поздних стадиях заболевания (III– IV), когда эффективность современных методов лечения резко снижается. У 70–80% больных инвазивным РШМ диагностируют плоскоклеточный рак, у 10–20% — аденокарциному.
Факторы риска РШМ: раннее начало половой жизни; ранние первые роды; частая смена половых партнёров; инфекции, передаваемые половым путем; длительное использование КОК; курение.
Этиология
В 80-х гг. XX в. стали появляться сообщения о связи РШМ и инфицирования ВПЧ. Ранее считалось, что в этиологии злокачественного поражения шейки матки первую роль играет вирус простого герпеса. Но в 2008 г. Нобелевский комитет присудил премию по медицине Харальду цур Хаузену из Германского центра исследования рака в Гейдельберге за открытие вирусов папилломы человека, вызывающих рак шейки матки.
Для цервикальных неоплазий характерно присутствие 16, 18, 45, 56 серотипов ВПЧ, в несколько меньшей степени — 31, 33, 35.
34
Рак шейки матки
Международная гистологическая классификация (ВОЗ, 4-е издание, 2014)
Опухоли из плоского эпителия:
Плоcоклеточные интраэпителиальные поражения (цервикальная интраэпителиальная неопразия — CIN/поражение плоского эпителия — SIL):
легкая дисплазия (CIN I/ поражение плоского эпителия легкой степени — LSIL)
умеренная дисплазия (CIN II/поражение плоского эпителия тяжелой степени —
HSIL)
тяжелая дисплазия (CIN III/HSIL)
рак in situ (CIN III/HSIL).
Плоскоклеточный рак с началом инвазии (микроинвазивный)
Плоскоклеточный рак
ороговевающий
неороговевающий
базалоидный
веррукозный
кондиломатозный
папиллярный
лимфоэпителиальный
плоскоклеточно-переходноклеточный
Опухоли из железистого эпителия:
Аденокарцинома in situ;
Аденокарцинома с началом инвазии;
Аденокарцинома:
муцинозная:
эндоцервикального типа
кишечного типа
перстневидноклеточная
аденокарцинома с минимальными изменениями
виллогландулярная
эндометриоидная
светлоклеточная
серозная
мезонефральная
Другие эпителиальные опухоли:
железисто-плоскоклеточный рак
стекловидноклеточный рак
аденокистозный рак
аденобазальный рак Нейроэндокринные опухоли:
карциноид
атипичный карциноид
мелкоклеточный рак
крупноклеточный нейроэндокринный рак Недифференцированный рак
Выделяют три степени дифференцировки РШМ:
G1 — высокодифференцированный
G2 — умеренно дифференцированный
G3 — низкодифференцированный или недифференцированный Gх — невозможно определить степень дифференцировки
В метастазировании рака шейки матки преобладает лимфогенный путь, реже бывает
35
Рак шейки матки
гематогенное метастазирование. Это во многом определяет принципы оказания хирургической помощи и способы лучевой терапии. Стадия РШМ устанавливается в соответствии с классификацией FIGO (2009), на основании: клинической картины заболевания, гинекологического исследования, цитологического исследования шейки матки, расширенной кольпоскопии, выскабливания слизистой оболочки цервикального канала, гистероскопии с биопсией эндометрия или выскабливания слизистой оболочки матки, цистоскопии с биопсией, ректороманоскопии с биопсией, урографии, рентгенологического исследования органов грудной клетки и костей скелета. Верификация диагноза — гистологическое исследование биоптата шейки матки, полученного путем эксцизии или конизации шейки матки.Особенность РШМ— стадия заболеванияустанавливаетсядо начала лечения. Клиническая стадия не изменяется вне зависимости от полученных позже результатов диагностического поиска. Морфологические находки у больных, подвергнутых хирургическому лечению, также не изменяют клиническую стадию, а отмечаются отдельно.
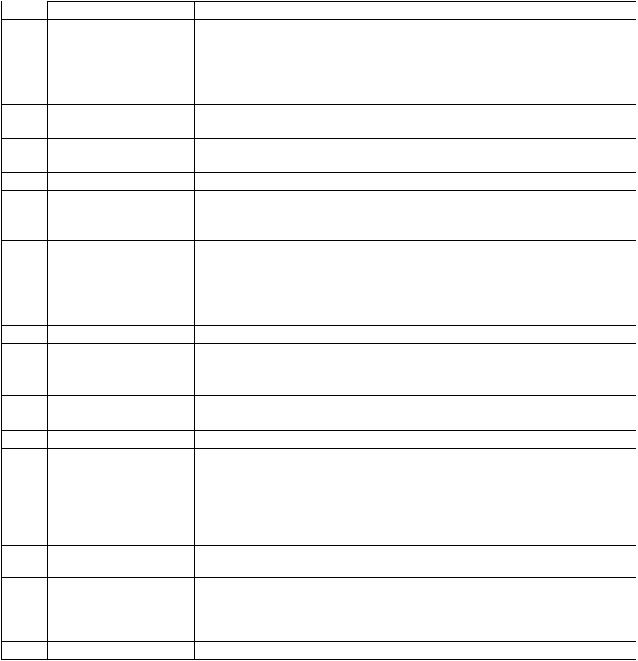
Классификация РШМ по стадиям (FIGO, 2009) и распространенности опухолевого процесса (TNM, 2010)
TNM |
FIGO |
Описание |
TX |
Недостаточно данных |
|
|
для оценки первичной |
|
|
опухоли |
|
T0 |
Первичная опухоль не |
|
|
определяется |
|
Tis * |
|
Рак in situ, преинвазивный рак (эти случаи не входят в статистику |
|
|
заболеваемости раком шейки матки) |
T1 |
Стадия I** |
Опухоль ограничена шейкой матки (распространение на тело матки не |
|
|
учитывается) |
T1a |
IА |
Диагноз ставится только при гистологическом исследовании |
T1a1 |
IА1 |
Глубина инвазии не более 3 мм (микроинвазивный рак). |
|
|
Горизонтальное распространение не должно превышать 7 мм, в |
|
|
противном случае опухоль следует относить к стадии IВ |
T1a2 |
IА2 |
Глубина инвазии более 3 мм, но не более 5 мм (измеряется от базальной |
|
|
мембраны поверхностного или железистого эпителия). Горизонтальное |
|
|
распространение не должно превышать 7 мм, в противном случае опухоль |
|
|
следует относить к стадии IВ |
T1b |
IВ |
Глубина инвазии более 5 мм |
T1b1 |
IВ1 |
Размеры опухоли не более 4 см |
T1b2 |
IВ2 |
Размеры опухоли более 4 см |
T2 |
Стадия II*** |
Опухоль, распространившаяся за пределы шейки матки, без перехода на |
|
|
стенки таза и поражения нижней трети влагалища |
T2a |
IIА |
Без вовлечения параметрия |
T2a1 |
IIА1 |
Размеры опухоли не более 4 см |
T2a2 |
IIА2 |
Размеры опухоли более 4 см |
T2b |
IIВ |
С вовлечением параметрия |
T3 |
Стадия III**** |
Опухоль, вовлекающая стенки таза (при ректальном исследовании |
|
|
отсутствует пространство между опухолью и стенкой таза) или нижнюю |
|
|
треть влагалища, а также все случаи рака шейки матки с гидронефрозом и |
|
|
нефункционирующей почкой |
T3a |
IIIА |
Вовлечение нижней трети влагалища |
T3b |
IIIВ |
Распространение на стенку таза или гидронефроз и нефункционирующая |
|
|
почка |
|
Стадия IV |
Опухоль, распространившаяся за пределы таза или прорастающая |
|
|
слизистую мочевого пузыря или прямой кишки (буллезный отек не |
|
|
позволяет отнести опухоль к стадии IV) |
T4 |
IVА***** |
Прорастание мочевого пузыря или прямой кишки |
M1 |
IVВ |
Отдаленные метастазы |
36

|
Рак шейки матки |
|
Состояние регионарных |
|
Отдаленные метастазы |
лимфатических узлов (N) |
|
(M) |
NX |
Недостаточно данных для оценки |
M0 |
|
|
Отдаленные метастазы |
|
|
отсутствуют |
N0 |
Признаков поражения регионарных |
M1****** |
|
лимфатических узлов нет |
Имеются отдаленные |
|
|
метастазы |
N1 |
Метастазы в регионарных лимфатических узлах |
|
*В классификации FIGO стадию 0 (Tis) не применяют.
**Стадии IА1 и IА2 диагностируют на основании результатов гистологического исследования операционных препаратов преимущественно после конизации шейки матки. При конизации должна быть удалена вся измененная влагалищная часть шейки матки. Если опухоль определяется макроскопически, то следует относить ее к стадии T1b. Глубина инвазии определяется от базальной мембраны, независимо от того, исходит опухоль из поверхностного эпителия или из железистого. Выявление опухолевых эмболов в сосудах не меняет стадию, но должно быть отражено в заключении гистологического исследования, поскольку может повлиять на тактику лечения. Распространение на тело матки не учитывается, поскольку переход опухоли на тело матки до операции выявить очень трудно.
***При вовлечении параметрия стадия III диагностируется тогда, когда инфильтрат в параметрии имеет узловую форму и доходит до стенки таза. В остальных случаях диагностируется стадия IIb. Следует подчеркнуть, что при гинекологическом исследовании судить о природе инфильтрата (воспалительный или опухолевый) невозможно.
****При гидронефрозе и нефункционирующей почке, обусловленных сдавлением мочеточника опухолью, диагностируют стадию III.
*****Инвазиявслизистуюоболочкумочевогопузыряилипрямойкишкидолжнабыть подтвержденарезультатами биопсии.
******Включая метастазы в паховых, поясничных лимфатических узлах, а также метастазы на брюшине, за исключением серозных оболочек органов малого таза. Исключены метастазы во влагалище, серозные оболочки малого таза и придатки.
Клиническая картина
ДляРШМнараннихстадияххарактернобессимптомноетечение,однакооднимиизпервых клинических проявлений могут быть обильные водянистые бели и «контактные» кровяные выделения из половых путей. При значительном местно-регионарном распространении опухоли пациентки жалуются на боли, дизурию и затруднения при дефекации. При присоединении бактериальной инфекции, распада первичной опухоли выделения приобретают зловонный запах. В запущенных случаях образуются ректо-вагинальные и мочепузырно-вагинальные свищи, могут пальпироваться метастатически измененные паховые и надключичные лимфатические узлы, возможно появление отека одной из нижних конечностей.
Диагностика
Физикальное, в том числе гинекологическое (ректо-вагинальное!) исследование: осмотр с помощью зеркал — наличие на шейке матки экзофитных разрастаний, изменений цвета, размера, структуры шейки матки, характер выделений
Цитологическое исследование соскоба с экто- и эндоцервикса
Расширенная кольпоскопия
Биопсия ткани шейки матки, при необходимости — эксцизия и/или конизация с гистологическим исследованием удаленной ткани, выскабливание цервикального канала
УЗИ органов брюшной полости, малого таза и забрюшинного пространства
Клинический и биохимический анализы крови, общий анализ мочи, коагулограмма, ЭКГ
Рентгенография органов грудной клетки
Определение уровня SCC (при плоскоклеточном раке) в сыворотке крови
Цистоскопия с биопсией
Ректороманоскопия с биопсией
Экскреторная урогра́фия
Сцинтиграфия костей
37
Рак шейки матки
Оптимальный объем обследования при подозрении на распространенный онкологический процесс:
МРТ органов малого таза (точность определения глубины инвазии с помощью МРТ составляет 71–97%);
КТ малого таза и забрюшинного пространства;
позитронно-эмиссионная томография (ПЭТ).
Лечение
Выбор метода лечения РШМ зависит от размера опухоли и степени ее распространения, возраста больной и наличия у нее сопутствующих заболеваний.
Существуют следующие методы лечения:
1.Хирургическое лечение.
2.Комбинированное лечение:
хирургическое лечение с последующей дистанционной лучевой терапией;
предоперационная лучевая терапия по ускоренной методике;
предоперационная лучевая терапия дробно-протяженным методом.
3.Лучевая терапия: сочетанная (дистанционная и внутриполостная) лучевая терапия по радикальной программе.
У больных репродуктивного возраста адекватным минимальным хирургическим вмешательством при наличии микроинвазивной карциномыявляется конизация шейки матки.
Лечение РШМ IA1 стадии (инвазия ≤ 3 мм и ≤7 мм в горизонтальном распространении)
Адекватным объёмом выступает конизация шейки матки с последующим выскабливанием оставшейся части цервикального канала и (по показаниям) стенок полости матки. При этом важно убедиться в отсутствии опухоли в краях резекции и соскобе из оставшейся части цервикального канала при получении гистологического заключения. У больных старшей возрастной группы возможно выполнение простой гистерэктомии. Если при глубине инвазии опухоли в строму до 3 мм обнаруживают раковые эмболы в кровеносных или лимфатических сосудах, возрастает риск метастатического поражения регионарных лимфатических узлов. В этом случае больной следует выполнить модифицированную расширенную экстирпацию матки.
Лечение РШМ IA2 стадии (инвазия > 3 мм и ≤ 5 мм и ≤7 мм в горизонтальном распространении)
Показана модифицированная расширенная экстирпации матки. При противопоказаниях к хирургическому лечению — лучевая терапия. При необходимости сохранить детородную функциюубольнойРШМIA2стадии возможновыполнить широкуюконизациюшейки матки
сэкстраперитонеальной или лапароскопической тазовой лимфаденэктомией либо расширенную трахелэктомию (от греческого «trachelos» — шея + ἐκτομή — эктомия, удаление) — органосберегающий хирургический метод лечения, который подразумевает удаление шейки матки и верхней трети влагалища при сохранении тела матки; при такой операции стенки влагалища подшиваются к матке на уровне внутреннего зева).
Лечение РШМ IB1 и IIА1 стадий (опухоль < 4 см)
Показана расширенная экстирпация матки по Вертгейму (удаление матки с придатками, верхней третью влагалища, околоматочной клетчаткой и регионарными лимфатическими узлами) или лучевая/химиолучевая терапия по радикальной программе.
Единого мнения о тактике лечения больных IB2 и IIА2 (опухоль > 4 см) стадий РШМ нет. Возможны несколько вариантов лечения:
Расширенная экстирпация матки по Вертгейму. При наличии метастазов в тазовых лимфатических узлах обязательно выполняется поясничная лимфодиссекция.
Химиолучевое лечение по радикальной программе: сочетанная лучевая терапия + еженедельное введение цисплатина на протяжении лучевой терапии.
Неоадъювантная химиотерапия на основе препаратов платины с последующей расширенной экстирпацией матки.
При IIВ–IVA стадии стандартом является химиолучевое лечение.
38

Рак шейки матки
Наблюдение и профилактика рецидивов
Гинекологический осмотр и взятие мазков на цитологическое исследование, УЗИ брюшной полости, малого таза и забрюшинного пространства, определение уровня SCC (при плоскоклеточном раке) каждые 3 мес в течение первых 2 лет, каждые6 мес в течение 3–4 года, затем ежегодно.
Рентгенография органов грудной клетки ежегодно.
КТ/МРТ по показаниям.
Прогноз
Прогноз напрямую зависит от того, насколько своевременно была проведена диагностика, правильно определена стадия заболевания и назначено адекватное лечение. Пятилетняя выживаемость при 1-й стадии — 78,1%, 2-й стадии — 57%, 3-й стадии — 31%, а при 4-й стадии — всего лишь 7,8%. Средний показатель пятилетней выживаемости по всем стадиям составляет около 55%.
Профилактика
Первичная профилактика: вакцинация против онкогенных штаммов ВПЧ бивалентнойили квадривалентной вакциной.
Вторичная профилактика: выявление и лечение предраковых заболеваний шейки матки.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1)На какой возраст приходится пик заболеваемости РШМ?
2)Каковы факторы риска РШМ?
3)Какие различают варианты рака шейки матки по морфологическому строению?
4)Какие различают формы рака шейки матки по направление опухолевого роста?
5)Каковы основные клинические симптомы рака шейки матки на ранних стадиях?
6)Каковы клинические проявления РШМ на поздних стадиях?
7)Какие основные диагностические обследования у больных с подозрением на РШМ?
8)Что такое кольпоскопическое исследование?
9)Каковы возможности цитологического исследования?
10)Какие виды цитологического исследования применяют для диагностики РШМ?
11)С какой целью проводят биопсию шейки матки?
12)Какие лимфатические узлы являются регионарными для РШМ?
13)Пути метастазирования РШМ?
14)Какие существуют варианты лечения РШМ?
15)Что такое комбинированный метод лечения РШМ?
16)С какой стадии заболевания показано проведение только СЛТ?
17)В чем заключается профилактика рака шейки матки?
18)Как часто должны наблюдаться больные РШМ в течение первого года после проведенного специального лечения?
ТЕСТОВЫЕ ЗАДАНИЯ
Выберите один или несколько правильных ответов
1) РОСТ ЗАБОЛЕВАЕМОСТИ РШМ ОБУСЛОВЛЕН
1.снижением медико-санитарного просвещения населения
2.отсутствием полноценного скрининга
3.увеличением у женщины числа беспорядочных половых контактов
4.инфицированностью женщины высокоонкогенными типами ВПЧ
39

Рак шейки матки
2) ВЕДУЩУЮ РОЛЬ В КАНЦЕРОГЕНЕЗЕ ШЕЙКИ МАТКИ ОТВОДЯТ
1.гормональному дисбалансу
2.травмам шейки матки
3.папилломавирусной инфекции
4.хламидийной инфекции
3)К ПРЕДРАКУ ШЕЙКИ МАТКИ ОТНОСЯТ 1. полип цервикального канала 2. истинная эрозия 3. дисплазия 4. эктропион 5. эндометриоз
4)ФАКТОРАМИ РИСКА РШМ ЯВЛЯЮТСЯ 1. ИППП 2. травмы шейки матки 3. курение
4. длительный прием КОК
5)ДЛЯ РАННИХ СТАДИЙ РАКА ШЕЙКИ МАТКИ ХАРАКТЕРНО
1)бессимптомное течение длительное время
2)наличие контактных кровотечений
3)метастазирование в сальник
4)поражение соседних органов
6)СТАНДАРТНЫМ ХИРУРГИЧЕСКИМ ЛЕЧЕНИЕМ РАКА ШЕЙКИ МАТКИ I СТАДИИ ЯВЛЯЕТСЯ
1)экстирпация матки с придатками
2)удаление матки с придатками и верхней третью влагалища
3)операция Вертгейма
4)конусовидная ампутация шейки матки
7)РАСПРОСТРАНЕННОСТЬ ОНКОПРОЦЕССА В ЛИМФАТИЧЕСКИХ УЗЛАХ ОПРЕДЕЛЯЕТ КЛАССИФИКАЦИЯ 1. ВОЗ
2. FIGO
3. TNM
4. морфологическая
8)ПРИ МИКРОИНВАЗИВНОМ РШМ ГЛУБИНА ИНВАЗИИ НЕ БОЛЕЕ
1.7 мм
2.5 мм
3.3 мм
4.2 мм
9)КАКОЙ МЕТОД ЛЕЧЕНИЯ ПОКАЗАН БОЛЬНОЙ С РШМ III СТАДИИ 1. хирургический 2. хирургический и гормональный
3. сочетанное лучевое
4. химиолучевой
10)ОПЕРАЦИЯ ВЕРТГЕЙМА — ЭТО
1.удаление матки с придатками, верхней третью влагалища, околоматочной клетчаткой и регионарными лимфатическими узлами
2.экстирпация матки с придатками
3.удаление матки с придатками и верхней третью влагалища
40

Рак шейки матки
ЗАДАЧА № 1
Больная, 45 лет обратилась в женскую консультацию с жалобами на контактные кровяные выделения из половых путей. Из анамнеза: 2 родов, 3 искусственных аборта без осложнений. Гинекологические заболевания – CIN II-III, лечилась самостоятельно: спринцеванием и мазевыми тампонами, последние 5 лет к врачу не обращалась. При осмотре шейки матки с помощью зеркал: шейка матки гипертрофирована, на передней губе имеется мелкобугристая опухоль в виде «цветной капусты» размером 1,5-2 см, кровоточащая при дотрагивании инструментом. При влагалищном исследовании: шейка матки плотная, тракции за шейку матки безболезненные, в подвижности ограничена. Тело матки нормальных размеров, подвижное, безболезненное. Придатки с обеих сторон не определяются, область их безболезненна, параметрии свободны.
Предварительный диагноз? Какое необходимо дополнительное обследование?
ЗАДАЧА № 2
Больная 42 лет, предъявляет жалобы на ациклические кровянистые выделения из половых путей. Гинекологический осмотр: наружные половые органы развиты правильно. В зеркалах: шейка матки цилиндрической формы, деформирована опухолью в виде «цветной капусты» до 3 см в диаметре, кровоточащая при дотрагивании инструментом. При влагалищном исследовании: шейка матки плотная, тракции за шейку матки безболезненные. Тело матки нормальных размеров, подвижное, безболезненное. Придатки с обеих сторон не определяются, область их безболезненна, параметрии свободны.
Предварительный диагноз? Какие методы диагностики нужно применить для постановки диагноза? Какой метод лечения нужно применить при стадии IIA1?
ЗАДАЧА №3
Больная 35 лет. Половая жизнь с 16 лет. Жалоб не предъявляет. При очередном гинекологическом обследовании взят соскоб с шейки матки для цитологического исследования, по результатам которого обнаружен РШМ. Проведено дообследование: глубина инвазии опухоли не более 3 мм протяженностью до 4 мм, признаков диссеминации процесса нет.
Диагноз? Какова лечебная тактика?
41

Гиперпластические процессы эндометрия
ГИПЕРПЛАСТИЧЕСКИЕ ПРОЦЕССЫ ЭНДОМЕТРИЯ
Цель занятия: изучить этиологию, патогенез и клинику гиперпластических процессов эндометрия (ГПЭ), методы диагностики, лечения.
Студент должен знать: понятие «гиперпластическиепроцессыэндометрия»; классификацию ВОЗ по формам гиперпластических процессов; этиологию и патогенез ГПЭ; клинику, методы диагностики ГПЭ; группы риска по развитию ГПЭ; методы лечения больных с гиперплазией эндометрия (ГЭ) в зависимости от типа ГЭ, возрастного периода женщины и сопутствующих заболеваний.
Студент должен уметь: на основании жалоб, особенностей клинической картины и данных гистологического исследования составить план лечения в зависимости от типа гиперплазии, возрастного периода женщины и сопутствующих заболеваний.
Место проведения занятия: учебная комната, гинекологическое отделение.
Оснащение: мультимедийная презентация, клинические задачи, система для интерактивного опроса.
План организации занятия:
Продолжительность занятия – 135 мин.
Организационные вопросы, обоснование темы занятия |
10 мин. |
Контроль исходного уровня знаний студентов (интерактивный опрос) |
20мин. |
Теоретическийразбортемы |
50мин. |
Работа в приемном отделении, гинекологическом отделении |
45 мин. |
Итогизанятия,домашнеезадание |
10 мин. |
Терминология
Гиперплазия эндометрия — это одна из форм патологических пролиферативных изменений эндометрия с преимущественной пролиферацией железистого компонента по сравнению со стромальным.
Этиология
Эндометрий является органом-мишенью для половых гормонов из-за присутствия в нем специфических рецепторов. Сбалансированное гормональное воздействие через цитоплазматические и ядерные рецепторы обеспечивает физиологические циклические превращения слизистой оболочки матки. Нарушение гормонального статуса женщины может приводить к изменению роста и дифференцировки клеточных элементов эндометрия и повлечь за собой развитие гиперпластических процессов. ГПЭ развиваются, как правило, на фоне абсолютной или относительной гиперэстрогении и значительно реже — при ненарушенных гормональных соотношениях.
Квозникновению ГПЭ у женщин различного возраста приводят:
раннее менархе (до 12 лет) и поздняя менопауза (после 50 лет);
избыточная масса тела и ожирение;
сахарный диабет;
хроническая ановуляция и бесплодие;
гиперпластические процессы в яичниках (стромальная гиперплазия, фолликулярная киста с гиперплазией тека- и/или гранулезных клеток);
эстрогенпродуцирующие опухоли яичников (гранулезоклеточные, текаклеточные и др.);
нарушения тканевой рецепции, метаболизма половых гормонов;
адъювантная терапия рака молочной железы тамоксифеном;
заболевания гепатобилиарной системы и пищеварительного тракта, иммунной системы и щитовидной железы.
Патогенез
Предполагают, что действие факторов риска может реализовываться путем различных
42
