
Практические навыки в нефрологии
.pdf
около 30 , открыт книзу), незавершенного поворота или полного разворота почки вдоль продольной оси с латеральным отхождением мочеточника.
Различают дистопии:
Грудную – почка находится выше нормального расположения, в
грудной полости;
Поясничную - расположены ниже нормы, но нижний полюс почки не достигает гребня подвздошной кости (Рис. 12);
Подвздошную - нижний полюс заходит за гребень, но расположен выше входа в малый таз;
Тазовую - нижний полюс или вся почка находятся в полости малого
таза.
Рис. 12. Ротация и поясничная дистопия правой почки.
При экскреторной урографии также хорошо выявляются другие аномалии почек: аномалии формы, положения, количества, размеров (Рис.
13, Рис. 14).
61
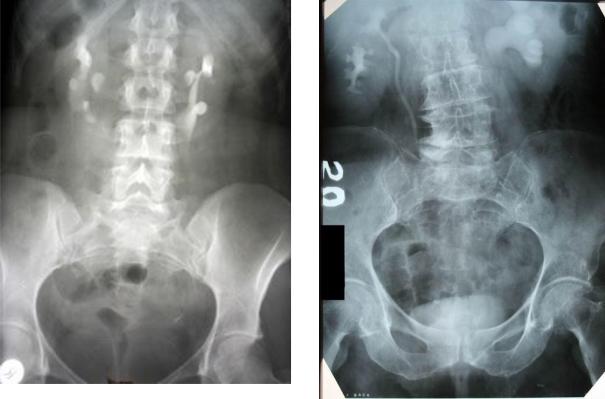
Рис. 13. Подковообразная почка. |
Рис. 14. Удвоение правой почки и |
||
|
верхней |
трети |
мочеточника, |
левосторонний гидронефроз.
Врожденные аномалии почек:
1.Аномалии количества:
-агинезия (аплазия) – односторонняя или двусторонняя;
-удвоение – одностороннее или двустороннее, полной и неполное (в
зависимости от количества мочеточников, впадающих в мочевой пузырь);
2.Аномалии расположения:
-гомолатеральные (грудная, поясничная, подвздошная, тазовая);
-гетеролатеральные (L-образная, S-образная почка);
3.Аномалии формы:
-подковообразная почка;
-L-образная почка;
-S-образная почка;
62
- галетообразная почка.
Оценивая результаты экскреторной урографии, следует помнить, что даже при умеренном снижении функции почек контрастное вещество выделяется плохо, что может существенно отразиться на качестве получаемых рентгеновских снимков и результатах исследования в целом. В
этих случаях показана инфузионная урография.
Инфузионная урография
Метод заключается в капельном внутривенном введении в течение 10– 15 мин рентгеноконтрастного вещества в дозах, превышающих таковые при обычной экскреторной урографии в 2–3 и более раз (контрастное вещество вводится из расчета 1 мл на 1 кг массы тела пациента). В результате удается получить более качественное изображение почек и мочеточников даже у больных со сниженной функцией почек. Следует подчеркнуть, что несмотря на увеличение дозы вводимого препарата, инфузионная урография не более опасна, чем экскреторная урография, поскольку рентгеноконтрастное вещество вводится достаточно медленно, что позволяет при появлении первых признаков побочных реакций прекратить его дальнейшее введение
[4].
Противопоказаниями к проведению экскреторной и инфузионной урографии являются:
1.повышенная чувствительность к йоду;
2.выраженная почечная недостаточность;
3.шок, коллапс;
4.тяжелые заболевания печени с нарушением ее функции;
5.гипертиреоз;
6.тяжелое течение артериальной гипертензии.
Радиоизотопная ренография
Радиоизотопная ренография — это достаточно простой и безопасный метод исследования функции почек. При необходимости он может быть с
63

успехом использован у тяжелых больных и даже у детей и беременных,
поскольку лучевая нагрузка на пациента в 50–100 раз меньше, чем при экскреторной урографии, а длительность исследования не превышает 20 мин
[4].
Для проведения радиоизотопной ренографии используют гиппуран меченный 131I, 80% которого при внутривенном введении секретируется в
проксимальных отделах канальцев и 20% выводится путем фильтрации.
Специальные датчики, регистрирующие уровень излучения,
устанавливают над областью сердца, левой и правой почек. «Сердечный» датчик регистрирует кривую концентрации 131I в крови, отражающую скорость очищения крови от радиоактивного вещества и характеризующую,
таким образом, суммарную секреторную функцию обеих почек. По этой кривой определяют время полувыведения радиоактивного вещества (T1/2), в
норме около 7 мин. Увеличение этого времени свидетельствует об ухудшении суммарной выделительной функции обеих почек.
64
Рис. 3. Радиоизотопная ренограмма.
1 — сосудистый сегмент ренограммы; 2 — секреторный сегмент; 3 —
экскреторный сегмент
Датчики, устанавливаемые над областью почек, регистрируют кривые концентрации 131I раздельно над правой и левой почками (ренограммы) (рис. 3). Каждая ренограмма состоит из нескольких отрезков (сегментов):
1.Сосудистый сегмент ренограммы, отражающий поступление изотопа в почечную артерию и кровенаполнение почки, представлен быстрым подъемом кривой радиоактивности, продолжительность которого в норме не превышает 20–60 с.
2.Секреторный сегмент ренограммы, отражает процесс накопления 131I-
гиппурана в канальцевом аппарате и его секрецию в проксимальных отделах канальцев почки. Максимум кривой ренограммы (max) соответствует моменту равновесия между процессами накопления 131I-гиппурана и его секрецией. В норме продолжительность секреторного сегмента составляет 3–
5 мин.
3. Экскреторный сегмент ренограммы представляет собой вначале крутое, а
затем более пологое снижение кривой, отражающее выведение изотопа из почки.
Анализ результатов радиоизотопной ренограммы включает:
1.Сравнение характера и формы кривой, зарегистрированной над областью левой и правой почек. В норме обе ренограммы почти симметричны и по форме соответствуют кривым, изображенным на рис. 3.
2.Определение времени полувыведения 131I-гиппурана (T1/2), времени, за которое уровень радиоактивности снижается в 2 раза по отношению к максимальному его значению. Время T1/2 включает сосудистый, секреторный и часть экскреторного сегмента и в норме не превышает 8–12 мин.
65
3. Определение продолжительности сосудистого сегмента (в норме 20 – 60
с).
4. Определение продолжительности секреторного сегмента (в норме не больше 3–5 мин).
В клинической практике данные, полученные с помощью радиоизотопной ренограммы, дают возможность количественно оценить,
главным образом, два признака патологического процесса в почках: 1)
нарушение выделительной функции правой и/или левой почки и 2)
симметричность или асимметричность снижения выделительной функции обеих почек.
Характер изменений ренограмм следует учитывать при дифференциальной диагностике пиелонефрита и гломерулонефрита: для первого характерна выраженная асимметрия выделительной функции, тогда как для гломерулонефрита — симметричность поражения почек.
Наконец, количественные показатели радиоизотопной ренограммы могут быть использованы для объективной оценки эффективности лечения.
Улучшение функции почек под влиянием адекватной терапии обычно сопровождается отчетливым уменьшением продолжительности периода полувыведения 131I-гиппурана (Т1/2).
В настоящее время данная методика широко применяется при обследовании доноров почки, для выявления латентного одностороннего снижения функции почек и для выбора почки для забора (у донора забирается менее функциональная почка).
5. Пункционная биопсия почек
Пункционная биопсия почек с последующим гистоморфологическим исследованием пунктата с помощью оптической, электронной и иммунофлуоресцентной микроскопии получила в последние годы широкое
66
распространение в связи уникальной информативностью, превышающей все остальные методы исследования.
Метод пункционной биопсии почек позволяет не только уточнить клинический диагноз, но и установить морфологическую основу заболевания. Это особенно важно в диагностике различных морфологических типов гломерулонефрита, что позволяет назначить адекватную иммуносупрессивную терапию, эффективность которой прежде всего определяется морфологическим типом гломерулонефрита.
Кроме того, пункционная биопсия почек нередко является единственным достоверным и объективным методом, верифицирующим наличие диффузных заболеваний соединительной ткани (коллагенозов),
системных васкулитов, интерстициального нефрита и др.
Ориентировочные показания к биопсии почки:
1.Нефротический синдром;
2.Синдром быстропрогрессирующего нефрита;
3.Протеинурия более 1г/сут (при отсутствии СД II типа с поражением почек);
4.Стойкая и рецидивирующая гломерулярная гематурия;
5.Мочевой синдром неясного происхождения;
6.Канальцевая дисфункция неясного происхождения;
7.Выбор тактики лечения (например, применение иммунодепрессантов в зависимости от формы гломерулонефрита);
8.ОПН неясного происхождения;
9.ОПН с предшествовавшей протеинурией и/или гломерулярной гематурией;
10.ОПН с анурией, продолжающейся более 3 нед;
11.Острое прекращение и быстрое снижение функции почечного трансплантата, нарастание протеинурии и гипертензии.
Абсолютные противопоказания к биопсии почки:
67
1.единственная функционирующая почка;
2.нарушения системы гемокоагуляции;
3.хроническая сердечная недостаточность III-IV ФК (NYHA);
4.тромбоз почечных вен;
5.гидро- и пионефроз;
6.множественные кисты почек;
7.аневризмы и/или гемодинамически значемый стеноз почечных артерий.
Относительно противопоказано проведение пункционной биопсии
при тяжелой рефрактерной к лечению артериальной гипертензии с уровнем АД выше 210/110 мм рт. ст., при выраженной почечной недостаточности и застойной недостаточности кровообращения, при нефролитиазе.
Чрескожная пункционная биопсия почки осуществляется в положении пациента на животе. Всю процедуру лучше осуществлять под контролем ультразвукового исследования, позволяющего определить положение почки и локализацию пункционной иглы.
После обработки кожи антисептиком и местной анестезии подкожной клетчатки скальпелем делается небольшой разрез кожи и подкожной клетчатки длиной 5 мм, через который в почку вводят специальную биопсийную иглу, которой берут пунктат почечной ткани. При правильном проведении пункционной биопсии в пунктате содержится не менее 5-7
почечных клубочков. Из пунктата почечной ткани готовят соответствующие микропрепараты для гистоморфологического исследования [3].
Среди осложнений пункционной биопсии почек чаще других отмечают гематурию, образование околопочечной гематомы, коллапс, инфицирование,
пневмоторакс и другие.
68
6. Нефротический синдром. Нефротический криз.
Неотложная помощь
Нефротический синдром (НС) – симптомокомплекс,
сопровождающийся массивной протеинурией, гипоальбуминемией, отеками и гиперлипидемией [1].
Обязательные признаки НС включают:
относительно длительную выраженную (массивную) протеинурию 3
г/сутки;
выраженную гипоальбуминемию;
массивные отеки, нередко достигающие степени анасарки.
Кдополнительным признакам относится нарушение обмена липопротеидов, фосфорно-кальциевого обмена, коагуляционные нарушения.
Таблица 2. Этиология нефротического синдрома:
Группа причин |
Причина |
|
|
Первичные формы |
Мембранозная нефропатия (первичная и вторичная, |
гломерулонефрита |
например, паранеопластическая); |
|
Нефрит минимальных изменений; |
|
Фокально-сегментарный гломерулосклероз; |
|
Мезангиокапиллярный гломерулонефрит; |
|
Мезангиопролиферативный гломерулонефрит. |
|
|
Системные |
Системная красная волчанка; |
заболевания |
ANCA-ассоциированные системные васкулиты; |
|
Пурпура Шенлейн-Геноха |
|
|
Обменные |
Сахарный диабет 1-го и 2-го типов; |
заболевания |
Амилоидоз |
|
|
Другие |
Лекарства (D-пеницилламин, антибиотики); |
|
Инфекции (HBV-, HCV-, ВИЧ, туберкулез) |
|
|
69

Патогенез развития отеков при гиповолемическом варианте НС
представлен на схеме:
утрата селективности базальной мембраны клубочков почек
потеря альбумина с мочой
снижение сывороточной концентрации альбуминов и онкотического давления плазмы
миграция жидкой части крови в межклеточное пространство
гиповолемия |
отеки |
При гиперволемическом варианте, помимо снижения онкотического
давления плазмы крови, на первое место, как причина отеков, выходит
первичная задержка NaCl почками [5].
По степени тяжести НС различают следующие формы [3]:
легкая (альбумины сыворотки крови 25-30 г/л);
умеренная (20-25 г/л);
тяжелая ( 20 г/л).
70
