
пвм
.pdfПритупле- |
Тихий |
Короткий |
Высокий |
|
Уплотнение легочной |
ный легоч- |
|
|
|
|
ткани (уменьшение |
ный |
|
|
|
|
воздушности и сниже- |
Тупой |
Тихий |
Короткий |
Высокий |
|
ние ее эластичности) |
Притуп- |
Тихий |
Короткий |
Высокий |
С тимпани- |
Уменьшение воздуш- |
леный |
|
|
|
ческим от- |
ности легочной ткани, |
тимпа- |
|
|
|
тенком |
обусловленное воспа- |
нит |
|
|
|
|
лительной инфильт- |
|
|
|
|
|
рацией |
Тимпани- |
Громкий |
Продолжи- |
Средней |
С тимпани- |
Участок повышенной |
ческий |
|
тельный |
высоты |
ческим от- |
воздушности, ограни- |
|
|
|
или высо- |
тенком |
ченный эластичной |
|
|
|
кий |
|
тканью |
Коробоч- |
Громкий |
Продолжи- |
Низкий |
– |
Повышение воздуш- |
ный |
|
тельный |
|
|
ности легочной ткани |
|
|
|
|
|
и снижение эластич- |
|
|
|
|
|
ности ее стенок |
Металли- |
Громкий |
Продолжи- |
Низкий |
Металличе- |
Полость диаметром |
ческий |
|
тельный |
|
ский |
более 6 см, поверхно- |
|
|
|
|
|
стно расположенная и |
|
|
|
|
|
соединенная с круп- |
|
|
|
|
|
ным бронхом |
Звук |
Тихий |
Короткий |
Высокий |
Дребезжа- |
Полость диаметром |
«трес- |
|
|
|
щий |
более 6 см, поверхно- |
нувшего |
|
|
|
|
стно расположенная и |
горшка» |
|
|
|
|
соединенная узкой |
|
|
|
|
|
щелью с крупным |
|
|
|
|
|
бронхом или внешней |
|
|
|
|
|
средой |
При патологических процессах небольших размеров, диффузно расположенных в неизмененной легочной ткани или глубоко лежащих от поверхности грудной клетки, определяется ясный легочный звук.
Уменьшение воздушности легочной ткани, ее уплотнение, частичное или полное нарушение проведения звука приводит к ослаблению (укорочению) легочного звука.
В зависимости от величины, характера и локализации патологического процесса различают: притупление легочного звука, притупленный тимпанит или тупой звук.
Притупленный легочный звук (негромкий, высокий, короткий) обусловлен уменьшением содержания воздуха в альвеолах (пневмония в начальной стадии или стадии разрешения, очаговый туберкулез, ателектаз, опухоль незначительных размеров), утолщением или спайками на ограниченном участке плевры (опухоль, метастазы), скоплением умеренного количества жидкости в плевральной полости (гидроторакс, пиоторакс, гемоторакс).
Притупленный тимпанит (негромкий, высокий, короткий, с тимпаническим оттенком) обусловлен уменьшением воздушности легочной ткани за счет воспалительной инфильтрации альвеолярных стенок. Притупленный тимпанит может определяться в следующих случаях:
161
–начальная стадия и стадии разрешения пневмонии (напряжение инфильтрированной легочной ткани);
–бронхопневмония (чередование очагов уплотнения с участками интактного легкого);
–очаговый туберкулез (напряжение инфильтрированной легочной ткани, преимущественно в верхних долях);
–компрессионный ателектаз (сдавление опухолью, жидкостью или воздухом, содержащимся в плевральной полости);
–частичный обтурационный ателектаз (нарушение дренажной функции бронхов и поступлением воздуха в альвеолы);
–отек легких (присутствие в альвеолах одновременно воздуха и транссудата). Притупленный тимпанит также может определяться над безвоздушным
участком с глубоко расположенными в нем полостями (бронхоэктатическая болезнь, кавернозная форма туберкулеза), а также при патологии плевры: ее утолщение (шварты), метастазы. Скопление жидкости или воздуха в плевральной полости вызывает на стороне поражения компрессию легкого (треугольник Гарланда), над которым определяется притупление легочного звука или притупленный тимпанит.
Тупой звук (тихий, высокий, короткий) обусловлен уплотнением легочной ткани вследствие заполнения альвеол транссудатом, экссудатом или кровью (пневмония в стадии разгара, инфаркт легкого); массивной опухоли или не вскрывшегося абсцесса легкого вблизи поверхности грудной клетки; скопления в плевральной полости жидкости толщиной более 6 см (экссудативный плеврит или гидроторакс).
По уровню притупления перкуторного звука можно предположительно судить о количестве жидкости в плевральной полости: минимальное количество жидкости, выявляемое перкуторно – не менее 500 мл; притупление до IV ребра соответствует 1,5 л; до III ребра – 2 л; до II ребра – более 3 л.
Увеличение воздушности легочной ткани либо скопление воздуха в естест-
венных (плевральных) и патологических полостях (кавернах) приводит к усилению и изменению тембра перкуторного звука. В зависимости от величины, характера и локализации патологического процесса различают: коробочный, тимпанический, металлический звук и звук «треснувшего горшка».
Коробочный звук (громкий, тимпанический с низкой тональностью) обусловлен повышением воздушности легочной ткани в результате снижения ее эластичности и нарушения дренажной функции мелких бронхов за счет спазма. Наблюдается при эмфиземе легких, бронхиальной астме, хроническом обструктивном бронхите.
Тимпанический звук (громкий, низкий с тимпаническим оттенком) обусловлен наличием большой полости с эластичными стенками, содержащей воздух под давлением и сообщенной с бронхом (вскрывшийся абсцесс легкого, туберкулезная каверна, опухоль в стадии распада, киста легкого, эхинококкоз, закрытый пневмоторакс).
Металлический звук (разновидность тимпанического звука с пониженной тональностью, похожей на звук удара по металлическому сосуду с узким гор-
162
лом) обусловлен поверхностно расположенной обширной полостью (не менее 6 см в диаметре), с гладкими стенками, содержащей воздух, и соединенной с бронхом (абсцесс легкого, пневмоторакс).
Звук «треснувшего горшка» (тихий, высокий, с дребезжащим оттенком) обусловлен наличием поверхностно расположенной большой полости, соединенной узкой щелью с бронхом или с внешней средой (открытый пневмоторакс). В последнем случае воздух выходит через узкое отверстие в несколько приемов, создавая впечатление дребезжания.
Таким образом, особенность перкуторного звука над легкими определяется свойствами измененной легочной ткани и характером патологического процесса,
вызвавшего эти изменения. Увеличение воздушности легочной ткани
сопровождается усилением перкуторного звука, а характер окружающей ткани оказывает влияние на его тембр: при сохранении эластических свойств окружающих тканей определяется тимпанический оттенок перкуторного звука (абсцесс, пневмоторакс), а при снижении эластичности – коробочный звук
(эмфизема легких, пневмосклероз). При уменьшении воздушности легких в
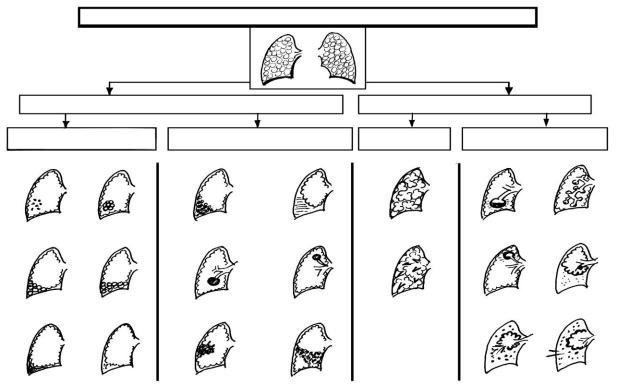
зависимости от ее степени выраженности может определяться притупление легочного звука, притупленный тимпанит или тупой звук. Формирование полостных образований также, в зависимости от стадии развития, сопровождается либо тупым перкуторным звуком (до вскрытия полости), либо тимпаническим (после вскрытия полости (рис. 2.6 и табл. 2.26).
Рис. 2.6. Изменение перкуторного звука (объяснения в тексте)
Таблица 2.26. Изменения перкуторного звука при патологии
163
Перкутор- |
Условия возникновения |
Патологические состояния |
ный звук |
|
|
Ясный ле- |
Патологический процесс небольших |
Очаговая пневмония |
гочный |
размеров, диффузно расположенный |
|
|
среди неизмененной легочной ткани или |
|
|
глубоко лежащий от поверхности груд- |
|
|
ной клетки |
|
Притупление |
Уменьшение воздушности легких (со- |
Инфильтративные процессы: пневмо- |
легочного |
держание воздуха в альвеолах) |
ния в начальной стадии и стадии раз- |
звука |
|
решения; туберкулез легких; ателектаз |
|
Умеренное количество жидкости в |
легкого; опухоль легкого; |
|
плевральной полости |
Экссудативный плеврит, гидроторакс, |
|
Уплотнение плевры (шварты) |
гемоторакс, пиоторакс |
|
Смещение органов средостения в здоро- |
|
|
вую сторону (треугольник Раухфуса- |
Плевральные сращения, метастазы, |
|
Грокка) |
опухоль плевры |
|
|
Экссудативный плеврит |
Притуплен- |
Одновременное уменьшение воздушно- |
Пневмония в начальной стадии и ста- |
ный тимпанит |
сти и снижение эластичности легочной |
дии разрешения; частичный обтураци- |
|
ткани |
онный ателектаз; отек легких; ком- |
|
|
прессионный ателектаз (опухоль, пне- |
|
|
моторакс); очаговый туберкулез |
|
Безвоздушный участок с глубоко распо- |
Бронхоэктатическая болезнь; |
|
ложенными в нем полостями |
кавернозная форма туберкулеза |
|
Компрессия легочной ткани на стороне |
Экссудативный плеврит |
|
поражения (треугольник Гарлянда) |
|
Тупой |
Снижение воздушности легких за счет |
Пневмония (стадия разгара); инфаркт |
|
заполнения альвеол жидкостью |
легкого (синдром средней доли) |
|
Уплотнение легочной ткани |
Опухоль легкого, абсцесс легкого (до |
|
Полость, заполненная жидкостью |
вскрытия) |
|
Жидкость в плевральной полости |
Экссудативный плеврит; |
|
|
Массивный гидроторакс |
Коробочный |
Одновременное повышение воздушно- |
Эмфизема легких; бронхиальная аст- |
|
сти и снижение эластичности легочной |
ма; пневмосклероз |
|
ткани |
|
Тимпаниче- |
Большая полость с эластичными стен- |
Абсцесс легкого (вскрывшийся); ту- |
ский |
ками, содержащая воздух под давле- |
беркулезная каверна; опухоль в стадии |
|
нием и сообщающаяся с крупным |
распада; киста легкого; эхинококкоз |
|
бронхом |
легких |
|
Скопление воздуха в плевральной по- |
|
|
лости |
Пневмоторакс |
Металличе- |
Поверхностно расположенная обшир- |
Абсцесс легкого; пневмоторакс |
ский |
ная полость (не менее 6 см в диаметре) |
|
|
с гладкими стенками и сообщающаяся |
|
|
с крупным бронхом |
|
Звук «трес- |
Скопление воздуха в плевральной по- |
Открытый пневмоторакс |
нувшего |
лости |
|
горшка» |
Поверхностно расположенная большая |
Абсцесс легкого |
|
полость, соединенная с бронхом узкой |
|
|
щелью |
|
|
|
164 |
Топографическая перкуссия легких
Топографическая перкуссия легких проводится с целью определения границ и подвижности нижнего края легких, высоты стояния их верхушек и ширины полей Кренига
Методика проведения топографической перкуссии:
—положение больного: стоя или сидя, исключение составляют тяжелые больные (инфаркт миокарда, нарушение мозгового кровообращения), у которых перкуссию проводят в положении лежа, ограничивая перкуссию только передней поверхности и аксиллярных областей грудной клетки. Мышцы плечевого пояса должны быть расслаблены;
—положение врача: справа от больного;
—положение пальца-плессиметра: параллельно ожидаемой границе (при определении нижних границ палец-плессиметр располагается по межреберьям параллельно ребрам, при определении верхних границ: спереди – над и параллельно ключице, сзади – над и параллельно ости лопаток);
—сила удара: средней силы, ближе к тихой;
—направление перкуссии: от ясного легочного звука к тупому (отметка от найденной границы проводится по краю пальца-плессиметра, обращенному
кясному легочному звуку).
Топографическая перкуссия легких проводится в следующей
последовательности: определение высоты стояния верхушек легких (спереди и сзади) и ширины полей Кренига; определение границ нижнего края легких; определение подвижности нижнего края легких (на вдохе и выдохе).
Полученные результаты топографической перкуссии описывают, используя систему костных ориентиров и условных линий:
Определение высоты стояния верхушек легких. Высоту стояния верхушек легких определяют спереди над ключицами, и сзади над остью лопаток. Спереди начинают перкутировать от середины ключицы вверх и по направлению к позвоночнику до появления притупления (палец-плессиметр располагают параллельно ключице и перкутируют по ногтевой фаланге). В норме высота стояния верхушки правого легкого спереди располагается на 3-4 см, а левого – на 4,0-4,5 см выше середины ключицы. Сзади для определения высоты стояния верхушек перкуссию начинают от ости лопатки по направлению к остистому отростку VII шейного позвонка до появления притупления. В норме высота стояния верхушек обоих легких сзади располагается на уровне остистого отростка VII шейного позвонка.
Определение ширины полей Кренига. Поле Кренига представляет собой полосу ясного легочного звука шириной 5-6 см, идущей через надплечье от ключицы до лопаточной ости. Для определения ширины поля Кренига перкуссию начинают с середины надплечья: палец-плессиметр располагают перпендикулярно середине ключицы и перкутируют сначала кнаружи до притупления (наружная граница), а затем от середины надплечья кнутри до притупления (внутренняя граница). Расстояние между наружной и внутренней
165
границами и есть поле Кренига. В норме ширина поля Кренига составляет 5-6 см с предельными колебаниями от 3,5 до 8 см. Следует помнить, что в норме высота стояния верхушки правого легкого на 1 см выше, а ширина поля Кренига на 1-1,5 см шире, чем левого легкого, что объясняется анатомической взаиморасположенностью сердца и левого легкого.
Определение нижних границ легких. Определение нижних границ легких начинают с правого легкого (легочно-печеночная граница), перкутируя сверху от подключичной ямки) вниз до притупления по окологрудинной, среднеключичной, трем подмышечным, лопаточной и околопозвоночной линиям. Перкуссию проводят по межреберьям, располагая палец-плессиметр параллельно искомой границе, отметку ставят по краю плессиметра со стороны ясного легочного звука.
Затем определяют нижнюю границу левого легкого, начиная перкуссию с передней подмышечной линии, так как по окологрудинной и среднеключичной линиям проходит граница относительной тупости сердца. Далее перкуссию продолжают аналогично правому легкому по остальным линиям (подмышечным, лопаточной, околопозвоночной).
Нижняя граница обоих легких имеет горизонтальное направление, симметрична, за исключением сердечной вырезки слева и определяется в следующих межреберьях) (табл. 2.27)
Таблица 2.27. Нижняя граница легких в норме
Линия |
пер- |
Правое легкое |
Левое легкое |
куссии |
|
|
|
l.parasternalis |
V межреберье |
– |
|
l.medioclavicula |
VI межреберье |
– |
|
ris |
|
VII межреберье |
VII межреберье |
l.axillaris |
ante- |
VIII межреберье |
VIII межреберье |
rior |
|
IX межреберье |
IX межреберье |
l.axillaris |
media |
X межреберье |
X межреберье |
l.axillaris |
post- |
Остистый отросток XI груд- |
Остистый отросток XI грудно- |
erior |
|
ного позвонка |
го позвонка |
l.scapularis |
|
|
|
l.paravertebralis |
|
|
|
Для уточнения тех или других изменений в соответствующих долях легких важно знать их топографию и проекцию на поверхность грудной клетки – Линберга схема (рис. 2.7). Справа на переднюю поверхность грудной клетки проецируются верхняя и средняя доли (граница между ними проходит по IV ребру) и небольшой участок нижней доли (граница проходит косо по VI ребру до среднеключичной линии); слева – верхняя доля, которая граничит с нижней
166
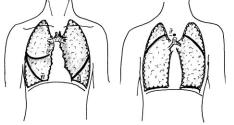
долей на уровне VI ребра до среднеключичной линии; сзади с обеих сторон вверху проецируется небольшая часть верхних долей, а остальная поверхность грудной клетки соответствует нижним долям.
При оценке полученных результатов следует иметь ввиду изменения, зависящие от высоты стояния купола диафрагмы, фазы дыхания и положения тела, а также конституционального типа, пола и возраста. У астеников диафрагма стоит ниже, а у гиперстеников выше, чем у нормостеников. У женщин диафрагма расположена обычно выше на одно межреберье, чем у мужчин, а у лиц пожилого возраста располагаются ниже на одно межреберье, чем у лиц среднего возраста.
Рис. 2.7. Схема проекции долей легких
на поверхность грудной клетки (Линберга схема)
1 – вид спереди, 2 – вид сзади, В – верхняя доля, С – средняя доля, Н – нижняя доля.
Изменение границ легких. Изменение границ легких может быть обусловлено целым рядом причин: патологией легких, плевры, диафрагмы и органов брюшной полости, причем изменения могут быть, как односторонние, так и двусторонние (табл. 2.28).
Таблица 2.28. Изменения границ легких и их причины
Граница |
Смещение |
Причины |
Патологические |
|
|
|
состояния |
Верхняя |
Вверх дву- |
Повышение воздушности |
Эмфизема легких, бронхиальная ас- |
|
стороннее |
легких |
тма (во время приступа) |
|
Вниз одно- |
Сморщивание легкого |
Туберкулез легких |
|
стороннее |
|
|
Нижняя |
Вниз дву- |
Легочные: |
Эмфизема легких, бронхиальная ас- |
|
стороннее |
Повышение воздушности |
тма (во время приступа) ХОЗЛ, |
|
|
легких; Снижение эластич- |
пневмосклероз, эмфизема |
|
|
ности легочной ткани и ее |
|
|
|
недостаточное спадение на |
|
|
|
выдохе |
Энтероптоз, после парацентеза, рез- |
|
|
Внелегочные |
кое исхудание; многократная бере- |
|
|
Низкое стояние диафрагмы |
менность (норма) |
|
|
вследствие понижения внут- |
|
|
|
рибрюшного давления |
|
|
Вниз одно- |
Кажущееся опущение за счет |
Умеренный пневмоторакс |
|
стороннее |
низкого тембра тимпанита |
|
167
|
Вверх од- |
Легочные |
|
|
носторон- |
Сморщивание легких вслед- |
Последствия хронических форм ту- |
|
нее |
ствие разрастания соедини- |
беркулеза, ранения, абсцесса лег- |
|
|
тельной ткани с последую- |
ких, гнойного плеврита, бронхоэк- |
|
|
щим рубцеванием |
татическая болезнь |
|
|
Спадение легкого вследствие |
|
|
|
обтурации крупного бронха |
Бронхогенный рак, инородное тело, |
|
|
Кажущееся смещение за счет |
увеличение внутригрудных лимфо- |
|
|
воспалительного уплотнения |
узлов |
|
|
легочной ткани |
Пневмония |
|
|
Внелегочные |
|
|
|
Скопление в плевральной |
Экссудативный и метастатический |
|
|
полости жидкости и/или воз- |
плеврит, пневмоторакс, эхинококкоз |
|
|
духа |
Рак печени |
|
|
|
Миелолейкоз, малярия |
|
|
Увеличение печени |
|
|
|
Увеличение селезенки |
|
|
Вверх дву- |
Высокое стояние диафрагмы |
Асцит, метеоризм, массивная опу- |
|
стороннее |
вследствие повышенного |
холь брюшной полости, ожирение, |
|
|
внутрибрюшного давления |
пневмоперитонеум |
Определение подвижности нижнего края легких (экскурсия легочного края). Подвижность легочного края (дыхательная экскурсия) представляет собой расстояние между положениями края легкого при максимальном вдохе и максимальном выдохе. Степень дыхательной экскурсии легочного края определяется эластичностью легочной ткани, т.е. ее способностью к расправлению (на вдохе) и спадению (на выдохе), глубиной плеврального синуса, а также зависит от положения тела исследуемого. Отсюда различают два вида подвижности нижнего края легких: активную, обусловленную фазой дыхания, и пассивную, обусловленную изменением положения тела.
Определение подвижности нижнего края легких в местах наибольшей дыхательной активности по средне- и заднеподмышечной линиям.
Методика определения подвижности легочного края:
–тихой перкуссией определяют положение нижнего края легкого при спокойном дыхании и делают отметку;
–затем предлагают больному сделать глубокий вдох и на его высоте задержать дыхание, в это время продоллжают перкутировать вниз до появления притупления, вновь определяют положение нижнего края легкого и делают отметку;
–далее просят больного сделать глубокий выдох и на его высоте задержать дыхание, в это время перкутируют вверх до появления легочного звука, вновь определяют положение края легких на максимальном выдохе и делают отметку;
–расстояние между второй (на вдохе) и третьей (на выдохе) отметкой, выраженное в см, и составляет величину дыхательной экскурсии легочного края.
Внорме нижний край легких при глубоком вдохе смещается вниз на 3-4 см от нижней границы легких, при глубоком выдохе смещается вверх на 3-4 см от нижней границы легких. Таким образом, в сумме дыхательная экскурсия легких
168
по средне- и заднеподмышечной линиям составляет 6-8 см, по среднеключичной линии – 4 см. У женщин величина дыхательной экскурсии нижнего легочного края меньше ввиду меньшего участия диафрагмы в акте дыхания.
Ограничение или полное отсутствие подвижности легочного края
может определяться вследствии:
–изменения свойств легочной ткани (снижение эластичности),
–препятствия вдоху и выдоху со стороны плевральной полости и диафрагмы. Изменение свойств легочной ткани может наблюдаться при эмфиземе
легких (снижение эластичности и развитие пневмосклероза); пневмонии (воспалительной инфильтрации легких); отеке легких (за счет интерстициального отека альвеолярных стенок); опухоли легких (при прорастании краев легких опухолевой тканью и их сморщивании).
Препятствие со стороны плевры и плевральной полости может быть обусловлено сращением плевральных листков в области синуса; спаечным процессом после перенесенного плеврита, чаще гнойного; накоплением жидкости (экссудата, транссудата, гноя, крови) или воздуха в плевральной полости (пневмоторакс); высоким стоянием диафрагмы вследствие повышенного внутрибрюшного давления (асцит, метеоризм, массивная опухоль); либо параличом диафрагмы.
Однако следует помнить, что сохранение подвижности легочных краев не исключает наличие сращения между плевральными листками в каком-либо другом участке, так как ограничение экскурсии одного участка легкого нисколько не препятствует ее сохранению в другом. Для решения вопроса о наличии сращения плевральных листков вне легочных краев используют следующий прием: предполагаемый участок сращения беспрерывно перкутируют с одинаковой силой, предлагая больному производить то глубокие, то менее глубокие вдохи. Если спайки отсутствуют, то перкуторный звук будет постоянно меняться в зависимости от глубины дыхания (становится то сильнее, то слабее). Если же имеются сращения (спайки, шварты) плевральных листков, препятствующие расправлению легких на вдохе, то перкуторный звук, независимо от дыхания, все время будет одинаковым.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1.Перкуссия легких: физические основы метода. Диагностическое значение.
2.Сравнительная перкуссия легких: цель, методика, диагностическое значение.
3.Характеристика ясного легочного звука, притупленного, тупого, тимпанического.
4.Характеристика перкуторного звука при поражении органов дыхания: притуплений звук, притуплений тимпанит, тупой, тимпанический, коробочный. Диагностическое значение.
5.Топографическая перкуссия легких: цель, методика, диагностическое значение.
2.3.5. АУСКУЛЬТАЦИЯ ЛЕГКИХ
169
Правила аускультации легких:
–положение больного должно быть удобным для работы органов дыхания, поэтому аускультацию легких проводят в положениях стоя или сидя, у тяжелобольных – лежа;
–грудная клетка должна быть полностью обнажена, так как шорох одежды создает побочные звуки, по этой же причине не следует держать трубку стето- или фонендоскопа рукой;
–в помещении должно быть тихо и тепло, чтобы исключить звуковые помехи и мышечное напряжение (дрожь);
–стетоили фонендоскоп прикладывают перпендикулярно поверхности тела больного плотно, но без давления (чтобы не причинить боль и не ограничить колебания грудной клетки в области выслушивания);
–необходимо пользоваться одним и тем же стетоили фонендоскопом;
–аускультацию проводят на симметричных участках, в той же последовательности и местах, что и сравнительную перкуссию: верхушки легких в надключичных областях, передняя поверхность грудной клетки, исключая предсердечную область, аксиллярные, над-, меж- и подлопаточные области.
Аускультативные данные оценивают в следующей последовательности: основные дыхательные шумы; изменение основных дыхательных шумов;
побочные дыхательные шумы.
Дыхательные шумы, которые могут выслушиваться над легкими в норме и патологии, представлены в таблице 2.29.
Таблица 2.29. Классификация дыхательных шумов в норме и патоло-
гии
Дыхательные |
Норма |
Патология |
шумы |
|
|
Основные |
Бронхиальное (ларинго- |
Патологическое бронхиальное дыхание, амфориче- |
|
трахеальное дыхание) |
ское дыхание, металлическое дыхание |
|
Везикулярное дыхание |
Количественное (усиленное или ослабленное); |
|
|
качественное (с удлинением выдоха, жесткое, |
|
|
саккадированное); отсутствует; |
|
|
смешанное (бронховезикулярное) |
Побочные |
|
Крепитация, хрипы, шум трения плевры |
|
|
|
Основные дыхательные шумы
Бронхиальное (ларинго-трахеальное) дыхание – дыхательные шумы, об-
разующиеся в момент прохождения воздуха через суженную голосовую щель, участки бифуркации трахеи и крупных бронхов (что обусловило его второе на-
170
