
Экзаменационные ответы
.pdfаэрации дистальных отделов легочной паренхимы. Опытный клиницист на основании жалоб и анамнеза пациента может выявить легкое недомогание, снижение трудоспособности, утомляемость и периодическое повышение температуры тела до субфебрильной. Опухоль возникает из бронхов 4-7-го порядка и, увеличиваясь, захватывает более крупные бронхи, становясь похожей на ЦРЛ. Прорастание висцеральной плевры ведет к появлению болевого синдрома. При периферической форме нередко возникает воспаление легочной паренхимы; это - параканкрозная пневмония. При проведении противовоспалительной терапии инфильтрация легочной паренхимы уменьшается, и на ее фоне рентгенологически можно обнаружить округлую опухоль с некоторой лучистостью по контуру, обусловленной раковым лимфангитом. Отсюда следует, что у этой категории больных необходимы контрольные рентгенологические исследования. В дальнейшем шаровидный РЛ почти повторяет клинику ЦРЛ - точнее, его смешанную форму роста. Он также метастазирует. В центре опухоли из-за недостатка кровоснабжения и питания начинается некроз опухолевых клеток. Пациент может выкашлять некротизированную массу, при этом есть вероятность образования полости - это так называемая полостная форма РЛ. В отличие от кисты или абсцесса толщина стенки бывает неоднородной.
При пневмониеподобной форме ПРЛ опухолевый процесс распространяется по доле легкого из одного или нескольких первичных опухолевых очагов в легочной паренхиме, затем происходит их слияние в единый опухолевый конгломерат - инфильтрат. Чаще это аденокарцинома или, точнее, бронхиолоальвеолярная форма РЛ. Кашель вначале бывает сухой, затем появляется мокрота - скудная, вязкая, позже переходящая в жидкую, обильную, пенистую. С присоединением инфекции клиническое течение опухоли приобретает сходство с хронической рецидивирующей пневмонией, сопровождающейся повышением температуры, болями в груди, кашлем с обильным количеством мокроты, одышкой и выраженной интоксикацией. Эти формы РЛ требуют особого внимания клинициста, так как диагноз труден (возможна двусторонняя локализация), требуется морфологическая его верификация, что в данном случае сделать непросто.
ДИАГНОСТИКА Несмотря на появление в последние десятилетия совершенных диагностических аппаратов, инструментов,
диагностических центров, у основного количества больных РЛ выявляется в III и IV стадиях. По данным В.М. Мерабишвили (2000), у 34,2 % больных РЛ обнаруживают в IV стадии, когда выполнение радикальной операции уже невозможно, а современная лучевая терапия или химиотерапия носят лишь паллиативный характер, поэтому ранняя и своевременная диагностика РЛ имеет решающее значение в судьбе заболевших.
Дифференциальная диагностика шаровидных образований
Термин "шаровидное образование" подразумевает наличие одиночного, округлой формы патологического фокуса с более или менее очерченными контурами, располагающегося на фоне малоизменённой легочной ткани.
1. ШАРОВИДНАЯ ПНЕВМОНИЯ.
Проявления катара верхних дыхательных путей в виде насморка, ангины, бронхита чаще отмечают у больных 959h78bj пневмонией. У них более выражено нарушение общего состояния, повышение температуры. Больные с круглым инфильтратом и туберкулемами нередко чувствуют себя совершенно здоровыми, легочной процесс выявляется у них при профилактическом рентгенофлюорографическом обследовании. При туберкулемах, как правило, катаральные явления в легких отсутствуют. Напротив, наличие хрипов указывает на пневмонию. Изменения в крови (лейкоцитоз, сдвиг влево, повышение СОЭ) более выражены при пневмонии. Следует однако помнить, что шаровидные пневмонии тоже могут протекать без клинических проявлений и являться рентгенологической находкой. В таких случаях назначение противовоспалительного лечения и повторное рентгенобследование через 10 – 12 дней помогают правильно установить диагноз. В рентгенологическом отображении шаровидная пневмония отличается от круглых инфильтратов и тем более туберкулемы менее чётким наружным контуром, меньшей интенсивностью тени и большей её однородностью. Очаговые тени вокруг шаровидной пневмонии как правило отсутствуют. Напротив, наличие на рентгенограмме, наряду с основным округлым тенеобразованием, более старых туберкулёзных изменений /петрификатов, плевральных наслоений и др./ указывает на специфическую природу заболевания.
2. ПЕРИФЕРИЧЕСКИЙ РАК.
Так, в анамнезе больных раком лёгкого нередко отмечают частые бронхиты, хронические пневмонии, абсцессы, курение в течение многих лет, повышение температуры неправильного типа. При туберкулезе возможно иногда установить контакт с больными в прошлом или настоящем, наличие специфических внелегочных поражении, типичные для туберкулёза ухудшения состояния в осенне-весенний периоды года, длительную субфебрильную температуру. Как известно, при обоих заболеваниях нередко наблюдают кашель, но кашель у больных периферическим раком, как вообще при раке лёгкого, имеет своеобразный характер, он сухой, длительный, надсадный, тогда как у больных с туберкулемами чаще наблюдают покашливание или же редкий сухой кашель. У больных периферическим раком лёгкого боли в грудной клетке встречаются в 2,5 раза чаще, чем у больных
туберкулемами. Одышки у больных туберкулемами лёгких, как правило, не отмечают, тогда как одышка при раковом поражении является довольно ранним симптомом, причём характерно несоответствие между дыхательной недостаточностью и объёмом поражения опухолевым процессом. При этом периферический рак лёгкого даёт отображение в виде тени округлой или овальной формы, причём интенсивность тени в основном определяется объёмом патологического образования /впрочем как и при туберкулеме/, всё же значительная интенсивность тени больше
свойственна раковой опухоли. Очертания тени периферического рака лёгкого не всегда чёткие: в большинстве случаев волнистые, мелкобугристые, полициклические. аряду с этим отмечается неровность за счёт лучистости по контурам тени ракового образования. Сочетание этих симптомов - бугристости и лучистости является важным доказательством наличия периферического рака лёгкого. Тень периферического рака лёгкого в подавляющем большинстве случаев имеет однородный характер, При туберкулемах же структура тени обычно неоднородная, что особенно выявляется при томографическом
исследовании; на томограммах часто обнаруживают известковые включения, уплотнённые очаги, фиброзные тени или мелкие участки просветлении. Наличие распада более характерно для туберкулемы чем для периферического рака, причём участок распада у больных с туберкулемами чаще располагается по периферии тени /эксцентрично/ чем в центре. При периферическом раке лёгкого редко наблюдают "дорожку" к корню лёгкого, но если она есть, то имеет характер грубых широких интенсивных тяжеобразных теней. При туберкулемах же "дорожка" к корню наблюдается чаще чем при раке и имеет при этом более нежный вид. В окружающей опухоль легочной ткани, как правило, отсутствуют какие-либо патологические изменения; при туберкулемах же в легочной ткани в близлежащих или более отдалённых бронхолегочных сегментах того же или другого лёгкого весьма часто определяют другие изменения туберкулёзного характера: плотные или обызвествлённые очаги, фиброзные тени, плевральные изменения. При периферическом раке лёгкого, как правило, наблюдается прогрессирующий рост опухолевого узла.
3.ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ. Картину округлого образования в лёгком могут дать также сравнительно редко встречающиеся доброкачественные опухоли лёгких. К ним относятся аденома, фиброма, фиброаденома, миома, хондрома, ангиома, гамартома, новринома, остеома и др. Они составляют около 10% всех первичных опухолей лёгких. Клинические проявления доброкачественных опухолей чрезвычайно скудны и могут полностью отсутствовать. При большой величине опухоли могут появляться симптомы сдавления бронхов, сосудов, стенки грудной клетки. Доброкачественные опухоли при рентгенологическом исследовании обычно отображаются в виде округлых, реже овальных тенеобразований, не очень больших размеров, с чёткими гладкими или иногда с нерезко выраженными полициклическими контурами /хондромы/. Тень их интенсивная. Структура тени обычно однородная. Исключение представляет хондрома, в тени которой определяют костные частицы и частицы извести. Эти неравномерно расположенные в центре опухоли хрящевого типа крупинки извести и кости более отчётливо видны на томограмме и напоминают тающий сахар /симптом "тающего сахара"/. В некоторых случаях в центре обнаруживают мелкие кистовидные полости.
Вокруг доброкачественных опухолей легочная ткань обычно не изменена
4.ЗАПОЛНЕННЫЕ КИСТЫ. Заполненные кисти лёгкого также могут по своей рентгенологической картине симулировать туберкулемы или круглые инфильтраты и дифференциальная диагностика их часто представляет значительные трудности. При проведении дифференциальной диагностики могут помочь следующие симптомы: 1) В пользу диагноза кисты говорит обнаруживаемое при рентгенологическом исследовании /рентгеноскопия/ изменение формы тени на различных фазах дыхания /симптом Эскудеро-Неменова/; 2) Тень правильной округлой формы с чёткими контурами; 3) Наиболее частая локализация кист - средние отделы легочных полей особенно слева.
5.ЭХИНОКОКК ЛЁГКИХ. Эхинококк лёгких по своей рентгенологической картине такие может явиться поводом для дифференциальной диагностики от туберкулом. Клинические симптомы эхинококка лёгких не характерны и не позволяют отличить эхинококк от других легочных заболеваний. Поэтому многие авторы рекомендуют использовать для диагностики эхинококкового пузыря симптом Эскудеро-Неменова - /дышащая тень/. Во время глубокого вдоха тень кисты теряет свою округлую форму, становиться овальной, на выдохе она приобретает свою прежнюю форму. А. Е. Прозоров описал рентгенологический симптом, который он считает патогномоничным для эхинококка: вследствие проникновения воздуха между хитиновой оболочкой эхинококка и окружающей его фиброзной капсулой появляется узкое, полулунной формы, просветление, на фоне которого, видно смещение тени пузыря при дыхании. В крови отмечается эозинофилия.
57. Мастопатии, Классификация. Принципы диагностики и лечения.
МАСТОПАТИЯ Мастопатия - одно из самых распространенных заболеваний у женщин; ее частота в различных популяциях составляет
от 40 до 90 %. По определению экспертов ВОЗ, мастопатия является фиброзно-кистозной болезнью, характеризующейся дисплазией - спектром пролиферативных и регрессивных изменений ткани молочной железы с нарушенным соотношением эпителиального и соединительнотканного компонентов. В основе лежит изменение гормонального статуса организма, поэтому мастопатии или дисплазии молочной железы относятся к дисгормональным гиперплазиям. Многие исследователи считают мастопатию, включающую большую группу заболеваний, предраковым состоянием.
Причины болезни
Основным патогенетическим фактором мастопатии принято считать повышенный уровень эстрогенов в организме женщины. Он может быть:
•Относительно повышенным (уровень эстрогенов нормальный, а прогестерона резко снижен)
•Абсолютно повышенным (уровень эстрогенов изначально высокий независимо от содержания прогестерона).
Развитие относительной или абсолютной гиперэстрогенемии возможно в следующих ситуациях, которые повышают вероятность фиброзно-кистозной мастопатии:
•В анамнезе у женщины не было беременностей и родов
•Первая беременность в возрасте 35 лет и старше
•Прерывание беременности фармакологическими препаратами или хирургическим вмешательством
•Лактация, которая слишком рано закончилась или длилась больше одного года
•Заболевания печени, при которых нарушается белковосинтетическая активность
•Различные дисгормональные состояния и т.д.
Впоследнее время в развитии фиброзно-кистозной мастопатии большая роль отводится гиперпролактинемии, то есть повышенному уровню пролактина. Это сопровождается появлением болезненности молочной железы и ее нагрубанием.
Классификация
В клинической практике принята следующая классификация мастопатии.
1.Диффузная (мелко- и крупноочаговая).
2.Узловая.
3.Смешанная, когда на фоне диффузных изменений определяются узлы.
Клинически различаются 3 формы мастопатии: фиброзная, кистозная, фиброзно-кистозная.
Клиническая картина
Первым симптомом мастопатии является боль в молочных железах, связанная или не связанная с менструальным циклом; при осмотре определяются уплотнения диффузного или локального характера. Участки уплотнений не имеют четких контуров, могут быть разными по консистенции и размеру. При мастопатии могут отмечаться сероватые или желтого цвета, водянистые или слизеподобные выделения из соска. Если на фоне диффузно-кистозной мастопатии выявляются отдельные узлы, то определяют узловую форму мастопатии. При узловых формах патологический процесс локализуется преимущественно на ограниченных участках в виде плотных конгломератов. Морфологически отмечается пролиферация всех элементов ткани молочной железы - протоков, долек и фиброзной соединительной ткани. Морфологически также отмечаются кистозные образования, узлы с выраженной пролиферацией и атипией эпителия.
Диагностика
Диагностический поиск при подозрении на фиброзно-кистозную мастопатию включает в себя проведение следующих методов исследования:
•Маммография – рентгенологическое исследование молочных желез
•Ультразвуковое исследование молочных желез и половых органов, так как часто имеются общие патологические процессы
•Пункция патологических образований в груди с последующим цитологическим исследованием
•Биопсия и морфологическое исследование, которое является «золотым» стандартом диагностики в сложных случаях.
Лечение диффузной мастопатии
Лечение мастопатии должно носить комплексный характер и может включать: 1) эндокринотерапию:
•препараты растительного происхождения, нормализующие баланс гонадотропных гормонов гипофиза (мастодинон, циклодинон и др.);
•антиэстрогены (кломифен, тамоксифен, торемифен);
•препараты, подавляющие гонадотропную функцию гипофиза и приводящие к ановуляции или даже прекращению менструальной функции (даназол);
•эстрогены в малых (физиологических) дозах;
•андрогены в малых дозах;
•эндокринотерапия, направленная на подавление секреции гипофизом пролактина (парлодел, леводофа);
•тиреотропные средства и гормоны щитовидной железы (тиреоидин);
•в возрасте 18-34 лет - последовательный прием эстрогенов и прогестинов, оральных контрацептивов, прогестинов; в 35-47 лет - прием эстрогенов и прогестинов; в 48-54 года - прием прогестинов и антиэстрогенов; в возрасте старше 55 лет - антиэстрогенов; у женщин в доклимактерическом периоде - антигонадотропинов (бусерелин, даноген).
2) витамины;
3) седативные средства;
4) мочегонные и средства, улучшающие лимфодренаж; 5) терапию сопутствующих заболеваний (в основном заболеваний печени).
При локализованных формах мастопатий, не поддающихся консервативному лечению, необходимо хирургическое лечение: иссечение опухоли, секторальная резекция молочной железы.
Диспансеризация Оптимальная частота обследования пациенток из группы риска при диффузных формах дисгормональных заболеваний
- 6 мес; при узловых формах (в случае отказа от оперативного лечения) - 3 мес; при отсутствии клинических признаков заболевания с наличием факторов риска: до 40 лет - 24 мес, после 40 лет - 12 мес. Периодичность осмотров для здоровых женщин - 1 раз в год.
58. Рак молочной железы. Факторы риска. Клинические формы. Рак Педжета. Принципы диагностики и лечения.
Рак молочной железы (РМЖ) - одно из наиболее распространенных злокачественных новообразований у женщин. Заболеваемость РМЖ неуклонно растет и является одной из главных причин смертности женщин среднего возраста в экономически развитых странах. В России РМЖ занимает 1-е место в структуре онкологической заболеваемости у женщин, причем отмечается увеличение заболеваемости и смертности в трудоспособном возрасте.
ФАКТОРЫ РИСКА При выявлении групп повышенного риска по РМЖ учитывается ряд факторов, которые условно можно разделить на
эндогенные (связанные с внутренней средой организма) и экзогенные.
Роль гормональных нарушений Повышенный риск развития РМЖ связан с нарушением функции гормонпродуцирующих органов. Определяющее
значение имеет нарушение гормональной функции яичников, надпочечников, щитовидной железы, гипофиза, гипоталамической системы. Отмечено увеличение риска развития РМЖ при раннем менархе и поздней менопаузе и снижение - у рожавших до 18 лет и с увеличением числа родов.
Другие факторы риска В последние годы в развитии РМЖ большое внимание уделяется генетическим нарушениям. В литературе описаны 2
типа молекулярных нарушений, связанных с развитием рака: мутация генов и индукция клеточной пролиферации (Семиглазов В.Ф., 2001). Мутация происходит в ключевых генах, ответственных за регуляцию клеточного роста, дифференцировку и гибель клеток (HER2/neu, c-myc, циклин D1, p53), в результате чего они активизируются или, наоборот, инактивируются. С помощью пролиферации осуществляется «опухольформирующий» эффект.
Генетические факторы (носители генов BRCA1 или BRCA2).
3.1.РМЖ у кровных родственников (наследственные и «семейные» случаи РМЖ).
3.2.Молочно-яичниковый синдром (РМЖ и рак яичников в семье).
3.3.Синдромы.
Эндокринно-метаболические факторы, обусловленные сопутствующими и предшествующими заболеваниями.
2.1.Ожирение.
2.2.Гипертоническая болезнь.
2.3.Сахарный диабет пожилых.
2.4.Атеросклероз.
2.5.Заболевания печени.
2.6.Заболевания щитовидной железы (гипотиреоз).
2.7.Дисгормональная гиперплазия молочных желез.
Гиперпластические и воспалительные заболевания яичников и матки.
Экзогенные факторы.
4.1.Ионизирующая радиация.
4.2.Курение.
4.3.Химические канцерогены, общие для всех локализаций опухолей.
4.4.Избыточное потребление животных жиров, высококалорийная диета.
КЛАССИФИКАЦИЯ С учетом типа развития выделяются 2 основные формы рака: узловая и диффузная (диффузно-инфильтративная,
отечно-инфильтративная, панцирная, инфламаторная - мастито- и рожеподобная
По темпу роста различают:
1) быстрый рост опухоли (время удвоения размеров опухоли - 1-3 мес);
2)средний (удвоение размеров опухоли - в сроки от 3 до 12 мес);
3)медленный (время удвоения размеров опухоли - более 12 мес).
По анатомической форме роста РМЖ различают 3 разновидности (Семиглазов В.Ф. и др., 1986):
•узловые формы (отграниченно растущие, местно-инфильтративно растущие);
•диффузные формы (отечные, диффузно-инфильтративные, лимфангитические);
•атипичные формы (рак Педжета, первично-метастатический (скрытый) рак).
Клиническая классификация
1.Узловая форма.
2.Диффузная форма:
2.1.Отечно-инфильтративная.
2.2.Маститоподобная.
2.3.Рожистоподобная.
2.4.Панцирная.
3. Атипические формы:
3.1.Рак Педжета.
3.2.Рак из придатков кожи.
3.3.Двусторонний рак.
3.4.Эктопированный рак.
3.5.Мультицентрический рак.
РАК ПЕДЖЕТА - своеобразная злокачественная опухоль, поражающая сосок и ареолу (рис. 16.7). По клинической картине различают экземоподобную (узелковые мокнущие изменения в области ареолы), псориазоподобную (с образованием чешуек и бляшек), язвенную (кратерообразная язва с плотными краями) и опухолевую (уплотнение в подареолярной зоне или в области соска) формы. Первым клиническим признаком является утолщение соска - симптом Краузе.
ДИАГНОСТИКА При подозрении на рак основными методами являются:
1)клинический - осмотр, пальпация;
2)рентгенологический - бесконтрастная маммография, дуктография (галактография), чрезгрудинная флебография, пневмоцистография, КТ;
3)морфологический: цитологический и гистологический;
4)ультразвуковой.
Пальпация является доступным и наиболее простым методом диагностики РМЖ.
Пальпацию молочных желез необходимо проводить в вертикальном и горизонтальном положении больной, раздетой до пояса. Проводят поверхностную и глубокую пальпацию молочных желез, в направлении от соска к периферии по всем квадрантам железы. Пальпацией определяют локализацию опухоли, ее размеры, границы, отношение к окружающим тканям.
Маммография обладает высокой диагностической достоверностью при РМЖ. При рентгенодиагностике опухолевой патологии молочной железы различают первичные и вторичные признаки злокачественности. Первичным признаком рака является наличие опухолевидной тени и микрокальцинатов; тень опухоли может быть неправильной формы - звездчатой или амебовидной, с неровными, нечеткими контурами, характерной радиарной тяжистостью. Часто опухолевый узел сопровождается «дорожкой» к соску и втяжением последнего, утолщением кожи железы, иногда ее втяжением. Одним из наиболее достоверных и ранних рентгенологических признаков РМЖ служит наличие микрообызвествлений, отражающих отложения солей кальция в стенке протока. Симптомы со стороны кожи, соска, окружающих опухоль тканей, усиленную васкуляризацию относят к вторичным (косвенным) рентгенологическим признакам РМЖ.
Дуктография осуществляется путем введения контрастного вещества в молочные протоки с последующим осуществлением маммографии.
Ультразвуковая (эхографическая) диагностика РМЖ показана у женщин молодого возраста (до 35-40 лет), у которых рентгенологическая диагностика затруднена из-за плотного однородного фона железы, наблюдаемого у 57 % больных (Демидов В.П., 2000). Метод неинвазивный, не требует больших материальных затрат, обладает большой пропускной способностью, не имеет противопоказаний, что позволяет использовать его в качестве скринингового. УЗИ чаще всего используется для дифференцирования солидных и кистозных образований, реже применяется для первичной диагностики РМЖ.
При любом подозрении на злокачественный процесс в молочной железе необходимо проводить пункционную
биопсию, брать мазки с последующим цитологическим исследованием пунктата или выделений из соска.
ЛЕЧЕНИЕ При начальных формах РМЖ может быть применено только хирургическое лечение - модифицированная мастэктомия
по Маддену или радикальная резекция (она должна быть дополнена послеоперационной лучевой терапией на оставшуюся часть молочной железы). При неблагоприятных факторах прогноза лечение может быть дополнено химиотерапией.
При IIB и IIIA стадиях РМЖ проводят комбинированное лечение: предоперационную лучевую терапию укрупненными фракциями, радикальную мастэктомию и послеоперационную дистанционную гамма-терапию на зоны регионарного лимфооттока. Лучевая терапия может быть заменена или дополнена химиотерапией.
Лечение больных РМЖ IIIB стадии представляет определенные трудности в связи с агрессивностью течения, запущенностью процесса.
59. Рак молочной железы. Заболеваемость. Возможности ранней диагностики. Профилактика рака молочной железы.
Рак молочной железы (РМЖ) - одно из наиболее распространенных злокачественных новообразований у женщин. Заболеваемость РМЖ неуклонно растет и является одной из главных причин смертности женщин среднего возраста в экономически развитых странах. В России РМЖ занимает 1-е место в структуре онкологической заболеваемости у женщин, причем отмечается увеличение заболеваемости и смертности в трудоспособном возрасте
РАННЕЕ ВЫЯВЛЕНИЕ.
Чрезвычайно важно раннее выявление РМЖ, так как это позволяет провести радикальное лечение, что значительно улучшает результаты и прогноз заболевания.
Самообследование - один из дополнительных методов выявления опухолей молочной железы. Самообследование молочных желез необходимо проводить 1 раз в месяц, на 6-12-й день от начала менструации. Неменструирующие женщины должны проводить самообследование в произвольно установленный ими самими определенный день каждого месяца. Самообследование состоит из осмотра и ощупывания молочных желез и подмышечных областей. Обследование необходимо проводить при вертикальном (стоя) и горизонтальном (лежа на спине) положении тела. Необходимо осмотреть соски: нет ли их втяжения, не изменились ли их цвет и форма, нет ли изъязвлений. Важно осмотреть кожу желез: нет ли изменений цвета, отека, втяжений, изъязвлений. Самообследование молочных желез должна проводить каждая женщина, это поможет раньше диагностировать РМЖ и получить более хорошие результаты при лечении.
Скрининг - массовое периодическое обследование здорового населения с целью выявления скрыто протекающего онкологического заболевания. Современный скрининг включает высокочувствительную маммографию, квалифицированное ежегодное физикальное обследование молочных желез и методически правильное ежемесячное самообследование.
ПРОФИЛАКТИКА Профилактика РМЖ подразделяется на первичную, вторичную и третичную.
Первичная профилактика - это предупреждение заболевания путем изучения этиологических факторов и факторов риска, охрана окружающей среды и уменьшение влияния канцерогенов на организм человека, нормализация семейной жизни, регулярная половая жизнь, своевременное осуществление детородной функции, грудное вскармливание младенца, исключение браков при обоюдной онкологической отягощенности.
Вторичная профилактика - раннее выявление и лечение предопухолевых заболеваний молочных желез - различных форм мастопатии, фиброаденом, других доброкачественных опухолей и заболеваний, а также нарушений эндокринной системы, заболеваний женских половых органов, нарушений функции печени (Демидов В.П., 2000).
Третичная профилактика - предупреждение, ранняя диагностика и лечение рецидивов, метастазов и метахронных новообразований.
60. Рак молочной железы. Причины поздней диагностики. Возможности лечения распространенных форм рака молочной железы.
Длительное время рак молочной железы не имеет каких-либо клинических проявлений. Это и объясняет позднюю диагностику этого заболевания. Появление первых симптомов говорит о далеко зашедшей стадии рака. + низкая онконастороженность, замена маммографии УЗИ, исследование в несоответствующие фазы м.цикла,
ЛЕЧЕНИЕ
При начальных формах РМЖ может быть применено только хирургическое лечение - модифицированная мастэктомия по Маддену или радикальная резекция (она должна быть дополнена послеоперационной лучевой терапией на оставшуюся часть молочной железы). При неблагоприятных факторах прогноза лечение может быть дополнено химиотерапией.
При IIB и IIIA стадиях РМЖ проводят комбинированное лечение: предоперационную лучевую терапию укрупненными фракциями, радикальную мастэктомию и послеоперационную дистанционную гамма-терапию на зоны регионарного лимфооттока. Лучевая терапия может быть заменена или дополнена химиотерапией.
Лечение больных РМЖ IIIB стадии представляет определенные трудности в связи с агрессивностью течения, запущенностью процесса.
61. Узловая форма рака молочной железы. Кожные симптомы. Принципы диагностики и лечения.
При I-II стадии у больных может выявляться небольшой опухолевидный узел плотной консистенции, безболезненный; могут быть кожные симптомы - морщинистость, умбиликация (По мере увеличения размера опухолевого узла происходит втяжение кожи); в подмышечной области нередко определяются единичные или несколько подвижных лимфатических узлов (рис. 16.3).
При раке молочной железы III-IV стадии обнаруживается большая опухоль, имеются кожные симптомы в виде морщинистости, «лимонной корки» (отек, а на коже над опухолью резко выступают поры потовых желез), гиперемии кожи, втяжения соска (рис. 16.4) и деформации молочной железы, изъязвления или прорастания кожи опухолью (рис. 16.5, 16.6), пакеты малоподвижных лимфатических узлов в регионарных зонах или отдаленные метастазы, возможен отек руки.
Отмечается положительный симптом Кенига (опухоль не исчезает при переводе пациентки из положения сидя в положение лежа).
ДИАГНОСТИКА При подозрении на рак основными методами являются:
1)клинический - осмотр, пальпация;
2)рентгенологический - бесконтрастная маммография, дуктография (галактография), чрезгрудинная флебография, пневмоцистография, КТ;
3)морфологический: цитологический и гистологический;
4)ультразвуковой.
ЛЕЧЕНИЕ При начальных формах РМЖ может быть применено только хирургическое лечение - модифицированная мастэктомия
по Маддену или радикальная резекция (она должна быть дополнена послеоперационной лучевой терапией на оставшуюся часть молочной железы). При неблагоприятных факторах прогноза лечение может быть дополнено химиотерапией.
При IIB и IIIA стадиях РМЖ проводят комбинированное лечение: предоперационную лучевую терапию укрупненными фракциями, радикальную мастэктомию и послеоперационную дистанционную гамма-терапию на зоны регионарного лимфооттока. Лучевая терапия может быть заменена или дополнена химиотерапией.
Лечение больных РМЖ IIIB стадии представляет определенные трудности в связи с агрессивностью течения, запущенностью процесса.
62. Рак молочной железы. Особенности регионарного и отдаленного метастазирования. Методы диагностики и лечения.
Локализация рака в молочной железе имеет прогностическое значение, что обусловлено путями лимфооттока из разных ее квадрантов.
Метастазирование рака в подмышечные лимфатические узлы наиболее часто происходит из опухолей, расположенных
вподареолярной зоне и на границе наружных и внутренних квадрантов железы, что объясняется наиболее выраженной
вэтих зонах отводящей лимфатической сетью. Опухоли, расположенные в медиальных и центральных отделах молочной железы, могут метастазировать в парастернальные лимфатические узлы.
ПУТИ МЕТАСТАЗИРОВАНИЯ При РМЖ метастазирование происходит по молочным ходам железы, лимфатическим щелям, капиллярам и
кровеносным сосудам. В зависимости от путей метастазы распространяются в разные ткани и органы
Лимфогенное метастазирование рака может происходить в разных направлениях. Существуют:
1)пекторальный путь (60-70 %) - к парамаммарным лимфатическим узлам и далее к подмышечным;
2)подключичный путь (20-30 %) - к подключичным лимфатическим узлам;
3)парастернальный путь (10 %) - к парастернальным узлам;
4)перекрестный путь (5 %) - в подмышечные лимфатические узлы противоположной стороны и в другую молочную железу;
5)позадигрудинный путь (2 %) - к медиастинальным лимфатическим узлам, минуя парастернальные;
6)транспекторальный путь (редко) - к центральным (верхним) подмышечным лимфатическим узлам;
7)лимфоотток по лимфатическим путям Герота (встречается редко) - к эпигастральным лимфатическим узлам и узлам брюшной полости;
8)внутрикожный путь (редко) - по брюшной стенке к паховым лимфатическим узлам.
Наиболее часто при РМЖ отдаленные метастазы гематогенным путем поражают кости, легкие, печень, кожу.
Метастазирование при РМЖ.
1.Регионарное (лимфогенное) - в лимфатические узлы.
1.1.Подмышечные.
1.2.Подлопаточные.
1.3.Подключичные.
1.4.Надключичные.
1.5.Парастернальные.
2.Отдаленное (лимфогематогенное) - в следующие структуры.
2.1.Контралатеральные подмышечные лимфатические узлы.
2.2.Контралатеральные надключичные лимфатические узлы.
2.3.Мягкие ткани, кожу.
2.4.Печень.
2.5.Легкие.
2.6.Кости: тела позвонков, тазовые, бедренные и др.
2.7.Плевру.
2.8.Яичники.
2.9.Головной мозг и другие органы.
ДИАГНОСТИКА При подозрении на рак основными методами являются:
1)клинический - осмотр, пальпация;
2)рентгенологический - бесконтрастная маммография, дуктография (галактография), чрезгрудинная флебография, пневмоцистография, КТ;
3)морфологический: цитологический и гистологический;
4)ультразвуковой.
ЛЕЧЕНИЕ
В настоящее время существует более 6000 вариантов лечения больных РМЖ. При этом все лечебные мероприятия разделяются на местно-регионарные (операция, лучевая терапия) и системные (химиотерапия, гормонотерапия, иммунотерапия) воздействия.
Лечебная тактика должна быть индивидуальной с учетом целого ряда факторов прогноза. Лечение может быть радикальным, паллиативным, симптоматическим.
Важно выработать план лечения больного. В предоперационном периоде, после проведения предоперационного лечения необходимо оценить степень резорбции опухоли и наметить объем оперативного вмешательства. После выполнения операции, получения гистологического ответа и определения рецепторов опухоли нужно выработать план послеоперационного лечения с включением химио-, гормоноили лучевой терапии.
Хирургическое вмешательство занимает доминирующее положение в лечении РМЖ. При РМЖ могут быть выполнены:
1.Стандартная радикальная мастэктомия (Halsted W., 1889; Meyer W., 1894) - одноблочное удаление молочной железы вместе с большой и малой грудной мышцами и их фасциями, подключичной, подмышечной и подлопаточной клетчаткой с лимфатическими узлами в пределах анатомических футляров.
2.Расширенная подмышечно-грудинная радикальная мастэктомия (Margottini M., Bucalossi P., 1949; Urban J., 1951;
Veroseni U., 1952; Холдин С.А., Дымарский Л.Ю., 1975) - одноблочное удаление молочной железы с грудными мышцами, подключично-подмышечной и подлопаточной клетчаткой, а также с участком грудной стенки с парастернальными лимфатическими узлами и внутренними грудными сосудами.
3.Сверхрадикальная расширенная мастэктомия (Wangensteen O., 1952) - удаление не только парастернального коллектора, но также лимфатических узлов, клетчатки надключичной области и переднего средостения.
4.Модифицированная радикальная мастэктомия отличается от мастэктомии Холстеда сохранением большой грудной мышцы (Patey D., Dyson W., 1948) или обеих грудных мышц (Auchincloss H., 1956; Madden J., 1965). В случае оставления мышц мастэктомия менее травматична и выполняется с меньшей кровопотерей; послеоперационная рана заживает лучше. Сохранение мышц приводит к лучшим косметическим результатам и функции верхней конечности, поэтому такие операции получили название функционально щадящих.
5.Мастэктомия с подмышечной лимфаденэктомией (Пирогов Н.И., 1847; Volkmann K., 1875; Winiwarter A., 1978) -
удаление молочной железы и лимфатических узлов нижнего уровня подмышечной области (так называемой первой зоны Берга). Показанием к такой операции являются начальные (I-IIA) стадии заболевания при локализации опухоли в наружных квадрантах молочной железы у пожилых и ослабленных больных, с тяжелыми сопутствующими заболеваниями.
6.Простая мастэктомия (ампутация) - удаление молочной железы с фасцией большой грудной мышцы. Показаниями к такой операции являются распадающаяся опухоль, преклонный возраст больных, тяжелые сопутствующие заболевания.
7.Радикальная секторальная резекция молочной железы является органосохраняющей операцией и предусматривает удаление сектора молочной железы вместе с опухолью, части подлежащей фасции большой и малой грудной мышцы, подключичной, подмышечной, подлопаточной клетчатки с лимфатическими узлами в одном блоке.
8.Секторальная резекция предусматривает удаление сектора молочной железы до подлежащей фасции. Секторальная резекция как самостоятельный метод лечения при раке не имеет обоснования к выполнению. Ее следует применять только в диагностических целях. В лечебных целях секторальную резекцию применяют в исключительно редких случаях и дополняют лучевой терапией (например, при одиночных очагах неинвазивного cancer in situ).
Лучевая терапия
Использование операции как единственного метода лечения пациентов с регионарными метастазами приводит к частому рецидивированию и возникновению отдаленных метастазов. С целью улучшения непосредственных и отдаленных результатов оперативного лечения возникла идея использовать лучевую терапию.
Лучевую терапию применяют в пред- и послеоперационном периодах.
Цели лекарственной терапии: излечение, продление жизни, уменьшение стадии опухолевого процесса, улучшение качества жизни и контроль симптомов болезни, повышение результатов хирургического и лучевого лечения, отказ от калечащих операций, уменьшение объема вмешательств. Каждый химиопрепарат действует только на те клетки, которые находятся в определенной фазе клеточного цикла. Поэтому монохимиотерапия менее эффективна, чем полихимиотерапия (ПХТ). Клинический опыт показал, что при РМЖ наиболее эффективны в качестве дополнения к операции (адъювантная терапия) химиопрепараты циклофофосфамид, тиотепа, фторурацил, метотрексат, доксорубицин и некоторые другие, противоопухолевое действие которых потенцируется при их сочетании.
Международная консенсусная группа экспертов на конференции в St. Gallen (2005) рекомендовала изменение традиционных критериев выбора адъювантной терапии раннего РМЖ. Это в первую очередь определение гормональной зависимости опухоли с учетом ее рецепторного статуса, затем - определение степени риска (низкий, промежуточный, высокий) в зависимости от размеров опухоли, вовлечения в процесс лимфатических узлов, опухолевой инвазии сосудов, степени злокачественности опухоли. Обязательным признано определение HER2/пеистатуса. Сохраняют свое значение возраст и состояние овариальной функции.
Таргетная терапия
Гиперэкспрессия эпидермального фактора роста (EGF) HER2/neu обусловливает агрессивное течение заболевания. К моноклональным антителам против белковых трансмембранных рецепторов эпидермального фактора роста человека 2-го типа HER2/neu или c-erbB2 относят трастузумаб (герцептин), который обладает противоопухолевой активностью и увеличивает эффект применения комбинированной химиотерапии у больных с HER2/neu+-опухолями. Гиперэкспрессия HER2/neu является абсолютным показанием к назначению герцептина.
Гормонотерапия
Эстрогены являются ведущими факторами в канцерогенезе опухолей молочных желез в эксперименте и клинике. В настоящее время опухоль считают гормоночувствительной, если более 10 % опухолевых клеток содержат рецепторы к эстрогену или прогестерону.
Гормонотерапия РМЖ претерпела значительные изменения: если на первых этапах это было хирургическое удаление яичников, то в последующие годы разрабатывались методы консервативного воздействия на органы, участвующие в синтезе эстрогенов. Лучевая кастрация известна с 1922 г.
Альтернативой хирургической или лучевой кастрации у менструирующих и находящихся в пременопаузе женщин является использование гонадотропин-рилизинггормона (ГтРГ) и агониста ГтРГ. Комбинация агониста ГтРГ и тамоксифена (метаанализ четырех рандомизированных исследований) превосходит по эффективности монотерапию
агонистом ГтРГ у женщин в пременопаузальном периоде, больных распространенным РМЖ. Современные достижения в гормонотерапии РМЖ связаны с появлением новых препаратов, в том числе «чистых» антиэстрогенов.
Иммунотерапия
Показанием для иммунотерапии является нарушенная реактивность организма, обусловленная наличием самой опухоли и иммунодепрессивными методами химиолучевого и хирургического лечения. До начала и в процессе лечения необходимо определение иммунологического статуса, в частности показателей клеточного и гуморального иммунитета. По данным Н.И. Переводчиковой (2000), к иммуномодуляторам относятся: цитокины (интерлейкины, интерфероны, колониестимулирующие факторы), моноклональные антитела, дифференцирующие агенты, антиангиогенезные факторы.
Иммуногистохимия
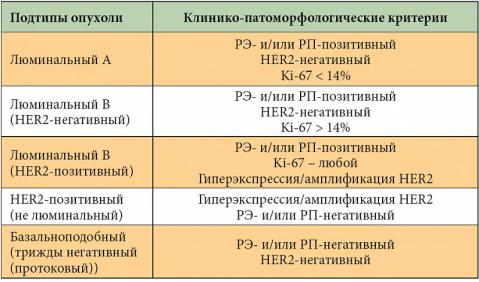
определение рецепторов эстрогена (RE), прогестерона (RP), эпидермального фактора роста HER2/neu (маркер высоко агрессивных опухолей), Ki-67 (маркер пролиферации опухолевых клеток) — после операции.
63. Метастатические плевриты. Дифференциальная диагностика. Возможности выявления первичного очага. Методы лечения.
Опухолевый метастатический плеврит - осложнение различных злокачественных опухолевых процессов : рака молочной железы, рака легкого, злокачественных опухолей желудочнокишечного тракта, лимфом и мезотелиомы плевры и др. Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре.
При метастатическом поражении плевры нарушается постоянно происходящая циркуляция плевральной жидкости. В тканях, окружающих метастатические очаги, развивается перифокальное воспаление и фиброз, что приводит к снижению проницаемости капилляров плевры и обструкции лимфооттока, и, как следствие, продукция плевральной жидкости начинает преобладать над ее абсорбцией. В итоге в плевральной полости происходит накопление большого количества жидкости, сдавливающей легкое и смещающей средостение в противоположную сторону .
Состав плевральной жидкости при злокачественных новообразованиях:
•увеличение эритроцитов в 50%, общее количество превышает 100 тыс.
•не характерна эозинофилия
•резко снижается уровень глюкозы - ниже 60 мг на 100 мл жидкости
•может повышаться уровень амилазы при первичной опухоли поджелудочной железы.
•АК выявляются в 20% случаев
При рентгеновском исследовании – массивный выпот, характерна неиссякаемость и большое количество выпота.
Диф.диагностика
Если жидкость кровянистая, то обязательно надо определить гематокрит -
•если гематокрит более 1% - то нужно подумать об опухоли, травме, эмболии легочной артерии.
•свыше 50% - это явный гемоторакс, требующий немедленного дренирования.
Прозрачность
•Полная прозрачность - то надо приступить к биохимическому исследованию - уровень глюкозы и амилазы:
