
2 курс / Топографическая анатомия и оперативная хирургия / Сироид Д.В Топографическая анатомия
.pdf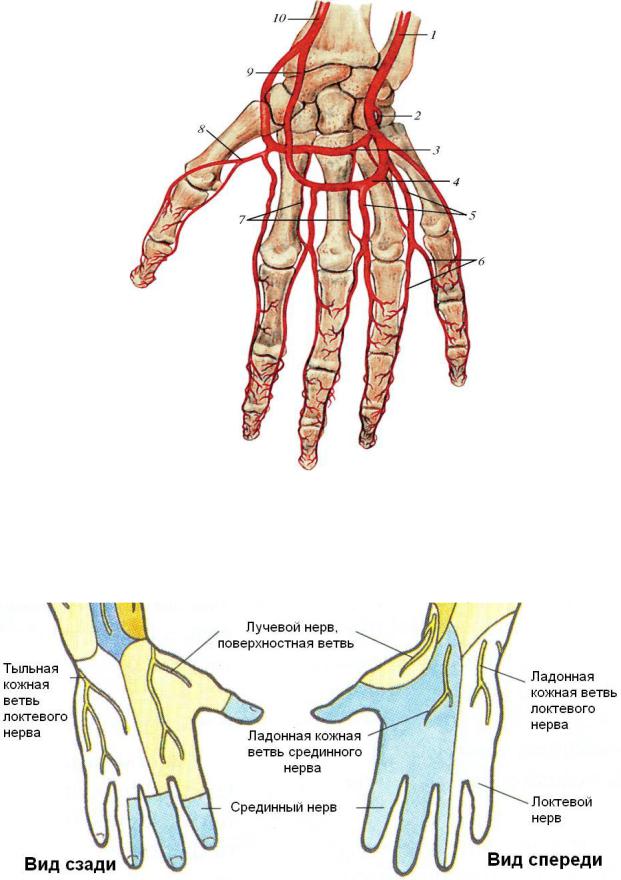
360
его и 4-ого пальцев обычно не сообщаются с синовиальными сумками, однако возможны индивидуальные вариации.
Рис. 6.6.1. Особенности кровоснабжения кисти:
1. – локтевая артерия; 2. – глубокая ветвь локтевой артерии; 3. – глубокая ладонная дуга; 4. – поверхностная ладонная дуга; 5. – общие ладонные пальцевые артерии; 6. – собственные ладонные пальцевые артерии; 7. – пястные ладонные артерии; 8. – главная артерия большого пальца кисти; 9. – поверхностная ветвь лучевой артерии; 10. – лучевая артерия.
Рис. 6.6.2. Особенности иннервации кисти.
361
Особенности суставов кисти
К суставам кисти относятся: лучезапястный сустав, сустав гороховидной кости, межзапястные, запястно-пястные, межпястные, пястнофаланговые и межфаланговые суставы кисти.
Лучезапястный сустав (articulatio radiocarpea) – эллипсовидный (раз-
новидность двуосных), образован суставными поверхностями лучевой кости, суставного диска и проксимального ряда косей запястья (ладьевидной, полулунной и трехгранной). В этом суставе возможны: сгибание, разгибание, приведение, отведение и круговое движение (circumductio). Сустав укреплен следующими связками: окольными (лучевой и локтевой), лучезапястными (тыльной и ладонной) и межзапястными.
Сложные, малоподвижные суставы: межзапястный (между проксимальным и дистальным рядами костей запястья, шаровидный), запястнопястный (между дистальным рядом костей запястья и основанием пястных костей, плоский), межпястный (между боковыми поверхностями оснований 2-5 пястных костей, плоский). Пястно-фаланговые суставы 2-5 пальцев являются шаровидными, а пястно-фаланговый сустав большого пальца кисти и межфаланговые суставы относятся к блоковидным суставам.
Определение пульса на кисти
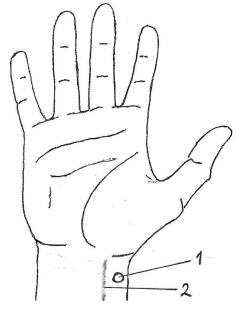
Для определения пульса на верхней конечности чаще всего используют лучевую артерию. Лучевую артерию можно прижать к основанию шиловидного отростка лучевой кости (кнаружи от сухожилия лучевого сгибателя кисти), см. рис. 6.6.3. В этом месте лучевая артерия находится под тонкой собственной фасцией, между сухожилиями мышц, относящихся к поверхностному слою передней группы мышц предплечья (лучевого сгибателя кисти и плечелучевой мышцы). Сухожилия этих мышц не прикрывают лучевую артерию и не препятствуют определению на ней пульса.
Рис. 6.6.3. Определение пульса на лучевой артерии: 1.– пульсационная точка лучевой артерии; 2.– сухожилие лучевого сгибателя кисти.
362
Поверхностная ветвь лучевого нерва, которая сопровождала лучевую артерию в верхней части предплечья, в нижней его трети покидает лучевой (латеральный) сосудисто-нервный пучок предплечья, отклоняясь кнаружи от лучевой артерии и сопровождающих ее вен. При прижатии лучевой артерии
ккостной основе в пульсационной точке поверхностная ветвь лучевого нерва
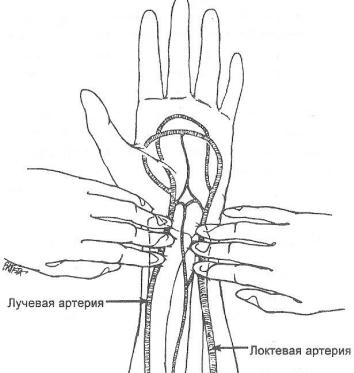
ккосной основе обычно не прижимается и таким образом не повреждается. Локтевую артерию также можно прижать к костной основе (к шиловидному отростку локтевой кости), что используется для уточнения диагноза при повреждении поверхностной или глубокой ладонной дуги (рис. 6.6.4). Если при артериальном кровотечении из раны ладони поочередно прижать к костной основе локтевую и лучевую артерию, то можно определить, какая ладонная дуга повреждена (уровень расположения вершин этих дуг подвержен индивидуальным вариациям). Если кровотечение приостанавливается в большей степени после прижатия локтевой артерии, то наиболее вероятно повреждена поверхностная ладонная дуга, так как при формировании этой дуги локтевая артерия является магистральным (более крупным по калибру) сосудом. Если кровотечение в большей степени приостанавливается после прижатия лучевой артерии, то в такой ситуации наиболее вероятно повреждена глубокая ладонная дуга, так как при формировании этой дуги более крупным сосудом является именно лучевая артерия.
Рис. 6.6.4. Поочередное прижатие к костной основе лучевой и локтевой артерии (для диагностики повреждения поверхностной или глубокой ладонной дуги).
Локтевая артерия в нижней части предплечья располагается между сухожилиями локтевого сгибателя кисти и поверхностного сгибателя пальцев. Сухожилие локтевого сгибателя кисти, относящегося к 1-ому (самому по-
363
верхностному) слою передней группы мышц предплечья, располагается не только кнутри от локтевого (медиального) сосудисто-нервного пучка предплечья, но и покрывает его спереди. Таким образом, локтевая артерия располагается между 1-ым и 2-ым слоями мышц передней группы предплечья, то есть более глубоко, чем лучевая артерия. Кроме того, при прижатии к костной основе локтевой артерии, вместе с ней прижимается к костной основе и локтевой нерв, расположенный рядом с одноименной артерией, кнутри от нее. Поэтому для определения пульса локтевую артерию обычно не используют (так как она располагается более глубоко по сравнению с лучевой артерией, и чтобы не повреждать локтевой нерв). У большинства людей лучевую артерию можно прижать к костной основе не только в традиционной пульсационной точке, но и в анатомической «табакерке» - к ладьевидной кости. Спереди анатомическую «табакерку» ограничивают сухожилия короткого разгибателя большого пальца и длинной мышцы, отводящей большой палец руки (проходя под ними, лучевая артерия попадает в «табакерку»). Сзади анатомическая «табакерка» ограничена сухожилием длинного разгибателя большого пальца руки. После прохождения под этим сухожилием, лучевая артерия через 1-ый межпястный промежуток смещается кпереди, для формирования глубокой ладонной дуги.
Доступ к поверхностной ладонной дуге
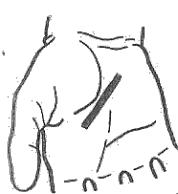
Обнажение поверхностной ладонной дуги (по Шевкуненко) проводят по линии, соединяющей гороховидную кость с ладонно-пальцевой складкой 2-ого пальца (рис. 6.6.5). Кисть разогнута и находится в положении супинации. Середина разреза должна соответствовать середине пясти. Послойно рассекают кожу с подкожной клетчаткой и элементами поверхностной фасции, ладонный апоневроз (по желобоватому зонду). Поверхностная ладонная дуга, являющаяся анастомозом между локтевой артерией (магистральным сосудом) и поверхностной ветвью лучевой артерии, находится в поверхностной (подапоневротической) клетчатке мезотенара. Вершина этой дуги обычно проецируется на проксимальную поперечную складку ладони.
Рис. 6.6.5. Обнажение поверхностной ладонной дуги (по Шевкуненко).
Разрезы при панарициях
Панариций – это острый воспалительный процесс в области пальцев. В зависимости от локализации патологического очага выделяют следующие формы панарициев:
364
-кожный;
-ногтевой (паронихия (гнойное воспаление валика ногтя) и подногтевой);
-подкожный;
-сухожильный (тендовагинит);
-суставной;
-костный;
-панпанариций (с вовлечением всех тканей), пандактилит.
Кожный панариций проявляется отслойкой ороговевшего эпидермиса. Хирургическое лечение такой формы панариция не требует обезболивания и заключается в удалении отслоенного эпидермиса.
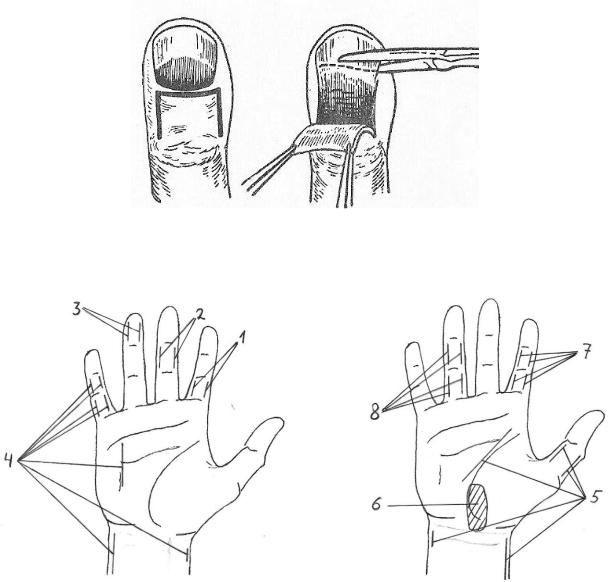
При подногтевом панариции обычно используют П-образный разрез у корня ногтя (горизонтальная часть разреза занимает дистальное положение), с помощью которого формируется тыльный лоскут (рис. 6.6.6). Хирургическое лечение при такой форме панариция состоит в удалении отслоенной части ногтя.
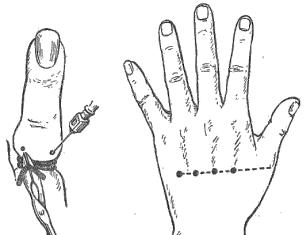
Подкожные панариции являются самой распространенной формой панарициев, протекают они по типу абсцесса. Наличие соединительнотканных тяжей между кожей и костно-фиброзными каналами сухожилий способствует распространению воспалительного процесса вглубь, поэтому подкожный панариций может осложниться тендовагинитом (сухожильной формой панариция). Если при хирургическом лечении подкожного панариция не создаются достаточно хорошие условия для оттока гнойного содержимого, то это приводит к обострению патологического процесса и способствует развитию осложнений. Оперативное лечение подкожных панарициев заключается в их вскрытии и дренировании (для создания условий к оттоку гнойного содержимого). При подкожных панарициях обычно применяют парные, продольные разрезы на передне-боковых поверхностях фаланги, не пересекающие межфаланговые складки (рис. 6.6.7). Разрезы должны быть парными (на лучевой и локтевой поверхности фаланги) для улучшения условий к оттоку гнойного содержимого. Продольное направление разрезов соответствует направлению сосудисто-нервных пучков и сухожилий, то есть уменьшает вероятность их повреждения. Межфаланговые складки пересекать нельзя, чтобы не отсечь сухожилия в местах их прикрепления.
При сухожильных панарициях 2-4 пальцев (если синовиальные влагалища этих пальцев не сообщаются с синовиальными сумками) применяют такие же разрезы, как и при подкожных панарициях, но в области проксимальной и средней фаланги – всего четыре разреза, не пересекающих межфаланговой складки. Сухожильный панариций 1-ого или 5-ого пальца (если синовиальное влагалище этого пальца, как это бывает обычно, сообщается с лучевой синовиальной сумкой (1-ый палец) или с локтевой сумкой (5-ый палец)) осложняется флегмоной пространства Пирогова-Парона. Поэтому при сухожильных панарициях 1-ого и 5-ого пальца следует обеспечить дренирование синовиального влагалища (продольные парные разрезы в области проксимальной фаланги пальца), соответствующей синовиальной сумки (разрез на ладонной поверхности пясти) и пространства Пирогова-Парона
365
(продольный разрез с соответствующей стороны в нижней трети предплечья с контрапертурой). Для дренирования локтевой сумки используется разрез вдоль складки гипотенара. Для дренирования лучевой сумки используют разрез вдоль складки тенара, не затрагивающий проксимальную треть этой складки («запретную зону» Канавелла) во избежание повреждения двигательной ветви (или ветвей) срединного нерва, обеспечивающих иннервацию мышц возвышения большого пальца. Для вскрытия пространства ПироговаПарона в качестве ориентиров используются шиловидные отростки локтевой и лучевой кости. Основной разрез для вскрытия флегмоны этого пространства выполняется в продольном направлении с локтевой (если процесс распространился по локтевой сумке) или с лучевой стороны (если процесс распространился по лучевой сумке), дополнительный разрез (контрапертура) – с противоположной стороны.
А Б
Рис. 6.6.6. Хирургическое лечение подногтевого панариция: А.– П-образный разрез; Б.– удаление отслоенной части ногтя.
Рис. 6.6.7. Разрезы при панарициях:
1.– при подкожном панариции проксимальной фаланги 2-ого пальца; 2.– при подкожном панариции средней фаланги 3-его пальца; 3.– при подкожном панариции дистальной фаланги 4-ого пальца;
366
4.– при сухожильном панариции (тендовагините) 5-ого пальца, осложненном флегмоной пространства Пирогова-Парона;
5.– при сухожильном панариции (тендовагините) 1-ого пальца, осложненном флегмоной пространства Пирогова-Парона;
6.– «запретная» зона Канавелла; 7.– при сухожильном панариции (тендовагините) 2-ого пальца;
8.– при сухожильном панариции (тендовагините) 4-ого пальца.
Костный и суставной панариций обычно являются осложнением подкожной или сухожильной формы панариция. При панпанариции (пандактилите) часто приходится прибегать к ампутации фаланг пальца или всего пальца.
Проводниковая анестезия на кисти
Проводниковую анестезию по Оберсту-Лукашевичу используют при выполнении оперативных вмешательств на средней или дистальной фаланге пальцев верхней конечности (вскрытие панарициев, экзартикуляция этих фаланг и т.д.). Характерной особенностью анестезии по Оберсту-Лукашевичу является наложение жгута у основания пальца (место наложения жгута не зависит от того, на средней, или на дистальной фаланге пальца выполняется операция), см. рис. 6.6.8. Жгут обеспечивает обескровливание пальца и препятствует распространению анестетика на пясть через комиссуральные отверстия. После обработки кисти антисептиком и наложения жгута осуществляют введение анестетика в двух точках, расположенных на задне-локтевой и задне-лучевой поверхности проксимальной фаланги пальца, дистальнее наложенного жгута. Для этого последовательно выполняют вкол иглой в этих точках, ориентируя иглу по направлению к костной основе (боковой поверхности проксимальной фаланги пальца). Продвижение иглы предваряется введением небольших порций анестетика. Вкол осуществляют до упора в фалангу, а затем оттягивают иглу в обратном направлении на 2 мм и вводят основную часть анестетика (2-3 мл). При обезболивании по Оберсту-Лукашевичу воздействию анестетика подвергаются ладонные и тыльные собственно пальцевые нервы.
А |
Б |
Рис. 6.6.8. Места введения анестетика при анестезии: А.– по Оберсту-Лукашевичу; Б.– по Брауну-Усольцевой.
367
При локализации патологического очага на проксимальной фаланге или в пястно-фаланговом суставе следует воспользоваться проводниковой анестезией по Брауну-Усольцевой (рис. 6.6.8), при которой воздействию анестетика подвергаются общие пальцевые нервы. Для этого после обработки кисти антисептиком и создания «лимонной корочки» осуществляют вкол иглой с тыльной поверхности пясти, приблизительно в середине соответствующего межпястного промежутка (затем – в соседнем межпясном промежутке). Игла должна быть направлена перпендикулярно поверхности кожи, вкол осуществляют кпереди, до упора в ладонный апоневроз (до появления сопротивления). Продвижению иглы предшествует введение небольших порций анестетика. При упоре иглы в ладонный апоневроз ее острие обычно прощупывается со стороны ладонной поверхности пясти, после чего вводят основную часть анестетика. Точно так же вводят анестетик в соседнем межпястном промежутке. Обезболивание достигается через 10-15 мин после введения анестетика. Замораживание хлорэтилом в настоящее время не используется, так как не обеспечивает достаточного обезболивания и сопровождается болезненными ощущениями в процессе размораживания тканей.
НАБОР ЗАДАНИЙ ДЛЯ САМОКОНТРОЛЯ Тест № 1
С целью обнажения поверхностной ладонной дуги хирург провел линию разреза по Шевкуненко. Для этого он соединил две точки, являющиеся внешними ориентирами кисти. Какой ориентир хирург использовал в качестве верхней (проксимальной) точки при определении линии разреза?
А. Шиловидный отросток локтевой кости В. Шиловидный отросток лучевой кости
С. Середину между шиловидными отростками D. Гороховидную кость
Е. Ладьевидную кость
Тест № 2 У больного – подногтевой панариций. В чем должно состоять опера-
тивное лечение при такой форме панариция? А. Удаление приподнятого эпидермиса
В. Передне-боковые разрезы и дренирование резиновой полоской С. П-образный разрез у корня ногтя, удаление его отслоившейся части D. Удаление пальца
Е. Экзартикуляция фаланги пальца Тест № 3
Больному необходимо по показаниям удалить ногтевую фалангу мизинца левой руки. Хирург решил воспользоваться анестезией по ОберстуЛукашевичу. В каком месте осуществляют вколы иглой при такой анестезии?
А. У основания кисти В. У основания средней фаланги пальца С. У основания пальца
D. В средней трети межпястного промежутка
Е. У шиловидных отростков лучевой и локтевой костей
368
Тест № 4 Врач пропальпировал сухожилие, кнаружи от этого сухожилия опреде-
лил пульсационную точку лучевой артерии. Какой мышце принадлежит сухожилие, использованное в качестве ориентира в этой ситуации?
А. Плечелучевой В. Лучевому сгибателю кисти
С. Локтевому сгибателю кисти D. Длинной ладонной
Е. Разгибателю пальцев
Тест № 5 Больному необходимо вскрыть подкожный панариций на ладонной по-
верхности проксимальной фаланги 2-ого пальца кисти. Какие разрезы целесообразно использовать в этой ситуации?
А. Продольные В. Поперечные С. Косые
D. Дугообразные Е. Т-образные
Тест № 6 Хирург обнажает поверхностную ладонную дугу. Какое образование
рассекается последним при выполнении оперативного доступа в этой ситуации?
А. Кожа В. Поверхностная фасция
С. Ладонный апоневроз D. Тыльный апоневроз
Е. Глубокая ладонная фасция
Эталоны ответов: № 1 – D; № 2 – С; № 3 – С; № 4 – В; № 5 – А; № 6 – С.
369
6.7. АМПУТАЦИИ, ЭКЗАРТИКУЛЯЦИИ, ОПЕРАЦИИ НА СУСТАВАХ. ШОВ СОСУДА, НЕРВА И СУХОЖИЛИЯ.
ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ПОЗВОНОЧНИКА
Актуальность темы. Ампутации (экзартикуляции) и операции на суставах выполняются достаточно часто. Например, ампутации остаются операциями выбора при осложнениях облитерирующего эндартериита, атеросклероза, сахарного диабета, гангрены и др. заболеваний. Предупредить значительное количество осложнений при ампутации можно только при четком знании хирургами послойного строения и топографии основных со- судисто-нервных образований выбранных областей. Необходимость наложения сосудистого шва, шва нерва и сухожилия возникает при трансплантации органов, при травмах, при формировании сосудистых анастомозов и при выполнении реконструктивных операций. При некоторых заболеваниях (облитерирующий эндартериит, тромбартериит, атеросклероз и др.) хирургам приходится не только накладывать сосудистые швы, но и шунтировать или протезировать сосуды. Врачи должны иметь представление о топографической анатомии и оперативной хирургии позвоночника, в том числе
– о люмбальной пункции.
Перечень основных теоретических вопросов:
1.Классификация ампутаций и экзартикуляций. Определение уровня разъединения тканей. Проекция суставных щелей. Используемые инструменты. Возможные осложнения. Операции на суставах (артроскопия, артротомия, эндопротезирование, артродез, артролиз, артрориз): показания, обоснование и техника выполнения, возможные ошибки и осложнения. Артротомия суставов: плечевого, локтевого (в т.ч. – по Войно-Ясенецкому, по Фарабефу), лучезапястного (в т.ч. – по Лангенбеку, по Кохеру), тазобедренного (в т.ч. – по Оллье, по Лангенбеку), коленного (в т.ч. – по Лангенбеку), голеностопного. Артропластика связок суставов (коленного и других): показания, обоснование и техника выполнения, возможные ошибки и осложнения.
2.Классификация, достоинства и недостатки шва сосуда (Карреля, Морозовой, Полянцева, Бриана-Жабуле, Блекока), нерва и сухожилия. Признаки отличия нерва от сухожилия.
3.Топографическая анатомия позвоночного столба и спинного мозга. Отделы, изгибы, позвоночный канал, оболочки спинного мозга, корешки, скелетотопия СП-сегментов (правило Шипо). Связки. Особенности кровоснабжения, иннервации и лимфатического оттока позвонков. Люмбальная пункция: показания, обоснование и техника выполнения, возможные ошибки и осложнения. Операции при повреждении позвоночника, при спинномозговых грыжах, ламинэктомия, корпородез, спондилодез (показания, обоснование и техника выполнения, возможные ошибки и осложнения). Специальные инструменты.
УМЕТЬ (выносится на ИМК и экзамен):
1.определять уровень разъединения тканей, обосновывать ампутации (экзартикуляции), подбирать инструменты:
