
Медсестринство в хірургії
Теоретичний посібник
Тема: „Закриті механічні ушкодження”
План лекції:
Поняття про травму. Види травматизму.
Обстеження травматологічних хворих.
Види закритих травм м’яких тканин: забій, розтягнення, розрив, струс. Особливості надання ПМД.
Поняття про перелом кісток.
Синдром тривалого роздавлювання.
Особливості догляду за травматологічними хворими
Питання до лекції:
Види транспортної іммобілізації, правила застосування
Набір інструментів для скелетного витяжіння
Знеболювання в разі травми
Домашнє завдання:
„Закриті механічні ушкодження”
Література:
1)І.В. Роздольский “Посібник з хірургії” Київ “Здоров’я” 2003 р. стор. 164
2) О.М Кіт “Медсестринство в хірургії” Укрмедкнига 2002р. стор. 181
теоретичний матеріал
Травмою називається дія ріжте агентів зовнішнього середовища, яка викликає функціональні чи анатомічні зміни в організмі
Питома вага травматичних хворих досягає до 35%, тому однією з найважливіших задач хірургів є іфофілактика їх лікування травм.
Види ушкоджень:
/. По виду агента, що викликав порушення:
1)механічні;
2)хімічні;
3)термічні;
4)електричні;
5)променеві;
6)психічні;
7)операційні;
8)пологові.
//. По характеру ушкодження:
1)відкриті - при яких порушуються покрови організму (шкіра,, слизові оболонки);
2)закриті - шкіра та слизові оболонки не порушені.
///. По відношенню до порожнини тіла:
1)проникаючі в порожнини (живота, грудної ктатки, черепа, суглобів);
2)непроникаюча.
IV. По тривалості дії травмуючого агента:
1)гострі - в результаті швидкої дії агента на конкетну частину тіла;
2)хронічні - в результаті багатаразової дії агента на конкретну частину тіла.
V. По місцю прикладання травмуючої дії:
1)прямі - ушкодження виникло в зоні прикладання сили;
2)непрямі - ушкодження виникло на віддалі від зони прикладання сили;
3)ізольовані - пошкодження одного виду тканин чи відрізків (тільки кісток, м'яких: тканин);
4)сполучені - ушкодження декількох органів чи видів тканини, але одним агентом;
5)комбіновані - ушкодження різних орланів чи тканин різними агентами (сполучення механічної і променевої травми).
Закриті ушкодження м'яких тканин.
Сюди відносяться механічні ушкодження м'яких тканин (забій, розтяг, розриви) без порушення цілісності.
Забій - закрите механічне ушкодження м'яких тканин і органів без видимого порушення їх анатомічної цілісності.
Виникають в результаті падіння чи удару.
Клінічні ознаки забою:
1)біль - з'являється в момент травми і буває значною, потім зменшується чи носить помірний характер, а через 3 год. Після травми поновлюється чи значно посилюється;
2)набряк в ділянці забою з'являється швидко., має вигляд болючого ущільнення, яке без чітких меж переходить в здорові тканини, найсильніший біль відмічається при забої окістя;
3)крововилив - обновлений просочуванням шкіри і підшкірної клітковини кров'ю, час його появи залежить від глибини крововиливу. При забої шкіри і підшкірної клітковини він з'являється відразу, при забої м'язів і окістя - на 2-3 добу, інколи подалі від місця забою, наприклад: «симптом окулярів», крововиливи в ділянці очниць які з'являються через декілька годин або на другу добу після забою голови, свіжий крововилив фіолетового кольору, через 5 днів стає зеленим, а ще пізніше; - жовтим;
4) порушення функцій, при ушкодженні кінцівок рухи в суглобах спочатку збережеш, а по мірі наростання крововиливу і набряк]' вони стають неможливими, цим забій відрізняється від перелому і вивиху, при яких активні і пасивні рухи стають веможливими відразу ж після травми.
Лікування:
І)здавлююча пов'язка на місце забою;
2)міхур з льодом до місця крововиливу протягом двох годин;
3)при забоях кінцівок, що супроводжукзться гемартрозом, кінцівці необхідно надати спокій і підвищену позу, окрім вище зазначеного;
4)з другої доби для прискорення розсмоктування крововиливу застосовують теплові процедури - грілки, солюкс, УВЧ. При великих гематомах останні пунктуються.
Розтягнення і розриви.
При різкому русі, же переходапь межі еластичності зв'язок, сухожиль та м'язів, але з збереженням їх анатомічної цілісності, наступає розтягнення, а при переході бар'єру еластичності з розривом тканини - відбувається розрив.
Розтягнення це пошкодження тканин з частковим розривом їх при збереженні анатомічної цілісності.
Частіше всього зустрічаються розтягнення зв'язок гомілково-ступневого суглобу, рідше - колінного і променевозап'ястного суглобів.
Клініка.
Локальний біль.
Припухлість.
Зменшення рухливості в суглобах.
Набряк тканин.
Біль при рухах в суглобах.
Перша допомога:
заморожування хлоретилом.
Лікування:
Спокій.
Здавлююча пов'язка.
Холод в першу добу.
З другої доби - сухе тепло.
Розриви зв'язок суглоба:
Проява сильних болей при надмірному згшанні та розгинанні.
Порушення рухів.
Крововиливи в м'які тканини чи суглоб - гемартроз.
Набряк.
Лікування:
Спокій.
Здавлююча пов'язка.
Імобілізація суглоба на 2-3 тижні.
З третього тижня ЛФК і активні рухи.
Розриви фасцій.
Проявляється щелевидним дефектом фасція, що при скороченні
м'язів веде до її випинання (м'язева грижа).
Лікування оперативне.
Розриви м'язів (повні і неповні).
Спостерігаються при надмірній напрузі м'язів. Клініка.
1. В момент розриву хворий відчуває сильний біль (як удар електричним струмом).
Функція м'язів повністю виключається.
Впадина на місій' розриву.
Гематома, набряк.
Лікування:
При неповному розриві м'язів:
1. Імобілізація кінцівки гіпсовою лонгетою, надавши м'язам положення повного розслаблення на 2-3 тижні.
Масаж.
ЛФК.
При повному розриві м'язів:
лікування тільки оперативне з імобілізацією кінцівок після операції на 2-3 тижні.
Розриви сухлжиль.
Спостерігаються при дуже сильному і швидкому скороченні м'язів. Частіше спостерігається відрив сухожилля в місці його прикріплення з шматком кістки. Розрив сухожиль супроводжується значними розходженнями країв в результаті спастичного скорочення м'язів.
Лікування оперативне.
Травматичний токсикоз (синдром тривалого роздавлювання) своєрідний стан, обумовлений довгим (4-8 год) роздавлюванням м'яких кінцівок, в основі якого лежать ішемічним некроз м'язів, інтоксикація продуктами некрозу з розвитком печінково-ниркової недостатності.
Виникає синдром після звільнення кінцівки від здавлення.
В клінічному протіканні розрізнюються 3 періоди:
1. Період наростання набряку і судинної недостатності, який триває 1-3 доби.
2. Період гострої ниркової недостатності, який продовжується з 3-го дня по 12-ий день.
3. Період одужання.
В першому періоді відразу ж після звільнення кінцівки від здавлення хворі відчувають біль в кінцівці, неможливість рухів, слабкість, нудоту. Загальний стан позитивний, шкіра бліда, AT в нормі Але протягом декількох годин наростає набряк роздавленної кінцівки, прискорюється пульс, зменьшується AT, збільшується температура тіла, хворий відмічає виражену слабкість. Шкіра кінцівки- багряного кольору. На ній з'являються крововиливи, міхур з серозним чи серозно-гнійним вмістом. При пальпації - тканини дерев'янистої щільності. Рухи в суглобах викликають різкі болі. Всі види чутливості втрачені. Швидко зменшується кількість сечі до 50-70 мл. на добу. Сеча стає темно-бурою.
Перехід хвороби в період гострої ниркової недостатності характеризується відновленням кровообігу і прогресуванням ниркової недостатності.
Олігурія переходить в анурію. Розвивається уремія, яка може призвести до смерті хворго.
При благоприємному протіканні і ефективності лікування, настає період одужання.
Лікування:
Відразу ж після звільнення кінцівки хворому вводять промедол.
Туге бинтування враженої кінцівки еластичним бинтом.
Транспортна імобілізація шиною.
Протишокові заходи:
а) поліглюкін;
б) плазма;
в) гідрокарбонат натрію.
Дезінтоксикаційна терапія: кількість введеної рідини за добу 3.000-4.000 мл.
Циркулярна новокаїнова блокада кінцівки і обкладання її міхурами з льодом протягом 2-3 днів.
Антибіотики широкого спектра дії.
При нирковій недостатності - гемодіаліз.
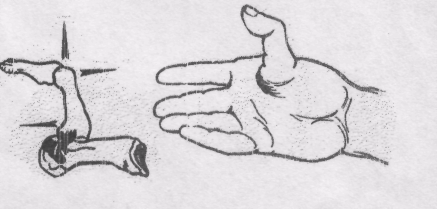
Вивих - це повне зміщення суглобових кінців кінцівок по відношенню один до одного. Ознаки:
Р
 ізкий
біль:
ізкий
біль:Деформація.
Набряк суглобів;
Відсутність активних рухів.
Вимушена поза кінцівки.
ж и
Класифікація:
1.Вроджені вивихи.
2.Паталогічні вивихи - виникають внаслідок ураження кістки чи суглобу патологічним процесом (остеомієліт, туберкульоз, сифіліс, пухлини).
З.Травматичні вивихи - виникають внаслідок механічного ушкодження кісток чи суглобів.
I. а)свіжі - протягом двох днів;
б)несвіжі - до 3-4 тижнів.
II. Невправимі - виникають під час інтерпозіщії м'яких тканин між голівкою і суглобовою впадиною.
Звичні - це таксі вивихи, що постійно повторюються і виникають після первинного вивиху в суглобі.
a) відкриті;
б) закриті.
V. а) ускладнені;
б) неускладненні.
Клініка:
Скарги на різку біль в ділянці суглобу, неможливість виконувати активні рухи в суглобах. З анамнезу захворювання встановлюємо механізм травми (наприклад, падіння на витягнуту руку). При огляді відмічається деформація в ділянці суглобу і вимушена поза кінцівки, можна відмітити вкорочення, а рідше подовження і зміна осі кінцівки.
При пальпації в ділянці суглобу інколи прощупується суглобовий кінець не на своєму звичному місці.
Пасивні рухи різко обмежені і больові, характерний симптом пружинячого опору.
При обстеженні хворого необхідно:
Визначити пульсацію периферійних судин.
Перевірити чутливість.
3. Перевірити активність рухів в пальцях, так як можливі ушкодження судинно-нервового пучка.
Діагноз вивиху підтверджується рентгенографією.
Вивих плеча.
 Голівка
плеча пальпується в пахвинній впадині
чи під клювовид-ним
відростком. В місці знаходження голівки
плеча відмічається впадина
~ суглоб порожній.
Голівка
плеча пальпується в пахвинній впадині
чи під клювовид-ним
відростком. В місці знаходження голівки
плеча відмічається впадина
~ суглоб порожній.
Вивих передпліччя.
Характерна ознака - виступ ліктьового відростку (задній вивих).
Вивих стегна.
При передньому вивиху стегно зігнуте в культовому суглобі і відведене назовні з зовнішньою ротацією. При задньому - зігнуте в кульшовому суглобі і приведене до зовнішнього боку.
Вивих нижньої щелепи.
Виникає при зіванні, травмі. При двобічному вивиху рот відкритий, нижня щелепа зміщенна вниз і вперед, щоки запалі, з рота виділяється слина. Рухи нижньою щелепою неможливі. Спереду вад вушної раковини відмічається впадина. Суглобова голівка нижньої щелепи пальпується під скуловою дугою. При однобічному вивиху рот напіввідкритий, нижня щелепа зміщемна в протилежний бік, рухи обмежені. Лікування:
Вправлення вивиху - проводиться після знеболювання: п/ш 1мл 2% розчину промедолу і в суглоб 20 мл 1-2% розчину новокаїну; цей вид знеболювання застосовується при вивиху плеча, передпліччя, стопи, нижньої щелепи. Вивих стегна чи голівки вправляється під загальним знеболенням.
Імобілізація кінцівок з допомогою гіпсової лонгети. При вивиху плеча - на 2-3 тижні, при вивиху стегна - на 4 тижні.
Відновлення функції - ЛФК, масаж, ванни.
При звичних вивихах застосовується хірургічну лікування, спрямоване на зміщення суглобової капсули. При патологічних вивихах лікування полягає в ліквідації основного захворювання.
Перелом - це повне чи часткове порушення цілісності кісток. Класифікація. І.По походженню: 1)вродженні; 2)надбані; а)травматичні; б)патологічні.
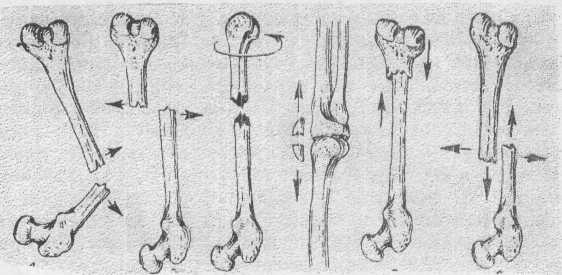
Н.По локалізації: 1)епіфізарні; 2)метафізарні; 3)діафізарні. Ш.По лінії перелому: 1)поперекові; 2)косі;
3)гвинтоподібні; 4)відкриті; 5)оскольчаті; 6)компресійні.
ІУ.По наявності зміщення: 1)без зміщення; 2)зі зміщенням: а)по довжині - з вкороченнями чи з подовженням кінцівки;
б)по ширині;
в)під кутом;
г)ротаційні.
1. Біль виникає в місці перелому, посилюється при рухах.
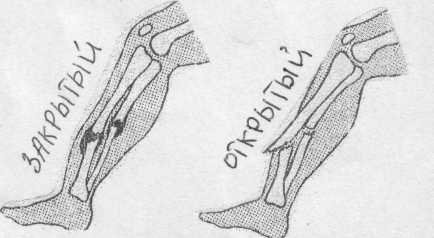
У.По стану покривішк тканин: 1)закриті; 2)відкриті. Можливі ознаки перелому:
Набряк - зумовлений крововиливом, гематомою, набряком тканин; діаметр кінцівки збільшується в поріввіянні з здоровою кінцівкою
Деформація - викривлення кінцівки чи вкорочення її.
4. Порушення функції - виникає відразу ж після травми, хворий не може рухати кінцівкою з-за вираженного болю.
Дійсні ознаки перелому:
Патологічна рухливість - дуже обережно змінюють периферійний відрізок кінцівки і спостерігають за рухливістю в зоні перелому коливальні рухи вказують на н;аявність перелому.
Крепітація - кінцівку фіксують вище і нижче місця перелому і зміщують її то в один, то в інший бік, поява хрусту кісткових уламків є абсолютною ознакою перелому. Повну уяву про вид ушкодження дає рентгенологічне дослідженій.
Перша допомога.
При закритому переломі:
Знеболювання - вводимо 50-60 мл 1% розчину новокаїну в зону перелому (в гематому);
Транспортна імобілізація;
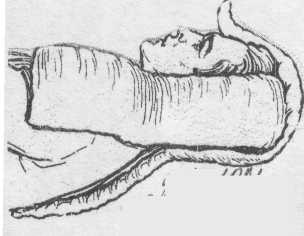
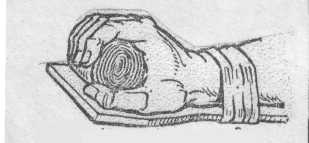
Перелом шийного відділу хребта Перелом костей кисті


Перелом плечової кості Перелом костей передплічча
Фіксація 3 суглобів фіксація 2 суглобів
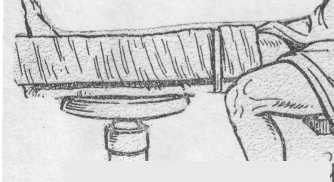
Перелом костей голені. Фіксація 2 суглобів
3. Транспортування в лікувальний заклад. При відкритому перломі:
1. Після знеболювання необхідно накласти асептичну пов'язку і лише потім провести ігранспортну іммобілізацію і транспортування; у випадку кровотечі накладають джгут.
Транспортна іммобілізація при травмах різних відрізків тіла: 1)при переломі плечової кістки чи пошкодженні плечового суглобу
а) накладають шину Крамера від кінчиків пальців по всій довжині кінцівки;
б) до надплічча здорової руки. Руку прибинтовують до шини, передплічча;
в) підвішують на косинці.
При переломі передплічча - шину згинають під кутом 90 градусів і фіксують нею кінцівку від кінчиків пальців до плечового суглобу.
При переломі кісток зап'ястя і п'ястя - імобілізація від кінчиків пальців до ліктьового суглобу, піп; долоню підкладають валик.
При переломах папьців кисті фіксують їх на круглому валику, після фіксації руку підвішують на косинці.
П
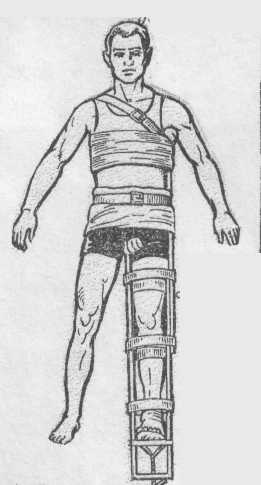 ри
переломі стегна використовують шину
Дітеріхса.( на малюнку)
ри
переломі стегна використовують шину
Дітеріхса.( на малюнку)Для фіксації перелому гомілки використовують три шини Крамера: одну накладають по задній поверхні кінцівки від кінчиків пальців до середини стегна, зігнувши її в ділянці п'ятки під кутом 90 градусів; дві інші -по бокових поверхнях з внутрішнього та зовнішнього краю стопи до середини стегна.
При переломі колінного суглобу - верхні кінці шин повинні досягати до кульшового суглобу.
5. При переломі кісток ступні шину накладають від кінчиків па-^льців до середини гомілки.
6. При ушкодженнш шийних хребців накладають ватно-марлевий комірець Шанца.
При переломі грудних і поперекових хребців хворого транспортують на твердих ношах в позі лежачи на спині.
При переломі кісток таза хворого кладуть на тверді ноші на спину з напівзігнутими ногами в кульшових та колінних суглобах, підмостивши під коліна валик висотою 30-40 см - поза «жаби».
9. Для фіксації голови та шиї використовують шину Єланського.
Для фіксації нижньої щелепи використовують пращевидну шину Ентіна.
При переломі верхньої щелепи використовують шину Ліберга.
П
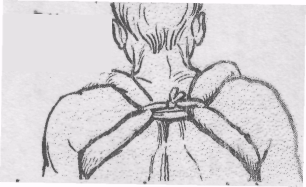 ри
переломі ключиці
ри
переломі ключиці
використовують кільця Дельбе...
(на малюнку)
Лікування переломів.
1 .Консервативне. 2. Оперативне. Принципи лікування.
Репозиція кісткових відламків.
Фіксація нерухомої кістки, складання кісткових відламків і імобілізація органа.
Застосування речовин і методів, прискорюючих утворення кісткових мозолів і зрощення кістки.
Методи лікування. 1. М'яке витягування:
а) петлею Глісона - при переломах шийного відділу хребта.
б) витягування за допомогою манжетки - при переломах кінцівок.
в) шкірне витягування у дітей.
2. Скелетне витягування - функціональний метод лікування:
3.Імобілізація гіпсової пов'язки.
Правила накладання гіпсової пов'язки:
а) кінцівці необхідно надати функціонально вигідну позу;
б) повина бути добра репозиція кісткових відламків, які потрібно підтримувати під час накладання до затвердіння гіпсу;
в) гіпсовою пов'язкою повинні бути зафіксованії два сусідні суглоби;
г) кінці пальців кисті чи стопи повинні залишатись відкритими
д) під кісткови виступи підкладають валики з вати, яка більш еластична і не вбирає піт;
є) пов'язка повинна бути старанно відмодельована, облягати рівномірно, але не стискати прилягаючу частину тіла;
ж) після накладання пов'язки її підписують: вказують дату перелому, накладання пов'язки і приблизний час її зняття.
4. Оперативне лікування:
І. Остеометалосинтез - хірургічним шляхом знаходять місце перелому, проводять відкриту репозицію уламків, фіксують їх за допомогою пластин, шурупів.
П. метод контракцшно-дистракційного остеосинтезу за допомогою апаратів Ілізарова, Гудушаурі.
