
- •Терминология.
- •Структурные особенности фетоплацентарной системы
- •Этиология хпн
- •Патогенез хпн
- •Классификация пн
- •Задержка роста плода (зрп) Классификация зрп
- •Патогенез зрп
- •Группы риска развития хпн
- •Диагностика
- •Ультразвуковое исследование
- •Кардиотокография
- •Оценка состояния плода в баллах
- •Гормональная диагностика
- •Исследование системы гемостаза и метаболизма
- •Терапия
- •Оценка эффективности лечения у беременных женщин высокой степени перинатального риска. Прогноз.
- •Профилактика хпн
- •Заключение
- •Список литературы
ГОСУДАРСТВЕННОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ «ОМСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ ФЕДЕРАЛЬНОГО АГЕНСТВА ПО ЗДРАВООХРАНЕНИЮ И СОЦИАЛЬНОМУ РАЗВИТИЮ»
ДИАГНОСТИКА, ТАКТИКА ВЕДЕНИЯ И ЛЕЧЕНИЕ ПЛАЦЕНТАРНЫХ НАРУШЕНИЙ.
методические рекомендации для врачей акушеров-гинекологов, неонатологов
ОМСК – 2010
АВТОРЫ:
Ю.И. Тирская – к.м.н., ассистент кафедры акушерства и гинекологии №2 ОмГМА
Ю.И. Чуловский – к.м.н., доцент кафедры акушерства и гинекологии №2 ОмГМА
И.А. Барбанчик – к.м.н., ассистент кафедры акушерства и гинекологии №2 ОмГМА
Под редакцией профессора, д.м.н., заведующей кафедрой акушерства и гинекологии №2 ОмГМА Е.Б. Рудаковой.
ОГЛАВЛЕНИЕ:
1. СПИСОК СОКРАЩЕНИЙ
2. ТЕРМИНОЛОГИЯ
3. СТРУКТУРНЫЕ ОСОБЕННОСТИ ФЕТОПЛАЦЕНТАРНОЙ СИСТЕМЫ
4. ЭТИОЛОГИЯ ХПН
5. ПАТОГЕНЕЗ ХПН
6. КЛАССИФИКАЦИЯ ПН
7. ЗАДЕРЖКА РОСТА ПЛОДА (ЗРП)
Классификация ЗРП
Патогенез ЗРП
8. ГРУППЫ РИСКА РАЗВИТИЯ ХПН
9. ДИАГНОСТИКА
Ультразвуковое исследование
Доплерометрическое исследование
Кардиотокография
Гормональная диагностика
Исследование системы гемостаза и метаболизма
10. ТЕРАПИЯ
11. ОЦЕНКА ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ, ПРОГНОЗ
12. ПРОФИЛАКТИКА ХПН
13. ЗАКЛЮЧЕНИЕ
16. СПИСОК ЛИТЕРАТУРЫ
СПИСОК СОКРАЩЕНИЙ:
АФП – α-фетопротеин
ЗРП – задержка развития плода
ИР – индекс резистентности
КСДК — конечная скорость диастолического кровотока
КТГ – кардиотокография
МССК – максимальная систолическая скорость кровотока
МПК – маточно-плацентарный кровоток
ОКС – операция кесарева сечения
ПАМГ – плацентоспецифический α-микроглобулин
ПИ – пульсационный индекс
ПИБФ – прогестерон-индуцируемый блокирующий фактор
ПЛ – плацентарный лактоген
ПН – плацентарная недостаточность
ПР преждевременные роды
ПОНРП – преждевременная отслойка нормально расположенной плаценты
СДО – систоло-диастолическое отношение
ССК — средняя скорость кровотока
ТБГ – трофобластический β-глобулин
ТЩФ – термостабильная щелочная фосфатаза
УЗИ – ультразвуковое исследование
ФПК – фетоплацентарный кровоток
ХГ – хорионическийгонадотропин
ХПН – хроническая плацентарная недостаточность
ЧСС – частота сердечных сокращений
Терминология.
Плацентарная недостаточность (ПН) – ключевая проблема современного акушерства и неонатологии. По данным Милованова А.П. (1999г), ПН – клинический синдром, обусловленный морфофункциональными изменениями в плаценте и нарушением компенсаторно-приспособительных механизмов, обеспечивающих функциональную полноценность органа. Хроническая плацентарная недостаточность (ХПН) – это хронический клинико-морфологический симптомокомплекс, возникающий в результате сочетанной реакции плода и плаценты на различные патологические состояния материнского организма и проявляется в виде комплекса нарушений транспортной, трофической, эндокринной и метаболической функции плаценты, лежащих в основе патологии плода и новорожденного.
Фетоплацентарная недостаточность – часто употребляемый синоним, который нельзя признать удачным, поскольку он не корректен по форме и сути.
ПН определяется как причина задержки развития плода, внутриутробной гипотрофии и гипоксии и в конечном итоге – возможной внутриутробной гибели плода. При патологическом течении беременности – гестозе, внутриутробной инфекции, экстрагенитальных заболеваниях, всегда в той или иной степени отмечается ПН. Однако компенсаторные процессы в плаценте чаще всего сдерживают развивающуюся патологию. При тяжелой патологии происходит задержка развития плода, его гибель на различных сроках беременности или рождение плода с гипотрофией и гипоксией.
Структурные особенности фетоплацентарной системы
Формирование во время беременности фетоплацентарной системы способствует созданию условий, адекватных для развития плода. Осложненное течение беременности нередко происходит в следствие нарушения какого-либо звена этой системы, что приводит к выкидышам, неразвивающимся беременностям, существенным отклонениям в состоянии плода и обусловливает развитие у него гипоксии, задержки роста и развития либо сочетание этих патологических состояний.
Плацента представляет собой сложный провизорный орган, выполняющий целый ряд важнейших функций, связанных с обеспечением развития плода и адаптацией материнского организма к беременности. Для плода плацента основной орган, обеспечивающий его питание, дыхание, защиту от неблагоприятных воздействий окружающей среды, орган внутренней секреции и поддержания гомеостаза.
Процесс формирования плаценты как органа (плацентация) происходит с 3й недели до конца I триместра беременности. В процессе плацентации происходит:
васкуляризация ворсин хориона и превращение вторичных ворсин в третичные;
дифференцировка ворсинчатого (ветвистого) хориона (chorion frondosum) и лысого хориона (chorion laeve);
образование котиледонов плаценты;
установление плодово-плацентарного и маточно-плацентарного кровотока;
формирование маточно-плацентарного барьера.
Морфогенез имплантационной площадки и маточно-плацентарной области происходит следующим образом.
По мере имплантации бластоцисты в глубь эндометрия вокруг нее децедуализация идет более быстрыми темпами, чем в d. parittalis. С 7-8го по 15-16й день происходит формирование трофобластического щита (или панциря) между зародышевым мешком и подлежащим эндометрием; примерно на 8-12 сутки в зоне щита образуются небольшие полости, заполненные материнской кровью – лакунарная стадия формирования гемохориальной плаценты. На 13-19 сутки путем врастания мезенхимы в клеточные колонны формируются вторичные (мезенхимальные) ворсины в зоне редуцирующегося цитотрофобластического щита. В это время окружающие маточные железы представлены ветвящимися полостями, с активно секретирующим эпителием, в котором иммуногистохимичиески идентифицирован эндометриальный белок – ПАМГ (плацентарный α микроглобулин) – ограничитель инвазии цитотрофобласта. 20-21й день – начало первой волны инвазии, включающей процесс аутохтонного ангиогенеза (часть мезенхимных клеток стромы вторичных ворсин дифференцируется в клеточные элементы стенок кровеносных капилляров) в строме мезенхимальных ворсин в процессе их интенсивной инвазии в стенки спиральных артерий и артериол. Одновременно происходит рост кровеносных сосудов со стороны аллантоиса.
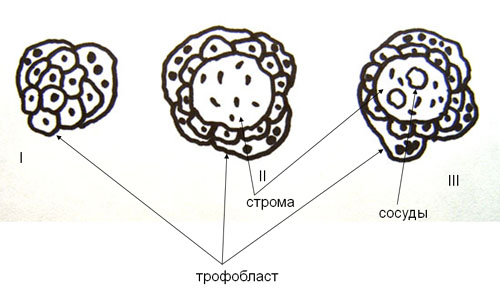
Рисунок 1. Схема строения первичных (I), вторичных (II) и третичных ворсин (III).
В среднем на 32-й день происходит соединение аллантоисных сосудов с капиллярами ворсин. Ворсины превращаются в третичные и устанавливается кровообращение между плодом и плацентой – фетоплацентарное кровообращение. При продвижении цитотрофобласт как бы «взламывает» стенки спиральных артерий извне, со стороны их адвентиции последовательно лизируя мышечную оболочку и эндотелиальный покров. Процесс лизиса мышечно-эластических элементов и эндотелия с замещением их фибриноидом сопровождается резким расширением просвета спиральных артерий и формированием устья, открытого в межворсинчатое пространство плацентым. Гестационная перестройка спиральных артерий, аррозия их концевых отделов и образование открытых устьев в межворсинчатое пространство идет в течение 4-6й недели и дает начало маточно-плацентарному кровотоку. Примерно с 8 недели беременности усложнение структуры ворсин сопровождается формированием структурных единиц плаценты – котиледонов, которые представляют собой участок хориальной пластинки с отходящей от него стволовой ворсиной со всеми ее ветвлениями. К концу периода плацентации (12 неделя) устанавливается окончательное количество котиледонов, которое достигает 200.
С образованием третичных ворсин, дифференцировкой хориона на ворсинчатый и лысый, формированием ворсинчатого дерева (котиледонов) и плацентарного барьера, установлением маточно-плацентарного кровообращения в конце I триместра беременности (к 11-12 неделям) период формирования плаценты завершается.
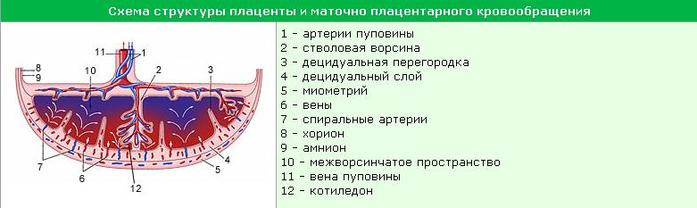
Рисунок 2. Схема структуры плаценты и маточно-плацентарного кровообращения.
Окончательное формирование плаценты заканчивается на 17-20ой недели гестации, когда после фазы «отдыха», длящейся несколько недель, в маточно-плацентарной области запускается вторая волна инвазии цитотрофобласта главным образом за счет продвижения внутрисосудистого цитотрофобласта (клеток трофобласта в просвете спиральных артерий) в миометриальные сегменты спиральных артерий на 16-18ой недели гестации. Вторая волна инвазии приводит к расширению просвета миометральных сегментов спиральных артерий, что сопровождается значительным приростом объема маточно-плацентарного кровотока к середине беременности. Цитотрофобластическая инвазия – ключевой процесс, происходящий в зоне анатомического контакта ворсинчатого дерева плаценты и d. basalis матки.
