
Журнал неврологии и психиатрии / 2010 / NEV_2010_02_074
.pdf
НАБЛЮДЕНИЕ ИЗ ПРАКТИКИ
Клинико-электроэнцефалографические варианты эпилептического статуса абсансов
Д.м.н., проф. В.А. КАРЛОВ1, д.б.н., проф. В.В. ГНЕЗДИЦКИЙ2
Clinical-EEG variants of absence status epilepticus
V.A. KARLOV, V.V. GNEZDITSKY
1Московский государственный медико-стоматологический университет; 2Научный центр неврологии РАМН, Москва
Ключевые слова: абсанс, эпилептический статус, ЭЭГ-паттерн.
Key words: absence, status epilepticus, EEG pattern.
Распространенность эпилептического статуса (ЭС) в Европе и США остается стабильной и составляет 10—20 случаев на 100 000 населения в год [13]. Хотя постстатусная летальность в последние годы уменьшилась, остается высокой отсроченная летальность — 40% больных, которые выжили в первые 30 дней после ЭС, умирают в течение последующих 10 лет [12]. Симптоматический ЭС значительно повышает частоту летальных исходов у больных с острыми церебральными заболеваниями и черепномозговой травмой [14, 16]. Последствия даже бессудорожного ЭС В отношении когнитивных и других психических функций могут быть драматическими. Если к этому добавить многие другие вопросы (в частности, патогенез и лечение ЭС), то становятся понятными причины, побудившие проведение недавно первого, а затем и второго международного коллоквиума по эпилептическому статусу (Лондон, 2007; Инсбрук, 2009).
Можно считать достоверным выдвинутое ранее предположение, что фактически имеется столько видов ЭС, сколько существует типов эпилептических припадков [1]. Кроме того, выделен «электрический ЭС», регистрируемый во время сна при полисомнографической записи и характеризующийся только непрерывной эпилептической активностью на электроэнцефалограмме (ЭЭГ). Принципиальным следует считать разделение ЭС на три основные категории: судорожный, миоклонический и бессудорожный ЭС [3].
Бессудорожный ЭС (БЭС) в последние годы привлекает все большее внимание. Это связано с его значительной частотой, утяжелением состояния больных и прогноза при симптоматическом БЭС, трудностью диагностики, возможной только с помощью своевременной ЭЭГ.
Важно, что БЭС достаточно часто встречается у больных пожилого и старческого возраста, следовательно, наблюдаемое постарение населения обостряет проблему. По данным F. Bottardo [5], при сравнении двух групп пациен-
тов старше 75 лет (средний возраст 83,3 года) с БЭС и без такового, поступивших по поводу угнетения сознания, летальность среди больных с БЭС оказалась более чем в 8 раз выше (50 и 5,8% соответственно). Это связано с запоздалой госпитализацией (25-й день против 7-го) и соответственно диагностикой. Указывается, что БЭС является серьезной причиной измененного состояния сознания в пожилом и старческом возрасте.
В связи со сказанным понятна значимость выделения ЭЭГ-паттернов БЭС. Данная работа посвящена абсансному ЭС, ЭЭГ-паттерны которого описанные Ленноксом, а позже Гасто, казалось бы, инвариантны.
Нами наблюдались 8 пациентов в возрасте 14—57 лет, госпитализированных в экстренном порядке в связи с изменениями сознания, которое было расценено как ступор (3 больных), сопор (3), кома (2); во всех этих случаях был диагностирован ЭС абсансов (ЭСА). Кроме того, у двух детей 7 и 9 лет диагноз ЭСА был поставлен при амбулаторном обследовании ретроспективно. Анализ зарегистрированной эпилептиформной активности позволил выделить несколько ЭЭГ-паттернов ЭСА.
Поясним это на соответствующих примерах.
Первое наблюдение относится к 1979 г. Поскольку оно детально описывалось ранее, приводим основные данные.
Больная Г., 14 лет, трижды с интервалом в несколько месяцев поступала по скорой помощи со стереотипной клинической картиной. В анамнезе с 5-летнего возраста приступы закатывания глаз и с 10-летнего — генерализованные судорожные припадки. Мать страдает эпилепсией.
Клиническая симптоматика при каждом поступлении была представлена субфебрилитетом (37,5 °С), оглушением, легким двусторонним птозом, ограничением движений глазных яблок, горизонтальным крупноразмашистым нистагмом, вялостью зрачковых и корнеальных рефлексов, дисфонией, дисфагией, мышечной дистонией, сме-
© В.А. Карлов, В.В. Гнездицкий, 2010 |
тел: 8 (499) 261-1067 |
Zh Nevrol Psikhiatr Im SS Korsakova 2010;110:2:74
74 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 2, 2010 |
|
ЭЭГ ЭПИЛЕПТИЧЕСКОГО СТАТУСА АБСАНСОВ |
нявшейся гипокинезией, ригидностью, тенденцией к за- |
лет замечали «задумки», которые она сама не ощущала и в |
стыванию в приданной позе. Все показатели общего и |
связи с этим нигде не лечилась. |
биохимического анализа крови, общего анализа мочи и |
Это наблюдение достаточно характерно для идиопа- |
анализа спинномозговой жидкости были нормальны. При |
тической эпилепсии. Очевидна в данном случае трудность |
первой и второй госпитализации ЭЭГ не могла быть вы- |
определения формы абсансной эпилепсии. Несмотря на |
полнена. Заболевание при первой госпитализации расце- |
размытость анамнеза, дебют заболевания в 5 лет дает |
нивали как инфекционно-аллергический энцефалит (де- |
основание предполагать наличие детской абсансной эпи- |
бют с катаральных явлений и субфебрилитета). Однако |
лепсии. Обращает на себя внимание многолетнее добро- |
быстрый и полный регресс симптомов и последующее по- |
качественное течение заболевания и его обострение под |
ступление через месяц с аналогичной симптоматикой за- |
влиянием первого эпизода ночного дежурства, т.е. при то- |
ставило усомниться в правильности диагноза. При тре- |
тальной депривации сна — фактора провокации припад- |
тьем поступлении больной ей удалось в течение первых же |
ков при идиопатической эпилепсии. Правда, это относит- |
часов провести ЭЭГ-исследование, которое зарегистри- |
ся главным образом к ювенильной миоклонической эпи- |
ровало наличие затяжных следующих с интервалами в не- |
лепсии и эпилепсии с генерализованными тонико-клони- |
сколько секунд генерализованных симметричных и син- |
ческими приступами. Однако и в данном случае «прорыв» |
хронных вспышек комплексов пик — волна частотой 3 Гц. |
болезни начался с генерализованных судорог. |
Выставлен диагноз ЭСА. Нормализация ЭЭГ (на фоне |
Характерна особенность ЭЭГ-паттерна эпилепти- |
приема диазепама) привела к устранению неврологиче- |
формной активности в виде вспышек абсансной активно- |
ской симптоматики в течение нескольких дней. Было сде- |
сти, прерывающейся 5—7-секундными паузами — преры- |
лано заключение, что не ЭСА является следствием энце- |
вистый ЭЭГ-паттерн абсанса. В соответствии с электро- |
фалита, а, наоборот, имитирующая энцефалит симптома- |
графическим паттерном абсанса зарегистрирована макси- |
тика является следствием ЭСА. |
мальная выраженность амплитуды вспышек в лобных от- |
Более позднее наблюдение демонстрирует особенно- |
ведениях. |
сти данного паттерна ЭЭГ при ЭСА. |
Приводим следующий случай. |
Больная Л., 26 лет. Доставлена в состоянии ступора. |
Пациентка Р., 57 лет, наблюдается в течение послед- |
Работает медсестрой. Пациентка всегда работала в днев- |
них 4 лет с диагнозом «идиопатическая эпилепсия с ча- |
ную смену. В первое же ночное дежурство у нее возникли |
стыми абсансами и редкими генерализованными тонико- |
кратковременные судороги с последующим фиксирован- |
клоническими припадками». С 6-летнего возраста у нее |
ным состоянием спутанности сознания. ЭЭГ выявила за- |
диагностирована детская абсансная эпилепсия. С 9 до 14 |
медление основного коркового ритма, спайк-волновую |
лет отмечалась ремиссия. Затем абсансы возобновились, |
активность частотой 3 Гц с длительностью вспышек 2—5 с, |
случались также и редкие судорожные припадки. При об- |
за 10 мин записи зафиксировано 96 вспышек. Ритмиче- |
следовании ее в 53-летнем возрасте и последующем на- |
ская фотостимуляция вызывала увеличение выраженно- |
блюдении в ЭЭГ при каждой записи отмечались паттерны |
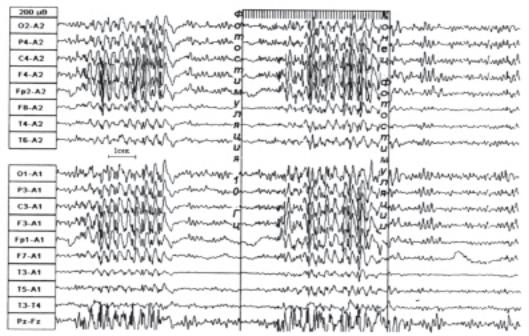
сти вспышек, но не их длительность (рис. 1). В последую- |
типичного абсанса. Многошаговая дипольная локализа- |
щем удалось выяснить, что у пациентки в течение многих |
ция выявляла лобно-базальное расположение источника |
|
|
|
|
Рис. 1. Фрагменты ЭЭГ больной Л., 26 лет, со статусом абсансов, возникшим во время ночного дежурства.
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 2, 2010 |
75 |
НАБЛЮДЕНИЕ ИЗ ПРАКТИКИ
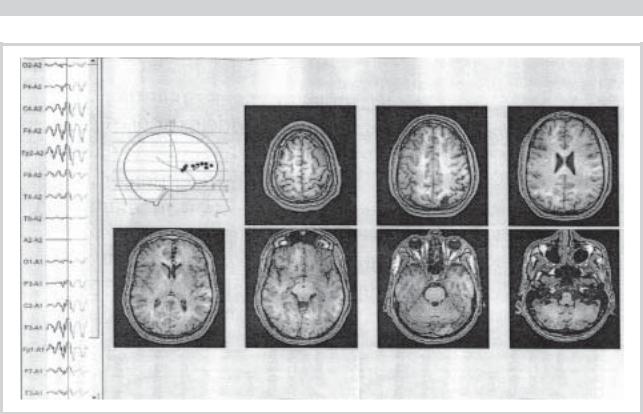
Рис. 2. Данные многошаговой дипольной локализации пациентки Р., 57 лет, страдающей с детства абсансной эпилепсией.
Медиобазальная лобная локализация источника спайк-волновой активности.
эпилептиформной активности (рис. 2). В последние годы у больной выявилась тенденция к повышению артериального давления. Поэтому к ее базовым препаратам депакину и суксилепу был добавлен анаприлин. У пациентки также бывали периоды с присоединением приступов страха, дрожи, сердцебиения, ощущения нехватки воздуха — вегетативные пароксизмы панического типа, в связи с чем она получала клоназепам.
Год назад больная в плановом порядке была госпитализирована в ортопедическое отделение по поводу плечелопаточного периартроза, где на фоне добавления к терапии финлепсина у нее возникли генерализованные тонико-клонические припадки, по устранению которых выявились сопорозное состояние, псевдобульбарные нарушения, тетрапарез. Была переведена в реанимационное отделение, где находилась с диагнозом «нарушение мозгового кровообращения по ишемическому типу в вертебробазилярном бассейне. Синдром Валленберга— Захарченко». Была заочно консультирована эпилептологом и организована запись ЭЭГ, выявившая наличие во всех лобных отведениях регулярных разрядов спайк-волн частотой 3 Гц, следовавших с интервалом около 1 с — паттерн регионарной абсансной активности (рис. 3). После устранения эпилептиформной активности (отмена финлепсина, увеличение дозы депакина, добавление реланиума) состояние пациентки нормализовалось, симптоматика полностью регрессировала.
Поскольку у пациентки имело место цереброваскулярное заболевание, а возникновению стволовой симптоматики предшествовали генерализованные тоникоклонические припадки, можно было полагать, что механизм развития неврологического дефицита сходен с механизмом паралича Тодда. Однако последний возникает
только в детском возрасте, никогда не развиваясь у пожилых. Таким образом, двигательные нарушения, регрессировавшие после устранения продолженной эпилептиформной активности абсансного типа, можно объяснить ингибированием двигательной функции эпилептиформной активностью. Это вызвало возникновение как тетрапареза, так и псевдобульбарного синдрома. Следует подчеркнуть, что при систематическом наблюдении пациентки в течение 3 лет у нее не наблюдалось никакой очаговой неврологической симптоматики. Она также отсутствовала при осмотре после выписки из стационара, хотя магнитнорезонансная томография выявила изменения в перивентрикулярных отделах лобной и теменной областей, расцененные как проявления хронической сосудистой недостаточности.
Это наблюдение позволяет выделить паттерн регионарной абсансной активности. Оно также ставит вопрос, оценивать ли возникновение абсансов в 14-летнем возрасте после 5-летней ремиссии как новое заболевание — идиопатическую эпилепсию взрослых или как рецидив детской абсансной эпилепсии, возникший под влиянием пубертата.
Наконец ЭС медленноволнового сна может представлять собой статус абсансов.
Пациентка Ш., 15 лет, школьница. Рождена от осложненных родов, была диагностирована родовая травма. Развивалась нормально. В возрасте 2,5 лет был единичный фебрильный приступ.
С 5—6 лет появились приступы падения или «присаживания» (опускалась). Постепенно развились дефицит внимания, гиперактивность, нарушение успеваемости в школе. ЭЭГ выявила эпилептиформную активность, исходящую из левой височно-теменной области. Проведен
76 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 2, 2010 |

ЭЭГ ЭПИЛЕПТИЧЕСКОГО СТАТУСА АБСАНСОВ
Рис. 3. Фрагмент ЭЭГ той же больной.
Паттерн регионарной спайк-волновой активности частотой 3 Гц.
Рис. 4. Фрагмент ЭЭГ сна пациентки Ш., 15 лет, с электрическим ЭС сна.
Паттерн статуса абсансов.
12-часовой ЭЭГ-мониторинг (20 ч вечера — 8 ч утра), во время фазы медленного сна зарегистрирована генерализованная синхронная симметричная спайк-волновая активность, занимающая 90—100% записи, физиологические паттерны сна не идентифицировались — картина электрического ЭС медленноволнового сна (рис. 4).
Обсуждение
В последнее время обнаружена значимость БЭС, который преобладает над судорожным и существенно повышает летальность у больных с острыми заболеваниями мозга, особенно в пожилом возрасте. Хотя ЭСА — особый тип БЭС известен со времени Леннокса как проявление
детской абсансной эпилепсии, теперь установлено его возникновение у взрослых и пожилых, а также описана абсансная статусная эпилепсия [7]. Поскольку помрачение сознания может быть единственным проявлением ЭСА, правильная оценка ЭЭГ-данных имеет решающее значение. В соответствии с двумя основными формами абсансов существуют две основных формы ЭСА — типичная и атипичная. Последняя форма абсанса и соответственно ЭСА была выделена Гасто как одно из важных проявлений синдрома Леннокса—Гасто. Авторами впервые описано происхождение абсансов из медиобазальной лобной коры: в русскоязычной медицинской литературе в 1987 г. [2], в международной — в 1997 г. [10]. В настоящее время очевидно, что атипичный и даже типичный ЭСА
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 2, 2010 |
77 |

НАБЛЮДЕНИЕ ИЗ ПРАКТИКИ
Рис. 5. Фрагмент ЭЭГ больной Б., 14 лет, со статусом абсансов.
ЭЭГ-паттерн комплексов полиспайк — волна.
чаще возникают при префронтальной эпилепсии [4, 8, 9]. |
ЭСА может проявляться не только как «пик-волновой |
Приведенные в данной работе материалы могут служить |
ступор», но и вызывать развитие тяжелой, хотя и обрати- |
подтверждением этого положения. При этом оказалось, |
мой очаговой неврологической симптоматики. Принци- |
что ЭСА может не только быть инициирован префронталь- |
пиальной ЭЭГ-особенностью абсанса являются комплек- |
ной корой, но и иметь сугубо регионарное лобное проявле- |
сы спайк — волна частотой 3 Гц, при этом послеспайковое |
ние. Наши данные соответствуют материалам S. Shorwon и |
ингибирование длится примерно в 7 раз дольше, чем эпи- |
М. Walker [15], выделившим комплексный абсансный пар- |
лептическое возбуждение. Клинически ингибирование |
циальный ЭС, что вызвало дискуссию в литературе [6, 11]. |
приводит к торможению психической и двигательной ак- |
Следует также добавить, что статус абсансов может изме- |
тивности («пик-волновой ступор»). Однако, как следует |
нять электрографический паттерн абсанса и не только в |
из приведенных наблюдений, ингибирование может со- |
сторону замедления ритма спайк-волновых комплексов. |
провождаться и более глубоким подавлением тех или иных |
На рис. 5 приведен фрагмент ЭЭГ статуса абсансов, пат- |
функций, в частности экстра- и пирамидных. Механизм |
терн которого отличается от типичных абсансов появлени- |
этого явления пока неясен. |
ем электрографического паттерна полиспайк—волна. |
|
ЛИТЕРАТУРА
1.Карлов В.А. Эпилептический статус. М: Медицина 1974.
2.Карлов В.А., Овнатанов Б.С. Медиобазальные эпилептические очаги и абсансная активность в ЭЭГ. Журн невропатол и психиат 1987; 87: 7: 805—811.
3.Карлов В.А. Судорожный и бессудорожный эпилептический статус. М 2007.
4.Карлов В.А., Гнездицкий В.В. Префронтальная кора и эпилептогенез. Третья восточно-европейская конференция. Крым: Гурзуф 2000; 18.
10.Karlov V.A., Ovnatanov B.S., Zubakina T.G. Epilepsy with combination of absence and focal activity on the EEG. Abstracts from the 22nd International Eilepsy Congress. Dublin Ireland. Epilepsia 1997; 38: S 214.
11.Karlov V.A. Complex partial status epilepticus: Letters/commentary. Epilepsia 2007; 48: 1815.
12.Logroscino G., Hesdorffer D.C., Cascino G. Mortality after a first episode of status epilepticus in the United States and Europe. Epilepsia 2005; 46: Suppl 11: 46—48.
5.Bottardo F.J. Nonconvulsive status epilepticus in eldery. Get report study. 13. Rosenow F. The epidemiology of status epilepticus. Colloquium on Status
Epilepsia 2007; 48: 966—972.
6.Fernández-Torre J.L. Status epilepticus in idiopathic generalized epilepsy. Comment/ letter. Epilepsia 2006; 47: 805—806.
7.Genton P. Absence status epilepsy: Delination distinct idiopatic generalized epilepsy syndrome. Epilepsia 2008; 49: Suppl 4: 642—649.
8.Holmes M.D., Brown M., Tucker D.M. Are generalized seizures truly generalized? Evidence localized mesial frontal and frontopolar discharges in absence. Epilepsia 2004; 45: 1568—1578.
9.Janz D. Juvenile myoclonic epilepsy (Janz syndrome) — a frontal lobe epilepsy? Epilepsia 2004; 45: Suppl 3: S47.
epilepticus. Platform presentations abstracts. London 2007; 59—60.
14.Rossetti A. Wich anaesthetics should be used in the treatment of refractory
status epilepticus. The 1st London Colloquium on Status Epilepticus. Abstracts. London 2007; 37—39.
15.Shorvon S., Walker M. Status epilepticus in idiopathic generalized epilepsy. Epilepsia 2005; 46: Suppl 9: 73—79.
16.Sokic D.V., Jancovic S.M., Ristic A.J. Etiology of short-term mertality in the groups of 750 patients with 920 episodes of status epilepticus a period 10 years (1988—1997).
78 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 2, 2010 |
