
Защита населения и хозяйственных объектов от чрезвычайных ситуаций. Радиационная безопасность. ЛП 2014
.pdfПрактическая часть
6.4Приборы, оборудование и материалы
Охотничья дробь (имитация ртути), резиновая груша, полоска белой жести, лейкопластырь, кисточка, ведро, перманганат калия, лейка, две колбы, совок, щетка.
6.5Порядок выполнения работы
1Изучить свойства и опасности ртути.
2Произвести механическую уборку условно разлитой ртути.
3Приготовить демеркуризационный раствор.
4Провести обработку загрязнений поверхности демеркуризационным раствором.
5Изучить средства защиты органов дыхания от паров ртути.
41
Лабораторная работа № 7. Оказание доврачебной помощи пострадавшим в условиях ЧС
Цель работы: Занятие 1 1 Изучить способы оказания доврачебной помощи
пострадавшим при остановке сердца и дыхания.
2 Получить практические навыки проведения искусственного дыхания и непрямого массажа сердца пострадавшим.
Занятие 2
1Изучить способы оказания доврачебной помощи при ранениях, ожогах, обморожениях и переломах.
2Получить практические навыки оказания доврачебной помощи при ранениях, ожогах, обморожениях и переломах.
7.1Теоретическая часть
Одной из главных задач проведения аварийно-спасательных и других неотложных работ (АСиДНР) в очагах поражения является оказание медицинской помощи пораженным.
Одной из основных задач в чрезвычайной ситуации является умение каждого человека оказать первую доврачебную помощь пострадавшим.
Доврачебная помощь пострадавшим оказывается на месте поражения до того как им будет предоставлена первая врачебная и специализированная медицинская помощь.
В первую очередь помощь пострадавшим следует оказывать по жизненным показателям (сильное кровотечение, затрудненное дыхание, открытые переломы костей и др.), а среди этой группы пострадавших – прежде всего детям и беременным женщинам.
Первую помощь пострадавшему нужно оказывать в определенной последовательности. Прежде всего необходимо прекратить воздействие на человека опасного фактора – причины травмы. При этом надо поступать осмотрительно, чтобы самому не оказаться под воздействием опасного или вредного фактора. Все приемы оказания помощи должны выполняться бережно и быть щадящими, чтобы не навредить пострадавшему и не ухудшить его состояние.
Первая доврачебная помощь включает в себя:
–остановку кровотечения;
–применение обезболивающих средств;
–наложение повязок на раны и ожоговые поверхности;
–создание неподвижности конечностей (иммобилизация) при переломах костей и ушибах;
–согревание обмороженных участков тела до появления красноты;
–искусственное дыхание.
42

7.2 Занятие 1
7.2.1 Искусственное дыхание
Искусственное дыхание производится при остановке дыхания или неправильном дыхании. Наиболее эффективным способом искусственного дыхания является «изо рта в рот» и «изо рта в нос».
а |
б |
а – изо рта в рот; б – изо рта в нос
Рисунок 7.1 – Искусственная вентиляция легких у пострадавшего
Искусственное дыхание «изо рта в рот». Человек, оказывающий помощь (спасатель), встает сбоку от головы пострадавшего (лучше слева). Если пострадавший лежит на полу, необходимо стать на колени. Быстро очистить ротоглотку пострадавшего от рвотных масс. Если челюсти пострадавшего плотно сжаты, то их необходимо разжать. Затем, положив одну руку на лоб пострадавшего, а другую – на затылок, откинуть назад голову пострадавшего, при этом рот, как правило, открывается. Спасатель делает глубокий вдох, слегка задерживает свой выдох и, нагнувшись к пострадавшему, полностью герметизирует своими губами область его рта. При этом ноздри пострадавшего нужно зажать большим и указательным пальцами руки, лежащей на его лбу или своей щекой. Отсутствие герметичности – частая ошибка при проведении искусственного дыхания. После герметизации спасатель делает быстрый, сильный выдох, вдувая воздух в дыхательные пути и легкие пострадавшего. Выдох должен длиться около 1 с и по объему достигать 1–1,5 л, чтобы вызвать достаточную стимуляцию дыхательного центра пострадавшего. При этом необходимо непрерывно следить за тем, поднимается ли грудная клетка пострадавшего при искусственном вдохе. Если амплитуда таких дыхательных движений недостаточная, значит, мал объем вдуваемого воздуха, либо у пострадавшего западает язык.
После окончания выдоха спасатель разгибается, при этом держит голову пострадавшего запрокинутой, т.к. иначе язык западет и полноценного самостоятельного выдоха не будет. Выдох пострадавшего должен длиться
43

около 2 с (вдвое продолжительнее вдоха). В паузе перед следующим вдохом спасателю нужно сделать 1–2 небольших обычных вдоха – выдоха «для себя». Вдувания воздуха пострадавшему необходимо делать с интенсивностью 16–18 раз в минуту.
а – начальное положение головы; б – положение головы, при котором начинают искусственное дыхание (голова запрокинута назад, нижняя челюсть выдвинута вперед); в – вдох; г – выдох
Рисунок 7.2 – Искусственное дыхание по методу «изо рта в рот»
Искусственное дыхание «изо рта в нос» проводят, если зубы больного стиснуты или имеется травма губ или челюстей. Спасатель, одну руку положив на лоб пострадавшего, а другую – на его подбородок, запрокидывает голову и одновременно прижимает его нижнюю челюсть к верхней. Пальцами руки, поддерживающей подбородок, он должен прижать нижнюю губу, герметизируя тем самым рот пострадавшего. После глубокого вдоха спасатель своими губами накрывает нос пострадавшего, создавая полную герметичность. Затем спасатель производит сильное вдувание воздуха через ноздри (1–,5 л), следя при этом за движением грудной клетки.
После окончания искусственного вдоха нужно обязательно освободить не только нос, но и рот больного, мягкое нёбо может препятствовать выходу воздуха через нос, и тогда при закрытом рте выдоха вообще не будет! Нужно при таком выдохе поддерживать голову откинутой назад, иначе запавший язык помешает выдоху.
Искусственное дыхание нужно проводить, не прерываясь более чем на 3–4 с, до тех пор, пока не восстановится полноценное самостоятельное дыхание
44
либо до прибытия медицинской помощи. Необходимо непрерывно проверять эффективность искусственного дыхания (хорошее раздувание грудной клетки пострадавшего, отсутствие вздутия живота, постепенное порозовение кожи лица). Постоянно следите, чтобы во рту и носоглотке не появились рвотные массы, а если это произойдет, следует перед очередным вдохом пальцем, обернутым тканью, очистить дыхательные пути пострадавшего.
Проводя искусственное дыхание у пострадавшего с остановкой дыхания, надо ежеминутно проверять, не произошла ли у него также и остановка сердца. Для этого надо периодически двумя пальцами прощупывать пульс на шее (в области сонной артерии). Если пульсации на сонной артерии нет — следует немедленно начинать непрямой массаж сердца, сочетая его с искусственным дыханием. Если пропустить момент остановки сердца и 1–2 мин проводить пострадавшему только искусственное дыхание без массажа сердца, то спасти пострадавшего, как правило, не удается.
Особенности искусственного дыхания у детей. Для восстановления дыхания у детей до 1 года искусственную вентиляцию легких осуществляют по методу изо рта в рот и нос, у детей старше 1 года — по методу изо рта в рот. Оба метода проводятся в положении ребенка на спине, детям до 1 года под спину кладут невысокий валик (сложенное одеяло) или слегка приподнимают верхнюю часть туловища подведенной под спину ребенка рукой, голову ребенка запрокидывают. Оказывающий помощь делает вдох (неглубокий!), герметично охватывает ртом рот и нос ребенка или (у детей старше 1 года) только рот, и вдувает в дыхательные пути ребенка воздух, объем которого должен быть тем меньше, чем младше ребенок (например, у новорожденного он равен 30–40 мл). При достаточном объеме вдуваемого воздуха и попадании воздуха в легкие (а не в желудок) появляется движение грудной клетки. Закончив вдувание, нужно убедиться, опускается ли грудная клетка. Вдувание чрезмерно большого для ребенка объема воздуха может привести к тяжелым последствиям – разрыву альвеол легочной ткани и выходу воздуха в плевральную полость. Частота вдуваний должна соответствовать возрастной частоте дыхательных движений, которая с возрастом уменьшается. В среднем частота дыханий в 1 минуту составляет у новорожденных и детей до 4 месяцев
40, в 4–6 месяцев 40–35, в 2 года 35–30, в 2-4 года 30–25, в 4–6 лет около 25, в 6–12 лет 22-20, в 12–15 лет 20-18.
7.2.2 Непрямой массаж сердца
Проведение непрямого массажа сердца показано в случаях внезапного прекращения или резкого ухудшения сердечной деятельности.
Определяя показания к началу проведения непрямого массажа сердца, ориентируются на такие признаки, как внезапное прекращение дыхания, отсутствие пульса на сонных артериях, сопровождаемые расширением зрачков, бледностью кожных покровов, потерей сознания.
Перед проведением непрямого массажа сердца пострадавшего укладывают спиной на твердую поверхность. Если пострадавший находится в
45
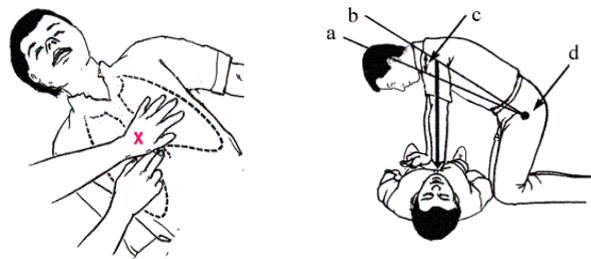
постели, то его (при отсутствии твердой кушетки) перекладывают на пол, освобождают от верхней одежды, расстегивают поясной ремень.
Ответственным моментом непрямого массажа сердца является правильная постановка рук человека, оказывающего помощь. Ладонь руки кладут на нижнюю треть грудины, поверх нее помещают вторую руку. Важно, чтобы обе руки были выпрямлены в локтевых суставах и располагались перпендикулярно поверхности грудины, а также, чтобы обе ладони находились в состоянии максимального разгибания в лучезапястных суставах, т.е. с приподнятыми над грудной клеткой пальцами. В таком положении давление на нижнюю треть грудины производится начальной частью ладоней.
|
|
a – нижнее положение; b – верхнее |
|
|
положение; c – амплитуда 5–6 см; |
|
|
d– тазобедренный сустав |
Рисунок 7.3 |
– Определение |
Рисунок 7.4 – Техника выполнения |
правильного |
расположения рук |
непрямого массажа сердца |
при непрямом массаже сердца |
|
|
Надавливают на грудину быстрыми толчками, причем для расправления грудной клетки руки убирают от нее после каждого толчка. Необходимая для смещения грудины (в пределах 4–5 см) сила надавливания обеспечивается не только усилием рук, но и массой тела человека, проводящего непрямой массаж сердца. Поэтому при положении пострадавшего на кушетке оказывающему помощь лучше стать на подставку, а в случаях, когда пострадавший лежит на земле или на полу, лучше стать на колени.
Темп непрямого массажа сердца составляет обычно 60 нажатий в минуту. Эффективность непрямого массажа сердца контролируют не реже 1 раза в минуту. При этом обращают внимание на появление пульса на сонных
артериях, сужение зрачков, восстановление у пострадавшего самостоятельного дыхания, возрастание артериального давления, уменьшение бледности.
При неэффективности массажа сердца (отсутствие пульса на сонных артериях, максимальное расширение зрачков с утратой их реакции на свет,
46

отсутствие самостоятельного дыхания) его прекращают, обычно это происходит через 20–25 мин после начала реанимации пострадавшего.
Наиболее частым осложнением при проведении непрямого массажа сердца являются переломы ребер и грудины. Особенно трудно бывает избежать их у пожилых людей, у которых грудная клетка теряет эластичность и становится малоподатливой. Реже встречаются повреждения легких, сердца, разрывы печени, селезенки, желудка. Предупреждению этих осложнений способствуют технически правильное выполнение непрямого массажа сердца, строгое дозирование физической нагрузки на грудину.
Если непрямой массаж проводят параллельно с искусственным дыханием (двумя лицами), то на один искусственный вдох сделают 4–5 надавливаний на грудную клетку. Если непрямой массаж сердца и искусственное дыхание осуществляет один человек, то после 8–10 надавливаний на грудную клетку производят 2 искусственных вдоха.
а – вдох; б – выдох
Рисунок 7.5 – Искусственное дыхание и непрямой массаж сердца
Массаж сердца производят до восстановления самостоятельной сердечной деятельности или прибытия медицинской помощи.
7.2.3 Приборы, оборудование и материалы
Манекен-тренажер «Максим».
Тренажер можно использовать в трех режимах:
1 – учебный – используется для обработки отдельных элементов реанимации;
2 – тестовый режим реанимации одним спасателем;
3 – тестовый режим реанимации двумя спасателями.
47
Для проведения практических занятий следует:
–положить тренажер горизонтально;
–включить тумблер подачи питания, расположенный на задней панели электронного пульта. При этом на пульте включится зеленый сигнал «ВКЛ. СЕТЬ», а также красные, сигнализирующие о том, что пояс пострадавшего не расстегнут, а голова не запрокинута (аналогичные сигналы на настенном табло)
Тренажер «Максим-III-01» используется в трех режимах:
I Учебный режим
Используется для обработки отдельных элементов реанимации. Порядок действий:
1) Обеспечить правильное закидывание головы тренажера (при угле запрокидывания 15–20 градусов включается зеленый сигнал «Правильное положение»;
2) Расстегнут пояс (включается зеленый сигнал «Пояс расстегнут»); 3) Руки спасателя при отработке навыков непрямого массажа сердца
должны находиться выше конца мечевидного отростка грудины, приблизительно на расстоянии двух диаметров пальцев рук. В случае неправильного положения включается красный сигнал «Положение рук», и действия спасателей будут считаться неправильным;
4) Провести по правилам оказания первой медицинской помощи непрямой массаж сердца. При прикладываемом усилии (25±2кг·с), глубине продавливания 3–5 см включается зеленый сигнал «Положение рук». При усилии свыше 32 кг·с (смещение грудины более чем на 5 см, включается 2 красных сигнала «Перелом ребер»;
5) Провести по правилам оказания первой медицинской помощи ИВЛ.
При достаточно интенсивном поступлении воздуха в легкие (скорость воздушного потока не менее 2 л/с и объем не менее 400–500 см3) включается зеленый сигнал «Нормальный объем воздуха»;
6) Проконтролировать на сонной артерии тренажера наличие пульса можно, включив кнопку «Пульс»;
7) Проверить состояние зрачков глаз пострадавшего, оттянув веко вверх. При этом зрачки глаз будут расширены – пострадавший находится в состоянии клинической смерти. При включении кнопки «Пульс» зрачки глаз тренажера становятся нормальными, функции пострадавшего восстановлены. Кроме этого при каждом правильном нажатии при выполнении непрямого массажа сердца происходит сужение зрачков;
8) Вся световая сигнализация на демонстрационном табло о действиях спасателей идентична сигнализации на электронном пульте.
ВНИМАНИЕ! После выполнения всех учебных действий необходимо нажать кнопку «Сброс», при этом включается зленный сигнал «Сброс».
II Режим реанимации одним спасателем («2–15»)
Используется для обработки действий по реанимации пострадавшего. Порядок действий:
1) Нажать кнопку «Сброс»;
48
2)Убедиться в правильном положении головы (зеленый сигнал);
3)Расстегнуть пояс пострадавшему (зеленый сигнал);
4)Выбрать режим «2–15», нажав на соответствующую кнопку;
5)Начать реанимационные мероприятия по правилам проведения первой медицинской помощи (2ИВЛ+15 нажатий, 5–6 циклов в течение минуты);
При неправильных действиях включается один из красных сигналов на пульте контроля и красный сигнал «Сбой режима». При правильных действиях
втечение 1 минуты тренажер «оживает»: появляется пульс на сонной артерии, зрачки сужаются.
III Режим реанимации двумя спасателями («1–5»)
Используется для отработки действий по реанимации пострадавшего двумя людьми.
Порядок действий:
1)Нажать кнопку «Сброс»;
2)Убедиться в правильном положении головы (зеленый сигнал);
3)Расстегнуть пояс пострадавшему (зеленый сигнал);
4)Выбрать режим «1–5», нажав на соответствующую кнопку;
5)Начать реанимационные мероприятия по правилам проведения первой медицинской помощи (1ИВЛ+5 нажатий, 10–12 циклов в течение минуты).
Сигнализация и результат работы аналогичны пункту 4 раздела II.
7.2.4 Порядок выполнения работы
1 Провести реанимационные действия при остановке дыхания условно пострадавшему в условиях ЧС.
2 Провести реанимационные действия при остановке сердца условно пострадавшему в условиях ЧС.
3 Провести реанимационные действия при остановке дыхания и сердца условно пострадавшему в условиях ЧС.
4 Составить отчет по форме (таблица 7.1).
Таблица 7.1 – Меры первой доврачебной помощи
Наименование травмы |
Признаки обнаружения |
Меры первой |
|
травмы |
доврачебной помощи |
||
|
|||
|
|
|
49
7.3 Занятие 2
7.3.1 Остановка кровотечения
Кровотечение бывает капиллярное, венозное, артериальное и паренхиматозное (внутреннее кровотечение).
Капиллярное кровотечение возникает при повреждении мелких сосудов кожи, подкожной клетчатки и мышц. При капиллярном кровотечении кровоточит вся поверхность раны.
Венозное кровотечение характеризуется непрерывным вытеканием крови, имеющей темный цвет.
Артериальное кровотечение характеризуется алой окраской крови, вытекающей пульсирующей струей.
Паренхиматозное кровотечение возникает при повреждении внутренних органов (печени, селезенки, почек, легких).
Признаками внутреннего кровотечения являются бледность кожи, частый пульс, слабость, головокружение, потемнение в глазах, сильная жажда, боль в области кровотечения.
Острая потеря 1–2 л крови может привести к смерти.
Применяют различные способы остановки кровотечения: наложение тугой давящей повязки, жгут (закрутки) или прижатие пальцем.
Для остановки капиллярного кровотечения достаточно наложить обычную и давящую повязку. Если эта повязка подмокает кровью, то необходимо сделать дополнительное подбинтование.
Венозное кровотечение останавливают путем наложения давящей повязки и придания поврежденной части тела возвышенного положения.
Первая помощь при внутреннем кровотечении заключается в создании пострадавшему полного покоя и приложении холода на предполагаемую область кровотечения. Пострадавшему нельзя давать пить.
Самый доступный и быстрый способ временной остановки артериального кровотечения – пальцевое прижатие артерии выше места его повреждения.
Наиболее доступно это можно сделать там, где артерия проходит вблизи кости над ней.
Пальцевое прижатие артерий требует значительных усилий. Даже физическим сильный и хорошо подготовленный человек может осуществлять его не более 15–20 мин. Поэтому немедленно сделав пальцевое прижатие, надо быстро наложить, где это возможно, жгут или закрутку и повязку.
Жгут может быть резиновым или матерчатым. Жгут накладывают выше места кровотечения, ближе к ране, на одежду или мягкую подкладку из материи, ваты или марли, чтобы не прищемить кожу.
При отсутствии жгута можно использовать подручные средства (веревку, платок, бинт, брючный ремень, полоски ткани) (рисунок 7.6).
При правильном наложении жгута (закрутки) конечность ниже места наложения белеет, пульс исчезает, кровотечение останавливается.
Жгут накладывают не более чем на 1,5–2 ч (в холодное время – до 1 ч).
50
